Current concepts de l'anatomie du plancher pelvien
Bulletin WHEC pratiques cliniques et de lignes directrices pour la gestion des fournisseurs de soins de santé. Subvention à l'éducation fournie par la santé de la femme et de l'Education Center (WHEC).
Pour comprendre l'incontinence, il est important de comprendre l'anatomie pelvienne. La partie inférieure du tractus urinaire se compose de la vessie et l'urètre chez la femme et de la vessie, l'urètre, et de la prostate chez les hommes. Ces structures sont intimement soutenu par les muscles et les ligaments du bassin, et innervé par le cortex, tronc cérébral, et thoracolumbar et sacrée segments de la moelle épinière. Le bassin osseux est composé de l'os pubien, la ischiatiques os, et l'os iliaque. Le fond de ce bassin osseux est bordée par une large feuille de muscle, le diaphragme pelvien. Trois ouvertures dans ce diaphragme accueillir l'urètre, du vagin (des femmes), et le rectum. Le côté de muscles pelviens qui fait face à l'abdomen contenu est couvert par endopelvic la bordure supérieure. Endopelvic Le fascia est un confluent suspensif des appareils de la femme organes pelviens. Muscles du plancher pelvien et des tissus conjonctifs spécialisés fournir un appui ou d'agir comme un plancher pour les viscères abdominaux, y compris le rectum, et ils fournissent constrictor ou mécanisme de la continence uréthrale l', anales, vaginales et les orifices (chez les femmes). Échec de la diaphragme pelvien et le tissu conjonctif dans les résultats incontinence et prolapsus pelvien. L'accouchement est considéré comme un facteur de risque important pour dysfonctionnement du plancher pelvien. L'étude du plancher pelvien est difficile pour plusieurs raisons. Tout d'abord, cette région est souvent inaccessible car il est entouré de la ceinture pelvienne. Cet espace relativement petit contient aussi de nombreux organes, et de certaines structures sont observables seulement par des dissections faites par sacrifier d'autres structures. En outre, au cours de la chirurgie ou la dissection cadavre, la force se distingue de l'état normal en raison de la modification du tonus des muscles. Connaissance de l'embryologie de l'appareil génito-urinaire est nécessaire pour comprendre les causes des anomalies congénitales multiples de la partie supérieure et inférieure voies urinaires.
Le but de ce document est d'explorer les concepts actuels de l'anatomie du plancher pelvien et de soutien. Le fascia endopelvic divise le moindre bassin d'une manière qui est similaire à la façon dont le septum urorectal embryonnaires divise le cloaque. Connexion description de la géométrie des organes visibles par l'imagerie par résonance magnétique avec des descriptions de chacun de leurs connexions à la endopelvic fascia est aussi discutée. L'étude vise à examiner l'anatomie appliquée et de l'embryologie des structures du plancher pelvien. La pertinence des muscles du plancher pelvien à anal ouverture et de fermeture fonction discute de nouvelles conclusions en ce qui concerne le rôle de trois muscles de la fermeture des mécanismes vaginale. L'anal-rectal angle a déjà été jugé important dans le maintien de la continence fécale, mais son importance a été remise en question. Des études plus récentes donnent à penser que l'incontinence fécale chez les femmes est souvent liée à la dénervation de muscles du diaphragme pelvien, ainsi que des perturbations et de la dénervation sphincter anal externe.
Embryologie
Lower Urinary Tract:
À environ 15 jours après la fécondation, et invagination de la migration latérale mesodermal cellules se produire entre les ectodermique et endodermique couches de l'embryon presomite. Ces cellules forment la migration intra le mésoderme ou mesodermal couche germe. Par le 17e jour du développement, de l'ectoderme et endoderme couches sont entièrement séparés par la couche de mésoderme, à l'exception de la prochordal plaque cephalically et la plaque caudally cloaque. Cloaque de la planche est composée de bien adhérent ectodermique et endodermique couches. Parallèlement, à peu près au 16e jour du développement, de la paroi postérieure du sac jaune formes un petit diverticule, l'allantoïde, qui se prolonge dans la tige de liaison. Avec flexion ventrale de l'embryon cranially et caudally au cours de somite développement, la tige de raccordement et qui figurent allantoïde, ainsi que le cloaque membrane, sont déplacées sur l'aspect ventral de l'embryon. Le postérieur subit une légère dilatation pour former le cloaque, et bénéficie de l'allantoïde ventrale et deux gaines mesonephric latéralement. Ventrale mesodermal élévations se produire, formant des plis de l'urètre (primordial des petites lèvres) et gential tubercule (primordium du clitoris). Un coup de mesodermal tissus migre de la base de l'allantoïde vers la membrane cloacale environ 28 jours après la fécondation, formant le septum urorectal. Cette structure partitions le cloaque dans un sinus urogénital ventrale et une dorsale du rectum. L'ouverture urogénital (future plate) est formé par l'involution indépendant de la membrane urogénital. Le point au cours de laquelle le septum urorectal intersection avec le cloaque membrane deviendra le corps du périnée (1). En 28 jours de développement, la mesonephric conduits et ont atteint la fusion avec le sinus urogénital. À ce moment, le bourgeon ureteric apparaît comme un diverticule de la posteromedial aspect de la Conduit mésonéphrotique à l'endroit où le terminus de la gaine d'entrer dans les virages cloaque. Le bourgeon ureteric branches et dilate pour créer le bassin rénale, majeurs et mineurs calyces, et la collecte des conduits. Le blastème origine rénale au niveau de la partie supérieure du sacré segments. La position finale du rein au niveau supérieur de la vertèbre lombaire est attribuée à la montée de l'insuffisance rénale blastème.
Formation de la vessie, Trigone, et l'urètre: Au point de son lien avec la mesonephric conduits, le sinus urogénital est divisé en vesicourethral canal cranially et le sinus urogénital définitif caudally. Dilatation de la partie crânienne de la vesicourethral canal formes définitives vessie, qui est d'origine endodermique. Le canal vesicourethral communique à son extrémité avec l'allantoïde, qui devient oblitérées à environ 12 semaines de la vie foetale, formant le urachus. Cette structure va du dôme de la vessie à l'ombilic et est appelé le ligament ombilical médian chez l'adulte. Le bourgeon ureteric commence comme une émanation de la Conduit mésonéphrotique, mais avec des changements de position de l'embryon au cours de la croissance, l'Conduit mésonéphrotique et le bourgeon ureteric changement des positions de sorte que l'uretère vient de se coucher posterolaterally de la gaine. Le segment de la Conduit mésonéphrotique distale sur le site d'origine de la ureteric bourgeon se dilate et est absorbé dans le sinus urogénital, formant la vessie Trigone. Cette structure donne effectivement le mur endodermique de la vesicourethral un canal mesodermal contribution. À environ 42 jours après la fécondation, la Trigone mai être définie comme la région de la vesicourethral canal située entre le ureteric orifices et la fin de l'mesonephric conduits. La partie caudale du canal vesicourethral reste étroit et les formes l'ensemble de l'urètre. Le développement séparé de la vessie et Trigone mai expliquer pourquoi le muscle de la Limbes Trigone sont contiguës avec le muscle de l'urètre, mais pas avec le détrusor muscle de la vessie. Ce développement séparé mai également compte de réponses pharmacologiques de la musculature du col de la vessie et de Trigone, qui diffèrent partiellement de ceux de la détrusor.
Calendrier des événements dans le développement de la partie inférieure du tractus urinaire - Temps après la fécondation (1):
15 jours - de Ingrowth intra mésoderme
16-17 jours - allantoïde semble
17 jours - Cloaque ou rectum plate formes
28-38 jours - Partitionnement du cloaque par urorectal septum
28 jours - Conduit mésonéphrotique atteint cloaque; ureteric bourgeon apparaît
30-37 jours - Ureteric bourgeon lance métanéphros de formation (permanente reins)
41 jours - Lumen de l'urètre est discret; génitales tubercules en vue
42-44 jours - sinus urogénital sépare du rectum; mesonephric conduits de drainage et des uretères séparément en sinus urogénital, la définition de limites de Trigone
51-52 jours - Reins dans la région lombaire; glomérules apparaissent dans les reins
9 semaines - Première probabilité de la fonction rénale
12 semaines - organes génitaux externes acquis un caractère distinctif pour le sexe
13 semaines - Vessie devient muscularized
20-40 semaines - Poursuite de la croissance et le développement complet des organes urogénital.
Rectum et anal sphincters:
Le postérieur, qui s'étend embryon dans la partie postérieure de l'intestin portail de la membrane cloacale, donne lieu à l'tiers distal du côlon transverse, le côlon descendant, le sigmoïde, rectum, et la partie supérieure du canal anal. Le terminal de l'intestin postérieur entre dans le cloaque, endoderme et doublure de la cavité qui est en contact direct avec l'ectoderme de surface. Dans la zone de contact entre l'ectoderme et l'endoderme, le cloaque membrane est formé. Au cours de développement transversal de crête, le septum urorectal, se pose dans l'angle entre l'allantoïde et le postérieur. Ce septum caudad grandit peu à peu, divisant ainsi le cloaque dans une partie antérieure, le sinus urogénital primitif, et une partie postérieure, le canal ano-rectales (2). Le périnée primitif est formé lorsque le septum urorectal atteint la membrane cloaque où l'embryon est de 7 semaines. Le cloaque membrane est donc divisé en anal la membrane postérieure et la membrane urogénital en avant. La membrane anale est alors entouré par mésenchymateuses dans l'enflure et la neuvième semaine, il se trouve au fond d'une dépression ectodermique, connu sous le nom de la fosse anal. Les environs sont les gonflements anal plis. Peu de temps après la rupture de membrane anale et une voie est formé entre le rectum et l'extérieur, qui, à ce stade de développement est la cavité amniotique. La partie supérieure du canal anal est donc à l'origine endodermique; le tiers inférieur du canal anal est ectodermiques. Le sphincter anal externe apparaît dans des embryons humains à environ 8 semaines ou peut-être à 7 semaines. Ce sphincter, en collaboration avec les ani levator, censés provenir d'hypaxial myotomes. Bien que le sphincter anal et levator ani mai distinctes découlent de primordial, leur relation est très étroite.
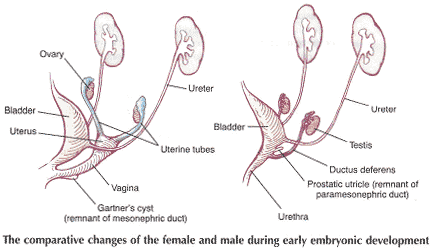
Représentation schématique de la embryologique des contributions de diverses structures du système urogénital féminin:
Mesonephric conduits développer - Trigone; uretère, bassinet rénal, calyces, et la collecte des tubules, et l'urètre (partie proximale postérieur uniquement).
Cloaca divise en - sinus urogénital et du rectum
Sinus urogénital développe - la vessie, l'urètre (partie principale) et des 1 / 5 - 1 / 3 du vagin, le vestibule et l'hymen du vagin.
Para conduits développe - proximale 2 / 3 - 4 / 5 du vagin, l'utérus et les tubes.
Pelvic organe de soutien
Du plancher pelvien:
Le plancher pelvien est composé de musculaire et aponévrotique structures qui entourent la-abdominale cavité pelvienne, l'orifice vaginal externe (pour les relations et parturition), et l'urètre et le rectum (par élimination). Le aponévrotique composants comprennent deux types de fascia: pariétale et viscérale (endopelvic). Fascia pariétal couvre le bassin du squelette et des muscles rattachés à des muscles à l'os du bassin, elle est caractérisée histologiquement par des arrangements de collagène. Viscérale fascia est moins discret et existe dans tout le bassin comme un meshwork vaguement organisé de collagène, d'élastine, et les tissus adipeux par le biais de laquelle les vaisseaux sanguins, lymphatiques, les nerfs et Voyage pour atteindre les organes pelviens. Chirurgical par convention, le fascia viscéral endopelvic du bassin a été décrit comme des "ligaments", tels que le cardinal uterosacral ou des ligaments. Le plancher pelvien est composé d'un certain nombre de muscles et ils sont organisés en superficielles et profondes couches musculaires. Il est important de controverse en ce qui concerne la nomenclature, mais de manière générale la couche superficielle des muscles et des muscles à la fonction du canal anal sont le sphincter anal externe (EAS), l'organe du périnée, et, éventuellement, les puboperineal (ou transverse du périnée) muscles. La profondeur des muscles du plancher pelvien composé de pubococcygeus, ileococcygeus, coccygeus, et les puborectalis muscles. Puborectalis muscle est situé entre la superficielles et profondes couches musculaires, et il est préférable de lire ce que le Moyen-couche musculaire des muscles du plancher pelvien. En plus des muscles squelettiques du rectum, caudales extension de la circulaire et longitudinal muscles lisses du rectum dans le canal anal constitue le sphincter anal interne (IAS) et EAS du canal anal, respectivement (3).
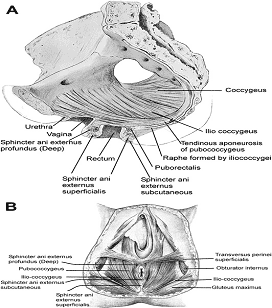
A. muscles du plancher pelvien vu en coupe sagittale du bassin.
B. muscles du plancher pelvien comme on l'a vu de la surface du périnée.
Pelvic Diaphragme:
Le diaphragme pelvien collectivement, se compose de la levator ani muscle et de tissu conjonctif des pièces jointes au bassin. Le diaphragme est étiré comme hamac entre le pubis en avant et derrière le coccyx, et est joint le long de la parois latérales du bassin à un épaississement de la bande dans le fascia obturateur, l'Arcus tendineus levator ani. Le levator ani fonctionne comme une unité, mais est décrite en deux grandes parties: la partie du diaphragme (ileococcygeus coccyx et les muscles) et de la partie pubovisceral (pubococcygeus et puborectalis). Le coccygeus muscles sont jumelés et courir à partir de la latérale frontières de l'coccyx et sacrum à l'ischiatiques épines de chaque côté, avec les ligaments sacrospinous faisant l'tendineus composants. Ileococcygeus Le muscle se pose latérale de la symphyse pubienne, se rend sur le flanc pelvien (muscle obturateur interne), joint à l'Arcus tendineus composants. Ileococcygeus Le muscle se pose latérale de la symphyse pubienne, les voyages sur le flanc pelvien (muscle obturateur interne), joint à l'Arcus tendineus levator ani latéralement, et réunit à la ligne médiane à la anococcygeal raphé et le coccyx pour former le levator plaque. Le pubovisceral partie de la levator ani se pose de la surface interne de l'os pubien et passe en arrière à insérer dans le raphé anococcygeal et la surface supérieure du coccyx. Le levator crura sont formés par l'pubococcygeus et puborectalis muscles, qui sont rattachés à des aspects de la latérale du vagin et le rectum. Le puborectalis forme un harnais derrière le rectum et contribue à la continence anale. L'espace entre les levator crura par lequel le rectum, le vagin et l'urètre passe est appelé le hiatus génitales (4). Le levator ani expositions tonalité constante de référence et peut également être contracté volontairement. Le muscle contient à la fois de type I (slow-tic) fibers pour maintenir constant le ton et de type II (mouvement convulsif rapide) fibers réflexe de fournir des volontaires et des contractions. L'innervation est assurée principalement par le biais de la précédente racines nerveuses sacrées de S2, S3 et S4; supplémentaires mai innervation être fournie à l'pubovisceral composants par l'intermédiaire de succursales du nerf honteux, bien que cela est controversée.
Périnéale Membrane:
Le périnée est une membrane triangulaire feuille de fibromusculaire tissu dense qui s'étend sur la partie antérieure la moitié de la sortie du bassin. Il avait été appelé le diaphragme et le urogénital selon DeLancey (1988), ce changement de nom reflète l'appréciation que ce n'est pas une des deux couches avec la structure musculaire entre les deux, comme on l'avait cru. Le vagin et l'urètre passer à travers la membrane du périnée, et sont soutenus par lui. Céphalique à la membrane du périnée, se trouve le sphincter strié urogénital muscle, qui, comme déjà mentionné, la comprime l'urètre distal (5). Le vagin inférieur est soutenue principalement par des connexions à la membrane du périnée, en avant et le corps périnéale postérieure.
Fascia Endopelvic des femmes:
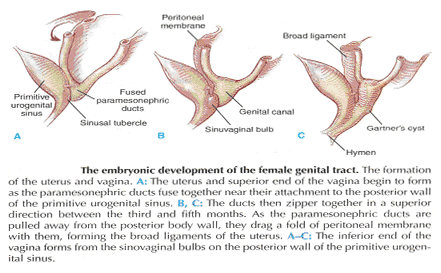
La continuité des différentes parties de l'appareil suspensif du bassin organes a été bien connue pour plus de 150 ans. Toutefois, cette réalité n'est souvent pas assez. La femelle organes pelviens sont reliés à la paroi latérale du bassin par un réseau de tissu conjonctif volets appelle communément la endopelvic fascia. Cette aponévrose est l'une unité continu - composé de collagène, d'élastine, et non le muscle lisse vasculaire et fibers est pénétrée par le sang et les vaisseaux lymphatiques et les nerfs. Certaines parties du fascia endopelvic traditionnelles ont des noms qui se chevauchent souvent, ce qui conduit à la confusion. Le fascia endopelvic a la forme d'un septum semifrontally orienté, qui entoure le vagin et une partie du col de l'utérus et divise le plancher pelvien dans la partie antérieure et postérieure compartiments. Ce confluent septum a des connexions à l'os pubien, du périnée antérieur membrane, du périnée, le corps et l'aponévrose superficielle de la levator ani muscle. En outre, le uterosacral partie de la cloison a trois subdivisions - la "partie vasculaire", la "partie de neurones", et la véritable uterosacral ligament. Chaque subdivision a un autre lien physique à l'structures pariétales. L'origine embryonnaire de la fascia endopelvic reste une question intéressante. Le fascia endopelvic divise le moindre bassin de la même manière que les urorectal septum divise le cloaque embryonnaire. Il est possible que le vagin découle de la dissolution de septum. Cela expliquerait pourquoi le vagin est entouré par endopelvic fascia, alors que la vessie et le rectum ne le sont pas. Jusqu'à présent, les restes de la urorectal septum ont été considérés comme le seul organisme du périnée. Il semble plus probable que le corps du périnée, provient de la complexité du cloaque et de la membrane cloacale sphincter, de concert avec la membrane périnéale, sphincter urétral externe, le sphincter anal externe, et anococcygeal ligament (6).
L'aspect de l'aponévrose de la vessie est habituellement appelé le pubocervical fascia. Il insère dans l'os pubien, à l'exception de quelques millimètres de la ligne médiane, et sous cette insertion, il disparaît dans la partie antérieure de la membrane périnéale. Latéralement, le fascia Inserts endopelvic dans le fascia supérieur de l'ani levator muscle. Le anterosuperior feuille (pubocervical fascia) et inferoposterior feuille (recto-fascia) du fascia endopelvic sont connectés à deux côtés du vagin et craniodorsally fondu dans le cardinal et d'autres uterosacral ligaments. Le vagin est donc, circulairement entouré par la endopelvic fascia. Le adventitia de la base de la vessie est connecté à la "pubocervical fascia" par la gauche et la droite "vessie pilier". Ces structures contiennent des branches de l'administration et Moyen-vésicale inférieure artère. La vessie séparer les piliers vésico-espace de la gauche et la droite paravesical espace. Le vésico-espace est fermé à partir du bas serré saisie par le milieu de l'urètre à la paroi vaginale antérieure et de ci-dessus par le supracervical septum (7).
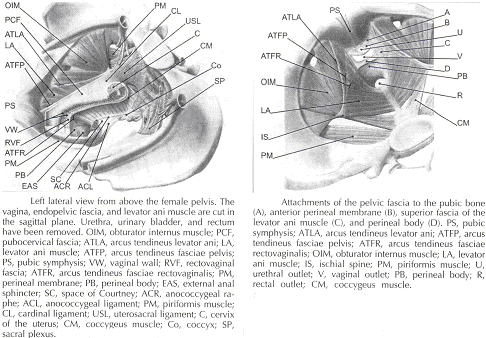
Le rectum est enveloppé dans son fascia ( "fascia péri" et "fascia recti propria"). Cette aponévrose contient des branches de l'artère Moyen-rectal, veines, vaisseaux lymphatiques et les nerfs, qui sont intégrés dans une quantité variable de tissus adipeux. La partie antérieure et postérieure de la feuille péri insérer dans le inferoposterior aspect de la endopelvic fascia, près de l'endroit où le fascia endopelvic attache à la supérieure de l'aponévrose levator ani muscle, constituant ainsi la soi-disant "rectal piliers" ou "des ligaments latéraux rectum (8) ". Les piliers du rectum séparer le recto de l'espace retrorectal espace. Ces chiffres montrent la relation spatiale de la prevesical, paravesical, vésico, recto, et retrorectal espaces à la endopelvic fascia, de la vessie piliers, piliers et du rectum.
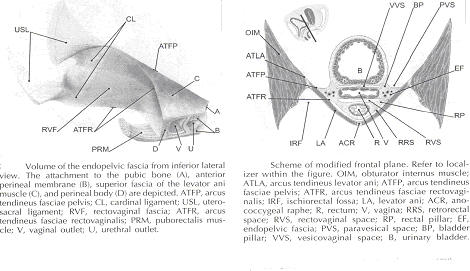
L'aspect de endopelvic face à l'aponévrose du rectum est habituellement appelée fascia recto. Il disparaît dans le corps inferiorly périnéale et l'insère dans le supérieur de l'aponévrose levator ani latéralement. La partie supérieure de la fascia pubocervical disparaît dans le cardinal ligaments, et ces nouveaux fondu dans le uterosacral ligaments. Le fascia endopelvic ne contient pas de tissus adipeux. Seulement dans la région du ligament uterosacral les brins de tissus fibreux exécuté dans un fan-forme comme dans un grand domaine par l'intermédiaire du subperitoneal les tissus adipeux. Il existe une quantité variable de tissu adipeux à l'extérieur de la adventitia de la vessie et le rectum. La densité et la forte emprise de l'aponévrose endopelvic n'est pas uniforme dans toutes les régions. Les augmentations de densité des tissus dans la direction craniocaudal. Le tissu est le plus fort et plus dense, et sa surface est mieux définie dans la région de la partie distale et pubocervical fascia recto-distal. En revanche, dans les régions de l'uterosacral ligament, les brins de tissus fibreux sont fins et dispersés dans les environs subperitoneal graisse. En outre, il existe une liaison plexiforme des navires et les nerfs des différents organes dans cette région. Dans la partie distale de l'aponévrose, les navires et les nerfs pour le vagin, la base de la vessie, l'urètre et exécuté dans un mode parallèle, le long du vagin. Il n'y a pas de méthode unique qui permet de visualiser et de l'analyze de toutes les structures à l'intérieur de la femelle du plancher pelvien, un ordinateur en trois dimensions modèle peut être créé en intégrant des informations complémentaires sous forme d'imagerie par résonance magnétique (IRM), l'observation directe de la dissection de laboratoire et de salles de chirurgie, et la littérature scientifique pertinente. L'IRM est un outil utile pour visualiser en trois dimensions la représentation de l'anatomie de moindre bassin et la description de la géométrie des organes visibles avec description de leurs connexions à la endopelvic fascia (9).
Rectum et anal sphincters:
Le rectum s'étend de sa jonction avec le côlon sigmoïde à l'orifice anal. La répartition des muscles lisses est typique pour le tractus intestinal, avec intérieure et extérieure circulaire longitudinal des couches de muscles. Lors de la flexion du périnée, du rectum, la couche intérieure circulaire augmentation de l'épaisseur pour former le sphincter anal interne (IAS). Les nerfs autonome, sympathique (nerfs spinaux) et parasympathique (nerf pelvien), la fourniture des normes IAS. Sympathique fibers origine de la baisse des ganglions thoraciques pour former le plexus hypogastric supérieur. Parasympathique fibers proviennent de la 2e, 3e, et 4e sacrée nerfs pour former le plexus hypogastric inférieure, qui, à son tour, donne lieu à supérieur, moyen et inférieur du rectum nerfs en fin de compte que l'offre du rectum et du canal anal. La plupart de la tonalité de l'IAS est myogenic (c'est-à-dire, causés par les propriétés uniques du muscle lisse de lui-même). L'angiotensine 2 et la prostaglandine F 2 α modulatory jouer des rôles. Sympathiques IAS contraction de médiation par le biais de la stimulation de la relaxation α et β par 1, β 2 et β 3 récepteurs adrénergiques (10). Stimulation parasympathique ou des pelviennes nerfs causes IAS relaxation par le biais de l'oxyde nitrique - contenant des neurones situés dans le plexus entérique. L'IAS est responsable de 85% de la pression de repos anal. La couche extérieure longitudinale de muscle lisse de la paroi du rectum, ayant des liens avec le corps et périnéale coccyx, et passe ensuite inferiorly des deux côtés de l'externe sphincter anal.
Le sphincter anal externe (EAS) est composé de muscles striés qui est tonically contracté la plupart du temps, et peut également être contracté volontairement. Différentes divisions de l'EAS ont été décrites, et bien qu'il n'y ait pas de consensus, les dernières descriptions faveur superficielle (combinant la précédente superficielles et sous-composants) et les compartiments de profondeur (10). L'EAS fonctionne comme une unité avec puborectalis partie de l'ani muscle levator groupe. Le sphincter anal mécanisme comprend le sphincter anal interne (IAS), sphincter anal externe (EAS) et le muscle puborectalis. Comme le col de la vessie et l'urètre, un réflexe de la moelle épinière provoque le sphincter strié de contrat au cours de l'augmentation soudaine de pression dans intraabdominal, tels que la toux. L'anal-rectal angle est produit par la partie antérieure de l'attraction puborectalis muscles. Ces muscles forment un harnais postérieure autour de la jonction ano-rectale. L'anal-rectal angle a déjà été jugé important dans le maintien de la continence fécale, mais son importance a été remise en question. Des études plus récentes donnent à penser que l'incontinence fécale chez les femmes est souvent liée à la dénervation de muscles du diaphragme pelvien, ainsi que de dénervation et de perturbation de l'EAS (4).
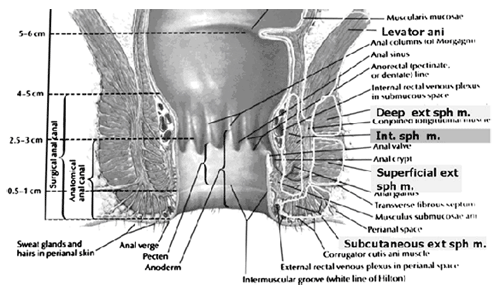
Ce schéma montre que le sphincter anal externe est composée d'un sous-cutanée, superficielle et profonde partie.
Il est estimé que profonde sphincter anal externe est en fait le muscle puborectalis.
Applications cliniques:
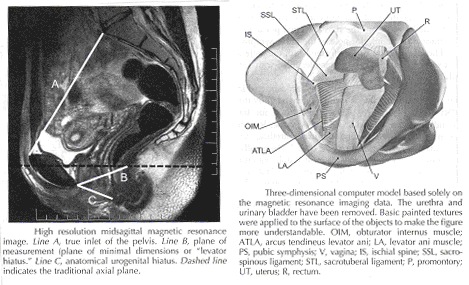
Mécanismes de soutien normal de l'utérus et du vagin: Normal pelvienne appui est fourni par l'interaction entre les muscles pelviens (levator ani groupe) et les tissus conjonctifs, les pièces jointes. Dans la plupart des conditions, les muscles du bassin sont le principal soutien à la organes pelviens, en fournissant une entreprise encore élastique de base sur lesquelles ils reposent. Le tissu conjonctif pièces jointes la régularisation des organes pelviens dans la bonne position pour recevoir un soutien optimal de la musculature pelvienne. Lorsque les muscles pelviens sont assouplies, comme lors de la miction ou de défécation, le tissu conjonctif des pièces jointes temporairement jusqu'à la organes pelviens. Lorsque le vagin est normalement pris en charge, il fournit un appui à la vessie et l'urètre, le col de l'utérus, et le rectum. Autres que le col de l'utérus, l'utérus n'a pas fixé de soutien, comme indiqué par sa capacité à agrandir sans restriction au cours de la grossesse. La partie supérieure de deux tiers du vagin est presque dans une orientation horizontale d'une femme debout. Tissu conjonctif la régularisation des pièces jointes vagin à différents niveaux (4). Le supérieur et latéral du tissu conjonctif pièces jointes (le cardinal-uterosacral ligament complexe, aussi connu sous le nom de niveau I) défendre le col de l'utérus et vagin supérieur levator sur la plaque et hors de l'appareil génital hiatus. L'examen à mi-vagin est soutenu par les connexions latérales à la ligne blanche ou Arcus tendineus fasciae bassin (niveau II). Le vagin inférieur est soutenue principalement par des connexions à la membrane du périnée, en avant et le corps périnéale postérieure (niveau III).
Il est important pour les chirurgiens travaillant dans les espaces paravesical de comprendre pleinement la relation de la plus historique de cette région - l'Arcus tendineus fasciae bassin - à la marge de la levator muscle - l'Arcus tendineus levatoris ani. L'Arcus tendineus levator ani représente la marge supérieure de l'aponévrose du muscle ileococcygeus. Cette aponévrose est composé dégénéré de la partie supérieure de la ileococcygeus muscle et de son investissement fasciae. Au cours de la phylogénie de ce muscle, il ya la descente de son origine sur la paroi latérale de la cavité pelvienne de la forme Ilio-pectineal ligne à l'aponévrose obturatoria. Dans la position dorsale, l'aponévrose insère dans la colonne vertébrale ischiatiques et voisins dans la précédente marge de la grande sciatique cran. La ligne de fixation de l'aponévrose de la levator ani mai assumer n'importe quelle position entre le bassin à ras bords, et une ligne horizontale appelée ligne tracée par le biais de la colonne vertébrale ischiatiques à l'arrière du corps du pubis (11). Cette observation, en collaboration avec de nombreux non obstétriques larmes, représente une grande variabilité dans le niveau de l'insertion dans la dissection et pendant la réparation chirurgicale.
La naissance de préjudice liés à des nerfs et des muscles du plancher pelvien mai conduire à l'élaboration de urinaire ou incontinence fécale. Pelvic l'imagerie par résonance magnétique (IRM) des études ont montré que les muscles visibles puborectalis dommage survient singulièrement dans le vagin et parous femmes est beaucoup plus répandue dans parous femmes avec l'incontinence d'effort que dans ceux sans condition. Les études ont montré un ratio maximum s'étendent de 3,5 à 1 dans la posteromedial puborectalis simulé au cours de l'accouchement que de plus en plus accrue avec l'augmentation de la rigidité latérale de levator pièces jointes (12). L'augmentation de la rigidité latérale des pièces jointes de la levator ani à la paroi latérale du bassin entraîne une augmentation sur le tronçon levator ani muscles. Levator plus sévères en pièces jointes dans le nullipara mai levator soumis à l'étirement des ratios plus élevés au cours de l'accouchement, l'augmentation des risques de dommages musculaires. Ce travail préliminaire mai aider à expliquer les données épidémiologiques concernant l'impact du plancher pelvien d'une première livraison.
Résumé:
Muscles du plancher pelvien ont deux fonctions importantes: elles fournissent un soutien physique à la pelvienne viscères, et qu'ils fournissent à constrictor mécanisme le canal anal, vagin et l'urètre. Les plus récents d'imagerie et physiologiques études suggèrent fortement que ces deux fonctions du plancher pelvien sont tout à fait distinctes et sont probablement liées aux différentes composantes des muscles du bassin. Le pubococcygeus, ileococcygeus, et ischiococcygeus les plus susceptibles de fournir du support physique ou d'agir comme un plancher pelvien pour les viscères. Le puborectalis fournit le muscle constricteur de la fonction du canal anal, vagin et l'urètre. Levator ani dimensions peut être déterminée en 3D du plancher pelvien échographie pelvienne et l'IRM. Le terme "endopelvic fascia" est largement utilisé par les cliniciens comme décrit ci-dessus, mais il n'est pas accepté par de nombreux anatomistes. Selon la nomenclature anatomique actuel, décrit le "fascia endopelvic" fait partie de l'aponévrose pelvienne viscérale (fascia visceralis bassin). Le terme "endopelvic fascia" est réservée pour le fascia pariétal pelvien (fascia parietalis bassin). Dans ce concept anatomique, le fascia viscérale pelvienne est subdivisée en fonction de l'organe sur lequel il porte. Il est convenu que la composition de l'aponévrose visceralis bassin est très différents de ce que "fascia" signifie généralement la couverture du muscle squelettique. La technique de modélisation permet une exploration plus approfondie des relations entre les différents maternelle-fœtale du travail paramètres (par exemple, levator ani caractéristiques musculaires, osseux pelvien la forme et la géométrie de la tête du fœtus) et étirement musculaire dans le travail. La modélisation technique permet l'inclusion de la mise à jour des paramètres du modèle (par exemple, le muscle / attachement rigidité, résistance à la traction, et muscle fiber direction) que ces paramètres sont disponibles à l'avenir. Peut-être des versions plus sophistiquées de ces modèles contribueront à identifier les aspects spécifiques modifiables de l'accouchement que mai détiennent la clé de la prévention de l'accouchement liés à des blessures du plancher pelvien à l'avenir.
Remerciements: Un merci spécial à M. le Dr RK Mittal, la dysfonction du plancher pelvien et les troubles du Groupe, Division de gastro-entérologie de l'Université de Californie, San Diego VA Health Care Center, San Diego, CA (USA) pour l'assistance dans la préparation du manuscrit.
Références:
- The Urogenital System. Editors: Moore & Persaud In The Developing Human; 8th edition, 2008
- Chapuis P, Bokey L, Fahrer M et al. Mobilization of the rectum: anatomic concepts and the bookshelf revisited. Dis Colon Rectum 2002;45:1-9
- Raizada V, Mittal RK. Pelvic floor anatomy and applied physiology. Gastroenterol Clin N Am 2008;37:493-509
- Walters MD, Weber AM. Anatomy of the lower urinary tract, rectum and pelvic floor. In Urogynecology and reconstructive pelvic surgery; 3rd Edition, St. Louis: Mosby, 2007
- DeLancey JO, Delmas V. Gross anatomy and functional anatomy of the pelvic floor. Philadelphia: Elsevier Saunders; 2004
- Ercoli A, Delmas V, Fanfani F et al. Terminologia Anatomica versus unofficial description and nomenclature of the fasciae and ligaments of the female pelvis: a dissection-based comparative study. Am J Obstet Gynecol 2005;193:1565-1573
- Leffler KS, Thompson JR, Cundiff GW et al. Attachment of the rectovaginal septum to the pelvic sidewall. Am J Obstet Gynecol 2001;185:41-43
- Kruger JA, Heap SW, Murphy BA et al. Pelvic floor function in nulliparous women using three-dimensional ultrasound and magnetic resonance imaging. Obstet Gynecol 2008;111:631-638
- Otcenasek M, Krofta K, Baca V et al. Bilateral avulsion of the puborectal muscle: Magnetic resonance imaging-based three-dimensional reconstruction and comparison with a model of a healthy nulliparous woman. Ultrasound Obstet Gynecol 2007;29:692-696
- Dyck PJ, Thomas PK. Autonomic and somatic systems to the anorectum and pelvic floor. 4th edition. Philadelphia: Elsevier Saunders; 2005
- Otcenasek M, Baca V, Krofta K et al. Endopelvic fascia in women: shape and relation to parietal pelvic structures. Obstet Gynecol 2008;111:622-630
- Hoyte L, Damaser MS, Warfield SK et al. Quantity and distribution of levator ani stretch during simulated vaginal childbirth. Am J Obstet Gynecol 2008;199: 198-199
Publié: 11 February 2009
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


