Vessie de Compréhension D'Suractif (OAB) Chez Les FemmesWHEC Bulletin pratique clinique et la gestion des lignes directrices pour les fournisseurs de soins de santé. Subvention à l'éducation fournie par la santé des femmes et des centres d'éducation (WHEC). La vessie d'Suractif de limite (OAB) entoure des symptômes urinaires tels que la fréquence, l'urgence, et l'incontinence de recommander. Cet état médical commun est vu dans approximativement un dans cinq femmes âgées 25-64. Le but de ce document est de nous aider à comprendre la neurologie et la physiologie de la vessie Suractif et à formuler le meilleur traitement pour le patient. L'incontinence de recommander a un impact beaucoup plus dramatique sur la qualité d'une femme de la vie que l'incontinence d'effort, parce que l'incontinence d'effort est prévisible et contrôlable. En revanche, l'incontinence de recommander se manifeste comme vide imprévisible et involontaire dans lequel l'urine est libérée dans un jet de jaillissement, souvent dans les quantités assez grandes pour imbiber par les garnitures absorbantes lourdes. Puisque les thérapies de l'incontinence d'effort et de l'incontinence de recommander est complètement différente, l'évaluation de l'incontinence est très importante. Dans des femmes de vieillissement, la prédominance de la fréquence, l'urgence, et l'incontinence de recommander est beaucoup plus élevé que celle de l'incontinence d'effort. Parmi des femmes 60 à 80 ans croissance, le plus grand segment de notre population - autant d'en tant que fréquence d'expérience de 50%, urgence et incontinence de recommander. Les dépenses énormes de l'incontinence urinaire sont de plus en plus identifiées. Aux Etats-Unis les coûts directs liés à l'incontinence est estimés à $ 26 milliards par an et approximativement 17 millions d'adultes des USA ont OAB (1). Les conséquences médicales d'OAB peuvent être tout à fait graves : Les patients peuvent développer des complications telles que des ulcères de decubitus, des éruptions perineal, la cystite, des infections d'appareil urinaire, l'urosepsis, et l'échec rénal. Les femmes avec OAB sont également au risque considérable pour des chutes et des ruptures - probablement parce qu'elles sont pressées fréquemment pour atteindre la salle de bains. Facteurs et causes de contribution de vessie Suractif: Une étiologie potentielle pour OAB est dysfonctionnement neurologique provenant de la maladie ou du vieillissement et ayant pour résultat la rupture du système de commande complexe actuel dans l'appareil urinaire inférieur. On pense que cela serait multifactoriel. Les conditions de coexistence peuvent également contribuer aux symptômes ou peuvent même être la cause unique. Les exemples incluent: - Dommages ou maladies du système nerveux : À un niveau local, l'incontinence de recommander peut développer secondaire aux anomalies myogenic de detrusor intrinsèque. Il perturbe la commande volontaire de vider dans les adultes, déclenchant le reemergence de vider réflexe, qui mène à l'incontinence d'hyperactivité et de recommander de vessie.
- Obstruction de sortie : L'obstruction uréthrale ou le corps étranger dans la vessie et chez les hommes avec le hyperplasia prostatic bénin peut avoir comme conséquence le recommander et la fréquence du micturition.
- Infection ou cystite d'appareil urinaire : L'infection d'appareil urinaire sans troubles neurologiques ou obstructifs associés peut résoudre après 3 jours de thérapie antibiotique (le traitement de cours continuera pendant 1 à 2 semaines). Elle peut résoudre les symptômes du recommander et de la fréquence.
- Dysnergia de sphincter de Detrusor : Le plus généralement secondaire aux dommages de cordon médullaire ou à la sclérose en plaques, peut affecter de plus jeunes hommes et des femmes.
- Un sphincter uréthral déficient : Chez les femmes avec l'incontinence d'effort, la fuite d'urine dans l'urètre stimule les afférents uréthraux qui peuvent induire des réflexes vidants involontaires.
- Atrophie urogénitale : Les symptômes irritatifs de l'appareil urinaire inférieur sous forme de fréquence, d'urgence, et de dysuria peuvent résulter du manque d'oestrogène, menant à l'atrophie urogénitale.
- Prolapsus pelvien d'organe : C'est un autre état de coexistence commun. Bien que la corrélation entre l'origine généalogiquee anatomique des organes pelviens et les symptômes inférieurs d'appareil urinaire soit mal comprise, la fréquence et l'urgence - avec ou sans l'incontinence de recommander - coexistent avec le prolapsus pelvien symptomatique d'organe dans approximativement 30% à 50% de cas.
- Utérus agrandi ou masse adnexal : Elle peut causer la compression externe de la vessie et mener à abaisser des symptômes d'appareil urinaire.
- Chirurgie précédente : Les réparations vaginales antérieures de cou de mur ou de vessie peuvent parfois des symptômes de trigger de novo de la fréquence, de l'urgence, et de l'incontinence de recommander. Chez les femmes qui ont subi un procédé précédent d'anti-incontinence, ces symptômes peuvent être liés à une certaine forme d'obstruction de sortie.
Cadre pour la santé de compréhension de vessie : Relaxation et contraction de vessie : Un effet des impulsions de nerf
Source : Gestion d'OBG ; Décembre 2003 ; Image : Birck Cox 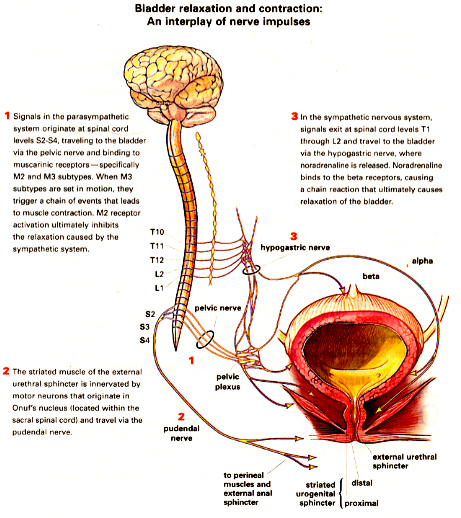
Diagnostic : Des questions plus spécifiques peuvent aider à identifier la nature de l'incontinence, et les questions environ si les patients utilisent des garnitures ou d'autres dispositifs protecteurs peuvent également encourager davantage de dialogue. Les réponses affirmatives pour diriger des questions au sujet de la perte d'urine liée à un recommander vers l'urinate ou du postvoid ruisselant peuvent être suggestives de l'instabilité de detrusor, la cause la plus commune des symptômes d'OAB. Discutez au sujet de la durée et de la caractéristique de la perte d'urine et évaluez la sévérité de la condition ; type et nombre de garnitures ou journal ou hebdomadaire utilisé par dossier, nombre de vides incontinent et changements des activités des modèles vivants ou liquides quotidiens de prise. Questionnez les patients au sujet de la présence de la douleur, du hematuria et de l'infection, et au sujet des changements des habitudes d'entrailles et de fonction sexuelle. L'examen des stratégies passées de gestion d'incontinence est important pour formuler le plan efficace de traitement pour le patient. OAB est caractérisé par incontinence d'urgence, de fréquence et de recommander. L'incontinence d'effort est associé à la toux et à l'exercice. L'incontinence mélangé est la combinaison des dispositifs de stress/OAB. Puisque ces troubles peuvent co-exister, l'évaluation et la thérapie complètes sont absolument essentielles. Un diagnostic plus précis a mené à l'amélioration des résultats de traitement et au meilleur choix patient pour la thérapie médicale et comportementale. La cytologie et le cystoscopy urinaires sont recommandés dans les patients avec des infections récurrentes et le hematuria d'appareil urinaire. Le résiduel de Postvoid (PVR) devrait être mesuré dans les patients présentant la tendresse ou le distension surpubien, le diabète, ou la maladie neurologique, aussi bien que dans ceux qui prennent les médicaments qui peuvent interférer vider de vessie. La détermination du volume de PVR exige la cathéterisation ou les ultrasons pelviens. Des volumes résiduels de moins de 50 ml sont généralement considérés indicative de à vessie proportionnée vidant, tandis que les volumes résiduels répétés supérieur ou égal à 100 à 200 ml représentent habituellement (2) vidant insatisfaisant. L'essai d'Urodynamic est indiqué dans les personnes âgées (> 75 y), et dans les patients avec un PVR élevé, les symptômes mélangés de l'incontinence d'effort et de recommander, ou la chirurgie non réussie pour l'incontinence. Ces tests incluent ce qui suit : cystometry ou urethrocystometry (tests de stockage de detrusor et de fonction contractile), uroflowmetry ou vidant les études de pression (tests de débit et de mécanisme d'urine), et la profilométrie uréthrale de pression (test du repos et des pressions dynamiques dans l'urètre). Une telle aide spécialisée de tests pour déterminer le statut anatomique et fonctionnel de l'urètre et de la vessie, et peut être utile en déterminant la cause d'AOB (3). Traitement :
les traitements Non-chirurgicaux peuvent être non-pharmalcologiques ou pharmalcologiques. Ils peuvent être employés seul ou en association, selon la sévérité de la condition et de la capacité du patient de se conformer au traitement. - Thérapie Non-pharmalcologique
Exercice pelvien de plancher, Biofeedback, recyclage de vessie : Pour des détails veuillez la revue le lien suivant http://www.womenshealthsection.com/content/urogfr/urog002.php3- Thérapie Pharmalcologique
Les agents (antimuscarinic) anticholinergiques traitent OAB en limitant des contractions non contrôlées du muscle de detrusor. Le problème principal avec ces agents est les effets secondaires ; la bouche sèche est la cause la plus fréquente de la discontinuation. Pour des détails veuillez la revue le lien suivant : http://www.womenshealthsection.com/content/urogfr/urog006.php3
Vessie hyperactive (OAB): Un Guide de traitement: Patient rapport de mai de ne pas les symptômes du tractus urinaire inférieur, les cliniciens devraient déterminer si la vessie hyperactive (OAB) par patient interview. Ensemble, la modification des comportements et de traitement pharmacologique sont plus efficaces que ce soit la seule approche. Cinq agents ont été approuvés pour le traitement pharmacologique de l'hyperactivité vésicale, le bloc de tous les récepteurs M3 de prévenir la contraction détrusor avec efficacité similaire. L'affinité relative de antimuscarinique un agent pour chaque sous-type de récepteur est responsable de la diversité des profils des effets secondaires des médicaments de cette classe. La plus grande efficacité dans le traitement de l'hyperactivité vésicale est réalisé en utilisant la combinaison avec une thérapie comportementale et pharmacologique modification de traitement avec les agents antimuscarinique (4). Comportement thérapie commence avec l'éducation des patients sur les changements de mode de vie qui peut prévenir l'aggravation des symptômes et de faciliter le fonctionnement social. Éviter les irritants de la vessie telles que la caféine, l'alcool, et de la charge de fluide est critique. Développer des stratégies telles que les toilettes de cartographie peut aider les patients à traiter les aspects sociaux de leur condition. Places de formation de la vessie du patient sur un calendrier mictionnel est diplômé en vue d'accroître la capacité de la vessie et de restaurer la fonction normale de vessie (5). Exercices du plancher pelvien, aussi connu comme les exercices de Kegel, sont le pilier de la thérapie comportementale, atténuer les symptômes d'urgence et d'incontinence. Ces techniques aident les patients à réprimer détrusor contractions et une occlusion de l'urètre lors de la miction involontaire est imminente. Il est essentiel que ces exercices sont effectués correctement, donc verbal prestataire de feed-back en réponse à la palpation du vagin, ou de biofeedback avec un kinésithérapeute, devraient être utilisés pour assurer des résultats optimaux. Il semble y avoir aucun avantage à le biofeedback par rapport à la rétroaction verbale, en termes de réduction de l'incontinence (6). Distinguer entre les agents pharmacologiques efficaces: Cinq thérapies pharmacologiques ont été approuvés pour le traitement de l'hyperactivité vésicale - oxybutynine, approuvé en libération immédiate, à libération prolongée, et de timbre transdermique formulations; immédiate et la toltérodine à libération prolongée; Trospium chlorure de solifénacine et darifénacine (7). Chacun de ces agents est un antagoniste des récepteurs muscariniques, et tous ont montré une efficacité dans la réduction de l'urgence urinaire, la fréquence, et l'incontinence urinaire. L'efficacité de ces agents est le résultat d'un blocage des récepteurs M3 au niveau du muscle détrusor. Ce mécanisme d'action, cependant, peut aussi conduire à des effets négatifs de 2 manières distinctes. Tout d'abord, antimuscarinique agents de bloquer les récepteurs M3 ailleurs dans l'organisme, menant à des effets indésirables tels que la sécheresse de la bouche, qui résulte de M3 blocus de glandes salivaires. M3 récepteurs peuvent également être trouvés dans le cerveau, bien que leur rôle n'est pas clairement définie dans le tractus gastro-intestinal, où prédominent les récepteurs M3 de blocage et en théorie pourrait mener à vision floue, bien que pratiquement, ce n'est pas souvent le cas. M3 récepteurs ont également été identifiés dans le foie et le rein. Deuxièmement, le blocage des autres sous-types de récepteurs muscariniques conduit à des effets négatifs de antimuscarinique la thérapie. M1, M2, M4 et M5 sont des récepteurs de sous-types dans l'ensemble du corps, jouant de nombreux rôles dans la fonction physiologique normale. Par conséquent, le blocus des sous-types de récepteurs muscariniques par des agents non spécifique se produit dans une multitude de systèmes d'organes, y compris les glandes salivaires, les glandes lacrymales, de la vésicule biliaire, le tractus gastro-intestinal, le système respiratoire et les yeux (4, 8). Les effets secondaires varient beaucoup de médicament, en fonction de son affinité relative de chaque sous-type muscarinique. Seuls darifénacine a été déterminé à être très sélectifs pour les sous-M3, le premier récepteur impliqué dans la contraction de vessie. L'affinité de la darifénacine pour M3 est 9 fois plus grande que son affinité pour M1, 12 fois plus grande que son affinité pour les M5, au moins 59 fois plus grande que son affinité pour les M2 et M4. Transdermal application (oxybutynine TDS) élimine les effets gastro-intestinaux sur l'intégrité des drogues et des diminutions de premier passage hépatique du métabolisme des médicaments. En conséquence, les effets secondaires tels que la sécheresse de la bouche et la constipation sont réduits. Malheureusement, la formulation transdermique d'oxybutynine résultats de prurit au site d'application dans 16,8% des patients et l'érythème au site d'application dans 5,6% des patients. Les risques cardiovasculaires de anticholinergiques Therapy: Deux effets néfastes de la thérapie anticholinergiques sont la prolongation de l'intervalle QT et l'élévation du rythme cardiaque, ce qui précipité mai arythmies dangereuses telles que des torsades de pointes (TdeP), dans les patients sensibles. Les effets de la solifénacine QT, Trospium chlorure, et darifénacine ont été étudiés dans randomisés, les essais cliniques contrôlés positivement. Trospium chlorure et de la darifénacine n'a pas d'effet QT, les données de cet essai clinique sur solifénacine n'ont pas été concluants (9). Pas de lien de causalité entre la tachycardie induite par la drogue et les effets indésirables cardiaques des résultats a été établi, mais les patients ayant des anomalies cardiaques ne doit pas être administré des médicaments qui élèvent la fréquence cardiaque. Ni solifénacine ni darifénacine a un effet significatif sur la fréquence cardiaque par rapport au placebo. Les effets indésirables cardio-vasculaires de la non-cardiaques médicaments, tels que allongement de l'intervalle QT et le coeur du taux de change, sont importants à considérer lors de l'utilisation de médicaments anticholinergiques pour traiter les symptômes de l'hyperactivité vésicale, en particulier chez les patients plus âgés qui ont une maladie cardiaque. La prolongation de l'intervalle QT causés par certains agents de cette classe mai TdeP et conduire à une mort subite. Un lien de causalité entre la tachycardie induite par la drogue et les effets indésirables cardiaques résultats n'a pas été établie, mais les patients ayant des anomalies cardiaques ne devraient pas recevoir des médicaments de manière significative augmenter le rythme cardiaque, si des alternatives efficaces soient disponibles. En fin de compte, le bénéfice d'une intervention de l'emporter sur le risque. Dans ce contexte, les patients ne doivent pas être privés des avantages du traitement pour une maladie débilitante, comme si l'hyperactivité vésicale, ils peuvent être traités avec des médicaments qui ont été clairement démontré à être dépourvue de vie importante et un danger de toxicité cardiaque. Effets indésirables des anticholinergiques Cognitive Therapy: la mémoire, l'augmentation du temps de réaction, et la sédation sont les effets néfastes de traitement anticholinergique. L'effet cognitif de la thérapie pharmacologique de l'hyperactivité vésicale est influencée par l'âge du patient, anticholinergiques charge, et de la physiologie. Le rapport de l'oxybutynine et d'affinités pour la darifénacine M1 receptor mai expliquer les différences dans l'effet cognitif de ces médicaments dans les essais cliniques (10). Le vieillissement entraîne une augmentation de la perméabilité de la barrière hémato-encéphalique (BHE), diminution de la production d'acétylcholine, et une réduction du nombre et de la distribution des récepteurs muscariniques dans le SNC. La relation entre les anticholinergiques et les détermine en grande partie de ces systèmes de savoir si les effets cognitifs se produisent. Le BBB est la barrière protectrice qui régit le passage de substances provenant du système vasculaire à l'intérieur du milieu de la CNS. Il est composé de cellules endothéliales des jonctions serrées et une variété de types de cellules et de structures, y compris les processus de pied astrocytaire. Passive diffusion des substances est limité et favorise les substances ayant les propriétés suivantes: des molécules plus petites que 400 daltons, la faible polarité et lipophilie. Les anticholinergiques, approuvé pour le traitement de l'hyperactivité vésicale ont différentes capacités de pénétration dans le BBB. Oxybutynine, qui est lipophile, de faible taille moléculaire, et neutre chargé, est le plus susceptible de pénétrer dans le BBB. Les autres agents sont moins susceptibles de pénétrer BBB en raison de leur grande taille, à faible lipophilie, et de la polarité. En plus d'avoir ces caractéristiques bénéfiques, darifénacine est connu pour être un substrat de la P-glycoprotéine, un système par lequel les substances sont activement dans l'ensemble de l'effluxed BBB dans le sang (11). Vieillissement normal, cependant, a été démontré que l'augmentation de la perméabilité de la BBB. Par conséquent, même si un grand nombre d'agents de l'hyperactivité vésicale ne sont normalement pas franchir le BBB, mai ils être plus de chances d'atteindre les patients plus âgés de la CNS. La perméabilité de BBB est également altérée par certaines maladies telles que la sclérose en plaques, le diabète et la démence. En outre, les facteurs environnementaux, y compris le stress et la chaleur peuvent perturber le BBB, résultant en une plus grande perméabilité. Enfin, certains médicaments eux-mêmes (par exemple, les inhibiteurs de la cholinestérase) peuvent modifier la perméabilité de la BBB. Taux d'abandon pour les médicaments anticholinergiques sont élevés, quelle que soit la classe de médicaments utilisés. Les essais cliniques en rapport supérieur, les taux d'observance des médicaments dans la comparaison avec des études en populations. Large, la population des études sont nécessaires pour déterminer la cause de la mauvaise observance de médicaments anticholinergiques dans la pratique clinique. Notre taux d'abandon dans les classes de médicaments anticholinergiques également souligner la nécessité de thérapies plus efficaces pour les systèmes de voies urinaires basses (12). Par conséquent, nous devons être vigilants en ce qui concerne d'autres formes de traitement (modification de fluide, de la vessie de formation et de réhabilitation du plancher pelvien), pour l'hyperactivité vésicale et d'accroître notre prise de conscience que ce groupe de femmes est insuffisamment traitée. Conclusion :La vessie d'Suractif (OAB) est un état médical commun qui peut éroder un bien-être psychologique et social de femme, et peut avoir des conséquences graves de santé si laissé non traité. La thérapie peut inclure les techniques non-pharmalcologiques, le médicament ou une combinaison. L'utilité de pharmacotherapy peut être limitée par des réactions défavorables telles que la bouche sèche, bien que de plus nouveaux médicaments tels que HEU le tartrate d'oxybutynin et de tolterodine puissent avoir légèrement peu d'effets secondaires. Appropriez-vous la première interposition, qui inclut identifier les troubles, est un facteur principal en ralentissant la progression des changements nuisibles de l'appareil urinaire inférieur. Références : - Abrams P, Cardozo L, Fall M et al. The standardization of terminology of lower urinary tract function: report from the Standardization Sub-committee of the International Continence Society. Neurourol Urodyn 2002;21:167-178
- Stewart WF, Van Rooyen JB, Cundiff GW et al. Prevalence and burden of overactive bladder in the United States. World J Urol 2003;20:327-336
- Ouslander JG. Management of overactive bladder. N Engl J Med 2004;350:786-799
- Abrams P, Andersson KE, Buccafusco JJ et al. Muscarinic receptors: their distribution and function and function in body systems, and implications for treating overactive bladder. Br J Pharmacol 2006;148:565-578
- Borello-France D, Burgio KL. Nonsurgical treatment of urinary incontinence. Clin Obstet Gynecol 2004;47:70-82
- Burgio KL, Goode PS, Locher JL et al. Behavioral training with and without biofeedback in the treatment of urge incontinence in older women: a randomized controlled trial. JAMA 2002;288:2293-2299
- Diokno AC, Appell RA, Sank PK et al. Prospective, randomized, double-blind study of the efficacy and tolerability of the extended-release formulations of oxybutynin and tolterodine for overactive bladder: results of the OPERA trial. Mayo Clin Proc 2003;78:687-695
- Iverson HA, Fox D III, Nadler LS et al. Identification and structural determination of the M (3) receptor sensitivity. Eur Urol Suppl 2005;280:24568-24575
- US Food and Drug Administration. Clinical Evaluation of QT/QTc Interval Prolongation and Proarrhythmic Potential for Non-Antiarrhythmic Drugs. Rockville, MD: US Department of Health and Human Services; October 2005.
- Ancelin ML, Artero S, Porter F et al. Non-degenerative mild cognitive impairment in elderly people and use of anticholinergic drugs: longitudinal cohort study. BMJ 2006;332:455-459
- Lewis JD, Schinnar R, Bilker WB et al. Validation studies of the health improvement network (THIN) database for pharmacoepidemiology research. Pharmacoepidemil Drug Saf 2007;16:393-401
- Gopal M, Haynes K, Bellamy SL et al. Discontinuation rates of anticholinergic medications used for the treatment of lower urinary tract symptoms. Obstet Gynecol 2008;112:1311-1318
©
Le Centre pour la Santé et Éducation des Femmes
|
