Fístula Vesico-vaginal Del Manejo
Dr. Neeraj Kohli, MD, MBA
División de la cirugía pélvica de Uroginecología y de Reconstructive
Brigham and Women's Hospital
Profesor auxiliar, departamento de Ob/Gyn
Escuela Médica De Harvard
Boston, Massachusetts
y
Juan R. Miklos, MD
Asociados De Atlanta Uroginecología
Northside Hospital
Profesor auxiliar, departamento de Ob/Gyn
Universidad médica de Georgia
Atlanta, Georgia
Introducción
Primero divulgado por Derry en 1935 sobre la examinación del mummified el restos de la reina egipcia Henhenit (11ma dinastía, 2050 A.CC.), la fístula vesico-vaginal (VVF) continúa siguiendo siendo una condición desafiadora para el cirujano ginecológico. De las varias fístulas uro-genital descritas previamente, la fístula vesico-vaginal (VVF) es la más común debido a su relación a los varios factores de riesgo obstétricos y ginecológicos. Sin embargo, la presentación y el pronóstico pueden ser variables dependiendo de la localización, del tamaño, y de los factores coexistentes asociados a la formación de la fístula. Afortunadamente, la diagnosis y la gerencia quirúrgica de fístulas vesico-vaginales se asocia a altas tarifas de la curación si es realizada por los cirujanos ginecológicos entrenados.
Fístula de Vesicovaginal |
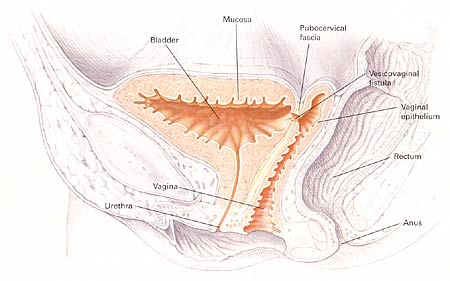 |
Sección transversal pélvica que representa la fístula alta del vescovaginal. |
Factores De Riesgo
Aunque la incidencia exacta de la fístula vesico-vaginal en los Estados Unidos es desconocida, estima la gama entre 0,01 a 0,04% de procedimientos ginecológicos. En países en vías de desarrollo las fístulas vesico-vaginales son más comunes y se relacionan con de trabajo obstruida debido a las entregas desatendidas, a las dimensiones pélvicas pequeñas, al malpresentation, a las contracciones uterinas pobres y al stenosis introital. La causa primaria de la fístula vesico-vaginal en los Estados Unidos se relaciona con la cirugía ginecológica. En una serie de 303 mujeres con la fístula genitourinaria por Lee et el al., las fístulas fueron relacionadas con la cirugía ginecológica en el 82%, los acontecimientos obstétricos en el 8%, la radioterapia en el 6%, y el trauma o el fulguration en el 4%. (1) las causas raras de VVF incluyen venereum del lymphogranuloma, tuberculosis, sífilis, piedras de la vejiga, el cuerpo extranjero conservado en la vagina, y el trauma. La fístula vesico-uterina espontánea también se ha divulgado como complicación rara que seguía nacimiento vaginal sencillo después de la sección cesariana. (2) lo más comúnmente posible, las fístulas vesico-vaginales en países en vías de desarrollo se asocian a la cirugía ginecológica benigna, especialmente histerectomia, y son causadas por la disección extensa entre la vejiga y el útero, la laceración desconocida de la vejiga, la colocación inadecuada de la puntada, y/o lesión del devascularization a los planos del tejido fino. La implicación ureteric concurrente se ha divulgado para estar como colmo 10-15% de las cajas vesico-vaginales de la fístula. Los factores de riesgo pacientes que pueden predisponer al desarrollo de la fístula vesico-vaginal incluyen cirugía pélvica anterior, la historia de PID, el malignancy pélvico, el endometriosis, la infección, la diabetes, y la distorsión anatómica. La presencia de estos factores de riesgo se debe considerar pre-operatively y los pacientes aconsejados por consiguiente.
Clasificación
La clasificación apropiada de una fístula vesico-vaginal puede ayudar al cirujano ginecológico en planear el tratamiento quirúrgico apropiado. Las fístulas vesico-vaginales obstétricas se pueden clasificar dependiendo de su localización, de la causa, de la complejidad, o del sitio de la obstrucción. La fístula ginecológica se clasifica como simple o complicado y puede tener implicaciones importantes para el acercamiento quirúrgico tan bien como el pronóstico para la curación. (3) aunque las fístulas vesico-vaginales simples son generalmente casos quirúrgicos sencillos con buen pronóstico, las fístulas vesico-vaginales complicadas son desafiadoras incluso para el cirujano ginecológico más experimentado y más experto.
Clasificación de las fístulas del vesicovaginal |
|
Clasificación |
Descripción |
Simple |
|
Complicado |
|
Fuente: GERENCIA DE OBG. Agosto de 2003 |
|
Diagnosis
La diagnosis de la fístula vesico-vaginal comienza con la alta suspicacia clínica basada en sintomatología paciente. Los pacientes presentarán típicamente en los intervalos variables del tiempo después del acontecimiento antecedente (parto, cirugía pélvica, radioterapia, los etc.) con quejas primarias del incontinence urinario sin dolor constante. Algunos pacientes divulgarán la exacerbación durante las actividades físicas que pueden conducir a veces a la diagnosis errónea del incontinence sencillo de la tensión. Si la fístula es pequeña, la salida intermitente con el distention creciente de la vejiga o la actividad física puede ser observada. Otros pacientes pueden quejarse de descarga o de hematuria vaginal. Si hay implicación ureteric concurrente, el paciente puede experimentar síntomas constitucionales incluyendo fiebre, frialdades, dolor del flanco, o síntomas gastrointestinales. La sincronización de la presentación es variable. Si están relacionados con el parto traumático, la mayoría de los pacientes experimentan salida de la orina en el plazo de las primeras 24-48 horas. Después de cirugía pélvica, los síntomas presentarán generalmente en el plazo de los primeros 30 días después de la cirugía. En contraste, la radiación las fístulas inducidas tiene un proceso lento del desarrollo secundario a la necrosis lentamente progresiva del devascularization y puede presentar entre 30 días y 30 años que siguen el acontecimiento antecedente. La alta suspensión clínica es la llave a incitar y diagnosis exacta de la fístula vesico-vaginal.
En examen físico: La reunión del líquido en la vagina se puede observar y se debe enviar para el análisis si la diagnosis es confusa. Un examen cuidadoso del speculum que permite la visualización de la pared vaginal anterior entera se debe realizar para identificar la zona de la fístula. En muchos casos, la fístula es grueso visible. La localización de la fístula en lo referente al trigone vaginal del ápice y de la vejiga debe ser examinada y la calidad del tejido fino circundante (inflamación, edema, o infección) ser observada. En algunas cajas de fístula pequeña, ninguna zona obvia no puede ser observada. El examen de dos manos con la palpación cuidadosa de la alameda anterior puede ayudar a aislar la localización con la palpación de una zona circundante de la induración. Si no se observa ninguna fístula a pesar de la alta suspicacia clínica, una prueba que llena del tinte simple de la vejiga se puede realizar en la oficina. La vejiga se llena de un líquido teñido (salino normal con carmín del añil) que usa un catéter urinario, y el examen pélvico de la repetición con un medio speculum se realiza para visualizar la pared anterior. Piden el paciente toser y llevar abajo y la localización de la fístula se confirma con la visualización de la salida de la orina. Si esta prueba es negativa, se inserta un tapón y piden el paciente realizar 10-15 minutos de maniobras provocativas incluyendo la escalera que sube y que salta en lugar. Se quita el tapón y la visualización del tinte más allá del borde más distal del tapón confirma la presencia de una fístula. Una variación de esta técnica es la prueba doble del tinte donde dan el paciente el phenazopyridine oral (Pyridium), la vejiga se llena, y se inserta un tapón. La presencia del azul que se mancha (carmín del añil) sugiere la fístula vesico-vaginal o uretra-vaginal mientras que el rojo que se mancha (Pyridium) sugiere la fístula uretero-vaginal.
La prueba de diagnóstico es provechosa en la eliminación de la patología concurrente y formular un plan apropiado del tratamiento. La prueba rutinaria debe incluir un urinalysis y una cultura para eliminar la infección coexistente de la zona urinaria, el panel del electrólito para evaluar la función renal, y la cuenta completa de la célula de la sangre para eliminar la infección systemic. La cistoscopia se debe realizar para visualizar la zona fistulous, para determinar la localización de la fístula en lo referente a los uréteres y al trigone, para asegurar evidencia ureteral bilateral, y para excluir la colocación extranjera del cuerpo o de la sutura en la vejiga. En pacientes con una historia del malignancy uro-genital, una biopsia de la zona de la fístula y la citología de la orina se autoriza. Los estudios radiológicos se recomiendan antes de la reparación quirúrgica de una fístula vesico-vaginal para determinar completamente la fístula y para excluir la presencia de fístulas múltiples. Un pyelogram intravenoso se recomienda para excluir la fístula uretero-vaginal concurrente o la obstrucción ureteral. Un fistulogram apuntado puede ser indicado si se va la terapia conservadora incluyendo la gerencia expectante, el drenaje continuo de la vejiga, el fulguration, o la terapia de la obstrucción del fibrin a ser recomendada.
Tratamiento
La fístula vesico-vaginal sintomática merece el tratamiento apropiado pues el encierro espontáneo es infrecuente. El tratamiento apropiado dependerá varios factores incluyendo tamaño y localización de la fístula, midiendo el tiempo del acontecimiento antecedente, y severidad de síntomas, de calidad del tejido fino circundante, y de experiencia del clínico y de habilidades quirúrgicas.
Gerencia Conservadora
Un número pequeño de fístulas puede curar drenaje prolongado de siguiente de la vejiga por un catéter transurethral o suprapubic si está diagnosticado dentro de los días primeros de la cirugía. Zimmern ha recomendado un acercamiento conservador a las fístulas pequeñas si las quejas del paciente del incontinence urinario se resuelven con la inserción de un catéter de Foley. En este caso, el drenaje de la vejiga se continúa por tres semanas y la fístula entonces se reevalúa. Si la fístula ha disminuido de tamaño, un ensayo del drenaje continuado del catéter para las tres semanas adicionales es beneficioso con una alta tarifa como encierro espontáneo. Si no hay cambio, la fístula es poco probable de resolver espontáneamente. (4) la mayoría de los autores divulgan el éxito variable que se extiende a partir de la 2-80% con el tratamiento de la fístula vesico-vaginal usando drenaje crónico de la vejiga, y hay ocasión del éxito creciente si la fístula se diagnostica en el plazo de siete días de cirugía del índice, es menos de 1 centímetro de tamaño, es simple sin carcinoma asociado o radiación, y es conforme por lo menos a cuatro semanas de drenaje constante de la vejiga. Las fístulas persistentes, grandes, o complejas se tratan lo más mejor posible con la intervención quirúrgica.
Gerencia Quirúrgica
Aunque los principios de base del encierro de la fístula (movilización del tejido fino, de la buena fuente vascular, y de las líneas de no-oposicio'n del tejido fino) siguen siendo iguales, ha habido varios avances recientes en el tratamiento de la fístula vesico-vaginal con respecto a la sincronización de la reparación y de la técnica quirúrgica. Los principios generales de la reparación quirúrgica de la fístula vesico-vaginal incluyen la exposición adecuada, buen hemostasis, movilización amplia de la vejiga y la vagina, resección de devascularized el tejido fino y el retiro del cuerpo extranjero, el encierro libre de la tensión, la no-oposicio'n de las líneas de la sutura, y la confirmación de un sello apretado del agua en encierro de la vejiga, y drenaje postoperatorio de la vejiga por 10-14 días.
La sincronización de la reparación de la fístula ha sido polémica y esto puede ser un dilema difícil para el médico y el paciente igualmente. Tradicionalmente, un intervalo de 3 meses se ha recomendado entre la cirugía de la reparación y del índice de la fístula y hasta 1 año en cajas de fístula inducida radiación. Hay pocos datos para apoyar este la recomendación y la mayoría de los expertos recomendaron actualmente un acercamiento individualizado a cada paciente, delaying la cirugía hasta que la inflamación y la infección circundantes del tejido fino han resuelto o han tratado. El uso del estrógeno, antibiótico, y/o los esteroides de facilitar el curativo durante este período se ha recomendado. (5) varios autores han divulgado éxito comparable con la reparación quirúrgica temprana y última de las fístulas inducidas cirugía basadas en estos principios. (6) (7) (8)
Acercamiento Vaginal:
La mayoría de las fístulas vesico-vaginales se pueden corregir quirúrgico usando un acercamiento vaginal. Tradicionalmente, un colpocliesis parcial de Latzko o un fistulectomy con el encierro que partía de la aleta se ha abogado. Hay un discusión continuado si la resección de la zona fistulous es necesaria. Los abogados del acercamiento conservador se sienten que la resección amplia de la zona aumenta el tamaño de la fístula y el riesgo subsecuente de la repetición. Además, el tejido fino fibroso circundante puede reforzar la reparación de la fístula. Los autores del contador fistulectomy que la resección de la fístula y de la exposición del tejido fino sano optimiza la herida curativa y mejoran éxito quirúrgico clasifican. Los varios autores han divulgado tarifas igualmente altas del éxito ambas técnicas. (9) (10)
El colpocliesis parcial de Latzko, primero divulgado en 1942, (11) continúa siendo un procedimiento vaginal comúnmente realizado para el tratamiento de las fístulas vesico-vaginales asociadas a índices del éxito de 90-100%. Las ventajas de este procedimiento incluyen época operativa corta, morbosidad inter y postoperatoria baja, y riesgo bajo de lesión ureteral. Después de la identificación de la zona fistulous, una incisión circunferencial se hace en la vagina aproximadamente 2 centímetros de la zona fistulous. La vagina se moviliza y después está cerrada sobre la zona fistulous con la sutura absorbible retrasada en capa doble sin disturbar el mucosa de la vejiga. El mucosa vaginal entonces está cerrado, terminando la reparación.
Alternativomente fistulectomy con un encierro que parte de la aleta comienza con la resección de la zona fistulous a exponer el tejido fino sano en los márgenes de la herida. El defecto entonces está cerrado en una manera de múltiples capas que comienza con el mucosa de la vejiga, el serosa de la vejiga, la faja pubo-cervical, y el mucosa vaginal. El cuidado se debe tomar para evitar la tensión en líneas de la sutura y una aleta fascial se crea para prevenir la oposición de los planos de la incisión y para reducir el riesgo de la repetición. La cistoscopia se debe hacer antes y después del procedimiento para excluir compromiso ureteral. En casos con el alto riesgo de la repetición tal como fístula compleja o grande, un injerto gordo del cojín de Martius se debe interponer entre el encierro acodado para promover el vascularization y para reducir el riesgo de la repetición. (12) la colocación de un injerto cadavérico del biomaterial también se ha divulgado, reduciendo la necesidad de procedimientos complicados de la aleta. (13)
Reparación De la Fístula De Vesicovaginal | |
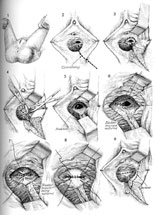 | 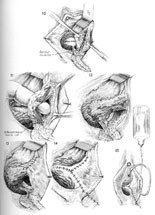 |
Tecleo para visión el detalle. Fuente: Atlas de la cirugía pélvica, tercera edición | |
Acercamiento De Abdominal/Laparoscopic:
Aunque la mayoría de las fístulas vesico-vaginales se pueden corregir quirúrgico vía el acercamiento vaginal, la vía abdominal se puede preferir para las fístulas altas e inaccesibles, las fístulas complejas grandes, las fístulas múltiples, la implicación uterina o del intestino concurrente, o la necesidad del reimplantation ureteral. El acercamiento abdominal se puede facilitar por la colocación cystoscopically dirigida de un catéter por la zona fistulous para asistir a la identificación subsecuente y a disección. Una incisión vertical de la piel se recomienda para optimizar la visualización y para permitir la movilización de una aleta omental si está necesitada. Se expone la vejiga y un cystotomy extraperitoneal alto se crea intencionalmente para visualizar la zona fistulous. Los stents de Ureteral deben ser puestos si la fístula está en proximidad cercana al orificio ureteral. La incisión de la vejiga se extiende a la zona fistulous que entonces se suprime totalmente después de la movilización de la vagina. La vagina y la vejiga entonces están cerradas con la sutura absorbible retrasada interrumpida en una manera doble de la capa. La transposición de una aleta omental entre las incisiones vaginales y de la vejiga se recomienda para promover el vascularization, para reducir al mínimo la oposición de las líneas de la sutura, y para reducir el riesgo de la repetición.
Reparación Abdominal |
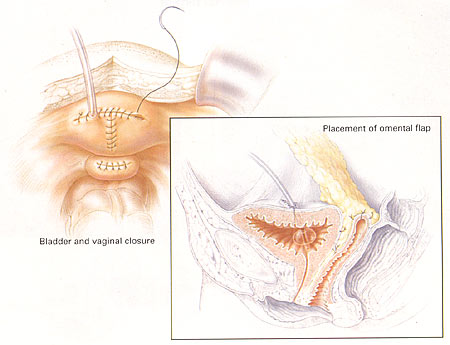 |
| Reparación abdominal de la fístula del vesicovaginal, con el encierro del defecto de la vejiga y el encierro cystotomy y separado posterior del defecto vaginal. Observe la aleta omental representada en el relleno. Fuente: GERENCIA DE OBG. Agosto de 2003 |
Una reparación similar se ha divulgado laparoscopically con resultados igualmente buenos, pero requiere habilidades laparoscopic avanzadas con suturar y atar endoscopic del nudo. (14)
Reparación De Laparoscopic |
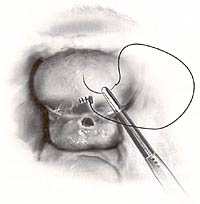 |
| Reparación de Laparoscopic de la fístula del vesicovaginal. Fuente: GERENCIA DE OBG. Agosto de 2003 |
Pautas Sugeridas:
- La terapia conservadora debe ser reservada para las fístulas simples que son menos de 1 centímetro de tamaño, diagnosticado en el plazo de 7 días de lesión del índice, careciendo carcinoma o la radiación asociado, y conforme por lo menos a 4 semanas de drenaje constante de la vejiga.
- Los factores de riesgo quirúrgicos incluyen cirugía pélvica anterior, historia de la enfermedad inflamatoria pélvica, malignancy pélvico, endometriosis, la infección, la diabetes, y la distorsión anatómica.
- En la reparación quirúrgica, el colpocleisis parcial de Latzko o el fistulectomy con el encierro aleta-que parte se prefiere.
Conclusión
A pesar de una historia clínica larga y una experiencia quirúrgica extensa, la fístula vesico-vaginal continúa desafiando incluso al cirujano ginecológico más experimentado. La llave es prevención con buenas técnica e identificación y reparación quirúrgicas de lesión de la vejiga a la hora de cirugía del índice. Los pacientes con los síntomas de las características que siguen un acontecimiento antecedente deben ser tratados con la alta suspicacia clínica. El examen, la evaluación del laboratorio, y la prueba físicos del ancilario deben hacer la diagnosis correcta en virtualmente todos los pacientes. Si es pequeño y tratado inmediatamente después del acontecimiento antecedente, la terapia conservadora con drenaje prolongado de la vejiga puede ser eficaz. Sin embargo, la mayoría de los pacientes requerirán la cirugía, que se puede realizar generalmente con éxito a través de una ruta vaginal. Los procedimientos abdominales son reservados para casos más complicados. La adherencia a los principios quirúrgicos terminantes para la reparación de la fístula dará lugar a tarifas óptimas de la curación con complicaciones mínimas. Usando estas pautas, el clínico y el paciente deben sentirse cómodos con la gerencia acertada de la fístula vesico-vaginal.
Referencias:
- Lee RA, Symmonds RE, Williams TJ. Current status of genitourinary fistula. Obstet Gynecol 1998; 72: 313-315.
- Miklos JR, Sze EHM, Parobeck D, et al. Vesicouterine fistula: a rare complication of vaginal birth after Caesarean. Obstet Gynecol 1995; 86: 638-639.
- Elkins TE, Thompson JR. Lower urinary tract fistulas. Uroginecología and Reconstructive Pelvic Surgery, 2nd ed. Walters M, Karram MM, ed. Mosby Publishers 1999: 355-365.
- Zimmern PE, Hadley HR, Staskin D: Genitourinary fistulas: vaginal approach for repair of vesicovaginal fistulas. Clin Obstet Gynaecol 1985; 12(2): 403-13
- Margolis T, Mercer LJ: Vesicovaginal fistula. Obstet Gynecol Surv 1994 Dec; 49(12): 840-7
- Blaivas JG, Heritz DM, Romanzi LJ: Early versus late repair of vesicovaginal fistulas: vaginal and abdominal approaches. J Urol 1995 Apr; 153(4): 1110-2.
- Blandy JP, Badenoch DF, Fowler CG: Early repair of iatrogenic injury to the ureter or bladder after gynecological surgery. J Urol 1991 Sep; 146(3): 761-5.
- Cruikshank SH: Early closure of posthysterectomy vesicovaginal fistulas. South Med J 1988 Dec; 81(12): 1525-8.
- Raz S, Bregg KJ, Nitti VW: Transvaginal repair of vesicovaginal fistula using a peritoneal flap. J Urol 1993 Jul; 150(1): 56-9
- Iselin CE, Aslan P, Webster GD: Transvaginal repair of vesicovaginal fistulas after hysterectomy by vaginal cuff excision. J Urol 1998 Sep; 160(3 Pt 1): 728-30.
- Latzko W: Postoperative vesicovaginal fistulas: genesis and therapy. Am J Surg 1942; 58: 211-8.
- Punekar SV, Buch DN, Soni AB: Martius' labial fat pad interposition and its modification in complex lower urinary fistulae. J Postgrad Med 1999 Jul-Sep; 45(3): 69-73
- Miklos JR, Kohli N. Rectovaginal fistula repair utilizing a cadaveric dermal allograft. Int Urogynecol J Pelvic Floor Dysfunct. 1999;10(6):405-6.
- Nezhat CH, Nezhat F, Nezhat C: Laparoscopic repair of a vesicovaginal fistula: a case report. Obstet Gynecol 1994 May; 83(5 Pt 2): 899-901
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


