Conceptos actuales en la anatomía del suelo pélvico
Boletín WHEC Práctica Clínica y Gestión de Directrices para proveedores de servicios de salud. Educación subvención concedida por la Salud de la Mujer y el Centro de Educación (WHEC).
Para comprender la incontinencia, es importante entender la anatomía pélvica. El tracto urinario inferior de la vejiga y la uretra en la mujer y la vejiga, uretra y próstata en los hombres. Estas estructuras están íntimamente apoyado por los músculos y ligamentos de la pelvis, y inervados por la corteza, tronco cerebral, y toracolumbar sacra y segmentos de la médula espinal. La pelvis ósea está integrado por los hueso púbico, la ischial hueso, y el hueso ilíaco. La parte inferior de esta pelvis ósea está bordeada por una amplia hoja de músculo, el diafragma pélvico. Tres aperturas de diafragma en este cabida a la uretra, la vagina (en mujeres), y el recto. El lateral de los músculos de la pelvis que se enfrenta el contenido abdominal está cubierta por endopelvic fascia. Endopelvic La fascia es un aparato de suspensión confluente de los órganos pélvicos femeninos. Los músculos del suelo pélvico y tejidos conectivos especializados prestar apoyo o actuar como un piso para la vísceras abdominales incluyendo el recto, y que proporcionan constrictor o mecanismo de continencia a la uretral, anal, vaginal y orificios (en mujeres). Fracaso de la diafragma pélvico y el tejido conectivo resultados en la incontinencia y el prolapso pélvico. El parto se considera un importante factor de riesgo para la disfunción del piso pélvico. El estudio del suelo pélvico es difícil por varias razones. En primer lugar, esta región es a menudo inaccesible, ya que es delimitada por los huesos pélvicos. Este espacio relativamente pequeño también contiene muchos órganos y sistemas, estructuras y algunas sólo son observables por disecciones especiales realizados por sacrificar otras estructuras. Además, durante la cirugía o disección de cadáver, la fuerza difiere de la normal a causa de la alteración del tono de los músculos. El conocimiento de la embriología del sistema genitourinario es necesaria para la comprensión de las causas de las múltiples anomalías congénitas de la parte superior y tractos urinario inferior.
El propósito de este documento es explorar los conceptos actuales en la anatomía del suelo pélvico y apoyo. La fascia endopelvic divide la pelvis menor en una manera que es similar a la forma en que el septum urorectal divide la cloaca embrionaria. Conexión de la descripción de la geometría de los órganos visibles por resonancia magnética de imágenes con descripciones de cada una de sus conexiones con el endopelvic fascia también se examina. El estudio tiene por objeto examinar la anatomía aplicada y embriología de las estructuras del suelo pélvico. La pertinencia de suelo pélvico anal a la apertura y cierre de la función analiza los nuevos descubrimientos en lo que respecta a la función de los tres músculos vaginales en los mecanismos de cierre. El anal-rectal es el ángulo que anteriormente se consideraban importantes en el mantenimiento de la continencia fecal, pero su importancia ha sido cuestionado. Estudios más recientes sugieren que la incontinencia fecal en la mujer es a menudo relacionados con la denervación de los músculos del diafragma pélvico, así como a las perturbaciones y de la denervación del esfínter anal externo.
Embriología
Del tracto urinario inferior:
En aproximadamente 15 días después de la fecundación, Invaginación lateral y la migración de las células mesodérmico entre la ectodermal endodérmico y capas de la presomite embrión. Estas células migran forma intraembryonic el mesodermo o mesodérmico capa de germen. En el 17 día de desarrollo, el ectodermo y endodermo capas están separadas completamente por la capa de mesodermo, con la excepción de la prochordal placa cefálica y la placa de cloaca caudalmente. La cloaca de la placa consiste herméticamente adheridas endodérmico ectodermal y capas. Al mismo tiempo, en unos 16 días de desarrollo, la pared posterior de la bolsa de la yema forma un pequeño divertículo, el allantois, que se extiende en el tallo conectivo. Con la flexión ventral del embrión y cranealmente somite caudalmente durante el desarrollo, el tallo y la conexión que figura allantois, así como la cloaca de membrana, se encuentran desplazadas en el aspecto ventral del embrión. El hindgut sufre ligera dilatación para formar la cloaca, que recibe el allantois ventralmente mesonephric y dos conductos laterales. Ventral mesodérmico se producen elevaciones, formando pliegues de la uretra (primordial de los labios menores) y gential tubérculo (primordio del clítoris). A impulsar el tejido mesodérmico de la migra de la base de la allantois cloaca hacia la membrana alrededor de 28 días después de la fecundación, formando la urorectal septum. Esta estructura de particiones de la cloaca en un seno urogenital ventral y una dorsal recto. La apertura urogenital (futuro portal) está formado por los independientes involución de la membrana urogenital. El punto en el que el urorectal tabique con cruza la cloaca de membrana se convertirá en el cuerpo perineal (1). Por 28 días de desarrollo, el mesonephric conductos y han llegado a la fusionado con el seno urogenital. En este momento, el brote ureteral aparece como un divertículo de la posteromedial aspecto el mesonephric de conducto en el punto en que la terminal del conducto para entrar en las curvas cloaca. El brote ureteral ramas y dilata la creación de la pelvis renal, mayor y menor cálices, y la recolección de los conductos. El blastema renal se origina a nivel de los segmentos superior sacra. La posición final del riñón en el nivel superior de la vértebra lumbar se atribuye a la subida de la blastema renal.
Formación de la vejiga, trígono, y la uretra: En el punto de su relación con el mesonephric conductos, el seno urogenital se divide en el canal vesicourethral cranealmente y el definitivo del seno urogenital caudalmente. Dilatación de la porción craneal de la vesicourethral canal constituye la vejiga definitiva, que es de origen endodérmico. Vesicourethral El canal se comunica en su cráneo con el fin allantois, que se borra en torno a las 12 semanas de vida fetal, la formación de uraco. Esta estructura se extiende desde la vejiga a la cúpula ombligo y se llama el ligamento medio umbilical en el adulto. El brote ureteral que empieza como una derivación de la mesonephric conducto, pero con los cambios de posición del embrión durante el crecimiento, el mesonephric conducto y el desplazamiento ureteral yema posiciones a fin de que el uréter a la mentira posterolaterally para el conducto. El segmento de la mesonephric conducto distal al sitio de origen del brote ureteral se dilata y se absorbe en el seno urogenital, que forman el trígono vesical. Esta estructura da efectivamente endodérmico la pared del canal vesicourethral una contribución mesodérmico. En unos 42 días después de la fecundación, el trígono puede definirse como la región de la vesicourethral canal se extiende entre los orificios ureterales y la terminación de los conductos mesonephric. El caudal del canal vesicourethral sigue siendo limitada y constituye la totalidad de la uretra. El desarrollo por separado de la vejiga y el trígono puede explicar por qué el músculo láminas de la trígono son contiguas con el músculo del uréter, pero no con el músculo detrusor de la vejiga. Esta otra también puede dar cuenta de las respuestas farmacológicas de la musculatura del cuello vesical y trígono, que en parte difieren de las del detrusor.
Calendario de eventos en el desarrollo del tracto urinario inferior - Tiempo después de la fecundación (1):
15 días - Ingrowth de intraembryonic mesodermo
16-17 días - parece Allantois
17 días - placa formas de cloaca
28-38 días - Particionado de cloaca por urorectal septum
28 días - Mesonephric conducto llega a cloaca; yema ureteral aparece
30-37 días - brote ureteral se inicia la formación de metanephros (permiso de los riñones)
41 días - Lumen de la uretra es discreto; tubérculos genitales prominentes
42-44 días - seno urogenital se separa de recto; y el mesonephric conductos de desagüe uréteres por separado en el seno urogenital, la definición de los límites de trígono
51-52 días - Riñones en la región lumbar; glomérulos aparecen en el riñón
9 semanas - En primer lugar la probabilidad de la función renal
12 semanas - genitales externos adquirido un carácter distintivo para los profesionales del sexo
13 semanas - la vejiga se convierte en muscularized
20-40 semanas - Seguir el crecimiento y el desarrollo completo de los órganos urogenitales.
Recto y los esfínteres anales:
El hindgut, que en el embrión se extiende desde el portal intestinal posterior a la cloaca de membrana, da lugar a el tercio distal del colon transverso, el colon descendente, el sigmoide, el recto y la parte superior del canal anal. La porción terminal de la hindgut entra en la cloaca, y endodermo forrados cavidad que está en contacto directo con la superficie del ectodermo. En el área de contacto entre el endodermo y el ectodermo, la cloaca de membrana se forma. Durante el desarrollo ulterior una cresta transversal, el urorectal septum, se plantea en el ángulo entre la allantois y la hindgut. Este septum caudad crece gradualmente, lo que dividiendo la cloaca en una porción anterior, el primitivo del seno urogenital, y una porción posterior, el canal anorrectal (2). El perineo es primitivo formado cuando el septum urorectal llega a la cloaca de membrana cuando el embrión es de 7 semanas de edad. La cloaca de membrana es, pues, dividido en la membrana anal y posteriormente la membrana urogenital anterior. La membrana anal está rodeado de mesenquimal y la hinchazón en la novena semana, se encuentra en la parte inferior de un ectodermal la depresión, conocido como el hoyo anal. Los alrededores son las hinchazones pliegues anales. Poco después de la membrana anal rupturas y abrir una vía está formada entre el recto y el exterior, que en esta etapa de desarrollo es la cavidad amniótica. La parte superior del canal anal es, por tanto endodérmico en origen; el tercio inferior del canal anal es ectodermal. El esfínter anal externo aparece en los embriones humanos en aproximadamente 8 semanas o tal vez 7 semanas. Este esfínter, junto con el levator animales, se cree que proceden de hypaxial myotomes. A pesar de que el esfínter anal y levator animales puedan surgir de distintas primordial, su relación es muy estrecha.
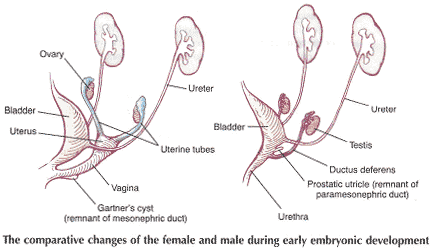
Representación esquemática de la embryologic contribuciones de las diversas estructuras del sistema urogenital femenino:
Mesonephric desarrollar conductos - trígono; uréteres, pelvis renal, cálices, y túbulos colectores, y la uretra (parte posterior proximal solamente).
Cloaca se divide en - seno urogenital y el recto
Seno urogenital se desarrolla - la vejiga, uretra (parte principal) y distal 1 / 5 - 1 / 3 de vagina, himen y vestíbulo de la vagina.
Paramesonephric desarrolla conductos - proximal 2 / 3 - 4 / 5 de la vagina, el útero y los tubos.
Apoyo de órganos pélvicos
Piso pélvico:
El suelo pélvico se compone de muscular y fascial estructuras que encierran el abdominal, cavidad pélvica, la apertura vaginal externa (para el coito y el parto), y de la uretra y el recto (por eliminación). El fascial componentes constará de dos tipos de fascia: parietal y visceral (endopelvic). Parietal cubre la fascia pélvica músculos esqueléticos y proporciona los archivos adjuntos a los músculos de la pelvis ósea, que se caracteriza histológicamente por regular los acuerdos de colágeno. Fascia visceral es menos discreto y existe en toda la pelvis como una malla de colágeno dispuestas flojamente, la elastina y el tejido adiposo a través de la cual los vasos sanguíneos, linfáticos y nervios de viaje para llegar a los órganos pélvicos. Quirúrgico por convenio, el visceral endopelvic fascia de la pelvis ha sido descrita como discretos "ligamentos", como el cardenal o los ligamentos útero. El suelo pélvico se compone de una serie de músculos y que están organizadas en superficiales y profundas capas musculares. Es importante controversia en lo que respecta a la nomenclatura, pero en términos generales la capa superficial del músculo y los músculos de interés para el canal anal es la función del esfínter anal externo (EAS), cuerpo perineal, y posiblemente el puboperineal (o transverso del periné) los músculos. El profundo los músculos del suelo pélvico consisten en pubococcygeus, ileococcygeus, coccygeus, y puborectalis músculos. Puborectalis músculo se encuentra entre las superficiales y las capas profundas del músculo, y es mejor para ver esto como el centro de la capa muscular del suelo pelviano. Además de los músculos esqueléticos desde el recto, la extensión caudal de la circular y la longitudinal de los músculos lisos del recto en el canal anal constituye el esfínter anal interno (NIC) y EAS de la canal anal, respectivamente (3).
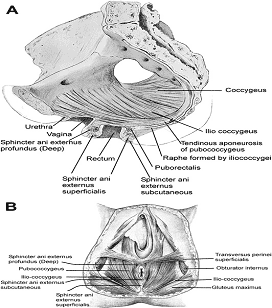
A. los músculos del suelo pélvico visto en la sección sagital de la pelvis
B. músculos del suelo pélvico como se ve desde la superficie perineal.
Diafragma pélvico:
El diafragma pélvico colectiva consiste en la levator ani músculo y tejido conectivo asociado archivos adjuntos a la pelvis. El diafragma se estira hamaca-como entre el pubis por delante y por detrás el coxis, y se adjunta a lo largo de las paredes laterales pélvica a una banda engrosada en la fascia obturador, el Arcus tendineus levator animales. El levator ani funciona como una unidad, pero se describe en dos partes principales: la parte diafragmática (ileococcygeus coxis y los músculos) y la parte pubovisceral (pubococcygeus y puborectalis). El coccygeus músculos están vinculados y correr desde el lateral fronteras de la sacro y coxis a la ischial espinas en cada lado, con la sacrospinous ligamentos que forman el tendineus componentes. El ileococcygeus músculo surge de la sínfisis púbica lateral; viaja por la pared lateral pélvica (internus músculo obturador) adjunto a la Arcus tendineus componentes. El ileococcygeus músculo surge de la sínfisis púbica lateral, viaja por el flanco pélvico (músculo obturador internus) adjunto a la Arcus tendineus levator ani lateralmente, y se reúne en la línea media en el anococcygeal rafe y el coxis formar levator la placa. El pubovisceral parte de la levator ani surge de la superficie interior de los huesos público y pasa hacia atrás para insertar en el anococcygeal rafe y la superficie superior del coxis. El levator crura están formadas por la pubococcygeus y puborectalis músculos, que tienen archivos adjuntos a los aspectos laterales de la vagina y el recto. El puborectalis formas una eslinga por detrás el recto, y contribuye a la continencia anal. El espacio entre el levator crura a través de la cual el recto, la vagina y la uretra se llama pasar el hiato genital (4). El levator ani exposiciones tono de referencia constante y también puede ser contraído voluntariamente. El músculo contiene tanto de tipo I (lentas-tic) fibras para mantener constante el tono y tipo II (fast-tic) para proporcionar fibras y reflejo de las contracciones voluntarias. Inervación está previsto principalmente a través del nervio sacro anterior raíces de la S2, S3 y S4; inervación adicional podrá ser proporcionada a la pubovisceral componentes a través de las ramas de la pudendal los nervios, aunque esto es controvertido.
Perineal Membrana:
La membrana perineal es una hoja triangular de denso tejido fibromuscular que se extiende por todo el anterior la mitad de la salida pélvica. Anteriormente había sido llamado el diafragma urogenital y de acuerdo con DeLancey (1988), este cambio de nombre refleja el reconocimiento de que no es uno de dos niveles con la estructura entre en el músculo, como se había pensado. La uretra y la vagina pase a través de la membrana perineal y son apoyados por ésta. Cephalad a la membrana perineal se encuentra el esfínter estriado urogenital muscular, que, como ya se mencionó, comprime la uretra distal (5). La disminución de la vagina es apoyado principalmente por las conexiones a la membrana perineal anterior y el cuerpo perineal posteriormente.
Endopelvic Fascia en la Mujer:
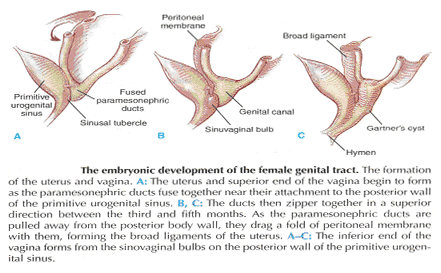
La continuidad de las diversas partes del aparato de suspensión de la órganos del piso pélvico ha sido conocido por más de 150 años. Sin embargo, esta realidad a menudo no es suficiente subrayó. La hembra órganos pélvicos están conectados a la pared lateral de la pelvis de una red de tejido conectivo capítulos comúnmente se llama la fascia endopelvic. Esta fascia forma continua una unidad - compuesto de colágeno, elastina, y no vasculares del músculo liso y fibras es penetrado por la sangre y vasos linfáticos y nervios. Algunas partes de la fascia endopelvic tienen nombres tradicionales que a menudo se superponen, dando lugar a confusión. La fascia endopelvic tiene la forma de un semifrontally orientado septum, que rodea la vagina y parte del cuello del útero y divide el suelo pélvico en la parte anterior y posterior compartimentos. Esta confluencia ha septum conexiones específicas para el hueso púbico, la membrana perineal anterior, cuerpo perineal y superficial de la fascia levator ani muscular. Además, la parte del útero con el diafragma tiene tres subdivisiones - la "parte vascular", la "parte neural", y el verdadero ligamento útero. Cada una de estas subdivisiones tiene una conexión física con el parietal estructuras. El origen embrionario de la fascia endopelvic sigue siendo una cuestión interesante. La fascia endopelvic divide la pelvis menor en mucho la misma manera que la urorectal septum divide la cloaca embrionaria. Es posible que la vagina se deriva de ruptura del diafragma. Esto explicaría por qué la vagina está rodeada por endopelvic fascia, mientras que la vejiga urinaria y el recto no lo son. Hasta ahora, los restos de la urorectal septum se han considerado únicamente para el cuerpo perineal. Parece más probable que el cuerpo perineal se origina en el complejo de la membrana de cloaca y de la cloaca del esfínter, junto con la membrana perineal, esfínter uretral externo, esfínter anal externo, y anococcygeal ligamento (6).
El aspecto de la fascia que enfrenta la vejiga urinaria se suele denominar la fascia pubocervical. Se inserta en el hueso púbico, a excepción de unos pocos milímetros en la línea media, y debajo de esta inserción que se desvanece en la parte anterior de la membrana perineal. Lateralmente, la fascia endopelvic inserta en la fascia superior de la levator ani muscular. La hoja de anterosuperior (pubocervical fascia) y inferoposterior hoja (fascia rectovaginal) de la fascia endopelvic están conectados a ambos lados de la vagina y craniodorsally fundido en el cardinal y además los ligamentos útero. La vagina es por lo tanto, circular rodeada por la fascia endopelvic. La adventicia de la base de la vejiga urinaria está conectado a la "fascia pubocervical" por la izquierda y la derecha "pilar de la vejiga". Estas estructuras contienen terminal de las ramas de media y la arteria inferior vesical. La vejiga pilares vesicovaginales separar el espacio de la izquierda y la derecha paravesical espacio. Vesicovaginales El espacio está cerrado por debajo de apego estricto de la uretra media a la pared vaginal anterior y desde arriba por el supracervical septum (7).
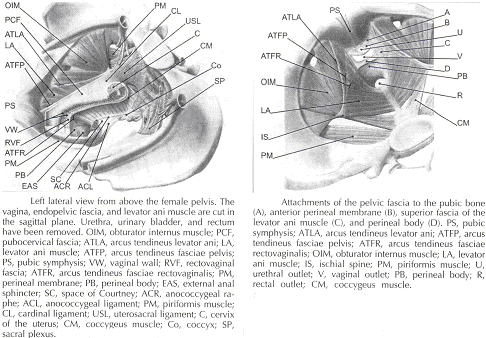
El recto se envuelve en su fascia ( "compensar la fascia" y "rectos fascia propia"). Esta fascia contiene ramas de la arteria rectal media, venas, vasos linfáticos y nervios, que están incorporadas en una cantidad variable de tejido graso. El anterior y posterior de la hoja de perirrectal insertar en el inferoposterior aspecto de la fascia endopelvic, cerca de donde la fascia endopelvic atribuye a la superior de la fascia levator ani muscular, así como que constituyen el llamado "recto pilares" o "lateral de los ligamentos recto "(8). Los pilares del recto por separado el espacio rectovaginal de la retrorectal espacio. Estas cifras muestran la relación espacial de la prevesical, paravesical, vesicovaginales, rectovaginal, y retrorectal espacios a la fascia endopelvic, pilares de la vejiga, recto y pilares.
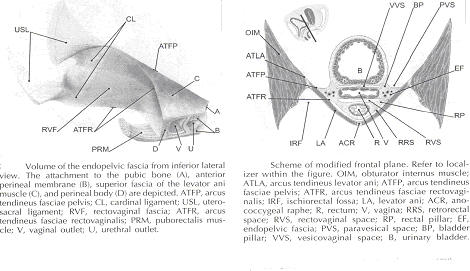
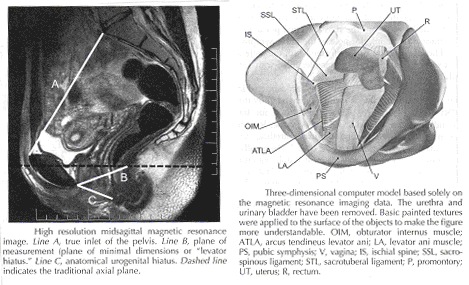
El aspecto de endopelvic frente a la fascia del recto suele ser llamado fascia rectovaginal. Se desvanece en el cuerpo perineal y inferiorly inserta en la fascia superior de la levator ani lateralmente. La parte superior de la fascia pubocervical se desvanece en los ligamentos cardinales, y además estas se desvanecen en la los ligamentos útero. La fascia endopelvic no contiene ningún tejido graso. Sólo en la región del ligamento útero hacer los capítulos de tejido fibroso se ejecutan en un ventilador de forma-como en una amplia zona a través de la subperitoneal tejido adiposo. Hay una variable cantidad de tejido graso fuera de la adventicia de la vejiga urinaria y el recto. La densidad y la fuerte influencia de la fascia endopelvic no es uniforme en todas las regiones. El aumento de la densidad de tejido en el craniocaudal dirección. El tejido es más fuerte y más densa, y su superficie es mejor definida en la región distal de la pubocervical y distal fascia rectovaginal. En cambio, en las regiones del ligamento útero, los capítulos de tejido fibroso y están bien esparcidos en los alrededores subperitoneal grasa. Además, hay un crossover plexiforme de los buques y los nervios de cada uno de los órganos en esta región. En la parte distal de la fascia, los vasos y los nervios de la vagina, la base de la vejiga y la uretra se ejecutan en un modo paralelo a lo largo del borde de la vagina. No existe un único método que permite la visualización y el análisis de todas las estructuras dentro de la hembra del suelo pélvico, un tres dimensional modelo de ordenador se puede crear la integración de información de forma gratuita de imágenes por resonancia magnética (MRI), la observación directa de la disección de laboratorio y de salas de cirugía, y las publicaciones científicas pertinentes. La RM es una herramienta útil para visualizar en tres dimensiones la representación de la anatomía de la pelvis menor y en la descripción de la geometría de los órganos visibles con la descripción de cada una de sus conexiones con el endopelvic fascia (9).
Recto y los esfínteres anales:
El recto se extiende desde su unión con el colon sigmoide con orificio anal. La distribución de músculo liso es típica para el tracto intestinal, con interior y exterior circular longitudinal de las capas musculares. En la flexión perineal del recto, la capa interna circular los aumentos de espesor para formar el esfínter anal interno (NIC). Los nervios autonómicos, simpático (los nervios espinales) y parasimpático (nervios pélvicos), el suministro NIC. Simpático fibras proceden de los ganglios torácicos inferior para formar el plexo hipogástrico superior. Parasimpático las fibras proceden de la 2 ª, 3 ª y 4 ª sacra nervios para formar el plexo hipogástrico inferior, que a su vez da lugar a la superior, medio e inferior del recto nervios que, en última instancia de suministro del recto y canal anal. La mayoría de los tonos de las NIC es myogenic (es decir, causada por propiedades únicas del propio músculo liso). La angiotensina 2 y prostaglandina F 2 α desempeñar funciones modulador. Mediar en los nervios simpático NIC contracción a través de la estimulación de α y β a través de la relajación 1, β 2 y β 3 de receptores adrenérgicos (10). Estimulación parasimpático de los nervios pélvicos o causas NIC a través de la relajación óxido nítrico - las neuronas que contienen ubicado en el plexo entérico. El NIC es responsable de 85% de la presión anal en reposo. La capa exterior longitudinal de músculo liso de la pared del recto, con conexiones con el cuerpo perineal y el coxis y, a continuación, pasa inferiorly a ambos lados del esfínter anal externo.
El esfínter anal externo (EAS) está compuesto de músculo estriado que es tonically contratado la mayor parte del tiempo y también puede ser contraído voluntariamente. Diversas divisiones de la EAS se han descrito, y aunque no hay consenso, las descripciones de los últimos favor superficial (la combinación de las anteriores superficial y subcutánea componentes) y profunda compartimentos (10). La EAS funciona como una unidad con puborectalis parte de la levator ani grupo muscular. El mecanismo del esfínter anal comprende el esfínter anal interno (NIC), del esfínter anal externo (EAS) y la puborectalis muscular. Como el cuello de la vejiga y la uretra, un reflejo de la columna vertebral hace que el esfínter estriado de contrato durante el repentino aumento de la presión intraabdominal, tales como la tos. El anal-rectal ángulo es producida por la anterior atracción de la puborectalis músculos. Estos músculos eslinga una forma posteriormente en torno a la unión anorrectal. El anal-rectal es el ángulo que anteriormente se consideraban importantes en el mantenimiento de la continencia fecal, pero su importancia ha sido cuestionado. Estudios más recientes sugieren que la incontinencia fecal en la mujer es a menudo relacionados con la denervación de los músculos del diafragma pélvico, así como a las perturbaciones y denervación de la EAS (4).
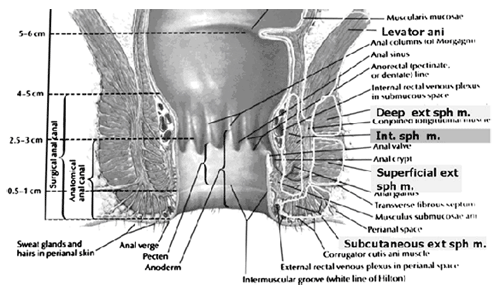
Este esquema muestra que el esfínter anal externo se compone de una vía subcutánea, superficial, profundo y parte.
Se cree que la profundidad esfínter anal externo es en realidad la puborectalis muscular.
Aplicaciones clínicas:
Mecanismos de apoyo normal de útero y vagina: Normal pélvico apoyo es proporcionado por la interacción entre los músculos pélvicos (levator grupo de animales) y del tejido conectivo archivos adjuntos. En la mayoría de condiciones, los músculos pélvicos son el principal apoyo a los órganos pélvicos, proporcionando una firme base todavía elástico en el que descansar. El tejido conectivo estabilizar la adjuntos órganos pélvicos en la posición correcta para recibir un apoyo óptimo de los músculos pélvicos. Cuando los músculos pélvicos están relajados, como durante la micción o defecación, el tejido conectivo archivos adjuntos temporalmente retrasar la órganos pélvicos. Cuando la vagina normalmente se apoya, que presta apoyo a la vejiga y la uretra, el cuello del útero y el recto. Otros que el cuello del útero, el útero no se han fijado apoya, como se indica por su capacidad de agrandar sin restricción alguna durante el embarazo. La parte superior de dos tercios de la vagina está casi en una orientación horizontal en una mujer de pie. Tejido conectivo archivos adjuntos estabilizar la vagina a diferentes niveles (4). El superior y lateral del tejido conectivo archivos adjuntos (cardinal-útero ligamento complejo, también conocido como nivel I) mantener el cuello del útero y la vagina superior sobre la placa levator y fuera de la hiato genital. La mitad de la vagina es apoyado por las conexiones laterales a la línea blanca o Arcus tendineus fasciae pelvis (nivel II). La disminución de la vagina es apoyado principalmente por las conexiones a la membrana perineal anterior y el cuerpo perineal posteriormente (nivel III).
Es importante que los cirujanos que trabajan en el paravesical espacios para comprender plenamente la relación entre el hito más destacado de esta región - el Arcus tendineus fasciae pelvis - al margen de la del músculo elevador - el Arcus tendineus levatoris animales. El Arcus tendineus levator ani representa el margen superior de la aponeurosis del músculo ileococcygeus. Esta aponeurosis se compone de la parte superior degenerado de la ileococcygeus músculo y su inversión fasciae. Durante la filogenia de este músculo, es la ascendencia de su origen en la pared lateral de la cavidad pélvica forma la ILIO-pectineal línea a la fascia obturatoria. En la posición dorsal, la aponeurosis inserta en el ischial columna vertebral y en la vecina margen anterior de la muesca ciático mayor. La línea de fijación de la aponeurosis de la levator ani puede asumir cualquier posición entre el borde pélvico y una horizontal línea trazada línea trazada a través de la columna vertebral ischial a la parte de atrás del cuerpo del pubis (11). Esta observación, junto con muchas lágrimas no reconocidas obstétrica, representa una gran variabilidad en el nivel de inserción en la disección y durante la reparación quirúrgica.
El parto relacionados con el daño a los nervios y los músculos del suelo pélvico puede conducir al desarrollo de la orina o incontinencia fecal. Pélvico de imágenes por resonancia magnética (MRI) los estudios han demostrado que puborectalis visible daño muscular se produce singularmente parous por vía vaginal en la mujer y es considerablemente más frecuentes en parous las mujeres con incontinencia de estrés que en aquellos sin la enfermedad. Los estudios han demostrado un ratio máximo tramo de 3,5 a 1 en la posteromedial puborectalis simulado durante el parto que el aumento cada vez con mayor con el aumento de la rigidez lateral de levator archivos adjuntos (12). El aumento de la rigidez lateral archivos adjuntos de la levator ani a la pared lateral pélvica aumenta en el tramo levator ani músculos. Rígida levator archivos adjuntos en el nullipara podrá supeditar la levator a ratios más altos se extienden durante el parto, el aumento de riesgo de daño muscular. Este trabajo preliminar puede ayudar a explicar datos epidemiológicos con respecto a la repercusión del suelo pélvico de una primera entrega.
Resumen:
Los músculos del suelo pélvico tienen dos importantes funciones: física prestan apoyo a las vísceras pélvicas, y que proporcionan constrictor mecanismo para el canal anal, vagina y la uretra. Imágenes más recientes y los estudios fisiológicos indican claramente que estas dos funciones del suelo pélvico son muy distintas y es probable relacionados con los distintos componentes de los músculos del piso pélvico. El pubococcygeus, ileococcygeus, y ischiococcygeus más probable es que el soporte físico o actuar como un piso de la pelvis vísceras. El puborectalis proporciona el músculo constrictor de la función de canal anal, vagina y la uretra. Levator ani dimensiones puede ser determinada por 3D del suelo pélvico ecografía y resonancia magnética pélvica. El término "endopelvic fascia" es ampliamente utilizado por los médicos como se ha descrito anteriormente, pero no es aceptado por muchos anatomists. Según la actual nomenclatura anatómica, el descritos "endopelvic fascia" es parte de la fascia visceral pélvica (fascia pelvis visceralis). El término "fascia endopelvic" está reservada para el parietal fascia pélvica (fascia pelvis parietalis). En este concepto anatómico, la fascia visceral pélvico se subdividen de acuerdo con el órgano a que se refiera. Existe acuerdo en que la composición de la fascia pelvis visceralis es muy diferente de lo que "fascia" generalmente significa la cubierta de músculo esquelético. La técnica de modelado permite una mayor exploración de las relaciones entre los diferentes materno-fetal parámetros de trabajo (por ejemplo, levator ani características muscular, óseo pélvico forma y geometría de la cabeza fetal) y estirar los músculos en trabajo de parto. La técnica de modelado permite la inclusión de los parámetros del modelo actualizado (por ejemplo, el músculo / archivo adjunto rigidez, resistencia a la tracción, la fibra muscular y dirección), como tal, se dispone de parámetros en el futuro. Tal vez más sofisticadas versiones de estos modelos ayudará a identificar los aspectos específicos modificables del parto que pueden ser la clave para prevenir el parto relacionados con la lesión del suelo pélvico en el futuro.
Acuse de recibo: Un agradecimiento especial al Dr Dr RK Mittal, Disfunción del suelo pélvico y el desorden Grupo de la División de Gastroenterología de la Universidad de California, San Diego VA Centro de Salud, San Diego, CA (EE.UU.) para la asistencia en la preparación del manuscrito.
Referencias:
- The Urogenital System. Editors: Moore & Persaud In The Developing Human; 8th edition, 2008
- Chapuis P, Bokey L, Fahrer M et al. Mobilization of the rectum: anatomic concepts and the bookshelf revisited. Dis Colon Rectum 2002;45:1-9
- Raizada V, Mittal RK. Pelvic floor anatomy and applied physiology. Gastroenterol Clin N Am 2008;37:493-509
- Walters MD, Weber AM. Anatomy of the lower urinary tract, rectum and pelvic floor. In Urogynecology and reconstructive pelvic surgery; 3rd Edition, St. Louis: Mosby, 2007
- DeLancey JO, Delmas V. Gross anatomy and functional anatomy of the pelvic floor. Philadelphia: Elsevier Saunders; 2004
- Ercoli A, Delmas V, Fanfani F et al. Terminologia Anatomica versus unofficial description and nomenclature of the fasciae and ligaments of the female pelvis: a dissection-based comparative study. Am J Obstet Gynecol 2005;193:1565-1573
- Leffler KS, Thompson JR, Cundiff GW et al. Attachment of the rectovaginal septum to the pelvic sidewall. Am J Obstet Gynecol 2001;185:41-43
- Kruger JA, Heap SW, Murphy BA et al. Pelvic floor function in nulliparous women using three-dimensional ultrasound and magnetic resonance imaging. Obstet Gynecol 2008;111:631-638
- Otcenasek M, Krofta K, Baca V et al. Bilateral avulsion of the puborectal muscle: Magnetic resonance imaging-based three-dimensional reconstruction and comparison with a model of a healthy nulliparous woman. Ultrasound Obstet Gynecol 2007;29:692-696
- Dyck PJ, Thomas PK. Autonomic and somatic systems to the anorectum and pelvic floor. 4th edition. Philadelphia: Elsevier Saunders; 2005
- Otcenasek M, Baca V, Krofta K et al. Endopelvic fascia in women: shape and relation to parietal pelvic structures. Obstet Gynecol 2008;111:622-630
- Hoyte L, Damaser MS, Warfield SK et al. Quantity and distribution of levator ani stretch during simulated vaginal childbirth. Am J Obstet Gynecol 2008;199: 198-199
Publicado: 9 February 2009
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


