Estimation D'Urodynamic : Techniques
Bulletin de pratique en matière de WHEC et directives cliniques de gestion pour des fournisseurs de soins de santé. La concession éducative a fourni par Health de Women's et centre d'éducation (WHEC).
Une abondance de nouvelles procédures de diagnostic, les méthodologies, et l'équipement d'essai l'ont rendu excessivement difficile pour que le clinicien décide quels tests sont nécessaires pour évaluer convenablement le dysfonctionnement inférieur d'appareil urinaire chez les femmes. Pour comprendre la valeur fondamentale de l'urodynamics, on devrait se rendre compte que la vessie femelle répond pareillement à une variété de pathologies. Les symptômes ne réfléchissent pas toujours exactement la condition physiologique de la vessie. Cystometry est un test urodynamic qui mesure le rapport de pression et de volume de la vessie. Il est employé pour évaluer l'activité, la sensation, la capacité, et la conformité de detrusor. Chaque facteur a des implications uniques, et avant que toutes les conclusions définitives puissent être tirées, chaque paramètre doit être examiné en association avec des symptômes et des résultats cliniques. En dépit de l'utilisation répandue de cystometry, la technique optimale pour réaliser l'essai est inconnue. L'estimation d'Urodynamic du fonctionnement remplissant et vidant de vessie, avec la profilométrie uréthrale de pression, est typiquement la première étude dans l'évaluation du patient présentant l'incontinence urinaire complexe. D'autres études peuvent inclure le cystourethrography vidant statique, le fluorourodynamics, les études d'ultrasonography de la vessie et de l'urètre, et le MRI. Davantage d'évaluation est recommandée quand les mesures conservatrices ont échoué, et des thérapies chirurgicales invahissantes et potentiellement morbides sont considérées. On l'indique également dans les patients qui ont de nouveaux, ennuyeux symptômes ou complications après traitement.
Le but de ce document est d'adresser les divers aspects, polémiques et techniques techniques pour exécuter cystometry. Cystometry (CMG) a été décrit comme marteau réflexe de l'urodynamicist. C'est non seulement la méthode par laquelle le rapport de pressure/volume de la vessie est mesuré, mais c'est également un procédé interactif qui permet l'examen du moteur et du fonctionnement sensoriel. La société internationale de Continence (ICS) avait défini certaines conditions qui sont utilisées dans le reportage des résultats cystometric.
Définitions :
Pression d'Intravesical (Pves) -- est la pression
dans la vessie.
Pression abdominale (Pabd) -- est la pression entourant la
vessie. On l'estime généralement à partir de la pression
rectale, vaginale, ou, moins comparateur,
supplémentaire-péritonéale. Dans la pratique en vigueur,
on l'estime à partir de la mesure rectale de pression.
Pression de Detrusor (Pdet) -- est ce composant de la
pression vesical qui est créée par des forces dans le mur de
vessie (passif et actif). Il est estimé en soustrayant la
pression abdominale de la pression vesical (Pdet = Pves -
Pabd). La mesure simultanée de la pression abdominale est
essentielle pour l'interprétation appropriée du traçage vesical
de pression. Cependant, des artefacts sur la trace de pression
de detrusor peuvent être produits par les contractions rectales
qui causent la pression calculée de detrusor de diminuer.
Capacité de vessie -- la capacité cystometric maximum, dans
les patients présentant la sensation normale, est le volume auquel le
patient se sent que he/she peut plus ne retarder le
micturition. En l'absence de la sensation c'est le volume
auquel le clinicien décide de terminer remplir. La capacité
fonctionnelle de vessie, ou le volume vidé est évaluée d'un tableau
de frequency/volume (journal intime urinaire). La capacité
(anesthésique) maximum de vessie est le volume mesuré après avoir
rempli pendant un anesthésique général ou régional profond.
La température, la pression d'obturation, et le temps liquides
d'obturation devraient être indiqués.
Sensation de vessie -- l'évaluation de la sensation de vessie
est, largement, subjective en nature et donc, difficile à évaluer et
doser. Elle est habituellement évaluée en interrogeant le
patient au sujet de ses sensations pendant la vessie remplissant
pendant le cystometry. Les termes comparateur utilisés
décrivaient des phénomènes sensoriels incluent :
- Première sensation de l'obturation de vessie
- Premier désir de vider : la femme se rend compte que la vessie remplisse et estime qu'il pourrait vider.
- Désir normal de vider : le sentiment qui mène le patient à passer l'urine au moment commode suivant, mais vider peut être retardé au besoin.
- Désir fort de vider : ceci est défini comme désir persistant de vider sans crainte de la fuite.
- Urgence : ceci est défini comme un désir fort de vider a accompagné de la crainte de la fuite ou de la crainte de la douleur.
- Douleur (dont l'emplacement et le caractère devraient être indiqués) : la douleur pendant l'obturation ou le micturition de vessie est anormale.
Conformité (c) : est le changement du volume pour un changement de pression. Il est calculé en divisant le changement de volume (∆;V) par le changement de la pression de detrusor (∆;Pdet) pendant ce changement de volume de vessie (C = ∆;V/ ∆;Pdet). La conformité est exprimée en millilitres par centimètre H2O.
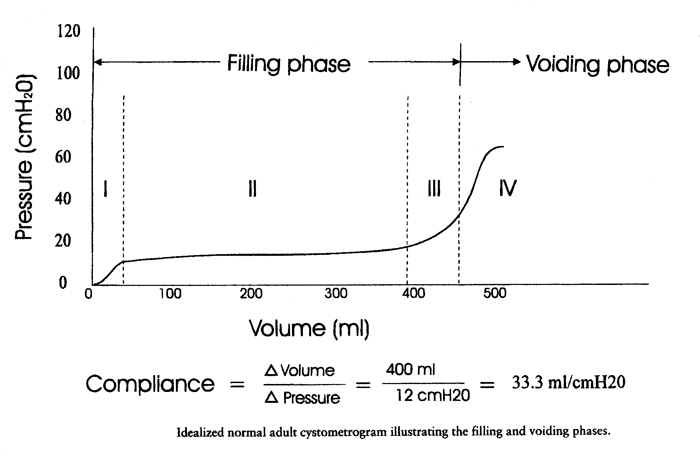
La capacité normale de vessie d'adulte est de 400-550 ml. Une vessie de femelle éprouve un premier désir de vider à un volume d'approximativement 150 à 250 ml, un désir normal de vider à 300 à 400 ml, et un désir fort de vider à 400 à 600 ml. Pendant remplir, une première élévation de véritable pression de detrusor entre 2 et 8 centimètres H2O se produit habituellement. L'élévation moyenne de pression est approximativement 6 centimètres H2O et n'excède jamais 15 centimètres H2O. Provocation d'une vessie normale par l'obturation rapide, changement de maintien, toussant, ou le mouvement de cathéter ne devrait normalement inciter aucune élévations anormales de pression de detrusor.
Volume Résiduel Goujon-vide d'Urine :
l'urine (PVR) résiduelle Goujon-vide est définie comme volume de restant liquide dans la vessie juste après l'accomplissement du micturition. Elle peut être mesurée directement ou estimée par ultrasonography. Un volume résiduel conforme accru d'urine, celui réfléchit le statut habituel de ce patient, indique la résistance accrue de prise, la contractilité diminuée de vessie, ou toutes les deux. L'urine résiduelle négligeable suggère le fonctionnement mécanique normal du fonctionnement inférieur d'appareil urinaire de l'appareil urinaire inférieur, mais peut également être vue avec l'obstruction uréthrale si la pression vesical est suffisante pour surmonter la pression accrue de prise. Généralement, un volume résiduel significatif d'urine est indicatif du défaut relatif de detrusor, avec ou sans l'obstruction de prise. Il est utile (et facile) de déterminer le volume résiduel d'urine au moins deux fois pendant une estimation urodynamic, parce que l'inquiétude ou le malaise en plus de la pathologie vraie peut être responsable d'un événement vidant inachevé. La mesure du volume résiduel goujon-vide de l'urine (PVR) prend une signification plus clinique comme utilisation des ultrasons de vessie pour l'évaluation du volume de vessie est devenue largement disponible dans le commerce. En comparant les mesures d'ultrasons au volume d'urine de cathéterisation, la sensibilité et la spécificité des ultrasons trouvant la présence des volumes résiduels de > 100 ml étaient excellentes. Quoique test-essayiez de nouveau la fiabilité est pauvre, une série de mesures résiduelles goujon-vides d'urine, une fois annotée par les circonstances cliniques, fournit des informations utiles. Il est dans nos habitudes d'utiliser le cathéter pour vérifier le volume résiduel d'urine à la période du contrôle urodynamic quand la cathéterisation est exigée et pour employer des ultrasons pour mesurer le volume résiduel dans le réglage de bureau pour éviter la cathéterisation. Les remarques importantes dans l'interprétation de PVR incluent :
- PVR élevé devrait toujours être interprété avec prudence. Des résiduels multiples devraient être mesurés et la valeur enregistrée la plus basse devrait être prise comme mesure de de ce que le patient est capable.
- L'intervalle de temps entre vider et l'évaluation résiduelle d'urine devrait être enregistré ; c'est particulièrement important si le patient est dans une phase diurétique.
- L'absence de l'urine résiduelle est cliniquement valeur et s'assure que le patient est capable de vider complet, mais ceci n'exclut pas le dysfonctionnement uréthral d'obstruction ou de vessie.
- Quand le patient a le reflux vesicoureteral, le patient peut vider la vessie complètement, seulement pour la faire remplir des uretères dans des minutes, surestimant l'urine résiduelle.
- L'urine maintenue dans un diverticulum de vessie surestime également l'urine résiduelle.
Un volume résiduel de postvoid "normal" (PVR) est généralement défini en tant que 200 ml ou moins. Cette valeur est basée sur les recommandations de consensus du département des Etats-Unis de l'agence de services de santé et humains pour la police de santé et de la recherche (AHCPR), qui ont été éditées en 1992. Conformément à ces recommandations, un volume de PVR moins de 50 ml sont considérés indicative de vessie adéquate vidant, et un volume 200 ml plus grands que de PVR est considéré indicative de vider insatisfaisant. Il y a des données démontrer-basées par minimum sur lesquelles ces valeurs sont basées. En plus, il n'y a aucune recommandation concernant la signification des volumes de PVR entre 50 et 200 ml.
Médias remplissants :
Les infusants comparateur utilisés pour cystometry incluent l'eau, l'anhydride carbonique physiologique salin, et le produit radiographique de contraste. De l'air ne devrait pas être utilisé à cause de la possibilité rare d'embole mortel d'air. À notre avis, le liquide est énormément supérieur au gaz. L'anhydride carbonique a été présenté par Merrill et autres en 1971 est devenu populaire en Amérique du nord. Il est particulièrement approprié aux études de bureau parce qu'il est propre et rapide, et peut être inculqué aux cadences de jusqu'à 300 mL/min. Néanmoins, les réservations suivantes au sujet de l'utilisation du gaz pendant le cystometry existent. D'abord, il diminue plus loin la nature physiologique du test. En second lieu, si le gaz est utilisé, le volume de vessie ne peut pas être évalué parce que Co2 est compressible. Troisièmement, Co2 se dissout en urine pour former l'acide carbonique, qui irrite et réduit la capacité fonctionnelle de vessie. Quatrièmement, de la pression abdominale n'est pas habituellement mesurée pendant la Co2 cystometry, rendant l'interprétation plus difficile. En conclusion, quand Co2 est utilisée pour remplir cystometry, il est impossible de réaliser un essai d'effort ou des études de vider. L'eau ou salin physiologique est le milieu remplissant le plus comparateur utilisé à moins que le criblage radiologique également soit effectué, dans lequel le milieu de contraste de cas est utilisé. Les résultats cystometric ne sont pas affectés par le choix du milieu liquide. La plupart des laboratoires utilisent le fluide à la température ambiante, bien que quelques chercheurs croient que l'instillation du fluide chaud ou froid peut provoquer l'activité anormale de vessie. L'instillation de l'eau de glace (le test de Bor) est de temps en temps utilisée comme test pour des troubles neurologiques. La société internationale de Continence (ICS) a essayé de normaliser des cadences remplissantes en décrivant trois gammes : la suffisance lente est moins de 10 mL/min, la suffisance moyenne est 10 à 100 mL/min, et la suffisance rapide ou rapide est 100 mL/min plus grand que. Les patients présentant le fonctionnement inférieur normal d'appareil urinaire peuvent tolérer le la plupart rapide-remplissent cadences. L'effet de remplir cadence sur une vessie instable est encore mal compris, mais rapide-remplit méthodes peut être plus effectif dans l'au-dessus-activité de provocation de detrusor. Pour cette raison, le milieu ou rapide-remplissent techniques plus largement sont répandus. Dans les patients présentant des anomalies neurologiques, la suffisance lente est essentielle pour réduire l'activité artifactual de vessie.
Position de patient et de manoeuvres de provocation :
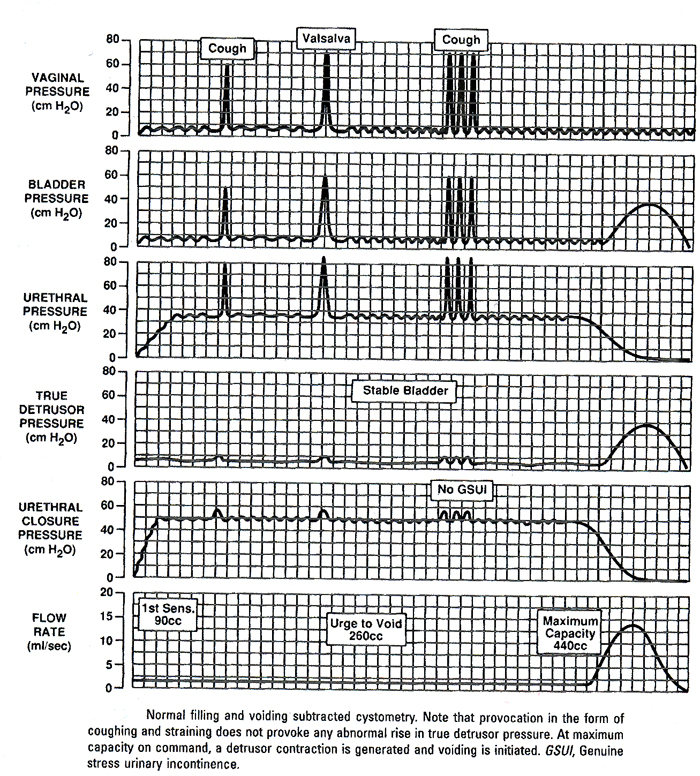
Cystometry devrait imiter des efforts journaliers sur la vessie autant que possible. Ainsi, il est préférable de réaliser l'essai avec le patient dans la position se reposante ou se tenante. Pendant le cystometry, la vessie devrait être provoquée par une série de tests qui incluent habituellement la toux, de talon rebondissant, marchant en place, et écoutant l'eau en marche. Ces manoeuvres peuvent provoquer uninhibited des contractions de detrusor ou induisent l'incontinence d'effort.
Techniques :
Le patient se présente avec une vessie symptomatically pleine. Il vide spontanément dans une chaise d'uroflow. Un volume résiduel d'urine de postvoid est obtenu par l'intermédiaire d'un cathéter transurethral. Avec le cathéter en place, approximativement 50 ml de stérile, température ambiante saline ou eau sont placés dans la vessie pour faciliter le placement des cathéters de micro-capteur et pour diminuer la quantité d'artefact initial secondaire au mur de vessie s'effondrant autour du micro-dirigez. Les cathéters de micro-capteur sont connectés aux câbles appropriés et à la tuyauterie de la pompe d'eau. La machine est étalonnée avec les cathéters dans l'eau et toutes les gorges sont réglées à zéro. Un peu de l'eau est affleuré par la tuyauterie pour enlever n'importe quel air. Avec le patient en position en supination sur une chaise urodynamic, le cathéter abdominal est endroit dans le vagin et attaché du ruban adhésif à l'intérieur du pied. Si le patient a le prolapsus vaginal grave ou a subi la chirurgie vaginale précédente ayant pour résultat un vagin rétréci, le cathéter est placé dans le rectum. Un cathéter duel de micro-capteur avec un port remplissant est alors placé dans la vessie. Le patient est déplacé à une position se reposante et le cathéter fixé à un extracteur mécanique (si des études uréthrales de pression sont prévues) ou à l'intérieur du pied, de sorte que le capteur proximal soit près du mi-urètre (zone de pression uréthrale maximum de fermeture). Après que les cathéters soient convenablement placés, la soustraction est vérifiée en demandant au patient de tousser. des transitoires Tousser-induites de pression devraient être vues sur le Pves, le Pabd, et les gorges pures, mais pas sur la véritable gorge de pression de detrusor. S'il y a un débattement inadéquat sur des gorges de Pdet, mais pas sur la véritable gorge de pression de detrusor. S'il y a un débattement inadéquat sur Pdet, il est habituellement secondaire au placement imprécis du cathéter vaginal (ou rectal). Si repositionner le cathéter ne corrige pas le problème, toutes les connexions et techniques d'étalonnage devraient être revérifiées.
L'obturation de vessie est commencée. La première sensation, le recommander initial de vider, et la capacité maximum sont enregistrés. Dans toute la partie remplissante de l'examen, le patient est invité à exécuter des activités provocatrices, telles que la toux et la tension. On observe constamment le méat uréthral externe pour n'importe quelle perte involontaire d'urine. Des pressions de remarque de fuite peuvent être obtenues à de divers volumes de vessie. N'importe quelle élévation anormale de véritable pression de detrusor est notée. Si les symptômes du patient sont reproduits pendant remplir, alors le test peut être rempli en position se reposante. S'ils ne sont pas, le patient devrait être invité à tenir et exécuter des manoeuvres provocatrices afin d'essayer de reproduire ses symptômes. À l'accomplissement de remplir, des études uréthrales de pression et d'écoulement peuvent être réalisées, s'indiquées.
Un exemple de remplir et de vider cystometry sans des anomalies
Contrôle de Vidéo-Urodynamic :
Les études de Vidéo-urodynamic de l'appareil urinaire inférieur représentent une combinaison de vidéo-cystourethrography et de techniques urodynamic standard. La Vidéo-urodynamic exige l'équipement de cystometry, plus un renforçateur d'image et un enregistreur de bande vidéo. En outre, les divers modules d'interface sont nécessaires, selon la conception exacte du système. Une caméra de télévision positionnée au-dessus de l'enregistreur avec un dispositif de mélange projette les gorges d'enregistrement sur un moniteur de télévision à côté de l'image radiographique de la vessie. le milieu remplissant Radio-opaque est utilisé pour des études de vidéo-urodynamic. Avec toutes les études urodynamic, tout effort doit être fait pour limiter l'effet inhibiteur des machines et du personnel additionnels imposés au patient. Les avantages potentiels des études de vidéo-urodynamic incluent la consolidation des modalités multiples d'évaluation dans un examen, fournissant de ce fait des informations sur l'anatomie inférieure d'appareil urinaire et le fonctionnement sous de divers environnements provocateurs. L'origine généalogiquee du col de vessie, lait-en arrière d'urine de l'urètre à la vessie, et au col de vessie dirigeant toute peut être visualisée pendant l'enregistrement et la formation image simultanés des pressions de vessie, uréthrales, et abdominales. Des anomalies asymptomatiques telles que les diverticula uréthraux ou de vessie peuvent également être notées. Les inconvénients principaux du contrôle de vidéo-urodynamic sont l'exposition de la radiation, coûtent, et expertise technique et soutiennent nécessaire pour son usage. Dans notre jugement, quand l'écoulement ou l'urine (PVR) résiduelle goujon-vide est anormale, cystometry simple est utile marginal. La Vidéo-urodynamics est la plus importante dans l'estimation des cas complexes et dans les patients que qui il est important évaluent le fonctionnement de detrusor.
Globe oculaire Urodynamics :
Un "globe oculaire simple Cystometrogram (CMG)" peut être exécuté au chevet ou dans le bureau. Le patient est placé dans la position en supination et cathétérisé avec un cathéter de 18 francs. l'urine résiduelle Goujon-vide est mesurée. Le plongeur est enlevé d'une seringue de pointe de cathéter de 50-60 ml et le baril de la seringue est connecté directement à l'extrémité du cathéter. L'eau ou salin est infusée dans la vessie en versant dans l'extrémité ouverte de la seringue. La hauteur du baril est augmentée ou abaissée jusqu'à ce qu'il y ait flux stationnaire. Le patient n'est chargé ni à l'essai de vider ni empêcher le micturition, mais de rapporter plutôt leurs sensations au clinicien. Si la cadence de l'infusion commence à ralentir ou si le fluide commence à soutenir, le baril de la seringue est augmenté ou abaissé jusqu'à ce que l'écoulement s'arrête juste. La hauteur du ménisque, au-dessus du symphysis, est une mesure de pression vesical. Si la pression monte, ce peut être dû et contraction involontaire de detrusor, derrière une augmentation de pression abdominale ou de la conformité basse de vessie. Les augmentations de la pression 1ntra-abdominale sont habituellement discernables par observation ou palpation visuelle de l'abdomen, mais il peut être difficile distinguer conformité basse de vessie d'une contraction involontaire de detrusor. Une contraction involontaire de detrusor est caractérisée par une augmentation soudaine de la pression qui n'est pas volitional. Dans les patients le plus neurologique normaux la contraction involontaire de detrusor est perçue par le patient comme recommander de vider, mais un certain patient peut être complètement ignorant de lui. Si des contractions involontaires de detrusor sont suspectées, mais pas démontrées, l'examen est répété en position droite. Le patient est invité à tousser ou tendre et la réponse de pression observée pour voir si ceci stimule une contraction involontaire de detrusor, qui sera évidente car une augmentation soutenue de la pression qui persiste longtemps après que l'augmentation de la pression abdominale ait diminué.
Endourodynamics :
Endourodynamics décrit la technique d'exécuter CMG par le port fonctionnant d'un cystoscopy souple. Le cystoscopy souple d'abord combiné et l'évaluation urodynamic ont été rapportés en 1986 par Loughlin et s'associent. Douenias et autres ont confirmé l'efficacité et l'exactitude de l'endourodynamics, en utilisant le cystoscopy souple pour surveiller le fonctionnement de col de vessie pendant la contraction de detrusor. Nous évaluons un grand nombre de patients corde-blessés spinaux présentant l'évaluation cystoscopic et urodynamic. Dans beaucoup de cas, les signes et les symptômes urologic exigent les deux tests. Dans d'autres cas, où au commencement seulement cystometry est prévu, difficulté insérant un cathéter urodynamic incite l'examen cystoscopic. Ceci définit non seulement la nature de la difficulté mais permet également l'étude urodynamic par l'endoscope. La solution radiographique de contraste est utilisée comme infusants de CMG quand l'urodynamics visuel est prévu. Observation périodique avec des les deux vision directe et position évaluée fluoroscopy d'endoscope, configuration de vessie, reflux vesicoureteral, et incontinence urinaire. Vidant la pression est déterminé quand contraction de detrusor provoquée par le micturition autour du cystoscope souple. Peu de patients éprouvent la difficulté avec ceci. Si le patient ne peut pas uriner avec l'endoscope en position, sa dépose permet vider spontané sous la surveillance fluoroscopic du col de vessie, de l'urètre prostatique, et du sphincter externe.
Urodynamics Ambulatoire (AUDS) :
La plus grande insuffisance des techniques urodynamic actuellement disponibles est que les observations de laboratoire peuvent toujours ne pas représenter exactement le comportement physiologique de la vessie et de l'urètre. Parfois, l'urodynamicist ne peut pas reproduire les symptômes du patient dans le réglage de laboratoire. Plusieurs compagnies ont récemment développé les systèmes disponibles dans le commerce d'AUDS. Cet équipement utilise les capteurs cathéter-montés laissés dans un organe qui sont connectés à un micro-ordinateur porté au-dessus de l'épaulement du patient. Ceci permet la libre circulation dans la mesure où le patient peut reproduire les activités qui incitent le dysfonctionnement inférieur d'appareil urinaire. En principe ces systèmes sont les mêmes que ceux utilisés pour l'urodynamics conventionnel, et la même méthodologie fondamentale s'applique. AUDS devrait être considéré comme quand échouer conventionnel d'urodynamics pour fournir une explication pathophysiologique pour les symptômes du patient. L'exemple le plus comparateur de ceci est dans un patient qui les plaintes de l'incontinence qui ne peuvent pas être objectivement démontrées et ont échoué des modes non-chirurgicaux de la thérapie. Avant qu'une thérapie plus invahissante telle que la chirurgie soit considérée, AUDS pourrait être employé pour démontrer objectivement l'incontinence. Les systèmes d'AUDS sont également utiles en déterminant si l'instabilité de detrusor ou l'incompétence uréthrale est la cause principale de l'incontinence chez les femmes pour qui la chirurgie est contemplée. Pour obtenir les données mesurées, le moniteur est connecté à un PC au moyen d'un ensemble d'interface. Avec l'aide d'un progiciel, les données de la mémoire de moniteur sont transmises au PC. Les données de patient et de journal intime sont saisies par l'intermédiaire du clavier. Puis, les courbes sont analysées, qui signifie que des données et les événements de journal intime sont corrélés avec les courbes mesurées. Un rapport clinique est produit avec un sommaire du comportement de boissons et de micturition, de la perte d'urine, et de l'activité analysée de detrusor et de sphincter.
Puisque l'information une recueille au sujet du fonctionnement de detrusor et vider et comportement potable est si étendu, et activité de detrusor pendant la phase remplissante est également trouvé dans les sujets asymptomatiques en bonne santé, un outil d'interprétation a dû être développé. Basé sur notre analyse statistique générale des patients et des volontaires en bonne santé, l'index d'activité de detrusor (DAI) a été déterminé. Cet index est basé sur les techniques modèles de régression d'analyse. Les résultats sont une règle mathématique en utilisant des variables de la surveillance ambulatoire et du journal intime et expliquent les symptômes du patient et déterminent un diagnostic urodynamic. Le DAI a été validé par plusieurs épreuves de médicament indiquant des différences quantitatives dans l'efficacité, qui s'est bien corrélée avec les expériences cliniques de différents urologistes. Nous croyons que l'urodynamics ambulatoire (AUDS) deviendra le "étalon or or" pour l'urodynamics dans un proche avenir si plusieurs additions à la technique peuvent être réalisées. Parmi ces additions, nous aurons besoin au moins : enregistrement intégré d'uroflow, mesure quantitative de perte d'urine, et analyse quantitative automatique de toutes les courbes, y compris la qualité prévisible de l'interprétation de mesure. AUDS a quelques inconvénients. Pendant la recherche il n'y a aucun contrôle sur la validité des signaux mesurés. Pour cette raison qu'il est important qu'avant que le patient soit envoyé loin avec le moniteur, la position de cathéter doit être vérifié et le patient doit être convenablement instruit.
Ultrasons Urodynamics :
Des ultrasons de plus en plus sont utilisés en tant que grâce alternative d'une technique de formation image à la vessie urinaire, qui quand de pleins servir de fenêtre acoustique pour regarder la vessie d'urine et les organes pelviens adjacents. Les ultrasons ont beaucoup d'avantages inhérents. La cathéterisation est nécessaire rarement. Les ultrasons obvient également au besoin d'irradiation, permettant des périodes prolongées de la visualisation, et la sécurité en répétant les examens. Ils sont également non envahissants et portatifs ou mobiles, sans aucune complication enregistrée. Les techniques d'ultrasons, cependant, exigent la compétence, le savoir-faire, et la connaissance spéciaux avec différents genres de sondes, qui peuvent être chères et fragiles. Jusqu'ici, le transabdominal, transrectal, transvaginal, et ultrasons perineal tous ont été employés pour visualiser l'appareil urinaire inférieur. Des ultrasons statiques peuvent être utilisés pour évaluer le volume de vessie et l'obturation ou la morphologie de vessie comprenant des tumeurs. Des ultrasons intravesical de Transurethral avec une sonde spécialisée ont été également présentés comme méthode d'évaluer la profondeur de mur de vessie de l'invasion de cancer. Les ultrasons dynamiques servent d'adjonction en déterminant les rapports entre la vessie, la jonction urethrovesical, l'urètre et les os pubiens, et l'évaluation de la position et de la forme du fond de vessie en évaluant l'incontinence urinaire d'effort conjointement avec l'urodynamics conventionnel. Dans un proche avenir, les ultrasons deviendront une technologie plus populaire non seulement pour des mesures résiduelles d'urine, mais également pour des évaluations d'incontinence d'effort et de structures pelviennes.
Sommaire :
Cystometry est l'essai urodynamic le plus important et le plus comparateur le plus réalisé. Bien qu'il soit cliniquement utile, ses limitations devraient être identifiées. Les gynécologues devraient se familiariser avec cystometry de sorte qu'ils puissent effectuer et interpréter les tests et le travail fondamentaux de bureau avec les conseillers urogynecologic ou urologic quand des tests plus sophistiqués sont indiqués. La coopération patiente est impérative en obtenant des études cystometric adéquates. Le manque musculaires se déplaçant, de pleurer, étranger l'activité et du patient de suivre des sens diminuent la valeur de l'étude. Des enregistrements du mouvement anormal, ou de la toux devraient étiquette sur le traçage. L'opérateur devrait noter tous tels artefacts visibles de sorte que ces transitoires de pression ne soient pas interprétées comme contractions de vessie. Après une explication détaillée au patient, l'examen est commencé en passant un cathéter dans la vessie, l'urine résiduelle de mesure, et remplir vessie. Le contact verbal étroit est maintenu entre le patient et le médecin pendant que le moteur prédéfini et les bornes limites sensorielles sont observés et annotés.
Suggested Reading:
- Fitzgerald MP, Brubaker L. Urinary incontinence symptom scores and urodynamic diagnoses. Neurourol Urodynam 2002;21:30-35
- Abrams P, Cardozo L, Fall M et al. The standardization of terminology of lower urinary tract function: report from the Standardization Subcommittee of the International Continence Society. Neurourol Urodynam 2002;21:167-178
- Gehrich A, Stany MP, Fischer JR et al. Establishing a mean postvoid residual volume in asymptomatic perimenopausal and postmenopausal women. Obstet Gynecol 2007;110:827-832
- Fallon B, Kreder KJ. Urodynamic assessment of sphincteric function in the incontinent female: which test, and does it matter anyway? Curr Uro Rep 2006;7:399-404
- Karram MM, Walters MD. Urogynecology and reconstructive pelvic surgery. Third Editions. St. Louis: Mosby, 2007.
- Blaivas J, Chancellor M. Atlas of urodynamics. Baltimore: William & Wilkins, 2007.
- Major H, Culligan P, Heit M. Urethral sphincter morphology in women with detrusor instability. Obstet Gynecol 2002;99:63-68
- Zimmern PE, Takacs EB. Interrater reliability of filling cystometrogram interpretation in a multicenter study. J Urol 2006;175:2174-2177
- Urinary Incontinence Treatment Network (UITN) Continence Treatment Centers [http://www.niddk.nih.gov/patient/uitn/uitn.htm] (accessed January 22, 2008)
- Huang WC, Yang JM. Bladder neck funneling on ultrasound cystourethrography in primary stress urinary incontinence: a sign associated with urethral hypermobility and intrinsic sphincter deficiency. Urology 2003;61:936-941
Publié: 11 February 2009
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


