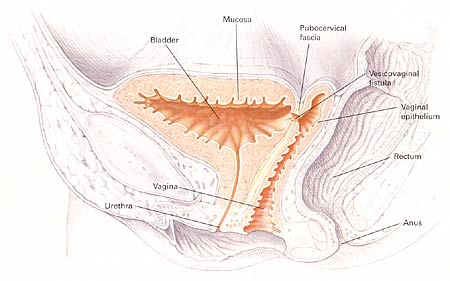
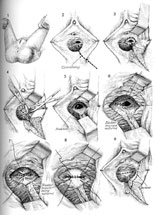
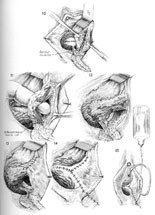
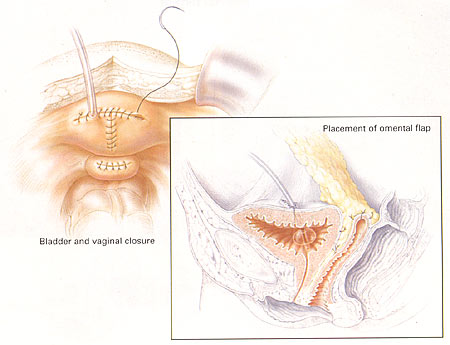
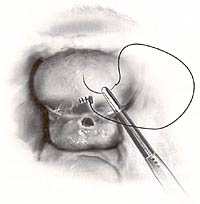
Fistule Vesico-vaginale De GestionD'abord rapporté par Derry en 1935 sur l'examen du mummified les restes de la Reine égyptienne Henhenit (11èmes dynastie, 2050 AVANT JÉSUS CHRIST), la fistule vesico-vaginale (VVF) continue à rester une condition provocante pour le chirurgien gynécologique. Des diverses fistules urogénitales précédemment décrites, la fistule vesico-vaginale (VVF) est la due le plus commun à son rapport avec de divers facteurs de risque obstétriques et gynécologiques. Cependant, la présentation et le pronostic peuvent être variables selon l'endroit, la taille, et les facteurs de coexistence liés à la formation de fistule. Heureusement, le diagnostic et la gestion chirurgicale des fistules vesico-vaginales est associé aux taux élevés de traitement si exécuté par les chirurgiens gynécologiques qualifiés. Fistule de Vesicovaginal Coupe pelvienne dépeignant la haute fistule de vescovaginal. Bien que l'incidence exacte de la fistule vesico-vaginale aux Etats-Unis soit inconnue, estime la gamme entre 0,01 à 0,04% de procédures gynécologiques. Dans les pays en voie de développement les fistules vesico-vaginales sont plus communes et sont liées à en raison de travail obstrué des livraisons sans surveillance, de petites dimensions pelviennes, de malpresentation, de contractions utérines faibles et de sténose introital. La cause primaire de la fistule vesico-vaginale aux Etats-Unis est liée à la chirurgie gynécologique. Dans une série de 303 femmes avec la fistule génito-urinaire par Lee et autres, des fistules ont été liées à la chirurgie gynécologique dans 82%, aux événements obstétriques dans 8%, à la thérapie radiologique dans 6%, et au trauma ou au fulguration dans 4%. (1) les causes rares de VVF incluent le venereum de lymphogranuloma, la tuberculose, le syphilis, les pierres de réservoir souple, le corps étranger maintenu dans le vagin, et le trauma. La fistule vesico-utérine spontanée a été également rapportée comme complication rare suivant la naissance vaginale peu compliquée après césarienne. (2) le plus généralement, des fistules vesico-vaginales dans les pays en voie de développement sont associées à la chirurgie gynécologique bénigne, particulièrement hystérectomie, et sont provoquées par la dissection étendue entre le réservoir souple et l'utérus, la lacération non reconnue de réservoir souple, le placement inadéquat de point, et/ou les dommages de devascularization aux avions de tissu. On a rapporté que la participation ureteric concourante est comme haute 10-15% des caisses vesico-vaginales de fistule. Les facteurs de risque patients qui peuvent prédisposer au développement de la fistule vesico-vaginale incluent la chirurgie pelvienne antérieure, l'histoire de PID, le malignancy pelvien, l'endometriosis, l'infection, le diabète, et la déformation anatomique. La présence de ces facteurs de risque devrait être considérée pre-operatively et des patients conseillés en conséquence. La classification appropriée d'une fistule vesico-vaginale peut aider le chirurgien gynécologique en projetant le traitement chirurgical approprié. Des fistules vesico-vaginales obstétriques peuvent être classifiées selon leur endroit, cause, complexité, ou emplacement d'obstruction. La fistule gynécologique est classifiée en tant que simple ou compliqué et peut avoir des implications importantes pour l'approche chirurgicale comme le pronostic pour le traitement. (3) bien que les fistules vesico-vaginales simples soient habituellement des cas chirurgicaux peu compliqués avec le bon pronostic, les fistules vesico-vaginales compliquées sont provocantes même pour le chirurgien gynécologique le plus expérimenté et le plus habile. Classification des fistules de vesicovaginal Classification Description Simple Compliqué Source: GESTION D'CObg. Août 2003 Le diagnostic de la fistule vesico-vaginale commence par le soupçon clinique élevé basé sur le symptomatology patient. Les patients se présenteront typiquement à intervalles variables de temps après l'événement antécédent (accouchement, chirurgie pelvienne, thérapie radiologique, etc...) avec des plaintes primaires d'incontinence urinaire indolore constant. Quelques patients se plaindront d'exacerbation pendant les activités physiques qui peuvent parfois mener au diagnostic incorrect de l'incontinence peu compliqué d'effort. Si la fistule est petite, la fuite intermittente avec le distention accru de réservoir souple ou l'activité physique peut être notée. D'autres patients peuvent se plaindre de la décharge ou du hematuria vaginale. S'il y a participation ureteric concourante, le patient peut éprouver des symptômes constitutionnels comprenant la fièvre, les froids, la douleur de flanc, ou les symptômes gastro-intestinaux. La synchronisation de la présentation est variable. Si relié à l'accouchement traumatique, la plupart des patients éprouvent la fuite d'urine dans les 24-48 premières heures. Après chirurgie pelvienne, les symptômes présenteront habituellement dans les 30 premiers jours après chirurgie. En revanche, les fistules induites par rayonnement ont un procédé lent de développement secondaire à la nécrose lentement progressive de devascularization et peuvent présenter entre 30 jours et 30 ans suivant l'événement antécédent. La suspension clinique élevée est la clef à inciter et diagnostic précis de fistule vesico-vaginale. Sur l'examen physique: Mettre du fluide dans le vagin peut être noté et devrait être envoyé pour l'analyse si le diagnostic est peu clair. Un examen soigneux de speculum permettant la visualisation du mur vaginal antérieur entier devrait être exécuté pour identifier la région de fistule. Dans beaucoup de cas, la fistule est excessivement évidente. L'endroit de la fistule par rapport au trigone vaginal d'apex et de réservoir souple devrait être inspecté et la qualité du tissu environnant (inflammation, oedème, ou infection) être noté. Dans certains cas de la petite fistule, aucune région évidente ne peut être notée. L'examen à deux mains avec la palpation soigneuse du mail antérieur peut aider à isoler l'endroit avec la palpation d'une zone environnante de l'induration. Si aucune fistule n'est notée en dépit du soupçon clinique élevé, un essai remplissant de colorant simple du réservoir souple peut être réalisé dans le bureau. Le réservoir souple est rempli de fluide teint (salin normal avec le carmin d'indigo) employant un cathéter urinaire, et l'examen pelvien de répétition avec demi de speculum est exécuté pour visualiser le mur antérieur. Le patient est invité à tousser et soutenir vers le bas et l'endroit de la fistule est confirmé avec la visualisation de la fuite d'urine. Si cet essai est négatif, un tampon est inséré et le patient est invité à exécuter 10-15 minutes de manoeuvres provocatrices comprenant l'escalier s'élevant et sautant en place. Le tampon est enlevé et la visualisation du colorant au delà du bord le plus distal du tampon confirme la présence d'une fistule. Une variation de cette technique est le double essai de colorant où le patient est donné le phenazopyridine oral (Pyridium), le réservoir souple est remplie, et un tampon est inséré. La présence du bleu souillant (carmin d'indigo) suggère la fistule vesico-vaginale ou urètre-vaginale tandis que le rouge souillant (Pyridium) suggère la fistule uretero-vaginale. L'essai diagnostique est utile en éliminant la pathologie concourante et en formulant un plan approprié de traitement. Le test de routine devrait inclure une analyse d'urine et une culture pour éliminer l'infection de coexistence d'appareil urinaire, le panneau d'électrolyte pour évaluer la fonction rénale, et le compte complet de cellules de sang pour éliminer l'infection systémique. Le cystoscopy devrait être exécuté pour visualiser la région fistuleuse, pour évaluer l'endroit de la fistule par rapport aux uretères et au trigone, pour assurer l'état ouvert ureteral bilatéral, et pour exclure le placement étranger de corps ou de suture dans le réservoir souple. Dans les patients présentant une histoire de malignancy urogénital, une biopsie de la région de fistule et la cytologie d'urine est justifiée. Des études radiologiques sont recommandées avant la réparation chirurgicale d'une fistule vesico-vaginale pour évaluer entièrement la fistule et pour exclure la présence des fistules multiples. Un pyelogram intraveineux est recommandé pour exclure la fistule uretero-vaginale concourante ou l'obstruction ureteral. Un fistulogram visé peut être indiqué si la thérapie conservatrice comprenant la gestion en expectative, le drainage continu de réservoir souple, le fulguration, ou la thérapie d'occlusion de fibrine doit être recommandée. La fistule vesico-vaginale symptomatique mérite le traitement approprié car la fermeture spontanée est rare. Le traitement approprié dépendra de divers facteurs comprenant la taille et l'endroit de la fistule, chronométrant de l'événement antécédent, et de sévérité des symptômes, de la qualité du tissu environnant, et de l'expérience de clinicien et des qualifications chirurgicales. Gestion Conservatrice Un nombre restreint de fistules peuvent guérir le drainage prolongé suivant de réservoir souple par un cathéter transurethral ou surpubien si diagnostiqué dans les jours premiers de la chirurgie. Zimmern a recommandé une approche conservatrice à de petites fistules si les plaintes du patient de l'incontinence urinaire sont résolues avec l'insertion d'un cathéter de Foley. Dans ce cas-ci, le drainage de réservoir souple est continué pendant trois semaines et la fistule est alors réévaluée. Si la fistule a diminué dans la taille, une épreuve de drainage continu de cathéter pour des trois semaines additionnelles est salutaire avec un taux élevé en tant que fermeture spontanée. S'il n'y a aucun changement, il est peu susceptible résoudre la fistule spontanément. (4) la plupart des auteurs rapportent le succès variable s'étendant de 2-80% avec le traitement de la fistule vesico-vaginale en utilisant le drainage chronique de réservoir souple, et il y a plus grande chance de succès si la fistule est diagnostiquée dans les sept jours de chirurgie d'index, est moins de 1 centimètre dans la taille, est simple sans carcinome ou rayonnement associé, et est sujet au moins à des quatre semaines de drainage constant de réservoir souple. Des fistules persistantes, grandes, ou complexes mieux sont traitées avec l'interposition chirurgicale. Gestion Chirurgicale Bien que les principes de base de la fermeture de fistule (mobilisation de tissu, de bon approvisionnement vasculaire, et de lignes d'non-opposition de tissu) demeurent les mêmes, il y a eu plusieurs avances récentes dans le traitement de la fistule vesico-vaginale en ce qui concerne la synchronisation de la réparation et de la technique chirurgicale. Les principes généraux de la réparation chirurgicale de la fistule vesico-vaginale incluent à exposition proportionnée, le bon hemostasis, mobilisation large du réservoir souple et le vagin, résection de devascularized le tissu et le déplacement du corps étranger, la fermeture libre de tension, l'non-opposition des lignes de suture, et la confirmation d'un joint serré de l'eau sur la fermeture de réservoir souple, et le drainage postopératoire de réservoir souple pendant 10-14 jours. La synchronisation de la réparation de fistule a été controversée et ceci peut être un dilemme difficile pour le médecin et le patient de même. Traditionnellement, un intervalle de 3 mois a été recommandé entre la chirurgie de réparation et d'index de fistule et jusqu'à 1 an dans les caisses de fistule induite par rayonnement. Il y a peu de données pour soutenir ces la recommandation et la plupart des experts ont actuellement recommandé une approche individualisée à chaque patient, delaying la chirurgie jusqu'à ce que l'inflammation et l'infection environnantes de tissu aient résolu ou aient traité. L'utilisation de l'oestrogène, l'antibiotique, et/ou les stéroïdes de faciliter curatif pendant cette période a été recommandée. (5) plusieurs auteurs ont rapporté le succès comparable avec la réparation chirurgicale tôt et en retard des fistules induites par chirurgie basées sur ces principes. (6) (7) (8) Approche Vaginale: La plupart des fistules vesico-vaginales peuvent être chirurgicalement corrigées en utilisant une approche vaginale. Traditionnellement, un colpocliesis partiel de Latzko ou un fistulectomy avec la fermeture se dédoublante d'aileron ont été préconisés. Il y a une discussion continue si la résection de la région fistuleuse est nécessaire. Les avocats de l'approche conservatrice estiment que la résection large de la région augmente la taille de la fistule et le risque suivant de répétition. En outre, le tissu fibreux environnant peut renforcer la réparation de fistule. Les partisans du compteur fistulectomy que la résection de la fistule et de l'exposition du tissu sain optimise la blessure curatif et améliore le succès chirurgical évalue. Les divers auteurs ont rapporté des taux également élevés de succès les deux techniques. (9) (10) Le colpocliesis partiel de Latzko, d'abord rapporté en 1942, (11) continue à être un procédé vaginal généralement exécuté pour le traitement des fistules vesico-vaginales liées aux taux de succès de 90-100%. Les avantages de ce procédé incluent le temps effectif court, la basse morbidité inter- et postopératoire, et à faible risque des dommages ureteral. Après identification de la région fistuleuse, une incision circulaire est faite dans le vagin approximativement 2 centimètres à partir de la région fistuleuse. Le vagin est mobilisé et puis fermé sur la région fistuleuse avec la suture absorbable retardée dans la double couche sans déranger le mucosa de réservoir souple. Le mucosa vaginal est alors clôturé, accomplissant la réparation. Alternativement fistulectomy avec une fermeture se dédoublante d'aileron commence par la résection de la région fistuleuse à exposer le tissu sain aux marges de blessure. Le défaut est alors clôturé d'une mode multicouche commençant par le mucosa de réservoir souple, le serosa de réservoir souple, la fasce pubo-cervicale, et le mucosa vaginal. Le soin devrait être pris pour éviter la tension sur des lignes de suture et un aileron fascial est créé pour empêcher l'opposition des avions d'incision et pour réduire le risque de répétition. Le cystoscopy devrait être fait avant et après le procédé pour exclure le compromis ureteral. Dans les cas avec le gros risque de la répétition telle que la fistule complexe ou grande, une grosse greffe de garniture de Martius devrait être interposée entre la fermeture posée pour favoriser le vascularization et pour réduire le risque de répétition. (12) le placement d'une greffe cadavérique de matière biologique a été également rapporté, réduisant le besoin de procédures compliquées d'aileron. (13) Réparation De Fistule De Vesicovaginal Déclic pour regarder le détail. Source: Atlas de chirurgie pelvienne, troisième édition Approche D'Abdominal/Laparoscopic: Bien que la plupart des fistules vesico-vaginales puissent être chirurgicalement corrigées par l'intermédiaire de l'approche vaginale, la voie abdominale peut être préférée pour de hautes et inaccessibles fistules, grandes fistules complexes, fistules multiples, participation concourante utérine ou d'entrailles, ou besoin de reimplantation ureteral. L'approche abdominale peut être facilitée par le placement cystoscopically guidé d'un cathéter par la région fistuleuse pour aider à l'identification et à la dissection suivantes. Une incision verticale de peau est recommandée pour optimiser la visualisation et pour permettre la mobilisation d'un aileron omental si nécessaire. Le réservoir souple est exposé et un haut cystotomy extraperitoneal est intentionnellement créé pour visualiser la région fistuleuse. Des stents d'Ureteral devraient être placés si la fistule est dans la proximité étroite à l'orifice ureteral. L'incision de réservoir souple est prolongée à la région fistuleuse qui alors est complètement excisée après la mobilisation du vagin. Le vagin et le réservoir souple sont alors fermés avec la suture absorbable retardée interrompue d'une double mode de couche. La transposition d'un aileron omental entre les incisions vaginales et de réservoir souple est recommandée pour favoriser le vascularization, pour réduire au minimum l'opposition des lignes de suture, et pour réduire le risque de répétition. Réparation Abdominale Une réparation semblable a été rapportée laparoscopically avec des résultats également bons, mais exige des qualifications laparoscopic avançées avec suturer et attacher endoscopic de noeud. (14) Réparation De Laparoscopic Directives Suggérées: En dépit long clinique une histoire et une expérience chirurgicale étendue, la fistule vesico-vaginale continue à défier même le chirurgien gynécologique le plus expérimenté. La clef est empêchement avec les la bonnes technique et l'identification et réparation chirurgicales des dommages de réservoir souple à l'heure de chirurgie d'index. Des patients présentant des symptômes de caractéristiques suivant un événement antécédent devraient être traités avec le soupçon clinique élevé. L'examen, l'évaluation de laboratoire, et l'essai physiques d'auxiliaire devraient faire le diagnostic correct dans pratiquement tous les patients. Si petit et traité juste après l'événement antécédent, la thérapie conservatrice avec le drainage prolongé de réservoir souple peut être efficace. Cependant, la plupart des patients auront besoin de la chirurgie, qui peut habituellement être exécutée avec succès par un itinéraire vaginal. Les procédures abdominales sont réservées pour des cas plus compliqués. L'adhérence aux principes chirurgicaux stricts pour la réparation de fistule aura comme conséquence des taux optimaux de traitement avec des complications minimales. En utilisant ces directives, le clinicien et le patient devraient se sentir confortables avec la gestion réussie de la fistule vesico-vaginale. | |||||||||||||||||||||||||