Urodynamic évaluation: l'évaluation du patient et l'équipementWHEC and Clinical Practice Bulletin Lignes directrices pour la gestion des fournisseurs de soins de santé. Subvention à l'éducation fournie par Women's Health and Education Center (WHEC). Le terme urodynamics moyens d'observation de l'évolution de la fonction de la partie inférieure de l'appareil urinaire au cours du temps. Le but d'une évaluation urodynamic est de reproduire les symptômes du patient ou de la miction schéma habituel. En rendant les mesures et observations, le sous-tendent la physiologie devient apparent. Les voies urinaires basses, mais a deux fonctions, le stockage et opportune expulsion de l'urine. La vessie se remplit (à basse pression), avec l'urine du rein face à la soif de vide se fait sentir, la miction est reportée à une date fixée d'socialement. Au cours de la miction, le sphincter se détend, la vessie contrats, et de la vessie vide. Lors de l'évaluation d'un patient atteint de graves perturbations cliniques de la partie inférieure du tractus urinaire, il est important de comprendre qu'un seul test ne peut pas divulguer toutes les informations relatives à l'intégralité des fonctions de cette zone. C'est pourquoi il est nécessaire d'utiliser les résultats combinés d'une variété de urodynamic procédures d'évaluation afin de comprendre l'effet de diverses entités pathologiques sur la vessie et l'urètre. Urodynamic études de la partie inférieure du tractus urinaire évaluer la dynamique fonctionnelle des activités de la vessie, le sphincter et de l'interdépendance de ces deux organes au cours de la miction acte lui-même. Cette dynamique de l'intégration fonctionnelle des activités détermine la normalité abnormalcy ou de la partie inférieure du tractus urinaire. Urodynamic études radiologiques ou seuls ou en combinaison fournir de l'information utile dans l'étude de la fonction détrusor. Il fournit des données précieuses sur la fonction de la vessie fournisseurs de soins de santé de faire les meilleures recommandations pour le traitement. Le but de ce document est de dégager une perspective d'ensemble de l'évaluation urodynamic et avoir une connaissance de base des principes en jeu et ce qui à faire avec la recherche de différentes populations de patients. Il donne un aperçu des procédures pour aider les fournisseurs de soins de santé dans la conduite de l'évaluation urodynamic. L'obtention d'une bonne histoire médicale, en se concentrant sur les plaintes urologique, est critique à faire avant de se lancer dans l'évaluation urodynamic. Urodynamics englobe toutes les modalités diagnostiques utilisées dans l'évaluation de la vessie et urètre fonction. Il décrit un certain nombre de tests complémentaires à des degrés de complexité qui peuvent être réalisées individuellement ou en combinaison en fonction de la situation clinique. Il a amélioré notre capacité à choisir la thérapie qui traite de la pathophysiologie sous-jacente d'une manière rationnelle. Advances in urodynamics et vidéo-urodynamics a amélioré notre compréhension des fonctions normales et anormales de la vessie et du sphincter. Pré-urodynamic Evaluation:La première urodynamic évaluation devrait comprendre une histoire et un examen physique. Routine de tests de laboratoire qui incluent l'analyse d'urine et de la culture et de la créatinine sérique doit être obtenue. Une élévation du taux sérique de créatinine peuvent préluder à d'importantes voies urinaires hautes détérioration dans un autre patient asymptomatique. Un diagnostic précis de la miction dysfonctionnement basée sur seuls symptômes n'est pas fiable pour une multitude de raisons. Des chevauchements peuvent exister entre l'urgence et les symptômes d'incontinence d'effort, et aussi entre l'urgence et les symptômes d'obstruction. Les patients avec des conditions neurologiques peuvent avoir de graves anomalies sous-jacentes avec peu de symptômes. Historique: Le histoire générale devrait inclure les questions concernant les atteintes neurologiques et malformations congénitales et de l'information sur les précédents et les fonctions urinaires chirurgie. L'information doit être obtenue avec des médicaments connus ou les effets possibles sur la partie inférieure du tractus urinaire. L'histoire générale devrait également inclure une évaluation des menstruations, la fonction sexuelle et de l'intestin, d'obstétrique et de l'histoire. Après l'histoire urologique, approfondie médicaux, chirurgicaux, gynécologiques, neurologiques, et d'obstétrique histoires devraient être obtenues. Certaines conditions médicales et neurologiques, telles que le diabète, les accidents cérébrovasculaires et la maladie de disque lombaire, peut provoquer l'incontinence urinaire. En outre, une forte toux associée à la maladie pulmonaire chronique peuvent s'aggraver sensiblement les symptômes de l'incontinence d'effort. Une histoire de l'hystérectomie, vaginale réparation, la radiothérapie pelvienne ou une chirurgie retropubic devrait alerter le médecin de la possibilité d'un traumatisme chirurgical préalable à la partie inférieure du tractus urinaire. Urinaire Diary: antécédents du patient en ce qui concerne la fréquence et la sévérité des symptômes urinaires sont souvent inexacts et trompeurs. Urinaire journaux sont plus fiables et exigent le patient d'enregistrer le volume et la fréquence de l'apport hydrique et de la miction, généralement un 1 - à 7 jours. Des épisodes d'incontinence urinaire et des événements ou des symptômes tels que la toux ou l'urgence sont notés. Le nombre de fois annulé chaque nuit et toute épisodes de bedwetting sont comptabilisés le lendemain matin. Le volume maximal annulé prévoit également une évaluation assez correcte de la capacité de la vessie. Le médecin doit examiner la fréquence ou le volume des graphiques avec le patient et confirmer ou modifier le diagnostic initial impression. Examen physique:Outre un physique général, examen urologique et gynécologique, l'examen devrait inclure l'évaluation de la sensation périnéale, le réflexe périnéal fournies par le sacro segments S2-S4, et le tonus du sphincter anal et de contrôle. Vulvaire et vaginale atrophie compatible avec hypoestrogenemia suggère que l'urètre et les tissus péri-urétral sont également atrophique. La présence et la gravité de la partie antérieure du vagin de relaxation, y compris cystocèle et de la partie proximale urétral détachement et de la mobilité, vaginale ou antérieur cicatrices, sont estimés. Associated pelvienne appui anormaux, tels que rectocele, enterocele, et uterovaginal prolapsus, sont notés. L'examen rectal, d'autres pour évaluer la pathologie gynécologique et fécalome, la seconde de ce qui peut être associée à la miction difficile et l'incontinence chez la femme âgée. L'examen neurologique: L'incontinence urinaire peut être le symptôme de la maladie neurologique. Le dépistage neurologique examen devrait évaluer l'état mental, ainsi que la fonction sensorielle et motrice des deux extrémités inférieures. Troubles liés à l'état mental des aberrations qui peuvent produire des anomalies neurologiques comprennent pré-sénile et la démence sénile, les tumeurs du cerveau, et l'hydrocéphalie à pression normale. Lésions de la moelle épinière produire variée et caractéristique des modes de perte sensorielle en fonction de la partie de la moelle épinière touchées. Complete transaction ou de la moelle épinière myélite transverse est associée à la perte sensorielle complète au-dessous du niveau de la lésion y compris les sens de la douleur, de la lumière toucher, et les vibrations. Coordonné fonction de la vessie est généralement perturbé en toute lésion de la moelle épinière entraînant une hyperréflexie et externes détrusor-sphincter dyssynergia. Dans la colonne postérieure, tels que le syndrome tabes dorsalis, seuls vibratoire sensation dans la partie inférieure des membres est perdue. Ceci peut entraîner une vessie neurogène sensoriel dans lequel les progrès vers les patients rétention urinaire tout simplement parce qu'ils n'ont pas la sensation de remplissage de la vessie ou de plénitude. La vessie s'étend progressivement, et le détrusor decompensates. Fonctions motrices - muscles spécifiques importantes dans le inclure l'examen neurologique tibialis antérieur (L4-S1), gastrocnemius (L5-S2), et les extenseurs des orteils (L4-S2). Ces muscles peuvent être testés par dorsiflexion (extension) du pied, flexion plantaire du pied, et l'extension des orteils, respectivement. Paralysie du tibialis antérieur est généralement manifestée par un pied tombant. Aménagement du tonus musculaire sont d'importants signes de maladie neurologique. Hypotonicity peut entraîner des lésions du nerf périphérique, la perte de la proprioception (tabes dorsalis), ou différentes myopathies. Hypotonie des extrémités est également présente généralement dans choc vertébral ou à la suite d'un accident vasculaire cérébral (choc cérébral). Hypertonicity habituellement indique une lésion supra-segmentaire, le plus souvent une activité à l'pyramidal ou extra-pyramidal tracts. Réflexes: Le réflexe cremasteric (L1-L2) est suscité par caresser l'intérieur de la cuisse et se traduit par ipsilateral élévation du testicule. Le réflexe anal (S2-S5) est suscité par la légère caresser la peau péri-anale et se traduit par la contraction. Le bulbocavernosus réflexe est suscité chez les hommes en serrant le gland (pas le corps du pénis) et le suivi de contraction du sphincter anal externe. Chez la femme, le gland clitoris est utilisée. Les segments de la moelle épinière subserving ces réflexes sont principalement S2-S4. Ces réflexes ont été démontrés dans plus de 70% des individus en bonne santé. L'absence de ce réflexe est évocatrice segmentaires ou d'une lésion du nerf périphérique et prévoit la corroboration d'une base de neurogène urodynamic anomalies telles que areflexia détrusor. Reflex activité de l'activité de muscles striés du périnée peut aussi être obtenu à partir de la muqueuse par vesicourethral tiraient sur une cohabitation cathéter urétral. Light stimulation de la peau péri produira aussi la contraction du sphincter anal externe (anal wink). Sacrale réflexes sont spécialisées cutanées réflexes qui sont particulièrement importants pour urodynamics parce qu'ils permettent l'évaluation directe de la moelle épinière sacrée segments. Le sphincter anal externe peut être considéré comme représentatif de l'ensemble des muscles striés du périnée. Le ton de ce muscle est évaluée par l'examen rectal. Présence de la contraction volontaire indique intégrité de l'innervation du plancher pelvien. Préservation de la tonalité en l'absence de contraction volontaire suprasacral indique une lésion, alors que ton diminué implique une sacrée anomalie ou des nerfs périphériques. Périnéale Pad tests:Périnéale pad pesage peut être utilisée lorsque l'on veut objectivement document, la présence et la quantité d'urine perte. L'essai devrait rapprocher les activités de la vie quotidienne et doit évaluer aussi longtemps que possible une période, et pourtant être pratique. A 1 heure de période d'essai est recommandée et peut être prolongé pour d'autres périodes de 1 heure si le résultat du premier test n'est pas considéré comme représentatif des symptômes par le patient ou le médecin. Sinon, l'essai peut être effectué après le remplissage de la vessie à un volume défini ou à la maison sur une période de 24 heures. Le montant total de la perte d'urine pendant la période d'essai est déterminée par un dispositif de collecte est de pesage tels que les tapis absorbants. Un programme d'essais typique est commencée, sans que le patient avec la miction et de boire environ 500 ml de liquide. Une période de la marche, la toux, l'exercice et le lavage des mains est fait. À la fin de l'épreuve en 1 heure le dispositif de collecte est retiré et pesé. Deux variables critiques détermine la sensibilité du pad pesage - la quantité de liquide dans la vessie au cours de l'exercice et le type d'activité utilisé pour générer intraabdominal augmenté la pression. Pad a un poids acceptable de fiabilité test-retest et est facile à réaliser dans un cadre clinique. Cependant, il a une faible sensibilité et une mauvaise corrélation entre pad gain et vidéographique d'évaluation de la sévérité de l'incontinence. Ces lacunes ont limité l'acceptation de pesage pad comme une partie intégrante de l'évaluation de l'incontinence. Phenazopyridine chlorhydrate (Pyridium) est parfois utilisé pour aider les cliniciens dans la continence différencier de l'incontinence urinaire chez les femmes avec une humidité vaginale inquiétante. Coloration rouge-orange est considéré comme la preuve que les pertes d'urine s'est produite. Q-Tip Test:Placement d'un coton-tige dans l'urètre au niveau du col vésical et de la mesure du changement en mettant à rude épreuve l'axe peut être utilisé pour démontrer la mobilité urétrale. Pour effectuer le test Q-tip, stérile, coton lubrifié avec embout applicateur transurethrally est inséré dans la vessie, puis définitivement retiré lentement jusqu'à ce que la résistance se fait sentir, indiquant que le coton-tige est au col de la vessie. La meilleure solution est avec le patient en position couchée lithotomy pendant un examen pelvien. L'angle de repos de l'applicateur bâton par rapport à l'horizontale est mesurée à l'aide d'un goniomètre ou d'un rapporteur. Le patient est ensuite invité à tousser et à effectuer une manoeuvre de Valsalva, et le maximum de grever angle par rapport à l'horizontale est mesurée. Les résultats ne sont pas affectés par la quantité d'urine dans la vessie. Il faut prendre soin de s'assurer que le coton-tige n'est pas dans la vessie ou à la mi-urètre, car il en résulte une faible mesure faussement urétral de la mobilité. Bien que les mesures des angles mettant à rude épreuve maximale supérieure à 30 degrés sont généralement considérées comme anormales, peu de données sont disponibles pour différencier les mesures normales d'anormal. Urétral mobilité dans le continent, la femme est probablement lié à l'âge, la parité, et de soutenir les défauts de la paroi vaginale antérieure. Radiologic Evaluation et échographie:Les patients atteints de maladies neurologiques et d'autres personnes à risque de détérioration des voies supérieures devraient faire l'objet d'enquêtes de référence rénale radiographiques. Une évaluation adéquate de la partie supérieure du tractus urinaire comprend soit intraveineuse pyelogram (IVP) ou d'une échographie rénale. Cystourethrography latéral dans le repos et pesé vue peut identifier la mobilité ou de la fixation du col de la vessie, funneling du col de la vessie et urètre proximal, et du degré de cystocèle. La nullité composante peut identifier un diverticule urétral, la fistule, une obstruction, ou vesicoureteral reflux. Vidéo-cystourethrography permet une évaluation dynamique de l'anatomie et la fonction de la base de la vessie et de l'urètre au cours rétrograde contraste avec la matière de remplissage et durant la miction. Il est plus utile pour résoudre les causes de la complexité des problèmes d'incontinence. Toutefois, il est invasif, coûteux et pas toujours disponible. Pour ces raisons, d'autres méthodes sont généralement utilisées pour mesurer la mobilité dans urétral incontinent femmes. Tests de laboratoire:Peu de tests de laboratoire sont nécessaires pour l'évaluation de l'incontinence. A mi-chemin ou un cathéter propre échantillon d'urine devrait être obtenue pour l'analyse d'urine bandelette réactive. La culture et la sensibilité d'urine devrait être obtenue lorsque le test rapide indique l'infection. Cystite aiguë peuvent présenter de multiples symptômes d'irritation, comme la dysurie, de la fréquence, l'urgence, l'incontinence et la miction difficile. Dans ces cas, le traitement de l'infection habituellement élimine les symptômes. Toutefois, bacteriuria est souvent asymptomatique chez les personnes âgées. S'il semble raisonnable d'examiner les urines de l'infection dans tous les patients incontinents et si bacteriuria est trouvée, à prescrire des antibiotiques appropriés et de réévaluer le patient dans plusieurs semaines. Analyse de sang (BUN, de la créatinine, de glucose et de calcium) est recommandée si la fonction rénale est altérée ou si l'on soupçonne polyurie (en l'absence de diurétiques) est présent. Cytologie urine n'est pas recommandée en routine de l'évaluation du patient incontinent. Cependant, les patients avec une hématurie (2 à 5 RBC / hpf) ou irritative aiguë apparition des symptômes de miction en l'absence d'infection urinaire exiger cystoscopie et la cytologie d'exclure les symptômes de la vessie. Indications d'Urodynamic Tests:Le médecin doit reconnaître que, même dans les conditions les plus typiques des situations cliniques, le diagnostic de l'incontinence basée uniquement sur l'évaluation clinique peut être incertain. Cette incertitude diagnostique peut être acceptable si un traitement médical ou comportementale (par opposition à la chirurgie) est prévue en raison de la faible morbidité et le coût de ces traitements et parce que les conséquences de la non-guérison (suite incontinence) ne sont pas graves. Lorsque le traitement chirurgical de l'incontinence d'effort est prévu, urodynamic testing est recommandée pour confirmer le diagnostic. Comme on l'a noté, la consultation devrait être envisagée pour les cas complexes qui peuvent nécessiter urodynamic testing ou un traitement chirurgical. Chaque fois que l'objectif des observations cliniques ne correspondent pas avec ou reproduire les symptômes du patient, urodynamic tests est indiqué pour le diagnostic. Enfin, lorsque les essais de thérapie sont utilisés, les patients doivent être suivis régulièrement pour évaluer la réponse. Si le patient ne parvient pas à améliorer à sa satisfaction, d'autres essais appropriés est indiqué. Équipement:Cystometers disponibles dans le commerce peuvent être globalement classés en mono-canal et multi-canaux machines (cystometry soustraite). Single-channel cystometry prévoit l'installation dans la vessie d'un cathéter de mesure de pression qui produit un signal électronique, la création d'un graphique sur un appareil d'enregistrement. Multi-channel cystometry repose sur la mesure de deux abdominale (Pabd) et intra pressions (Pves), ce qui permet de distinguer un intraabdominal changements dans la pression des changements de pression intra. Abdominale pression peut être mesurée soit par transrectale ou transvaginale cathéters. Nous préférons cathéters placés par voie vaginale, car elles sont plus confortables et plus faciles à nettoyer et à entretenir, et les mesures ne sont pas encombrés par rectale péristaltisme. Electronic intraabdominal de soustraction de la pression intra permet de calculer la pression réelle détrusor (Pdet). Soustraite cystometry peut être amélioré davantage par des dépenses supplémentaires de mesure de la pression urétrale (Pure). Cette mesure permet de calculer la pression urétrale fermeture (Pucp), qui est la différence entre la pression urétrale et de la vessie. Certains appareils permettent aussi de la mesure simultanée des électromyographique (EMG) l'activité et la performance des flux études. Choisir urodynamic matériel n'est pas très différent de choisir d'autres équipements pour le bureau du médecin, mais il existe certaines différences. Urodynamics est un examen interactif qui permet au praticien non seulement de regarder, mais aussi d'évaluer la physiologie. La séquence de test et les tests à effectuer dépendent de divers facteurs, y compris les symptômes du patient, de la mobilité, et de précédentes interventions chirurgicales et des traitements, l'intérêt, l'expertise et l'équipement à la disposition du clinicien. Multi-channel video-urodynamics offre la plus fidèle aperçu de la physiologie normale et anormale et a le moins de chance de causer des artefacts ou non reconnus misdiagnoses. Il est aussi le plus coûteux, en temps et nécessite plus de personnel. Il ne précise pas, cependant, nécessitent plus d'expertise. En fait, c'est tout le contraire qui est vrai. Un canal unique cystometrogram exige plus subtilités de l'expérience clinique et de la connaissance, précisément parce que seule la pression est enregistrée. Dans un système multi-canal, une augmentation de la pression vésicale peut être instantanément reconnu comme détrusor soit une contraction ou une augmentation de la pression abdominale simplement en regard les différents canaux. Il n'est pas si facile avec un seul canal cystometers. L'outil de base de la urodynamicist est le cystometrogram (CMG); urodynamic évaluation n'est pas complet sans une CMG. Ensuite vient l'uroflow et estimation de postvoid urine résiduelle. Ainsi, un débitmètre et cystometer sont les deux caractéristiques essentielles de tout urodynamic études. Pour ceux intéressés par les aspects techniques et les paramètres de urodynamic tests, ils devraient chercher à l'International Continence Society Working Party sur Urodynamic Equipment. Urodynamic cathéters et cathéter taille: Pour cystometry, cathéter taille et le type n'a pas d'incidence sur le résultat de cette étude. Un cathéter Foley ou d'un cathéter spécialisé urodynamic fournit le même type d'information clinique. Une pratique, le plus grand le cathéter, le plus rapide et plus il est facile d'imprimer un fluide. La seule limite, c'est le confort (ou d'inconfort), causée par le cathéter lui-même. Dans la pratique, les cathéters jusqu'à 12 ou 14 Fr sont bien tolérés. Chaque fois uroflow est mesuré avec un cathéter urétral en place, comme le détrusor et pression / uroflow études, la conception et la taille du cathéter est cliniquement significative. Deux types de cathéters urodynamic pression pour les études de débits existent: 1) un double ou triple lumen cathéter de la vessie et de la mesure de remplissage vésicale et / ou la pression urétrale, et 2) un système de cathéter, l'un pour le remplissage et l'autre pour mesurer la pression vésicale. Le cathéter le plus grand, plus il est probable que cela aura une incidence sur les résultats de l'étude par: 1) gênants, 2) artifactually détrusor pression croissante, et 3) diminue artificiellement uroflow. A 10 Fr cathéter peut provoquer une élévation de pression dans le détrusor miction et une diminution de débit maximal comparativement à 4 Fr cathéter chez les hommes avec une obstruction prostatique. Pas de différence dans la miction pression et le débit existe entre les 4 et 10 Fr Fr urodynamic cathéters non obstruée dans l'urètre. Fiberoptic cathéters utiliser une fibre optique éprouvé et breveté une technologie qui simplifie la procédure et permet l'intégration facile de toute urodynamics en pratique. À la vitesse de la lumière, de la vessie et des pressions abdominales sont mesurés par le biais de fibres optiques pour un cathéter résultat exact. Elles sont disponibles en 2 tailles: 10 ou 7 Fr Fr.  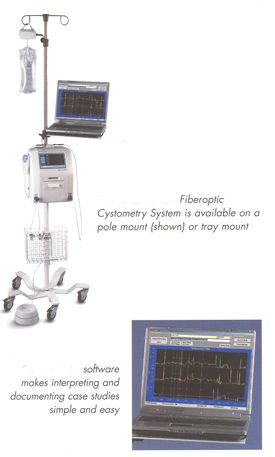 Reporting et matériel de calibrage:Urodynamic informations peuvent être affichées deux manières: comme une image sur un moniteur vidéo ou de lignes sur une bande-chart. Certaines unités peuvent stocker l'information dans la forme analogique ou numérique (ou les deux), et peuvent choisir les segments appropriés pour la finale papier. Le principal avantage de stockage numérique est que les informations peuvent être saisies directement dans une base de données, ce qui est plus utile dans la recherche. Une caractéristique souhaitable pour le clinicien est la possibilité de compresser une copie papier de l'analogique traçage afin qu'il puisse être affiché sur un formulaire standard de taille. Ceci élimine le problème de l'longtemps, la lourdeur de traçage forme de strip-enregistreur graphique. Certaines unités ont intégré dans les ordinateurs qui peuvent faire du traitement de texte, ainsi que le stockage des données et leur récupération. Ceci est particulièrement utile pour la rédaction de rapports normalisés et peut être combiné avec d'autres fonctions telles que les lettres d'orientation, et de la facturation. Un problème grave et urodynamics est dans l'impossibilité de maintenir le matériel correctement. Avec d'excellents équipements de laboratoires peuvent obtenir résultat incorrect parce que l'équipement est mal calibré. Défectuosité de l'équipement et ne peut certainement se produire. Cathéter fuites, bulles d'air dans un système fermé, la terre impropre électrique, défaillance mécanique, et de la calibration des instruments sont inexactes toutes les sources potentielles d'erreur. L'équipement doit être maintenu dans un état de propreté, correctement stérilisé, et utilisés correctement. Les précautions universelles doivent être appliquées dans toutes les rencontres du patient. Résumé:Urodynamic études, de concert avec précision l'histoire et l'examen physique, sont les plus utiles outils cliniques disponibles pour l'évaluation des voies urinaires basses dysfonctionnement. Cependant, la précision des mesures et de leur pertinence physiologique peut limiter les applications cliniques de l'information obtenue. Les cliniciens effectuant urodynamics devraient avoir un intérêt particulier et une expertise dans la physiologie et la neurophysiologie du bas appareil urinaire. Un problème important dans l'évaluation urodynamic est une mauvaise interprétation d'une observation. Souvent, ce n'est pas la mesure qui est dans l'erreur, mais plutôt l'interprétation. Le clinicien doit reconnaître la valeur et la limitation de chaque segment d'une étude urodynamic. Une mesure fiable est celui qui a une petite composante d'erreur et ne fluctue pas au hasard d'un moment à l'autre. L'aspect le plus important d'une urodynamic étude est qu'elle soit exacte et pertinente sur le plan clinique. Le urodynamicist est rappelé à la urodynamic évaluation est un processus interactif destiné à reproduire les symptômes du patient, et, que par des mesures et observations, d'un diagnostic correct peut être obtenu dans la majorité des patients. L'interprétation de la urodynamic étude ne devrait jamais être indépendante de l'ensemble du tableau clinique. Si les résultats ne sont pas de sens, elles sont probablement fausses. Suggested Reading:
|