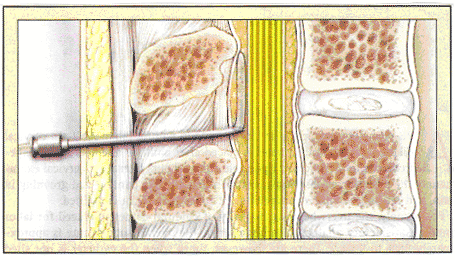
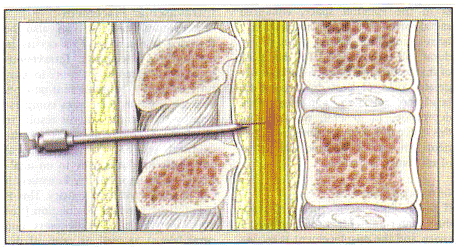
Fracasos en la analgesia epidural: Una revisión de la técnicaBoletín WHEC Práctica Clínica y Gestión de Directrices para los proveedores de asistencia sanitaria. Educación subvención prevista por la Salud de la Mujer y el Centro de Educación (WHEC). El objetivo de la analgesia epidural es proporcionar satisfactoria para el trabajo de control del dolor con la dosis más baja de los fármacos analgésicos necesarios para minimizar el bloqueo de motor y al mismo tiempo reducir los efectos secundarios potenciales de la analgesia epidural en el curso de la mano de obra. La analgesia epidural ofrece la forma más eficaz de alivio del dolor y es utilizado por la mayoría de las mujeres en los Estados Unidos. La inmensa mayoría de los catéteres epidurales puesto de trabajo para proporcionar analgesia satisfactoria. Sin embargo, hay momentos en los que el catéter no está en el sitio correcto en el espacio epidural, los bloqueos neuroaxiales la anatomía del paciente es problemática, o de un paciente trabajo avanza más rápidamente de lo esperado por el anestesiólogo, y el bloqueo epidural no crear a tiempo . La migración de catéter epidural se administra en la principal causa de abandono después de un exitoso bloque. Controlada por el paciente con analgesia epidural proporciona el control del dolor similar al de la analgesia epidural. La satisfacción del paciente con todas las técnicas de anestesia epidural es alto y no es significativamente mejorado controlada por el paciente con analgesia epidural. La decisión de cuándo poner la analgesia epidural debe hacerse con cada paciente individualmente, con otros factores, como la paridad, se tuvieron en consideración. El propósito de este documento es explorar los fundamentos de la analgesia bloqueos neuroaxiales laboral, las causas de su fracaso, y las estrategias para rescatar a los anestesiólogos emplean mal funcionamiento de los catéteres. Contracciones uterinas y dilatación cervical en el dolor visceral (a través de T-10 L-1). Como el trabajo avanza, el descenso de la cabeza fetal y la posterior presión sobre el suelo pélvico, la vagina, el perineo y generar dolor somático transmitidos por el nervio pudendo (S2-S4). Idealmente, los métodos de alivio del dolor se obstétrica mejorar tanto las fuentes de dolor en el paciente en trabajo de parto. Los pacientes con antecedentes de cirugía de espalda, especialmente los que han tenido los instrumentos y la fusión espinal para corregir la escoliosis, han aumentado las tasas de fracaso epidural. Afortunadamente, en pacientes con antecedentes de cirugía de espalda, la analgesia epidural es a menudo un éxito. La tasa general de éxito de la analgesia epidural en el trabajo es de aproximadamente 98% a 99%. La más completa revisión de los fallos de bloqueos neuroaxiales obstétrica muestra en un análisis retrospectivo de los 19.259 partos que demostró una tasa de fracaso es del 12%. De los bloqueos neuroaxiales, el 46% se convirtieron en simples manipulaciones funcional. En general, el 7,1% de los pacientes que recibieron analgesia bloqueos neuroaxiales ha sustituido su catéteres y el 1,9% tenían múltiples sustituciones. Al final, 98,8% de los pacientes informó de mano de obra adecuada analgesia (1). El espacio epidural está lleno de grasa, tejido conectivo, y un amplio plexo venoso. Menos se comporta como un drenaje colapsado Penrose y más como un recipiente lleno de arena y piedras de distintos tamaños, por ejemplo, que las drogas deben atravesar un laberinto de obstáculos para llegar a los nervios. El laberinto anatómica puede dar lugar a la primera ubicación de la punta del catéter en un entorno desfavorable microempresas. Cuando la colocación inicial epidural y la perfusión no se traduzca en un adecuado bloque, anestesiólogos suelen realizar dos maniobras para salvar el catéter: retirada parcial del catéter o infusión de medicación adicional. Ambas de estas maniobras han tenido éxito y se emplean si la anestesia epidural es la falta de un compromiso unilateral o asimétrica bloque que no se extiende a sacra dermatomas (escatima sacra). El espacio epidural es un potencial en el espacio profundo neuraxis (anterior) a la ligamentum flavum y superficial (parte posterior) a la duramadre. Anestesiologistas utilizar una pérdida de resistencia técnica para determinar cuando la punta de una aguja hueca epidural en el sitio sólo es anterior a la espesa ligamentum flavum y en el espacio epidural. Cuando la punta de la aguja epidural se encuentra dentro de un ligamento, pero la inyección de aire o solución salina es difícil. Tras la entrada en el espacio epidural, esta resistencia a la inyección se pierde. Un catéter epidural es de rosca de 3 a 5 cm en el espacio epidural. Después de que el catéter está en el sitio en el espacio epidural, anestesia epidural se inyectan drogas y lentamente en el remojo de las raíces nerviosas bajo torácica, lumbar, sacra y la columna vertebral, que se consigue analgesia en unos 20 minutos (2). En los pacientes sometidos a cesárea bajo anestesia epidural, controlada por el paciente la analgesia epidural durante las primeras 24 horas después de la cirugía, es una opción razonable. Esta estrategia minimiza la dosis de opioides administradas maternalmente y materna sedación en comparación con los opiáceos administrados por vía intravenosa (administración controlada por el paciente) y utiliza el catéter preexistentes. Aunque controlada por el paciente con analgesia epidural, utilizando una combinación de opioides y la anestesia local reduce la acumulación de dosis de opioides, que se traduce en una mayor debilidad motora, que puede inhibir la movilización de pacientes (3). Incluso las concentraciones bajas de anestesia local en la debilidad motora importante y puede hacer difícil la deambulación en hasta 43% de los pacientes. Debería considerarse la posibilidad de eliminar el catéter después de 24 horas para reducir los efectos secundarios, tales como retención urinaria, prurito y de riesgo de infección, así como para reducir al mínimo los costos. En la técnica combinada espinal epidural (CSE), después de la aguja epidural es correctamente en el sitio, una pequeña aguja espinal medir pasa a través de el agujero de la aguja epidural, a través de la duramadre, y en el espacio intratecal. Flujo de líquido cerebral, espina (MCA) de nuevo a través de la aguja espinal confirma su ubicación. Después de la droga se deposita en la PPC, la aguja se quita la columna vertebral, y un catéter epidural es de rosca a través de una aguja epidural en el espacio epidural (2). El intratecal de drogas ofrece una mayor rapidez de inicio de la analgesia epidural solo - generalmente dentro de 5 minutos. El uso de los nuevos "atraumático" agujas espinal se asocia con una dramática disminución en el riesgo de dolor de cabeza espinal. El componente de la columna espinal epidural combinada (CSE) puede ser una intratecal estupefacientes, más una cantidad pequeña de un anestésico local. Fracaso de la componente de la columna vertebral se produce a un ritmo del 4% con el CSE, pero el bloque puede ser complementado con el catéter epidural (11). Tanto los opiáceos y anestésicos locales se utilizan normalmente en bloqueos neuroaxiales de trabajo de analgesia. El fentanilo es el opioide general de elección debido a que su lipofilia resultados inmediatos en excelentes receptores mu-opioides en el agonism mínima central neuraxis y efectos secundarios. Bupivacaína es el anestésico local de elección, ya que, en comparación con otros anestésicos locales, que preferentemente bloques de motor en los nervios sensoriales, la preservación de las extremidades inferiores y la fuerza muscular abdominal. Volumen y la concentración de drogas deben ser considerados en la dosificación epidural, mientras que la del fármaco baricity (densidad en comparación con el MCA) en el LCR y, en general, la dosis (miligramos de droga) deben ser considerados en el espacio intratecal. La dosis necesaria la anestesia epidural en el espacio intratecal frente difiere en aproximadamente un factor de 10. Un catéter epidural, sin saberlo, en el espacio intratecal podría resultar en una sobredosis masiva, potencialmente resultando en una alta columna vertebral ". Cuando esto ocurre, dificultad respiratoria, hipotensión, y puede derivarse de sufrimiento fetal. Por lo tanto, cuidar los anestesiólogos en la dosificación y el tiempo, incluso si las mujeres se encuentran en considerable dolor. Como resultado de ello, parturientas puede progresar rápidamente a través de mano de obra o incluso entregar antes del inicio de la analgesia eficaz. En general, una distribución uniforme y continua de anestésico local en el espacio epidural de baño las raíces nerviosas de trabajo lleva al éxito de la analgesia. Las causas de los bloqueos neuroaxiales fracaso laboral incluyen la analgesia epidural inicial inadecuada colocación de la aguja, catéter subóptimo en el sitio en el espacio epidural a roscando, la migración del catéter en el espacio epidural durante el trabajo, problemática bloqueos neuroaxiales anatomía de la parturienta, o un trabajo rápido impredecible. Otras consideraciones que pueden contribuir al fracaso epidural incluyen el tipo de catéter utilizado (multi-vs orificio único orificio vs nuevos único orificio, de punta suave, reforzado con alambre de catéteres) (4), la distancia es de rosca del catéter en el espacio epidural , la experiencia de cada uno de poner la epidural, si una técnica CSE se realiza, y las diferencias de expectativas de los pacientes. Una consideración es discutible si el aire o solución salina se utiliza en la pérdida de resistencia técnica (5). El anestesiólogo puede o no detectar el extravío de la aguja epidural en el momento de la colocación. Aparte de el espacio epidural, la aguja puede ser por vía subcutánea en el tejido paravertebral o de otro tipo, más allá de la duramadre y en el espacio intratecal, en el espacio subdural (entre la duramadre y aracnoideo), o en una vena epidural. Un intratecal o intravenosa colocación será anunciada por el flujo de LCR o sangre por el centro de la aguja. Esto puede no ocurrir siempre, sin embargo, y por lo tanto, la norma de atención es la aspiración de la sonda después de su rosca y la lentitud de dosificación de la medicación dividido en pequeñas partes alícuotas. Durante la administración de cada dosis de anestesia epidural, el anestesiólogo relojes para detectar signos de una forma inapropiada o denso alto nivel de la anestesia (colocación intratecal) o síntomas de toxicidad sistémica del anestésico local (colocación intravascular). Colocación subcutánea: una falsa pérdida de resistencia, en la que la punta de la aguja epidural se encuentra en el tejido subcutáneo, es la probable causa de los fracasos más completa epidural (es decir, no bloquear) (5). Anestésico local y la baja concentración de opioides en infusión epidural proporcionar poca o ninguna analgesia para el parto cuando se deposita en el tejido subcutáneo. Ese fracaso es generalmente detectado en menos de 30 minutos después de la colocación inicial, cuando no a nivel de bloqueo sensorial puede detectarse en las piernas o abdomen inferior y el paciente permanece en el dolor. Sin embargo, en algunos casos, la parturienta puede informar de que el analgésico de alivio anestesiólogo mayo indebidamente atributo para el éxito de la epidural. Esto puede retrasar la sustitución de la anestesia epidural fuera de lugar, y se puede producir si las concentraciones de disminución transitoria (por ejemplo, desde antes de la epidural o la interrupción de fluido de carga de la oxitocina durante la colocación), si la absorción sistémica de opiáceos provoca efectos analgésicos, o incluso si la ubicación tiene un placebo efecto de la parturienta. Algunos anestesiólogos realizar un CSE para asegurar que la aguja está en el espacio epidural. Colocando una aguja espinal a través de la aguja epidural y la obtención de la PPC en el momento de la colocación, que asegurarse de que la duramadre y el espacio intratecal es sólo más allá de la punta de la aguja epidural, que debe ser, por lo tanto, en el espacio epidural. En este momento mayo anestesiólogo inyecta una medicación intratecal como un opiáceo y / o anestesia local. Defensores de esta técnica citar el hecho de que la anestesia epidural colocado después de una técnica CSE se han encontrado para ser más eficaces que los convencionales epidural (1). Opositores puede citar la evidencia anecdótica de una dosis espinal enmascarar un catéter mal colocado que posteriormente no bolusing a cesárea de urgencia, con el riesgo de una anestesia general inesperado. Un método alternativo es realizar una punción dural sin la administración de fármacos, únicamente para confirmar la posición de la aguja epidural. Aparte de la confirmación de que la aguja está en el espacio epidural, una mayor propagación de la sacra bloque de resultados, probablemente a causa de drogas que pasa por el agujero en la dural MCA (5). La desventaja de la técnica incluye teóricamente de mayor riesgo después de la punción dural de cabeza, infección, y depresión respiratoria. En general, es nuestra recomendación, el CSE técnica de confirmación en los pacientes que son obesos o en los que la pérdida de la resistencia no está clara. La colocación intratecal: Si la aguja epidural penetra la duramadre y entra en el espacio intratecal y el extravío es reconocido por la libre circulación de la peste porcina clásica de la aguja, el catéter puede ser de rosca en el espacio de la columna vertebral y puede ser utilizado con seguridad para el trabajo de la analgesia o anestesia quirúrgica. Tales catéteres espinales son generalmente no se utiliza intencionadamente debido a un alto riesgo (> 50%) de un post-punción dural de cabeza, así como en teoría, mayor riesgo de infección. Subdural Colocación: En raras ocasiones, los catéteres puede ser en el lugar en el espacio subdural. Este es un espacio potencial entre la duramadre y el pia-aracnoideo membrana. Si es de rosca de un catéter en este lugar y una gran dosis de medicamentos destinados al espacio epidural se inyecta aquí, un inusualmente irregular y potencialmente peligrosas bloque puede ocurrir que probablemente resultaría en la insuficiencia de la analgesia, así como los signos y síntomas de una gran columna vertebral . Porque no MCA se atmosféricos y la aparición de la manzana es lento, a menudo es difícil de detectar. Investigaciones recientes han sugerido este fenómeno puede producirse con más frecuencia que anteriormente sospecha (6). Intravascular Colocación: El catéter también puede ser de rosca en una vena. Esto ocurre en el 5% al 7% de las colocaciones (1). Intravascular de colocación es más común en las parturientas que en pacientes no embarazadas vena cava inferior debido a la compresión por el útero ampliada resultados en la dilatación de las venas colaterales en el espacio epidural. Intravenosa de anestésico local produce poca o ninguna analgesia. Que es más importante, sin embargo, puede dar lugar a toxicidad sistémica. Esto se manifiesta por la estimulación cerebral (tinnitus, sabor metálico, inquietud, y convulsiones), así como la depresión cerebral (inconsciente), toxicidad cardiovascular (bradicardia, hipotensión y la vasodilatación, y fibrilación ventricular), y, vasoconstricción y hipertonía uterina. Apoyo hemodinámico y la respiración son los pilares del tratamiento, pero los recientes avances en abortar paro cardíaco con la terapia de emulsión de lípidos son prometedores (7). Bloque asimétrica: Puede ser totalmente unilateral o puede manifestarse como ventanas en un bloque completo de otro modo, en la que uno o más dermatomas se evitan. A pesar de parecer, correcta ubicación, aproximadamente el 5% a 8% de los bloques de la epidural puede proporcionar analgesia incompleta de este tipo (1). Aunque la causa de cualquier fallo por lo general es desconocido, por lo general se cree que ya sea una barrera anatómica a la libre circulación de anestésico local o desfavorable posicionamiento de la punta del catéter se encarga de bloquear asimétrica. Múltiples y amplios estudios de evaluación de la anatomía epidural se han llevado a cabo incluyendo la inyección epidural cadáver espacios con resina, cadavérico epiduroscopy, tomografía computarizada, y con la disección anatómica cryomicrotome sección. La presencia de una dorsal media banda de tejido conectivo (DMCTB) en algunas personas también se ha descrito, pero en general se piensa que es raro y cuando se presenta incompleto. Este DMCTB se ha atribuido a un artefacto de la forma en que el espacio epidural fue estudiada (8). Radiológicas estudios han demostrado que cuando un catéter es de rosca más allá de la punta de la aguja en el espacio epidural es raro que se mantiene en la línea media, y también puede ser dirigido caudalmente preferido en lugar de la dirección craneal. Anestesiologistas compensar esto al proporcionar un gran volumen de una solución diluida de un anestésico local y opiáceos con el fin de garantizar la difusión de la medicación a ambos lados del espacio epidural, así como arriba y abajo de la columna vertebral. Además, los estudios muestran que cuando los catéteres son roscados no más de 5 cm en el espacio epidural, un menor número de bloques se producen insuficiente. Tal vez esto se debe a que estos catéteres tienen menos probabilidades de estar en el sitio lateral o, peor aún, para salir del espacio epidural a lo largo del curso de una raíz nerviosa. Cuando ocurren estos eventos, la difusión de la anestesia local puede ser limitada a un lado específico, o una dermatoma (8). Esto proporciona razones adicionales para retirar parcialmente la producción de un catéter epidural un bloque asimétrico. Sacra escatima: Incluso con un gran volumen de anestésico local diluido y con una longitud adecuada de la sonda en el espacio epidural, la analgesia puede ser insuficiente. Normalmente, los anestesiólogos epidural lugar en el interior de los espacios entre la L2-3, L3-4 o L4-5 cuerpos vertebrales. Para la primera etapa del trabajo, es en gran medida el dolor visceral y llevado por la T10 a través de L1 raíces nerviosas, que innervate el cuello del útero, el útero y parte superior de la vagina. Para la segunda etapa del trabajo, el dolor es somático y ejecutado por la S2-S4 raíces nerviosas, inervación del periné. No sólo es el dolor de la segunda etapa del trabajo más intenso, pero estas raíces nerviosas son más lejos de la punta del catéter epidural, que es mayor en diámetro, y rodeado por espeso duramadre, y por lo tanto más difícil de anestésico local para penetrar. Por otra parte, tienden a infusiones epidurales de recorrido al alza en el espacio epidural con más facilidad que la baja. Por lo tanto, la anestesia local, incluso de una buena posición del catéter epidural puede fallar a bañarse adecuadamente y penetrar en el sacro raíces nerviosas y proporcionar alivio para el dolor más intenso de la segunda etapa de trabajo. Este fenómeno provoca sacra escatima algunos anestesistas a preferir una técnica al CSE entrega es inminente. The intrathecal local anesthetic directly bathes the sacral nerve roots in the cauda equine and the opioid directly binds the mu-opioid receptors of the substantia gelatinosa in the spinal cord. La aparición de socorro es más rápido y sacra de cobertura es superior (9). Migración de catéter epidural: una analgesia epidural que funciona bien inicialmente no puede seguir trabajando así en todo el trabajo de parto y parto. La posición de los catéteres epidurales no es estática, y los catéteres pueden migrar completamente fuera del espacio epidural (que resulta en el cese de la analgesia), lateral (que resulta en un compromiso unilateral de bloque), o incluso intrathecally o intravascular (que resulta en toxicidad). La migración de los catéteres epidurales no es raro en las grandes series retrospectivas, el 6,8% de los pacientes con suficientes bloques inicialmente desarrollado posteriormente la analgesia insuficiente (1). Volver antes de la cirugía y el dolor de espalda crónico: Los pacientes con una historia de dolor lumbar crónico han aumentado las tasas de fracaso. Unilateral en pacientes con dolor de espalda o ciática, las raíces nerviosas afectadas se bloquean 10 a 70 minutos más tarde del lado contralateral, supuestamente debido a que el anestésico local tiene dificultades para difundir en el área lesionada. Asimismo, la hernia de disco puede causar cicatrización y adherencias epidurales lento que la difusión del anestésico local pasado el área lesionada o impedir por completo (10). Sin escoliosis puede dar lugar a dificultades para encontrar el espacio epidural, la mala difusión de anestésico local, y un aumento de la punción dural y otras complicaciones. Los pacientes con antecedentes de cirugía de espalda, especialmente los que han tenido los instrumentos y la fusión espinal para corregir la escoliosis, también han aumentado las tasas de fracaso epidural. En pacientes que han tenido cirugía de corrección de escoliosis, el espacio epidural puede ser imposible de encontrar debido a la instrumentación, el material de injerto de hueso, o tejido cicatrizal en el área de la fusión y cambios degenerativos en el área por debajo de la fusión. Si es posible la colocación de anestesia epidural, desigual propagación del anestésico local pueden ocurrir intraoperatoria de trauma para el ligamentum flavum conduce a la cicatrización y la obliteración de el espacio epidural. Estos pacientes también pueden tener un alto índice de punción dural accidental, con la consiguiente incapacidad de realizar un parche de sangre, por temor a repetir la punción dural o infección de la columna vertebral de su hardware. Algunos anestesiólogos considerar la analgesia epidural a ser relativamente contraindicado en estos pacientes. El éxito ha sido reportado en 91% de los pacientes que habían anterior volver cirugía, en comparación con el 98,7% de los pacientes que no habían en una serie de 1381 pacientes no embarazadas (8). Los autores atribuyen este resultado a la aplicación rutinaria de grandes volúmenes de anestesia epidural y la habilidad del operador. Anatómica, funcional, técnica, y las variaciones pueden parecer a conspirar contra los anestesiólogos en el intento de proporcionar la analgesia epidural a la parturienta. Afortunadamente, con una adecuada técnica de casi el 99% de las mujeres pueden esperar una analgesia satisfactoria. Grandes volúmenes de anestésico diluido, la manipulación del catéter, el uso de la CSE técnica, y la voluntad de sustituir a un mal funcionamiento del catéter puede rescatar a la inmensa mayoría de los analgésicos epidurales imperfecta en trabajo de parto. Las causas de los bloqueos neuroaxiales fracaso laboral incluyen la analgesia epidural inicial inadecuada colocación de la aguja, catéter subóptimo en el sitio en el espacio epidural a roscando, la migración del catéter en el espacio epidural durante el trabajo, problemática bloqueos neuroaxiales anatomía de la parturienta, o un trabajo rápido impredecible. Una falsa pérdida de resistencia, en la que la punta de la aguja epidural se encuentra en el tejido subcutáneo, es la probable causa de la más completa epidural fracaso. Intravascular de la colocación de catéter epidural es más común en las parturientas. Intravascular del anestésico local produce poca o ninguna analgesia y puede dar lugar a toxicidad sistémica. La posición de los catéteres epidurales no es estática, y los catéteres pueden migrar completamente fuera del espacio epidural (que resulta en el cese de la analgesia), lateral (que resulta en un compromiso unilateral de bloque), o incluso intrathecally o intravascular (que resulta en toxicidad). Los pacientes con una historia de dolor lumbar crónico o cirugía de espalda han aumentado las tasas de fracaso epidural. Combinar espinal epidural (CSE) analgesia ofrece el rápido inicio de la analgesia espinal en combinación con la capacidad de utilizar el catéter para prolongar la duración de la analgesia con perfusión continua de mano de obra, para convertir a la anestesia para la cesárea, o para ofrecer después de cesárea entrega el control del dolor (11). Este método de analgesia obstétrica está aumentando en popularidad, especialmente con el advenimiento de la aguja a través de técnicas de la aguja que elimina la necesidad de una más de la punción cutánea. |