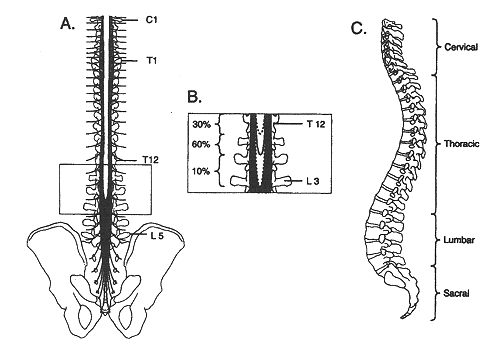
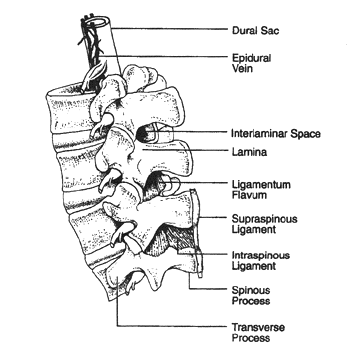
Anestesia Epidural Y Espinal: Entender los hechosSalud De las Mujeres Y Contribución De centro De la Educación. Esperamos que usted, el lector, beneficie de este simposio sobre la gerencia del dolor durante trabajo y entrega, y confiamos en que mejorará su comprensión. La anestesia epidural y espinal (anestesia regional) ha llegado a ser más popular recientemente, porque se satisfacen bien para doler a la gerencia durante trabajo. Ofrece el formulario más eficaz de la relevación del dolor y es utilizada por la mayoría de las mujeres en los Estados Unidos. No hay indicaciones absolutas para la anestesia epidural. Sin embargo, hay las situaciones clínicas en las cuales preferencia paciente, fisiología paciente, o la anestesia epidural de las marcas quirúrgicas del procedimiento la técnica de la opción. Así, la anestesia epidural es una parte imprescindible de práctica anestésica moderna, y cada anesthesiologist debe ser perito en la ejecución de este procedimiento. La habilidad en anestesia epidural requiere una comprensión cuidadosa de la anatomía de la espina dorsal y de la médula espinal. La anestesia epidural se puede utilizar para ampliar analgesia en el período postoperatorio o para proporcionar analgesia a los pacientes no-quiru'rgicos. La anestesia espinal y epidural cada uno tiene ventajas y las desventajas que puedan hacer uno o el otro mejor de la técnica satisfecho a un paciente o a un procedimiento particular. El propósito de este documento es entender indicaciones, contraindicaciones, técnicas y áreas de la investigación futura en la anestesia regional (anestesia epidural y espinal). En pacientes obstétricos, el analgesia regional refiere a parcial para terminar la pérdida de sensación del dolor debajo del T8 al nivel T10. Además, un grado que varía del bloqueo del motor puede estar presente, dependiendo de los agentes usados. La espina dorsal consiste en 33 vértebras (7 cervicales, 12 torácicos, 5 lumbar, 5 fundieron sacral, y 4 fundieron coccygeal). Los cuerpos vertebrales son estabilizados por cinco ligamentos que aumenten de tamaño entre las vértebras cervicales y lumbares. En la mayoría de los pacientes obstétricos, la indicación primaria para el analgesia epidural es el deseo del paciente para la relevación del dolor. La sociedad americana de los anesthesiologists (ASA) y la universidad americana de los obstétricos y de los ginecólogos (ACOG) recomiendan que los pagadores de tercera persona no deben negar el reembolso para el analgesia regional y la anestesia debido a una ausencia de otras indicaciones médicas. El espacio epidural es el espacio que miente entre los meninges espinales y los lados del canal vertebral. Es limitado cranially por la botella doble del agujero, caudally por el ligamento sacrococcygeal que cubre el hiato sacral, anteriorly por el ligamento longitudinal posterior, lateralmente por los pedicles vertebrales, y posteriorly por el flavum del ligamentum y el lamina vertebral. El espacio epidural no es un espacio cerrado sino se comunica con el espacio paravertebral por los agujeros intervertebrales. El espacio epidural es el más bajo anteriorly donde el dura puede en algunos lugares se funde con el ligamento longitudinal posterior. El espacio es el más profundo posteriorly, aunque la profundidad varía porque el espacio es borrado intermitente por el contacto entre el flavum de la materia y del ligamentum del dura o el lamina vertebral. Haga contacto con entre el mater del dura y los pedicles también interrumpa el espacio epidural lateralmente. Así, el espacio epidural se compone de una serie de compartimientos discontinuos que lleguen a ser contínuos cuando el espacio potencial que separa los compartimientos es abierto por la inyección del aire o del líquido (1). Los meninges espinales consisten en tres membranas protectoras (mater del dura, mater arachnoid, y mater del pia) que sean contínuas con los meninges craneales. El mater del dura es el tejido fino meníngeo exterior y más grueso. La superficie interna del mater del dura linda el mater arachnoid. Hay espacio potencial entre estas dos membranas llamadas el espacio secundario-dural. De vez en cuando, la droga prevista para el espacio epidural o el espacio subarachnoid se inyecta en el espacio secundario-dural. La inyección Secundaria-dural se ha estimado para ocurrir en 0.82% a el 10% de inyecciones epidural previstas. El mater arachnoid es una membrana delicada, avascular integrada por capas traslapadas de células aplanadas con las fibras del tejido fino conectivo que funcionan entre las capas celulares. El mater espinal del pia es adherente a la médula espinal y se compone de una capa delgada de las células del tejido fino conectivo entremezcladas con el colágeno. El mater del pia también da lugar a los ligamentos dentate, que son delgadamente vendas del tejido fino conectivo que extienden del lado de la médula espinal a través del mater arachnoid al mater del dura. Estos ligamentos sirven para suspender la médula espinal dentro de los meninges. Identificar las vértebras individuales es importante para correctamente localizar el interspace deseado para el bloqueo epidural y espinal. La espina dorsal de C7 es el primer proceso spinous prominente encontrado mientras que funciona la mano abajo de la parte posteriora del cuello. La espina dorsal del T1 es el proceso spinous más prominente y sigue inmediatamente C7. La 12ma vértebra torácica puede ser identificada palpating la 12ma costilla y remontándola de nuevo a su accesorio a T12. Una línea atraída entre las crestas ilíacas cruza el cuerpo de L5 o del interspace L4-5. La inserción de Midline de una aguja epidural es menos probable dar lugar a puntura meníngea involuntaria. La anestesia espinal y epidural debe ser realizada solamente después que los monitores apropiados se aplican y en un ajuste donde están inmediatamente disponibles el equipo para la gerencia de la vía aérea y la resucitación. Antes de colocar al paciente, todo el equipo para el bloque espinal debe ser pronto para usar (e.g. los anestésicos locales mezclados y atraídos, las agujas destapado, solución de la preparación disponible). Las agujas espinales y epidural se nombran para el diseño de sus puntas. Las agujas epidural tienen un diámetro más grande que las agujas espinales para facilitar la inyección del líquido o del aire al usar la "pe'rdida-de-resistencia". Un catéter se coloca en el espacio epidural, teniendo en cuenta la infusión epidural contínua de agentes o del narcótico anestésicos locales. La ventaja de este método es que la medicación se puede titular sobre el curso del trabajo según lo necesitado. Además, los catéteres epidural colocados para el analgesia de trabajo se pueden utilizar para la ligadura tubal cesariana de la entrega o del postpartum. Se prefieren las preparaciones epidural modernas que combinan un anestésico local de la bajo-dosis, tal como bupivacaine, levobupivacaine, o el ropivacaine, con un agonista del opioid porque disminuyen el bloqueo del motor y dan lugar a un índice creciente de la entrega vaginal espontánea (2). La atención cuidadosa a la colocación del paciente es crítica a la puntura espinal acertada. Usando las crestas ilíacas como señal, los interspaces L2-L3, L3-L4 y L4-L5 se identifican y el interspace deseado se elige para la inserción de la aguja. Interspaces encima de L2-L3 se evita para disminuir el riesgo de golpear la médula espinal con la aguja. La penetración del mater del dura produce un "estallido sutil" que se detecte lo más fácilmente posible con las agujas del la'piz-punto. La anestesia espinal monoestable proporciona la relevación excelente del dolor para los procedimientos de la duración limitada, tales como entrega cesariana, de la segunda etapa del trabajo del trabajo, rápidamente el progresar, y de la ligadura tubal del postpartum. Un anestésico local largo-que actu'a se utiliza a menudo, con o sin un agonista del opioid. La duración de la anestesia es aproximadamente 30-250 minutos dependiendo de las drogas usadas. Sin embargo, debido a su inhabilidad de prolongar la duración de la acción, el analgesia espinal monoestable está de uso limitado para la gerencia del trabajo. La anestesia espinal-spinal-epidural combinada (CSEA) es una técnica útil por la cual un bloque espinal y un catéter epidural son colocados simultáneamente. Esta técnica está creciendo en el renombre porque combina el inicio rápido, bloque denso de la anestesia espinal con la flexibilidad producida por un catéter epidural. Hay agujas epidural especiales con un lumen separado para acomodar una aguja espinal disponible para CSEA. El componente espinal de CSEA puede ser un narcótico intrathecal más una cantidad pequeña de un anestésico local. La falla del componente espinal ocurre en un índice de el 4% con CSEA, pero el bloque se puede suplementar con el catéter epidural (3). Aunque CSEA muestra gran promesa, los estudios adicionales, anticipados son necesarios identificar los riesgos y las limitaciones relativos de la técnica. La contraindicación absoluta a la anestesia espinal o epidural es denegación paciente. Sin embargo, varias condiciones preexistentes aumentan el riesgo relativo de estas técnicas, y el anesthesiologist debe pesar cuidadosamente las ventajas previstas antes de proceder. Algunas condiciones que aumentan los riesgos son: Varios estudios retrospectivos han mostrado un riesgo creciente de la entrega cesariana en las mujeres nulliparous en quienes el analgesia epidural fue administrado antes de la dilatación cervical de 4 centímetros o de 5 centímetros. En este tiempo aparece ser posible que la colocación muy temprana del analgesia epidural puede aumentar el riesgo de la entrega cesariana y que el riesgo disminuye con la colocación epidural demorada. Después de pesar estos datos que estaban en conflicto, el destacamento de fuerzas de ACOG en tarifas cesarianas de la entrega recomendó que, cuando los médicos factibles, obstétricos deben demorar la administración del analgesia epidural en mujeres nulliparous hasta que la dilatación cervical alcanza 4-5 centímetro y que otros formularios del analgesia estén utilizados que miden el tiempo. Sin embargo, 4 centímetros de dilatación son un atajo arbitrario porque el riesgo disminuido con la dilatación cervical creciente es una serie continua. Por lo tanto, la decisión de cuándo colocar analgesia epidural se debe tomar individualmente con cada paciente, con otros factores, tales como paridad, tomada en la consideración. Las mujeres en trabajo no deben ser requeridas alcanzar 4-5 centímetro de dilatación cervical antes de recibir el analgesia epidural (7). La anestesia regional se prefiere para las mujeres con preeclampsia y eclampsia; ambos para el trabajo y la entrega. La anestesia general lleva más riesgo a las mujeres embarazadas que la anestesia regional. El analgesia regional en mujeres con preeclampsia se asocia a una reducción total 15-25% en la presión arterial mala systemic. Aunque la vasodilatación periférica considerada con analgesia regional puede ser provechosa en disminuir la hipertensión severa, la hipotensión que requiere el tratamiento cauteloso con efedrina puede ocurrir. Además, el prehydration con el cristaloide combinó con los bolos flúidos intraoperative para los resultados de la hipotensión en un desafío flúido adicional medio de 600-800 ml en mujeres con el preeclampsia que recibía el analgesia regional (8). Hay suficiente evidencia para tratar el nivel más seguro del producto oral maternal durante trabajo. El destacamento de fuerzas del ASA en anestesia obstétrica recomienda el permitir de un producto modesto de líquidos sin obstrucción en los pacientes que experimentan el trabajo normal. Sin embargo, el período de ayuno de 6-8 horas para los sólidos es preferible antes de entrega cesariana electiva. Para la entrega cesariana electiva e indicada, los agentes para disminuir acidez gástrica deben ser utilizados. El citrato de sodio con el ácido cítrico se ha mostrado para neutralizar el contenido gástrico de 88.5% de mujeres que experimentaban entrega cesariana y debe ser administrado cuando la decisión se toma para realizar entrega cesariana. La anestesia epidural y espinal cada uno tiene ventajas y las desventajas que puedan hacer uno o el otro mejor de la técnica satisfecho a un paciente o a un procedimiento particular. Los estudios controlados que comparaban ambas técnicas para la anestesia quirúrgica han encontrado constantemente que la anestesia espinal toma menos tiempo para realizarse, producen un inicio más rápido del bloque del sensorial-motor de la mejor-calidad, y se asocian a menos dolor durante cirugía. A pesar de estas ventajas importantes de la anestesia espinal, la anestesia epidural ofrece ventajas, también. El jefe entre ellas es el riesgo más bajo del dolor de cabeza de la puntura del poste-dural (PDPH), menos hipotensión si el epinephrine no se agrega al anestésico local, la capacidad de prolongar o de extender el bloque usando un catéter dejado en un órgano, y la opción de usar un catéter epidural para proporcionar analgesia postoperatorio. El analgesia regional se prefiere en mujeres con preeclampsia a menos que una contraindicación al analgesia regional esté presente. El amamantamiento no aparece ser afectado por la opción de la anestesia; por lo tanto, la opción se debe basar en otras consideraciones. Identificar a mujeres con los factores de riesgo para el intubation fallado u otras complicaciones de la anestesia y referirlas para la consulta de la anestesia del antepartum pueden reducir este riesgo. De evitar la depresión respiratoria, el cierre que supervisa para la dosificación acumulativa del narcótico dada a un antepartum paciente, el intrapartum, y el postpartum es esenciales. La decisión de cuándo colocar analgesia epidural se debe tomar individualmente. |