L'épilepsie et la grossesseWHEC Bulletin pratique clinique et la gestion des lignes directrices pour les fournisseurs de soins de santé. Subvention à l'éducation fournie par la santé des femmes et des centres d'éducation (WHEC). Environ un tiers des 100 cas de grossesses chez une femme souffrant d'épilepsie. Ces grossesses présentent un défi unique pour les neurologues et obstétriciens en raison de l'interdépendance des effets de l'épilepsie et la grossesse, la variable des effets de l'anti-convulsivante médicaments sur la mère et le ftus, et les modifications de la pharmacocinétique de ces médicaments pendant la grossesse. Le neurologue et obstétriciens devraient travailler ensemble avant la conception et tout au long de la grossesse de la patiente pour déterminer la plus sûre et la plus efficace médical. En outre, le pédiatre choisi par le patient à prendre soin de son bébé devrait être inclus dans le pré-grossesse discussions sur une éventuelle augmentation de malformations congénitales, le potentiel de la sédation néonatale avec certains médicaments, et des questions concernant l'allaitement. Le but de ce document est de fournir les informations sur cette question et à offrir des conseils pratiques sur la gestion des patients. L'épilepsie: Un problème cliniqueL'épilepsie, qui est défini comme étant deux ou plus de saisies qui ne sont pas provoqués par des maladies ou d'autres circonstances, affecte environ 45 millions de personnes dans le monde. Aux États-Unis, la prévalence de l'épilepsie est d'environ 6 à 8 pour 1000 habitants, et l'incidence est d'environ 26 à 40 pour 100000 personnes-années, avec des taux plus élevés chez les nourrissons et les personnes âgées de plus de 60 ans. Environ 70% des adultes avec l'apparition de nouvelle épilepsie partielle (coordonnateur) des saisies. Dans la majorité des cas (62%), la cause est inconnue. Les accidents cérébrovasculaires (9,0%), traumatisme crânien (9,0%), alcool (6,0%), maladie neurodégénérative (4,0%), l'encéphalopathie statique (3,5%), tumeur cérébrale (3,0%) et infection (2,0%) compte pour la plupart des autres cas (5). Bien que les causes vasculaires cérébraux sont plus fréquents chez les personnes âgées, la cause est encore inconnue dans 25 à 40% des patients qui ont l'âge de 65 ans ou plus. L'accident de la modification transitoire de la prise de conscience, un comportement anormal, ou des mouvements involontaires suggère un diagnostic de l'épilepsie. Parce que les crises d'épilepsie sont rarement observés par un médecin, le diagnostic est généralement basé sur des informations historiques complétées par certains tests. La première étape est de répondre à la question de savoir si l'activité a été saisie. La deuxième est de déterminer si le patient a l'épilepsie. L'examen neurologique est normal dans la plupart des patients souffrant d'épilepsie. Selon les recommandations conjointes de l'Académie américaine de neurologie et de l'American Epilepsy Society, les patients avec une première crise non provoquée doit subir un électroencéphalogramme (EEG), de tomographique (CT) ou la numérisation d'imagerie par résonance magnétique (IRM) de la tête, et de certaines analyses de sang selon les circonstances cliniques (3). Epileptiform EEG modèles tels que des pointes et des vagues fortes peuvent aider dans le diagnostic et la classification des crises comme étant focal ou généralisé. Toutefois, ni normal ni EEG intercritiques seules anomalies de réfuter ou de confirmer un diagnostic de l'épilepsie. EEG sont anormaux dans 50% des patients qui représentent une première saisie, et ils montrent les rejets epileptiform que dans environ la moitié de ces patients. L'incidence augmente lorsque des anomalies EEG sont répétées ou exécutés après que le patient a subi une privation de sommeil (7). EEG vidéo de surveillance est nécessaire si l'on se préoccupe non-épileptiques événements. IRM du cerveau est plus sensible que la TDM dans l'identification des lésions structurelles causalement liés à l'épilepsie. Des tests sanguins de routine rarement informer le diagnostic des patients en bonne santé. Toutefois, une formule sanguine complète, le foie-tests de la fonction, et la mesure des niveaux d'électrolyte sont utiles avant un traitement antiépileptique est engagée, depuis mai ajustement de la posologie est nécessaire si la fonction hépatique ou rénale est anormale. Un diagnostic de l'épilepsie peuvent avoir un effet considérable sur l'humeur du patient, les relations interpersonnelles, l'employabilité, le fonctionnement social, la qualité de vie et de la capacité de conduire. Au début des discussions et répétées de ces questions sont suggérées. Le counseling avant la grossesse Les femmes ayant des troubles de saisie devrait se faire soigner par un obstétricien-gynécologue dès qu'ils deviennent sexuellement actifs. L'utilisation de certains médicaments anti-épileptiques mai interférer avec l'action des agents de la contraception orale. Les patients qui prennent de faibles doses de contraceptifs oraux et certains médicaments antiépileptiques mai ont plus de saignements et de mai être exposés à un risque accru de grossesse non planifiée. Cette clairance rapide ne semble pas être induite par l'utilisation de valproate ou les benzodiazépines (1). Bien que les taux de fécondité mai être plus faible chez les patients épileptiques, la plupart des patients souffrant d'épilepsie sont capables de concevoir sans difficulté. Thèmes à aborder dans le counseling avant la grossesse des femmes atteintes d'épilepsie sont la possibilité que les saisies seront plus fréquentes au cours de la grossesse et de potentiel tératogène de médicaments antiépileptiques. Importance de la bonne prise de contrôle et le respect des antiépileptiques régime devrait être mis en. Surveiller la concentration plasmatique de médicaments anti-épileptiques devrait être donnée aux patients. Pré-conception et de la supplémentation en folate gestationnel et la supplémentation en vitamine K sont une partie importante de counseling. Effets de la grossesse sur l'épilepsiePour certaines femmes atteintes d'épilepsie, des changements dans la fréquence des crises se produisent tout au long de la grossesse, mais le temps de plus grand risque de crises est au travail et l'accouchement. Dans près de 48% à 57% des femmes ayant des troubles de saisies de la fréquence des crises au cours de la grossesse reste stable. Augmentation est perçue dans un quart à un tiers, et en fait une diminution de 9% à 22% (2). Les patients atteints de troubles épileptiques mai être traités avec un médicament ou une combinaison de médicaments, sur la base du type de crise et les effets secondaires. Les taux sériques les plus fréquemment utilisés médicaments anticonvulsivants (phénytoïne, la carbamazépine, et phenobarbitol) peuvent changer de façon spectaculaire au cours de la grossesse, généralement en baisse dans la concentration totale que la grossesse progresse. Même si le total des niveaux de l'automne, le libre (active) tendent à diminuer en raison d'une baisse de l'albumine sérique et d'autres protéines pendant la grossesse. La drogue la posologie doit être ajustée en fonction du nombre total de sérum et de l'état du patient. Si la drogue sont étroitement surveillés, de la grossesse devrait avoir peu d'effet sur la fréquence des crises. Effets toxiques potentiels des anticonvulsivants communément utilisés:
Les effets de l'épilepsie sur la grossesseLa plupart des femmes avec des troubles épileptiques qui deviennent enceintes auront une grossesse sans incident avec un excellent résultat. Plusieurs complications ont été signalées, à savoir: la pré-éclampsie, toujours la naissance, la faiblesse des scores Apgar, faible poids à la naissance, diminution de la circonférence de la tête. Toutefois, des études sont rassurants, qui, il n'ya pas d'augmentation du taux de mortalité périnatale, de la pré-éclampsie, le travail prématuré, ou de la césarienne chez les femmes atteintes d'épilepsie. Fetal and Neonatal EffectsCarences en vitamines: tous les anticonvulsivants interférer avec le métabolisme de l'acide folique. Carence en acide folique au cours de l'embryogenèse a été associé à des anomalies du tube neural et autres malformations congénitales. Pré-conception et pendant la grossesse, l'acide folique dose de 4 mg par jour est appropriée pour les patients qui prennent des anticonvulsivants. Neonatal hémorragie due à une diminution de la vitamine K dépendants des facteurs de coagulation (II, VII, IX, X) est survenue chez des nourrissons nés de mères prenant le phénobarbital, phénytoïne, primidone et. Il est recommandé d'accorder ces nourrissons de 1 mg de vitamine K par voie intramusculaire à la naissance. Certains auteurs recommandent de prophylaxie orale de vitamine K pendant le dernier mois de grossesse. Thérapie avec le phénobarbital, la phénytoïne et la primidone mai également entraîner une augmentation du métabolisme de la vitamine D. Les patients doivent être encouragés à prendre des vitamines prénatales qui comprennent une quantité suffisante de vitamine D. Malformations congénitales: dans la littérature, semble constituer une chance de 6-8% des malformations congénitales chez les nourrissons nés de femmes qui prennent des médicaments anticonvulsivants. Cela représente un risque deux à trois fois celle de la population en général. Prédominent malformations sont une fente labio-palatine et des malformations cardiovasculaires. Un foetus Hydantoïne syndrome a été identifié composé de retards de croissance et de rendement, crânien facial anomalies (y compris clefting), et des anomalies des membres (y compris une hypoplasie des ongles et des phalanges distales). Environ 10-30% des nourrissons nés de femmes qui prennent ces médicaments ont été signalés à certains aspects du syndrome (3). La proportion de nourrissons exposés ayant le syndrome complet est beaucoup plus faible. Les adolescents avec troubles épileptiques sont souvent traités avec le valproate, car il a peu d'effets secondaires dans ce groupe d'âge. Toutefois, il a été lié à des foetus de valproate syndrome crânio-facial défauts et les anomalies du tube neural. Les chercheurs ont constaté une différence statistiquement significative dans le QI chez les enfants des mères ayant des troubles de la saisie par rapport aux contrôles. Il semble y avoir un petit risque d'une indéfini légèrement diminué QI chez les enfants nés de mères épileptiques. 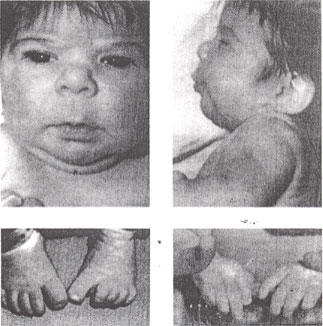 Fetal Hydantoïne syndrome: les traits du visage - attitude, doux midfacial hypoplasie long de la lèvre supérieure fine avec du vermillon et de la frontière inférieure distale hypoplasie numérique. Possible mécanismes par lesquels les anti-épileptiques mai causer des malformations à la naissance sont les suivants:
GestionAu cours de la grossesse: Les patients avec des anti-convulsivante devrait être surveillée périodiquement et doses ajustées en conséquence. Bonne prise de contrôle pendant la grossesse est important pour assurer le bien-être de la femme avec celui de l'épilepsie et le ftus. Si possible, maintenir un patient souffrant d'épilepsie enceintes mono-thérapie à la plus faible dose efficace, qui devrait idéalement être mis en place avant la conception. Moniteur anti-épileptique, pour garantir la thérapeutiques niveaux. Lamotrigine mai besoin de deux fois plus d'ici le troisième trimestre de la grossesse afin de maintenir stable les concentrations sériques, le métabolisme, mais retourne à la base avant la grossesse dans les 48 heures après l'accouchement, ce qui nécessite une rapide réduction de la post-dose. Les patients qui prennent des anticonvulsivants doivent être évalués pour d'éventuelles anomalies du tube neural du foetus avec une combinaison de sérum maternel d'alpha-foetoprotéine détermination et l'échographie. L'amniocentèse devrait être offerte si les tests précédents sont équivoques. À 16-18 semaines de gestation, le patient doit subir un examen échographique à la recherche de malformations congénitales. Tests de surveillance du foetus ante devrait être fait pour les indications obstétriques. Suivi et contrôle des facteurs de risque comme la privation de sommeil ou de non-respect mai que provoquer plus fréquemment saisies au cours de la grossesse sont utiles à la bonne issue. Si une femme est adhérente à la thérapeutique et de ses facteurs de risque sont bien contrôlés, mais augmentation des saisies de toute façon, envisager d'augmenter le dosage de son anticonvulsivants. Travail et livraison: En cas échéant de surveillance du foetus, de la disponibilité de la bonne anesthésie obstétricale, la capacité de mesurer les niveaux de maternelle anticonvulsivant, accouchement par voie vaginale peut être accompli en toute sécurité sur le patient avec un trouble de la saisie. Le plan d'exécution devraient inclure la disponibilité de personnel pour effectuer la réanimation néonatale, si nécessaire. Pendant le travail, l'absorption orale des médicaments est irrégulier; si le patient vomit, il est presque négligeable. Lorsque l'administration d'anticonvulsivants est nécessaire pendant le travail, les niveaux devraient être déterminées permettant de déterminer la posologie appropriée. Si le patient du niveau de la phénytoïne est normale, la dose quotidienne habituelle mai être administré par voie intraveineuse. Chez les patients avec des taux sériques thérapeutiques de phénobarbital, une seule dose de 60-90 mg intramusculaire seront généralement suffisantes pour l'entretien à travers le travail et l'accouchement. Le chargement de la dose habituelle est de 10-15 mg / kg administré par voie intraveineuse à un taux pas plus de 50 mg / min. Les patients qui prennent la carbamazépine peut être administré par voie intraveineuse phénytoïne car il n'existe pas de forme parentérale. Benzodiazépines mai également être utilisé pour les cas aigus de saisies, mais elles peuvent causer une dépression néonatale précoce ainsi que la mère apnée. Occasionnellement, les saisies seront diagnostiqués pour la première fois pendant la grossesse. Si les crises se produisent au cours du troisième trimestre, mai ils être confondue avec l'éclampsie. Le diagnostic est souvent plus claire au fil du temps, mais dans les deux cas, des mesures doivent être prises pour prévenir d'autres crises. Dans ces cas, il est préférable de supposer que le patient a éclampsie. Si le patient a récurrentes crises généralisées (statut de l'épileptique), un traitement immédiat est essentiel. Consultation avec un anesthésiste et un neurologue mai être utile. Le médicament de choix est la phénytoïne par voie intraveineuse, qui est très efficace, a une longue durée d'action, et a une faible incidence d'effets secondaires graves. Sinon, le phénobarbital ou le diazépam mai être utilisés. État de mal épileptique mai conduire à une hypoxémie maternelle ftale. Le patient doit être placé sur son côté gauche, si possible, car cela va augmenter le débit sanguin utérin, ainsi que la diminution du risque de l'aspiration. L'oxygène doit être administré, si possible. Risque de abruption placentaire existe également de prolonger avec les saisies. Allaitement: La plupart des organisations de la santé recommande fortement à promouvoir l'allaitement maternel mère-enfant de collage et de réduire le risque d'infection et de troubles immunologiques plus tard dans la vie (4). Antiépileptiques croix dans le lait maternel, à des degrés divers, généralement par simple diffusion, et le ratio est déterminé par le poids moléculaire du médicament, pKa, lipophilie, et surtout le degré de liaison aux protéines. Les concentrations dans le lait maternel de la phénytoïne, la carbamazépine, valproate, et tiagabine sont négligeables, car ils se lient fortement aux protéines. Le meilleur conseil pour la plupart des femmes est à envisager sérieusement de l'allaitement maternel, en gardant à l'esprit que, une fois commencé, le bébé peut être observé pour une bonne prise de poids et les cycles de sommeil. Anticonvulsant métabolisme élevé et il reste aussi longtemps que le patient continue d'allaiter. Lorsque le patient cesse de l'allaitement maternel, la mère mai une augmentation des taux sériques d'anticonvulsivants concentrations nécessitant un ajustement de la posologie. Si l'allaitement est soudainement arrêté, certains nourrissons ayant été exposés à ces médicaments mai expérience des symptômes de sevrage. Ces surviennent généralement dans les premiers jours après l'arrêt de l'allaitement maternel. Bébés mai doivent être commencé à faible dose de phénobarbital et subir le retrait progressif. Période post: les niveaux de médicaments anti-mai augmenter rapidement au cours des premières semaines post-partum et devraient être surveillés fréquemment. Une approche est de mesurer les taux sériques d'environ 1 semaine après la dose pour guider les ajustements. Les femmes devraient être conseillées sur la contraception. Aucune méthode n'est contre-indiqué pour les brevets avec l'épilepsie, si bien que les contraceptifs oraux sont sélectionnés des doses plus élevées mai être nécessaire. Le patient doit être encouragé à continuer de recevoir des soins pour contrôler son état et de recevoir des soins pré-conceptionnelle prévu pour une future grossesse. Choix des médicaments antiépileptiques chez les femmesAntiépileptiques et, en particulier le valproate, ont été associés à la reproduction des troubles endocriniens, et plus particulièrement caractéristiques du syndrome des ovaires polykystiques (par exemple, des cycles menstruels irréguliers, prise de poids, et hirsutisme) (6). Cette association semble être liée au moins en partie, à l'épilepsie elle-même, mais dans la majorité des femmes, des médicaments semble jouer le rôle principal. Les études d'observation ont montré cliniquement importantes associations entre l'utilisation de valproate, seuls ou en combinaison avec d'autres médicaments, et le développement des ovaires polykystiques, cycles anovulatoires et hyperandrogenism (8). Inducteurs des enzymes hépatiques antiépileptiques tels que la phénytoïne, la carbamazépine, le phénobarbital et, ainsi que le topiramate et oxcarbazépine, l'augmentation de l'apurement des pilules contraceptives orales. Ainsi, les femmes qui prennent ces médicaments qui utilisent la pilule contraceptive orale est conseillé d'utiliser les préparations contenant au moins 50 mg d'éthinylestradiol, afin de réduire le risque de grossesse (9). Toutefois, l'efficacité contraceptive la plus forte dose de pilules contraceptives n'a pas été bien étudié, et d'autres méthodes (par exemple, la contraception barrière) doit être discuté. La dose de lamotrigine exige un ajustement lors de pilules contraceptives sont démarrés ou abandonnées, parce que les contraceptifs oraux d'améliorer la clairance de la lamotrigine. Les concentrations sériques de lamotrigine doit être suivie dans ce cadre et pendant la grossesse (9), ce qui augmente la clairance de nombreux médicaments anti-épileptiques, mais surtout celle de la lamotrigine. Les bébés nés de femmes atteintes d'épilepsie ont un taux accru de malformations, ce qui semble être principalement attribuable aux médicaments anti-épileptiques (10). Les études de l'effet de certains médicaments pendant la grossesse sont entravées par des facteurs confondants tels que le type et la sévérité de l'épilepsie et de l'utilisation de plus d'un agent dans de nombreux patients. N ° antiépileptiques peuvent être considérées comme absolument sûr. Les nouveaux médicaments sont moins bien étudiés, mais les éléments de preuve reliant valproate à un risque accru de malformations à la naissance est la plus convaincante et suffisante pour des conseils contre son utilisation chez les femmes en âge à moins qu'il n'y ait pas d'alternative (11). Le risque de malformations à la naissance est de nature à minimiser encore par traitement avec des doses de médicaments en monothérapie et aussi bas que possible pendant la grossesse, bien que les preuves à l'appui de ces recommandations est limitée. Les analyses rétrospectives des enfants d'âge scolaire ont suggéré des associations entre l'exposition intra-utérine au valproate (mais pas les autres médicaments antiépileptiques) et plus faible QI et retard de développement (12), ce qui garantit de trouver confirmation dans les études prospectives. La lamotrigine (Lamictal) est utilisé pour l'épilepsie et des troubles bipolaires. Il n'existe pas d'études bien contrôlées et en cas de grossesse. Patients mai expérience risque accru de crises en l'absence de surveillance du niveau (13). Il traverse le placenta et le ftus n'a pas été documenté à augmenter le risque d'anomalie importante. Son transfert au lait maternel est faible et il est considéré comme sûr pour l'allaitement maternel. SommaireL'épilepsie pose des défis uniques à la fois pour une femme enceinte et son médecin. Physiologic changements pendant la grossesse peuvent influer sur l'épilepsie et à l'inverse des médicaments anti-épileptiques et peut affecter la femme avant la grossesse et de ses résultats. Les progrès de la médecine continuera à aider à réduire le risque ftal et maternel et ont réduit le nombre de grandes anomalies congénitales et des fausses couches chez les femmes atteintes d'épilepsie. Grâce à la vigilance chez les femmes enceintes atteintes d'épilepsie et de leurs fournisseurs de soins de santé, foetale et maternelle résultats continuent de s'améliorer. Références
|