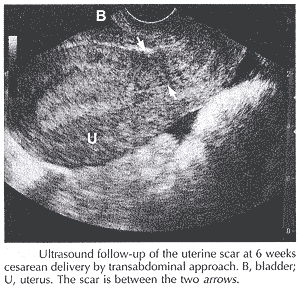
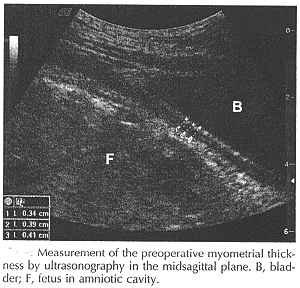
子宫伤痕的超声波评估WHEC 实践公报和临床管理指南为医疗保健提供者。教育津贴提供了由Women ·的Health 和教育中心(WHEC) 。 在1996 年和2003 之间剖腹交付率在美国巨大增加了from21.2% 到27.1% 。在同样间隔时间阴道诞生在剖腹诞生以后(VBAC) 减少了从28.3% 到10.6% 。这减退也许归因于关心关于风险在劳方期间审判, 譬如子宫破裂, 估计发生在0.3-4.0% 怀孕中以剖腹交付(1) 的历史。劳方审判在早先剖腹交付被接受了作为方式减少整体剖腹交付率之后。有少量例外, 在新出生结果的主要改善由于增加的剖腹交付率将被证明。宣言"一旦剖腹, 剖腹", 控制产科实践在美国几乎70 年, 总开始逐渐改变大约30 年前当在产科关心的改善使审判劳方在早先剖腹交付以后安全为妇女和胎儿。当VBAC 率增加了, 因此做了子宫破裂和其它复杂化很好公开的报告的数量在劳方期间审判在早先剖腹交付以后。结果, 许多医师和医院一共中断了实践。这突然的变动对剖腹交付率实践上贡献了在美国再增加, 在2002 年到达最高纪录26.1%, 当VBAC 率55% 到12.6% (2) 减少了。 这个文件的目的回顾ultrasonography 的角色在子宫伤痕的评估在剖腹交付以后。风险为粗劣的产科结果在一次随后怀孕被显示与外科技术有关, 用古典剖腹交付有最高的风险的破裂和降低段切开有一种更低的风险。子宫伤痕开裂的临床意义在妇女以早先剖腹交付并且讨论。 流行:怀孕在剖腹交付是一个共同和主要产科挑战之后, 与子宫破裂其恐惧的后果的当中一个。四十年前, 由于子宫破裂的灾难涵义, 贡献到> 30% 胎儿死亡, 阴道诞生在剖腹产(之后VBAC) 未被认为选择。然而, 其实践是仍然普遍争执的起因。根据症状或完全子宫破裂介入整个子宫墙壁与胎儿零件和intraamniotic 内容挤压在腹膜洞(3) 。它由intraabdominal 或要求直接有效的干预保存母亲和胎儿的阴道灵菌伴随。相反, 无症状子宫破裂, 或子宫伤痕开裂, 通常被诊断在重覆剖腹交付之时。它被定义作为子宫肌组织的分离没有intraamniotic 内容和胎儿零件的溢出入腹膜洞。通常以开裂, 分离不介入整个早先子宫伤痕, 腹膜躺在上面瑕疵是原封的, 并且流血是缺席或最小的。 一个结疤的子宫体的根据症状的破裂的率是大约3.8 每劳方1,000 次审判。子宫伤痕开裂的率在文学是大约13 每1,000 劳方审判, 并且它不是显着与率不同被发现在手工子宫探险期间在阴道诞生(4) 以后。开裂的率估计大约1.9 每1,000 在重覆, 选举剖腹交付之时。子宫开裂被报告发生过在重覆期间的事实, 选举剖腹交付在无症状患者建议, 怀孕以子宫开裂可能继续一个不确定的期间。常规有预测性和诊断标准穷地关联以伤痕开裂发生。 风险因素:由使用多维分布的分析, 几个情况被发现作为独立风险因素为子宫伤痕开裂。早先剖腹交付的数量有最强的交互作用(或2.37) 。其它风险因素在大多中研究是率非进步劳方在第一阶段。它是知名的, 它一般被发现更加厚实子宫伤痕更低复杂化的率。你比一更加稀薄一个也许假设, 更加厚实的伤痕是更强的, 并且因而执行得更好, 。是否子宫伤痕的厚度随技术变化被使用在hysterotomy 关闭的时期是未探测的问。一个假说是, 子宫伤痕厚度是未受影响的由类型hysterotomy 关闭。研究显示子宫伤痕厚度进步地减少在两一或二层数关闭但随hysterotomy 关闭方式不变化之后。子宫伤痕厚度依然是增加在6 个星期, 建议, Multiparity 也许有一个防护作用反对开裂在一些研究中(7) 。预先的阴道交付和VBAC 同劳方成功的审判联系在一起的一种更高的速率与劳方比较在患者没有预先的阴道交付。由于multiparity 同dystocia 联系在一起的更短的劳方和更低的率, 它也许提供一个防护作用反对开裂由于对收缩和expulsive 力量的更低的暴露。其它有趣发现是关系被发现在子宫伤痕开裂和preterm 交付(21% 之间案件与10.4% 比较控制, p=0.002) 。一个解释能是协会在preterm 交付和子宫传染/炎症之间。细菌出现在子宫墙壁(传染过程) 也许影响伤痕组织, 强调其部份作为所在地较小resistentia 和使它易受影响开裂。这些结果应该被考虑到每当有早先剖腹交付的历史一名病人被录取为preterm 劳方。另外, 胎盘previa 的更高的速率能解释研究结果当这些患者倾向于提供preterm 由于阴道灵菌和对其灾难后果的恐惧(8) 。 辛苦归纳/增广: 对催产素的过份用途也许同子宫破裂联系在一起这样, 仔细的辛苦增广应该被实践在试图审判劳动的妇女。矛盾的数据并且存在是否各种各样的归纳方法增加风险为子宫破裂。子宫破裂被注意在一些研究中以对前列腺素的用途增加了风险9/366 (2.5%) 比较妇女导致没有前列腺素用途15/1960 (0.8%) 。尽管这些分析, 它保留不明是否归纳导致子宫破裂或是否伴生的风险因素譬如子宫颈状态是最后起因。产科医生和妇产科医师美国学院(ACOG) 发表了一个委员会意见劝阻对前列腺素的用途为子宫颈成熟或归纳在妇女试图VBAC 审判劳动直到这个问题被澄清进一步。 子宫伤痕的类型和地点: 子宫破裂率是最高的以早先经典或T 形状的切开, 以一个被报告的范围的4-9% 。风险为破裂以早先低垂直的切开难确定。区别这种切开类型与经典切开可能是任意的并且低垂直的切开是相对地不凡的。它估计是0.8-1.1% 为预先的低垂直的伤痕。妇女以未知的伤痕类型不能是在增加的风险为子宫破裂。这也许简单地是因为多数案件是未用文件证明的预先的低横向切开。在3206 名妇女之中与未知的伤痕在MFMU 网络报告, 子宫破裂发生了在0.5% 审判劳动。Chauhan 等在回顾880 母亲子宫破裂在20 年期间计算了40 出生时期前后的死亡在91,039 审判劳动为率的0.4 每1,000 (9) 。 子宫伤痕评估与ultrasonography:诊断开裂当前的方法包括更低的子宫段厚度由2 和3-dimensional 超声波的ultrasonographic 评估; 并且磁共振图象; 这些也许被认为为了使妇女做出消息灵通的选择关于VABCs (10) 。在直接手术后期间, 它是可能被ultrasonography 跟随伤痕形态学进步。在有主要剖腹交付, 有在子宫伤痕厚度的直接增量比较preoperative myometrial 厚度, 和然后逐渐减退的妇女因为伤痕被改造。它是不明的多久子宫体喜欢对完全改造, 并且它是可能的重大区别在关闭类型之间能出现在更长的间隔时间。使用磁共振图象建议, 改造不能是完全6 个月在手术以后。 这些变化在伤痕厚度上是独立方法关闭(一比较二层数) 并且证实在一些研究中。子宫切开的岗位有效的评估介入辨认子宫伤痕在midsagittal 平面垂线对子宫墙壁由transabdominal 或transvaginal 方法。伤痕由间断性辨认在子宫体的建筑在midsagittal 飞机和是明显的由或一条hyperechoic 或hypoechoic 线垂线对子宫体墙壁。如果transabdominal 方法显示伤痕的粗劣的形象化, transvaginal ultrasonography 被使用。
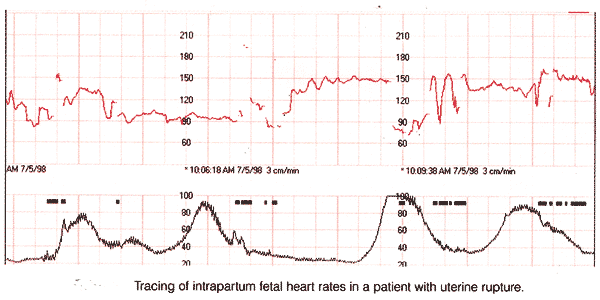
预先的努力以子宫伤痕的超声波评估集中于antepartum 评估, 和较少在hysterotomy 切开修理的postpartum 评估。调查员阐明了伤痕厚度的自然历史在妇女与预先的子宫伤痕和发现了一种交互作用在ultrasonographic 和临床被确定的厚度之间在剖腹交付。一些研究发现了antepartum 子宫伤痕厚度相反地关联以intrapartum 破裂风险, 并且那个intrapartum 评估可能预言条款intrapartum 子宫破裂以高准确度(11) 。 早期的子宫开裂的诊断和管理:由于子宫破裂也许是灾难的, 它建议, 审判劳动在预先的剖腹交付应该只试图在机关被装备反应紧急状态之后, 与医师立刻可利用提供紧急关心。因而, 产科医生和麻醉人员必须两个有时间依从这推荐。对妇女的管理的推荐接受审判劳动在预先的剖腹交付主要根据专家的意见之后。妇女试图VBAC 应该被鼓励及时地与他们的医疗保健提供者联系当辛苦或被爆裂的膜发生。连续的电子胎儿心率(FHR) 监视慎密, 虽然对子宫内压力导尿管监视的需要是无定论的。审查了的研究FHR 一致地仿造了在子宫破裂报道之前, 非再保险标志, 特殊重大易变的减速或心跳缓慢, 是最共同的发现的伴随的子宫破裂。
尽管充分人员存在继续进行紧急剖腹交付, 及时干预总不防止胎儿神经学伤害或死亡。如果长时期的减速由可变物或晚减速在之前, 胎儿伤害也许发生尽早10 分钟从终端减速的起始。硬膜外痛觉缺失不掩没子宫破裂标志和症状。多数个体定期地不探索子宫体为了查出无症状伤痕开裂在VBAC 以后。但是, 在劳方期间或在交付过份阴道灵菌或母亲低血压症应该及时地被评估包括评估为可能的子宫破裂之后。Peripartum 子宫切除被执行为威胁生命的产科出血, 通常也许把视为"在错过附近" 事件。"近距目标的爆炸的" 事件, 被定义作为"严厉威胁生命的产科复杂化需要迫切医疗干预防止母亲的可能的死亡" (12) 。全世界母亲死亡从出血增加了。这上升的起因是不定的, 但它被建议它也许与变化有关在生育子女上的样式, 包括剖腹交付的一个增长的数字。 总结:总而言之, 它是可能评估, 纵向时尚, 子宫伤痕由ultrasonography 在手术后期间和在antepartum 期间。重大变异看在时间期间在伤痕厚度, 和也许是无关的对子宫关闭类型。也许辨认妇女在危险中子宫伤痕开裂在妇女之中试图VBAC 的因素被辨认当preterm 劳方, 疏忽进步在辛苦和早先剖腹交付期间, 手术后传染第一阶段。Multiparity 也许有一个防护作用反对开裂。Myometrial 受伤的医治用的知识也许打开调查新颖的范围为潜在的治疗干预在人减少破裂风险在劳方期间审判在预先的剖腹交付以后。 |