Electrónico fetal intraparto la Frecuencia CardiacaWHEC Boletín de la práctica clínica y directrices de gestión de los proveedores de atención médica. Educación subvención concedida por el Women's Health and Education Center (WHEC). En el comienzo del siglo 20, la auscultación de la frecuencia cardíaca fetal durante el parto fue el método predominante de la evaluación, que así se mantuvo durante muchas décadas. Sin embargo, cuando la monitorización fetal electrónica (MFE) se introdujo en la década de 1960, la idea de recibir los datos continuos de EFM se pensaba que era superior, con la esperanza de que su uso sería muy útil en el diagnóstico de acidemia fetal, lo que mejora los resultados mediante la prevención de muerte fetal y morbilidad. Monitoreo electrónico fetal (MEF) se introdujo en la década de 1960 basado en la hipótesis de la eficacia, sino de meta-análisis realizado en la década de 1990 indican claramente que el uso de la EFM aumenta la tasa de cesáreas y los partos vaginales sin mejorar los resultados perinatales en personas saludables, embarazos a término, sin factores de riesgo. Como tal, la Sociedad de Obstetras y Ginecólogos de Canadá (SOGC), el Colegio Real de Obstetras y Ginecólogos (RCOG, Reino Unido) y el de Australia y Nueva Zelanda Real Colegio de Obstetras y Ginecólogos (RANZCOG) recomiendan la auscultación intermitente como el método preferido de la vigilancia fetal intraparto para la salud, las mujeres término sin factores de riesgo de resultados perinatales adversos. EFM se debe utilizar para las mujeres con factores de riesgo para el resultado perinatal adverso o cuando los resultados son anormales auscultación intermitente. En los Estados Unidos, EFM se utilizó entre el 45% de las mujeres en trabajo de parto, en 1980, el 62% en 1988, el 74% en 1992, y 85% en 2002 (1), o aproximadamente 3,4 millones de fetos (85% de los aproximadamente 4 millones de personas viven nacimientos), lo que es el procedimiento obstétrico más común. Desde un punto de vista práctico, médico-precedente legal en los EE.UU. ha llevado a una cultura de la electrónica de control de la frecuencia cardíaca fetal de la mayoría de las mujeres en trabajo de parto, a pesar de la evidencia médica que aumenta el riesgo de partos quirúrgicos sin mejorar los resultados perinatales en personas saludables, las mujeres a largo plazo. Los primeros trabajos que se remonta 40 años que intentó determinar la importancia clínica de la frecuencia cardíaca fetal (FCF) patrones sugiere fuertemente que el grado de acidemia fetal relacionada con la profundidad de la desaceleración, reducir la velocidad si llegan tarde o variable. Del mismo modo, la relación entre la disminución o ausencia de la variabilidad de la frecuencia cardíaca fetal y la acidemia fetal fue establecido de manera convincente, aunque se reconoce en los estudios observacionales en lugar de ensayos controlados aleatorios. 2008 El Instituto Nacional de Salud Infantil y Desarrollo Humano (NICHD) documento debidamente centra en la necesidad de realizar más estudios, especialmente en la Categoría II, donde se presentan más deficiencias en nuestros conocimientos sobre el riesgo de la acidemia fetal y sobre cómo estos patrones de evolucionar hacia más patrones de graves. A pesar de su uso generalizado, ya que persiste la controversia sobre la eficacia de la EFM, variabilidad interobservador e intraobservador, la nomenclatura, los sistemas de interpretación, y los algoritmos de manejo. Normalización de la interpretación EFM y directrices de gestión ha sido difícil de alcanzar, y ningún sistema está ampliamente aceptada en los Estados Unidos. El propósito de este documento es: 1) revisar la nomenclatura para la evaluación de la frecuencia cardíaca del feto, 2) revisar los datos sobre la eficacia de la monitorización fetal electrónica (MFE), y 3) delinear las fortalezas y debilidades de la MFE. También compara tres niveles internacionales de sistemas de rastreo de frecuencia cardíaca fetal, incluyendo la NICHD, SOGC y RCOG. La colaboración de los profesionales en la definición de la interpretación y aplicación es fundamental para una mejor atención para las mujeres y los niños. Al darse cuenta de que esta información merece una amplia difusión, Women's Health and Education Center (WHEC) anima a sus traducciones y adaptaciones. Antecedentes:La evaluación fetal durante el parto, una herramienta fundamental y omnipresente en el manejo obstétrico, es una parte limitada y molesto de la práctica. En los últimos 10-15 años, se ha avanzado en la normalización de las características de la FCF para facilitar la interpretación. La lógica detrás de estos esfuerzos es que las directrices para la formalización de la evaluación de los patrones de frecuencia cardiaca fetal puede mejorar la capacidad de los proveedores de reconocer y de ser necesario, actuar sobre los trazados EFM que se han mostrado correlación con los resultados pobres. EFM si se considera una prueba de cribado o de una prueba de diagnóstico es una distinción importante cuando se ponderan las medidas estadísticas de rendimiento de la prueba: sensibilidad, especificidad, valor predictivo positivo (VPP) y valor predictivo negativo (VPN) y cocientes de probabilidad positiva y negativa. Ninguna prueba lleva a cabo a la perfección, y por lo general, las mejoras en la sensibilidad o provocar VPN a una reducción de la especificidad o PPV. Pruebas de diagnóstico realizadas por lo general la demanda de la gran especificidad y un VPP robusto, mientras que las pruebas de detección deben hacer hincapié en la sensibilidad y VPN. Determinar qué tipo de prueba es necesario nos pueden ayudar a concentrarse en las estadísticas más relevantes. Sin embargo, EFM y sus tecnologías asociadas parecen combinar elementos de ambas pruebas y diagnósticos, en función de la perspectiva del evaluador. A pesar de la frecuencia de su uso, las limitaciones de la EFM interobservador son pobres y la fiabilidad intraobservador, eficacia incierta, y de alta tasa de falsos positivos. Una compleja interacción de las complicaciones antes del parto, la perfusión uterina subóptima, la disfunción de la placenta, y los acontecimientos durante el parto puede resultar en el resultado neonatal adverso. Condiciones obstétricas conocidas, como la enfermedad hipertensiva, la restricción del crecimiento fetal y parto prematuro, fetos predisponen a malos resultados, y explican una gran proporción de lesiones por asfixia. En un estudio de los embarazos a término con asfixia fetal, sólo 51/166 (31%) no tenían factores de riesgo conocidos (2). El cerebro fetal modula la frecuencia cardíaca fetal a través de la interacción de las fuerzas del simpático y parasimpático. Así, el control de FCF se puede utilizar para determinar si un feto está bien oxigenada. Monitoreo cardíaco fetal se puede realizar externa o internamente. La mayoría de los monitores externos utilizar un dispositivo Doppler con la lógica computarizado para interpretar y contar las señales de Doppler. Control interno de la FCF se logra con un electrodo fetal, que es un alambre en espiral se colocan directamente sobre el cuero cabelludo fetal o de parte de la presentación de otros. Principios fundamentales al utilizar NICHD EFM Terminología:En abril de 2008, el NICHD, Colegio Americano de Obstetras y Ginecólogos (ACOG) y la Sociedad de Medicina Materno-Fetal (SMFM) patrocinaron conjuntamente un seminario sobre los patrones de frecuencia cardiaca fetal (3). Es reevaluado las recomendaciones EFM 1997, y aclaró la terminología basada en el documento de la ACOG, el resumen ejecutivo del seminario de NICHD, y artículos de expertos posterior. Un conjunto de principios generales de funcionamiento se esbozó antes de presentar las definiciones de los términos reales de integrante de la interpretación de supervisar el seguimiento del feto. Los principios más pertinentes son: las definiciones se aplican a los patrones producido a partir de un dispositivo externo de ultrasonido Doppler o directa electrodo fetal transcervical detectar el electrocardiograma fetal (3). La documentación de los EFM y tocodynamometry deben ser de calidad adecuada para la interpretación visual. El énfasis principal es en los patrones durante el parto, aunque las definiciones son aplicables a las observaciones antes del parto. Los patrones definidos son categorizados como de referencia, periódicos, o episódico. Los patrones de periódicos están asociados con las contracciones, mientras que los patrones de episodios son independientes de las contracciones uterinas. Patrones de periódicos se distinguen sobre la base de forma de onda, con aceleraciones y deceleraciones se define como aparición brusca, frente gradual en relación con el EFM de referencia adyacentes. No se hace diferenciación entre la variabilidad a corto plazo (o latido a la variabilidad del ritmo o de onda diferencias RR período en el electrocardiograma) y la variabilidad a largo plazo porque en la práctica, se determina visualmente como una unidad. La definición de la variabilidad se basa visualmente en la amplitud de los complejos, con exclusión del patrón regular, sinusoidal liso. Patrones de EFM son la edad gestacional-dependientes y pueden variar basada en la condición fisiológica del feto, lo que hace cada uno de estos factores críticos de interpretación en la evaluación de un patrón de MFE. Estado de médicos de la madre, previo a las evaluaciones del feto, el uso de medicamentos, y otros factores que también merecen consideración durante la interpretación. Los componentes individuales de EFM que se definen no se producen de forma aislada y, en general evolucionan con el tiempo. Una descripción completa de un EFM requiere una descripción cualitativa y cuantitativa de las contracciones uterinas, la frecuencia cardíaca fetal basal, la variabilidad de referencia, la presencia de aceleraciones, desaceleraciones periódica o episódica, y los cambios o las tendencias de los patrones de EFM en el tiempo. Para hacer recomendaciones sobre las prioridades de investigación para EFM; una comprensión clínica completa de EFM es necesario. Una serie de hipótesis y factores comunes a la interpretación de la FCF en los Estados Unidos son fundamentales para el sistema propuesto de la nomenclatura y la interpretación. Dos hipótesis son de particular importancia. En primer lugar, las definiciones son básicamente para la interpretación visual de los patrones de frecuencia cardiaca fetal, pero debe ser adaptable a los sistemas informáticos de interpretación. En segundo lugar, las definiciones que deben aplicarse a los patrones durante el parto, sino que también son aplicables a las observaciones antes del parto. Las contracciones uterinas:El número de contracciones presente en un plazo de 10 minutos, un promedio de más de 30 minutos, es la manera en que se cuantifican las contracciones uterinas. La frecuencia de contracción es una evaluación parcial de la actividad uterina. Otros factores como la duración, intensidad y tiempo de relajación entre las contracciones son igualmente importantes en la práctica clínica. La terminología utilizada para describir la actividad uterina se enumeran a continuación: Normal: cinco contracciones o menos en 10 minutos, como promedio durante un plazo de 30 minutos; Taquisistolia: más de cinco contracciones en 10 minutos, en promedio durante un plazo de 30 minutos. Características de las contracciones uterinas (4):
Las definiciones de los EFM patrones de ritmo cardiaco fetal:Las características de la línea de base, la variabilidad, la aceleración y la desaceleración son esenciales para la definición de los patrones de frecuencia cardiaca fetal. Un intervalo de porcentajes de la frecuencia cardíaca fetal normal de referencia 110 a 160 latidos por minuto. Si la frecuencia cardíaca fetal basal es inferior a 110 latidos por minuto, se denomina bradicardia. Si la frecuencia basal es superior a 160 latidos por minuto, se denomina taquicardia. La tabla siguiente ofrece interpretación EFM y descripciones sobre la base de 2008 del Instituto Nacional de Salud Infantil y Desarrollo Humano de las conclusiones del Grupo de Trabajo (3) (4). Deceleraciones se define como recurrente cuando se producen con al menos la mitad de las contracciones.
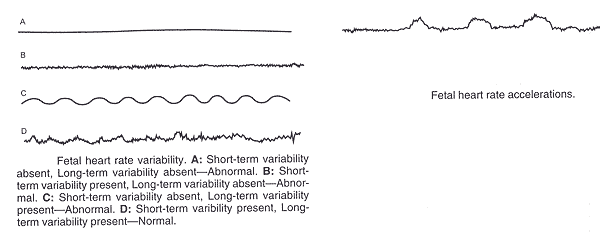 Directrices para el examen de la EFM:EFM deben revisarse durante el parto, con frecuencia por los enfermeros, los médicos o parteras. En un paciente sin complicaciones, el EFM seguimiento debe revisarse cada 30 minutos aproximadamente en la primera etapa del trabajo de parto y cada 15 minutos durante la segunda etapa. La frecuencia correspondiente para los pacientes con complicaciones (por ejemplo, restricción del crecimiento fetal, la preeclampsia) es aproximadamente cada 15 minutos en la primera etapa del parto y cada 5 minutos durante la segunda etapa. Los proveedores de salud periódicamente el documento que han revisado el trazado. El EFM seguimiento, como parte de la historia clínica, deben ser etiquetados y disponibles para su revisión en caso de necesidad. Almacenamiento de Informática de la FCF de búsqueda que no permite sobrescribir o revisiones son razonables, como es el registro de microfilm. La eficacia de la EFM durante el parto es juzgada por su capacidad para disminuir las complicaciones, tales como convulsiones, parálisis cerebral o la muerte fetal intraparto, reduciendo al mínimo la necesidad de intervenciones obstétricas innecesarias, como el parto vaginal instrumentado o por cesárea. Los ensayos clínicos no hay aleatorizado para comparar los beneficios de la EFM con cualquier forma de control durante el parto (5) (6). Así, los beneficios de la EFM se miden a partir de informes comparación con la auscultación intermitente. 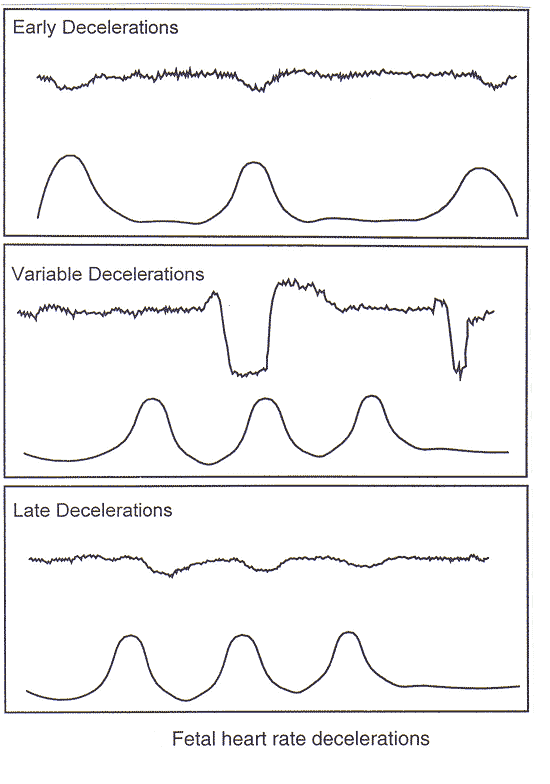 Sistemas de interpretación para la clasificación de la frecuencia cardíaca fetal trazados:Aunque existen muchos sistemas de interpretación de los trazados de EFM, el sistema elegido debe ser basada en la evidencia, simple, y aplicable a la práctica clínica. Como la respuesta de la frecuencia cardíaca fetal es un proceso dinámico que requiere una reevaluación frecuente, la categorización de un ser evaluado el seguimiento está limitada al período de tiempo. Con el tiempo, no es raro que los EFM seguimiento para migrar de una categoría a otra. Los patrones de localización EFM proporcionar información sobre el actual estado de ácido base del feto y no se puede predecir el desarrollo de la parálisis cerebral. Dos hallazgos FCF predecir de forma fiable la ausencia de la acidemia: 1) la presencia de la aceleración de la frecuencia cardíaca fetal, ya sea espontáneo o estimulado, o 2) la variabilidad de la frecuencia cardíaca fetal moderada. Se debe destacar, no obstante, que tanto las aceleraciones del feto o la variabilidad de la frecuencia cardíaca fetal moderada prever de manera fiable la ausencia de acidemia, la ausencia de aceleraciones de la variabilidad de la frecuencia cardíaca fetal moderada o predecir con fiabilidad la ausencia de acidemia, la ausencia de aceleraciones, la presencia de variabilidad mínima no fiable predecir la presencia de hipoxemia fetal o acidosis metabólica (3) (7). La importancia de la marcada variabilidad (anteriormente descrito como de saludo) sigue siendo poco claro. A pesar de todo las circunstancias clínicas asociadas siempre debe tenerse en cuenta, el taller de NICHD 2008 ha simplificado de categorización y la interpretación de los trazados de FCF 3-en un sistema monista. De tres niveles de frecuencia cardíaca fetal de Interpretación del sistema (3):Categoría ICategoría I trazados de FCF son normales y son un fuerte predictor de lo normal de ácido-base en el momento de la observación. Categoría I trazados FCF puede ser objeto de un seguimiento de rutina y no se requiere acción específica. Debe incluir todas las características siguientes:
Categoría IICategoría II trazados de FCF son indeterminados. Estos trazados de la FCF no se pueden predecir fetal anormal de ácido-base, sin embargo, actualmente no existen pruebas suficientes para clasificar estas como de Categoría I o Categoría III. Categoría II trazados FCF requieren evaluación, teniendo en cuenta la totalidad de las circunstancias clínicas asociadas. En algunas circunstancias, o bien las pruebas complementarias para garantizar el bienestar fetal intrauterina o medidas de reanimación se puede usar con los trazados de Categoría II. Ejemplos de la Categoría II de los trazados de FCF incluir cualquiera de los siguientes: Tasa de referencia
La variabilidad de la frecuencia cardíaca fetal basal
Aceleraciones
Periódica o episódica desaceleraciones
Categoría IIICategoría III, los trazados de FCF son anormales. Estos están asociados con fetal anormal de ácido-base en el momento de la observación. Categoría III, los trazados de FCF requieren una pronta evaluación. Dependiendo de la situación clínica, los esfuerzos para resolver rápidamente el patrón de frecuencia cardiaca fetal anormal puede incluir, pero no se limitan a la provisión de oxígeno a la madre, el cambio en la posición de la madre, la interrupción de la estimulación laboral, el tratamiento de la hipotensión materna y el tratamiento de taquisistolia con los cambios de la frecuencia cardíaca fetal. Si un seguimiento de la Categoría III no se resuelve con estas medidas, la entrega debe llevarse a cabo. Categoría III, los trazados de FCF incluirá:
Las pruebas complementarias en la gestión de Categoría II o III de los trazados de la FCF:Hay algunas pruebas complementarias disponibles que ayudan a garantizar el bienestar del feto en la cara de Categoría II o III de la FCF seguimiento, reduciendo así la alta tasa de falsos positivos de la EFM. En el caso de un EFM seguimiento a la variabilidad mínima o ausente y sin aceleración espontánea, un esfuerzo debe hacerse para obtener una. Un meta-análisis de 11 estudios de estimulación fetal intraparto se observó que cuatro son las técnicas disponibles para estimular el feto: 1) el muestreo del cuero cabelludo fetal, 2) la estimulación del cuero cabelludo pinza Allis, 3) la estimulación vibroacústica, y 4) la estimulación del cuero cabelludo digitales (8). Debido a que la estimulación vibroacústica y la estimulación del cuero cabelludo digitales son menos invasivos que los otros dos métodos, que son los métodos preferidos. Cuando hay una aceleración después de la estimulación, la acidemia es poco probable y el trabajo puede continuar. Cuando un seguimiento de la FCF de la Categoría III es persistente, una muestra de sangre del cuero cabelludo para la determinación del pH o de lactato puede ser considerado. Sin embargo, el uso de la evaluación de pH del cuero cabelludo ha disminuido, y esta prueba puede incluso no estar disponible en algunos hospitales de tercer nivel. Hay probablemente muchas razones de este descenso, incluyendo la experiencia del médico, la dificultad en la obtención y el procesamiento y la muestra adecuada en un corto período de tiempo, y la necesidad de mantenimiento de rutina y la calibración de equipos de laboratorio que pueden ser utilizados con poca frecuencia. Más importante aún, la estimulación del cuero cabelludo, que es menos invasiva, ofrece información similar acerca de la probabilidad de la acidemia fetal al igual que el pH del cuero cabelludo. Hay algunos datos que sugieren que los niveles de lactato en el cuero cabelludo fetal tienen mayor sensibilidad y especificidad que el pH en el cuero cabelludo. Sin embargo, un reciente gran ensayo clínico aleatorio que comparó el uso del cuero cabelludo de evaluación de pH en el cuero cabelludo evaluación del nivel de lactato en los casos de sufrimiento fetal durante el parto no demostró una diferencia en la tasa de acidemia al nacer, puntuaciones de Apgar, o ingresos en la unidad neonatal de cuidados intensivos ( 9). Aunque la estimulación del cuero cabelludo se ha sustituido en gran medida del pH del cuero cabelludo y el cuero cabelludo de evaluación de lactato en los Estados Unidos, en su caso, estas pruebas pueden proporcionar información adicional en el establecimiento de un seguimiento de la Categoría III. La oximetría de pulso no se ha demostrado que se prueba clínicamente útil en la evaluación del estado fetal (10). Los métodos de reanimación intrauterina que puede ser utilizado para Categoría II o III trazados:A Categoría II o III de la FCF localización requiere la evaluación de las posibles causas. Evaluación inicial y el tratamiento puede incluir lo siguiente:
El oxígeno suplementario materna es de uso común en los casos de patrones indeterminados o anormal. No existen datos sobre la eficacia de la seguridad de esta terapia. A menudo, los patrones de frecuencia cardiaca fetal persisten y no responden al cambio en la posición o la oxigenación. En tales casos, el uso de agentes tocolíticos se ha sugerido para detener las contracciones uterinas y tal vez evitar la compresión del cordón umbilical. Un meta-análisis informó de los resultados combinados de tres ensayos clínicos aleatorios que el tratamiento con tocolíticos comparados (terbutalina, hexoprenalina, o sulfato de magnesio), con los controles no tratados en la gestión de la FCF alarmantes sospecha localización (12). En comparación con ningún tratamiento, tratamiento tocolítico con más frecuencia mejora el trazado de FCF. Sin embargo, no hubo diferencias en las tasas de mortalidad perinatal, bajo 5-minutos puntuación de Apgar, o la admisión a la unidad neonatal de cuidados intensivos entre los grupos (posiblemente debido al pequeño tamaño muestral). Así, aunque el tratamiento tocolítico parece reducir el número de anomalías de la FCF, no hay pruebas suficientes para recomendar. Taquisistolia con los cambios de la FCF asociados pueden ser tratados con éxito con β 2-adrenérgicos (hexoprenalina o terbutalina). Un estudio retrospectivo sugiere que el 98% de estos casos responden al tratamiento con un agonista β-(12). Cuando el trazado de FCF incluye recurrentes desaceleraciones variables, amnioinfusión para aliviar la compresión del cordón umbilical puede ser considerado. Amnioinfusión se puede hacer mediante la técnica de infusión de un bolo o continua. Un ensayo aleatorio comparó las dos técnicas de la amnioinfusión y concluyó que ambas tienen una capacidad similar para aliviar la desaceleración variable recurrentes (11). Otra causa común de la Categoría II o III de la FCF es la hipotensión materna secundaria a la anestesia regional. Si la hipotensión materna ha sido identificada y se sospecha que es secundaria a la anestesia regional, el tratamiento con expansión de volumen o la efedrina por vía intravenosa o de ambos está justificada. De manchas de meconio espeso en el líquido amniótico y la frecuencia cardíaca fetal anormal trazar patrones:A pesar de meconio en el líquido amniótico (MSAF) se asocia con un mayor riesgo de morbilidad o mortalidad perinatal, la asociación entre las anomalías fetales específicas seguimiento y los resultados neonatales, queda por definir. En el contexto de MSAF, el seguimiento de rutina FCF ha sido recomendado para la detección de los primeros signos de hipoxia fetal. Seguimiento de las anomalías del corazón fetal y patrones son indicadores útiles de la mortalidad perinatal y / o morbilidad neonatal en el contexto de líquido amniótico teñido de meconio (13). La importancia de la FCF en el riesgo de resultados adversos en la presencia de MSAF sigue siendo controvertido. Este estudio demostró que la presencia de desaceleraciones variables graves, reducir la velocidad prolongada, bradicardia, taquicardia y en seguimiento de los patrones de frecuencia cardiaca fetal se asoció con un mayor riesgo de mortalidad perinatal y / o morbilidad neonatal (14). El indicador cualitativo, la presencia de marcadamente anormal localización, la más fuerte asociación con la mortalidad perinatal y / o morbilidad neonatal. La gestión de estas anomalías debe tomar en cuenta varios factores, incluyendo la presencia de taquicardia o bradicardia fetal, duración de las anomalías, y la fecha prevista de entrega. En presencia de manchas de meconio espeso en el líquido amniótico, marcado trazado de FCF anomalías se asocian con más del doble de riesgo de mortalidad perinatal y morbilidad neonatal en relación con un trazado normal (14). FCF Moderado seguimiento de las anomalías se asocian con un mayor riesgo de mortalidad perinatal y / o morbilidad neonatal. El clínico anomalías en la gestión de seguimiento de la presencia de manchas de meconio espeso en el líquido amniótico debe considerar el seguimiento de anomalías específicas (taquicardia o bradicardia fetal, el tipo de reducir la velocidad), la duración de las anomalías y el tiempo de espera de la entrega. Comparación de los Sistemas de Clasificación: NICHD (EE.UU.), SOGC (Canadá), RCOG (Reino Unido)
Posibilidades de futuro:Classic EFM, adecuados tanto para alta y pacientes de bajo riesgo, utiliza los intervalos entre los latidos del corazón (para control externo o Doppler) o entre las ondas R (para interior o electrocardiograma - ECG - monitoreo) para calcular la frecuencia cardiaca. Este tipo calculado es entonces asignada a la tira de la FCF para demostrar las características que pueden ser leídos por un proveedor. Como resultado, la tecnología depende de los conocimientos y la experiencia del intérprete. Los recientes avances tecnológicos, como el monitor STAN S31 ECG FCF (Neoventa Medical AB, M lndal怀, Suecia), prometen en el seguimiento de pacientes de alto riesgo. Un dispositivo aprobado por la FDA, el STAN utiliza el monitoreo fetal interno para examinar los cambios específicos del ECG, como la amplitud de la onda T y ST-duración del intervalo, muy similar a un ECG para adultos. El dispositivo de alerta al proveedor de eventos asociados con hipoxemia fetal y / o acidemia. Los resultados del estudio indican que las normas podrían reducir la incidencia de la toma de muestras de pH cuero cabelludo fetal (riesgo relativo [RR] 0,65; intervalo de confianza 95% [IC]: 0.59-0.72) y parto vaginal operatorio (RR 0,88, IC 95%, 0.80 - 0,97) (15). Además de incorporar STAN lecturas de ECG y las descripciones, la Omniview-Sis-Porto 3,5 (Speculum, Lisboa, Portugal) advierte de los cambios de la frecuencia cardíaca fetal asociada con hipoxemia fetal o acidemia; ejemplos se reduce la variabilidad o taquicardia. Uno de los objetivos es reducir el error humano en la interpretación de los trazados y los posibles retrasos en la adopción de medidas apropiadas. Otro objetivo es complementar la tecnología que ya está en uso - EFM tradicionales y Stan ECG - para mejorar la especificidad de las pruebas. Pequeños estudios exploratorios de nuevas tecnologías prometedoras deben ser seguidas por pruebas clínicas más grandes. Oximetría fetal es un buen ejemplo de una prueba de parto que fue debidamente analizada con grandes ensayos rigurosos que demostró un beneficio adicional mínimo general. Debido a que tanto el ECG STAN y Omniview-Sis-Porto 3,5 están reservados para los pacientes de alto riesgo y requieren una monitorización interna del feto, ni sustituirá EFM externa estándar. Las mejoras en la interpretación de EFM se puede ver con la introducción del nuevo sistema de categorías descritas en 2008 el Instituto Nacional de Salud Infantil y Desarrollo Humano informe sobre el taller, pero la aplicación clínica de estas recomendaciones ha hecho más que empezar, y no existen estudios en la actualidad para demostrar su la validez o la utilidad. Evaluación y perfeccionamiento de estas recomendaciones pueden ser nuestro mejor esfuerzo para poner remedio a la problemática de la aplicación de EFM en nuestra práctica diaria. Resumen:Por razones legales y prácticas médicas, los obstetras en los Estados Unidos han aceptado EFM como un componente estándar de la gestión de mano de obra. Normalización de la terminología y clasificación posterior en tres niveles deben ayudar a los proveedores de salud que están decidiendo si los patrones son indicativos de la falta de acidemia fetal, o alternativamente, requerir la intervención. Dado que hemos aceptado esta tecnología, podemos mejorar la consistencia de nuestro enfoque de la interpretación de los patrones de EFM mediante la adopción de un conjunto uniforme de definiciones de lo que es normal y lo anormal. Centrándose en la variabilidad de la frecuencia cardíaca fetal y de identificar correctamente el tipo de desaceleración que está presente son las dos mejores formas de lograr un enfoque unificado a la utilización de patrones de la FCF para guiar la gestión del trabajo. A pesar de pruebas contundentes que demuestren ningún beneficio neonatal, el médico-legal del clima en los Estados Unidos requiere que los obstetras para integrar la vigilancia intraparto continuo en su cuidado de la paciente embarazada. En Canadá, el uso adecuado de la auscultación intermitente durante el parto ha sido confirmada en el tribunal de justicia, pero como EFM, el procedimiento y la interpretación debe realizarse de acuerdo a las normas de la práctica profesional. La tasa de falsos positivos de la EFM para la predicción de la parálisis cerebral es alta, de más del 99%. El uso de la EFM se asocia con una mayor tasa de vacío y pinzas de parto vaginal operatorio, y parto por cesárea para los patrones de frecuencia cardiaca fetal anormal o acidosis o ambos. Cuando el EFM seguimiento incluye recurrentes desaceleraciones variables, amnioinfusión para aliviar la compresión del cordón umbilical deben ser considerados. La oximetría de pulso no se ha demostrado ser una prueba clínica útil para evaluar el estado fetal. Hay interobservador alta y la variabilidad intraobservador en la interpretación de la FCF de rastreo. La reinterpretación de la FCF seguimiento, especialmente si se conoce el resultado neonatal, puede no ser fiable. El uso de la EFM no se traduce en una reducción de la parálisis cerebral. Un sistema de tres niveles para la categorización de los patrones de frecuencia cardiaca fetal se recomienda. El trabajo de las mujeres con condiciones de alto riesgo deben ser controlados con un seguimiento continuo de la frecuencia cardíaca fetal. La hiperestimulación términos y hipercontractilidad debe ser abandonada. Personal de revisión del documento original NICHD es altamente recomendable. Reconocimiento:Un agradecimiento especial al Dr. Peter von Dadelszen, MBCHB, DPhil, Profesor Asociado de Obstetricia y Ginecología (Materno-Fetal Medicine) de la Universidad de British Columbia (UBC) y Consultor en Medicina Materno-fetal, infantil y de la Salud de la Mujer del Centro de la Columbia Británica (CWHCBC), Universidad de British Columbia, Departamento de Obstetricia y Ginecología, y la Dra. Diane Sawchuck, RN, PhD, de traslación de conocimientos científico, Reproducción y Embarazo Saludable Cluster, Child & Family Research Institute, Co-Investigador, óptimo de nacimiento Escuela de BC Población y Salud Pública, Profesor Adjunto de la Escuela de Enfermería de la Universidad de British Columbia, Vancouver, Canadá, para revisar el manuscrito y opiniones de expertos. Referencias:
|