产时电子胎心监护WHEC实践公报和临床医疗服务管理的准则。 教育的拨款 , 由妇女健康和教育中心号巡逻艇(WHEC)。 到了20世纪初,在劳动力的胎心听诊是评估的主要方法,并持续了几十年。但是,当电子胎心监护(单元法)于20世纪60年代推出的接收单元法连续数据的想法被认为是与期望它的使用是在诊断胎儿酸血症,从而改善防止胎儿死亡和成果的宝贵优势发病率。电子胎心监护(单元法)对引入的疗效假设 20世纪60年代,但荟萃分析了1990年的清楚地表明,无单元法的使用增长,而又不改善健康的围产儿结局的剖宫产手术分娩和进行阴道分娩率,没有足月妊娠的危险因素。因此,妇产科和加拿大(SOGC)妇产科医师协会,英国皇家妇产科学院(RCOG,联合王国)和皇家澳大利亚和新西兰学院妇产科(RANZCOG)建议作为首选方法间歇听诊产时胎儿的健康监测,没有不良围产期结局的危险因素,长期的妇女。无单元法应当用于与危险因素的不良围产期结局或间歇听诊时发现不正常的妇女。在美国,采用无单元中45%的女性在劳动,在1980年,62%在1988年,74%在1992年,2002年85%(1)或约三百四十万胎儿(85%约400万居住出生),使其成为最常见的产科程序。从实践的角度,法医在美国的法律先例,导致胎儿心脏的电子对妇女在劳动大多数率监测文化,尽管医疗证据证明它不提高改善健康的围产儿结局的手术分娩的风险,长远妇女。 早期的工作回到40年里,试图确定胎心率的临床意义(胎心)模式的强烈暗示胎儿酸血症的程度与深度的减速,不管是深夜或可变减速。同样,减少或消失与胎心率变异性和胎儿酸血症的关系是建立令人信服的,但无可否认的,而不是随机对照试验的观察研究。 2008年国立儿童健康和人类发展(见NICHD)文件适当集中于进一步研究的需要,特别是在第二类,那里发生在我们对胎儿血症和这些模式如何演变成更大的风险知识大部分是赤字严重的模式。尽管广泛使用的,继续对无单元法,观察者间和观察者间变异,术语,解释系统的效率的争论,而且管理算法。无单元法的解释和管理准则已经难以实现标准化,并没有系统目前广泛应用于美国接受。 本文件的目的是:1)审查胎心率评估,2)审查关于电子胎心监护(单元法)的疗效数据,以及3)划定无单元法的优点和缺点命名。它也比较国际三级的胎儿心率追踪,包括见NICHD,SOGC及RCOG系统。在确定合作的解释从业人员和实施是至关重要的改善照顾妇女和儿童。认识到这一信息值得广泛传播,妇女保健和教育中心号巡逻艇(WHEC)鼓励其翻译和修改。 背景:分娩胎儿的评估,在产科管理的重要和普遍的工具,是实践的有限和令人烦恼的一部分。在过去10-15年来,已经取得了进展到胎心特性的标准化,便于解释。这种努力背后的理由是正式的指导方针胎心率模式的评估,可提高识别能力的供应商,如有需要,在紧急筹资机制已被证明的追查行动关联的不良后果。无论无单元法被认为是筛查或诊断测试是一个重要的区别在衡量测试性能的统计措施:敏感性,特异性,阳性预测值(PPV)服务,阴性预测值(净现值),并积极和消极的可能性比率。没有测试执行完美,通常,在敏感或改进净现值导致在PPV的特异性或减少。诊断测试通常要求特异性强和健壮PPV的,而应强调筛检的灵敏度和净现值。确定什么样的测试需要能帮助我们集中在最相关的统计数据。然而,无单元法及其相关技术似乎兼具筛查和诊断测试元件,取决于评估者的观点。尽管它的使用频率,无单元法的限制,包括穷人的观察者间和观察者间的可靠性,不确定的有效性和高假阳性率。 阿的产前并发症,次优的子宫动脉血流,胎盘功能障碍复杂的相互作用,以及分娩事件可能造成的不良新生儿结果。已知的产科条件,如高血压疾病,胎儿生长受限,以及早产,胎儿易患的不良后果,并占了很大比例窒息伤害。在与足月妊娠胎儿窒息的研究中,只有51/166(31%)没有已知的危险因素(2)。胎儿的大脑,通过调节交感神经和副交感神经的力量,胎儿的心率。因此,胎心率监测可用于确定是否胎儿很好氧化。胎心监护,可在国内或国外进行。大多数外部显示器使用电脑逻辑器件多普勒解释和计算多普勒信号。内部胎心率监测是实现电极的胎儿,这是一个螺旋线放置在胎儿头皮或其他部分,直接提出。 当使用基本原则见NICHD单元法术语:2008年4月,该见NICHD,美国的妇产科医师(组委会)学院,以及孕产妇学会胎儿医学(SMFM)联合主办了关于胎心模式(3)车间。它重新评估1997年的无单元法的建议,并澄清了组委会的文件为基础的术语,从见NICHD车间执行摘要,和随后的专家文章。业务的首要原则是概述之前提出的条件不可或缺的胎儿的实际定义的解释监控跟踪。在最恰当的原则是:该定义适用于无论从外部多普勒超声装置或直接宫颈胎儿电极检测胎儿心电图(3)生产模式。这两个单元法和tocodynamometry文件应具有足够质量的目视解译。主要的重点是分娩模式,虽然定义适用于产前意见。这些模式中定义归类为基准,定期或偶发。定期形态与收缩,而情景模式是独立的子宫收缩。定期模式的基础上杰出的波形,以加速或突然与逐步与毗邻的基准单元法的定义开始减速。没有之间作出区别是短期变化,因为在实践中(或节拍到击败变异或RR波心电图期的差异)和长期可变性,他们视作为一个单位确定。变异的可视化的定义是基于对物幅度,与一般,平稳正弦模式排除在外。无单元法模式胎龄依赖,可以根据不同生理状态对胎儿,使这些在一个单元法的模式评价的关键因素,每个解释。产妇的医疗状况,胎儿前评估,药物的使用,以及其他因素也值得考虑,在解释。无单元法的定义是不孤立地发生,通常随着时间的推移各个组件。无单元法的一个充分说明需要对子宫收缩的定性和定量描述,胎心率基线,基线变异的加速度,定期或偶发减速的存在,改变或无单元法的模式长期趋势。 要为单元法研究的优先事项提出建议,一个完整的单元法临床了解是必要的。一种假设及因素,共同在美国胎心解释一些核心的术语和解释建议的制度。两个这样的假设,尤其重要。首先,定义,主要是发达国家的胎心模式直观的解释,而应适应计算机系统的解释。第二,定义应适用于分娩模式,而且也适用于产前意见。 子宫收缩:在收缩目前在一些10分钟的窗口,平均30分钟以上,是由子宫收缩的量化方式。收缩频率是子宫收缩局部评估。其他因素,如持续时间,强度,收缩和放松的时间之间也同样重要,在临床实践中。用于描述子宫活动的术语如下: 正常:5收缩或在10分钟不到,平均在30分钟的窗口; Tachysystole:超过5收缩在10分钟内,平均在30多分钟的窗口。 特征(4)子宫收缩:
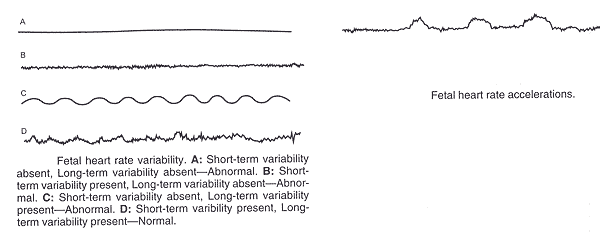
定义无单元法胎儿心率模式:在基线,可变性,加速特色,减速是必不可少的胎心模式的定义。一个正常的胎心率基线由110到160每分钟心跳率范围。如果基线胎心率低于每分钟110拍,它被称为心动过缓 。如果基线胎心率超过每分钟160拍,它被称为心动过速。下表提供了无单元法的解释及对2008年国立儿童健康和人类发展工作组的调查结果(4)(3)为基础的描述。减速的定义是经常性的,如果他们与至少一个半发生的矛盾。
 准则无单元法修改:无单元法期间应该审查劳动经常被护士,医师或助产士。在无并发症的病人,无单元法追踪应审查在第二阶段,大约每30年在第一阶段劳动分钟,每隔15分钟。对于有并发症患者相应的频率(例如,胎儿生长受限,先兆子痫)大约每15在第一阶段劳动分钟,在第二阶段,每5分钟。医疗服务提供者应当定期文件,他们审查了跟踪。在无单元法追踪作为医疗记录的一部分,应标,并提供审查如有需要。计算机的追查不允许覆盖或修改胎心存储是合理的,因为是缩微胶卷记录。在劳动过程中的无单元法的疗效判断的能力,减少并发症,如新生儿惊厥,脑性麻痹,或分娩胎儿死亡,同时尽量减少不必要的产科干预,如手术阴道分娩或剖宫产需要。没有随机临床试验,与任何期间劳动(6)(5)监管,无单元法的好处。因此,无单元法的好处来衡量的比较间歇性听诊它的报告。 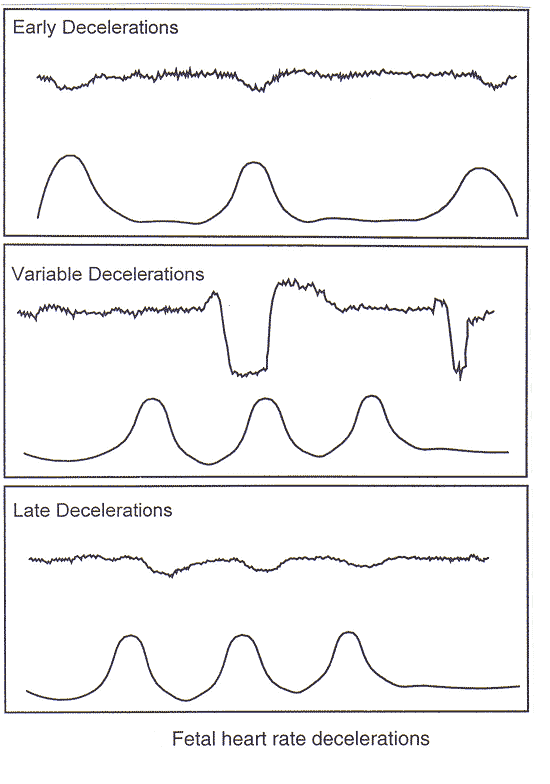 解释性系统的胎儿心率轨迹的分类:虽然许多解释性制度中存在的无单元法的追查,所选的系统必须的证据来看,简单,适用于临床实践。由于胎心率的反应是一个动态的过程,需要经常重新评估,跟踪是一个有限的时间内所评估的分类。随着时间的推移并不少见无单元法追踪从一类迁移到另一个。无单元法追踪模式提供关于当前酸碱胎儿的状态信息,不能预测脑性麻痹的发展。两胎心率结果可靠地预测血症的情况下:1)胎心率加速的存在,不是自发或刺激,或2)中度胎心率变异性。必须强调的,然而,虽然可以加速或胎儿胎心率变异性温和可靠预测血症的情况下,加速度或中等胎心率变异性的情况下可靠地预测血症的情况下,加速度的情况下,最小变异存在不可靠预测胎儿缺氧或代谢性酸血症(7)(3)的存在。变化的显着意义(以前称为颂词)仍不清楚。虽然整个相关的临床情况下,必须始终考虑到,2008年见NICHD车间已简化为3层的分类及胎心轨迹的解释系统。 三层胎儿心率解释系统(3):第一类第一类是正常的胎心率的追查和强烈预测正常酸在观测时间基地的地位。第一类胎心率的追查可能会被监控在例行的方式,没有具体行动是必需的。它应包括以下所有:
第二类胎心率的追查第二类是不确定的。这些胎心率的追查不是预测胎儿异常的酸碱状态,但目前没有足够的证据将其划为第一类或III的。第二类胎心轨迹的需要评估,考虑到整个相关的临床情况。在某些情况下,无论是辅助测试,以确保胎儿的福祉或宫内复苏措施可能是第二类的追查使用。第二类胎心轨迹的例子包括下列任何一项: 基准利率
基线胎心率变异性
加速度
定期或偶发减速
第三类第三类是不正常胎心率的追查。这些都与正常胎儿酸在观测时间基地的地位。第三类胎心轨迹的需要立即评估。根据临床情况,努力尽快解决异常胎心模式可能包括但不限于产妇氧,产妇的地位,劳动刺激,产妇低血压的治疗,以及与胎心率变化tachysystole停药变化的规定。如果三级跟踪不能解决这些措施,应该采取交货。第三类胎心率的追查包括之一:
在第二类和第三类胎心轨迹的管理辅助测试:有一些可用的帮助,以确保胎儿良好的辅助测试是在第二类和第三类胎心率脸跟踪,从而减少了高假阳性率无单元法。在一个单元法案件跟踪与很少或没有变化,没有自发的加快,应努力使征求之一。阿元的11个产时胎儿的刺激研究分析指出,4种方法可刺激胎儿:1)胎儿头皮采样,2)亚力钳头皮刺激,3)声振刺激,和4)数字头皮刺激(8)。由于声振刺激头皮的刺激和数字少于其他两种方法侵入,他们是首选方法。当有下列刺激加速,血症是不可能和劳动力可以继续。当第三类胎心率持续跟踪,为pH值或头皮血乳酸测定样品可以考虑。然而,头皮评估的使用pH值下降,此测试,甚至不能在一些三级医院提供。可能有许多原因减少,包括医生的经验,获取,处理,并在很短的时间足够样本困难和日常维修和校准实验室设备的需求可能不经常使用。更重要的是,头皮的刺激,这是创伤小,提供了有关胎儿酸血症的类似资料的可能性头皮pH值一样。 有一些数据表明,胎儿头皮乳酸水平有较高的敏感性和特异性比头皮pH值。不过,最近大型随机临床试验,比较了头皮使用pH值评估,头皮在分娩胎儿窘迫的情况下乳酸水平评估并没有表现出血症的出生率的差异,Apgar评分,或新生儿重症监护病房住院(9)。虽然头皮的刺激头皮已基本取代了pH值和头皮在美国乳酸评估,如果有的话,这些试验可能提供了一个三级设置的其他信息跟踪。脉搏血氧饱和度并没有被证明是有用的临床试验,评估胎儿的地位(10)。 宫内复苏,可用于第二类,第三类的追查或所采用的方法:第二类或第三类胎心跟踪需要评估的可能原因。初步的评估和治疗可包括以下内容:
产妇补充氧气常用的不确定或异常模式的情况。目前对这一疗法的安全性有效性的数据。通常,胎心形态仍然存在,不响应改变位置或氧化。在这种情况下,宫缩剂的使用已被要求停止子宫收缩,甚至避免脐带压缩。阿元分析报告的三个随机临床试验的汇总结果相比宫缩治疗(特布,hexoprenaline,或硫酸镁)与一个怀疑nonreassuring追踪(12)胎心率控制未经处理的管理。与不治疗相比,宫缩治疗更普遍提高了胎心跟踪。然而,没有对围产儿死亡率的差异,低5分钟Apgar评分,或加入团体之间的新生儿(可能是因为小样本大小)重症监护病房。因此,虽然宫缩治疗,以减少出现胎心率异常的数量,没有足够的证据来推荐。胎心率的变化与相关Tachysystole可以成功治疗β-肾上腺素能药物(hexoprenaline或特布他林)。回顾性研究显示,有98%的此类案件作出反应的治疗与β-激动剂(12)。当胎心率,包括经常性跟踪变量减速,羊膜腔,以减轻脐带压缩可以考虑。羊膜腔灌注可以通过持续静脉推注或技术。随机试验比较了羊膜腔两种技术,并认为双方有类似的能力,以纾缓经常性变异减速(11)。另外一个第二类或第三类胎心模式常见的原因是次要的产妇低血压局部麻醉。如果产妇低血压是确定和怀疑是次要的局部麻醉,治疗体积膨胀或静脉注射麻黄碱或两者是必要的。 厚胎粪的羊水,胎心率异常追踪模式染色:虽然胎粪的羊水(MSAF)染色与一个围产期发病率和死亡率风险增加相关,与具体的跟踪异常胎儿和新生儿结局协会还有待进一步研究。在MSAF范围内,日常胎心率监测,已建议筛检胎儿缺氧的早期迹象。胎儿心律异常和模式是围产期死亡率和/或在新生儿胎粪范围内发病率有用的指标,羊水(13)。在胎心关于在MSAF存在的不利结果的风险意义仍存在争议。这项研究表明,严重的可变减速,延长减速,心动过缓的存在,并在胎心率心动过速追查与围产期死亡率和/或新生儿发病率风险增加相关的模式(14)。定性指标的明显异常追踪,曾与围产期死亡率和/或新生儿发病率最强协会的存在。这种异常的管理必须考虑到包括胎儿心动过速或心动过缓,异常持续时间的几个因素的存在,并交付预期的时间。在厚胎粪的羊水染色胎心跟踪异常显着,与在场的两倍以上,对围产期死亡率和/或新生儿发病率相对风险正常追踪(14)。中度胎心异常的相关跟踪与围产期死亡率和/或新生儿发病率增加的风险。临床医师在跟踪管理厚胎粪的羊水染色,必须考虑到具体的跟踪异常(胎儿心动过速或心动过缓,对减速型)的存在异常,对异常的持续时间,和预期的交付时间。 分类系统的比较:见NICHD(美国),SOGC(加拿大),RCOG(英国)
未来的可能性:经典单元法,适合在高,低风险的患者,采用心跳之间的间隔(外部或多普勒监测)之间或R波(内部或心电图-心电图-监测)来计算心率。这计算的速度,然后映射到胎心率带证明可以由供应商阅读特点。因此,该技术是依赖于知识和翻译经验。最近的技术进步,如斯坦S31胎心率监测心电图,(Neoventa医疗抗体,男怀lndal,瑞典),在高风险的监测显示,患者的承诺。经过FDA批准的设备,斯坦使用内部胎儿监测,研究具体的心电图变化,如T波振幅及ST -间隔时间,很象一个成人心电图。该设备的供应商警报与胎儿低氧血症和/或血症相关的活动。研究结果表明,斯坦可能降低胎儿头皮抽样(相对危险度[RR] pH值,发病率0.65; 95%置信区间[CI],0.59-0.72)和执行阴道分娩(居民代表,0.88; 95%CI为0.80 - 0.97)(15)。除加入斯坦心电图和提醒,Omniview,337,905波尔图3.5(反射镜,里斯本,葡萄牙)警告与胎儿低氧血症或血症相关胎心率的变化;例子是减少变异或心动过速。一个目的是减少人为错误的轨迹的解释和采取适当行动可能延误。另一个目标是,以补充已经在使用的技术-传统的无单元法和心电图斯坦-以提高试验的特异性。有前途的新技术的探索性研究,小需要通过更大范围的临床试验之后。胎儿血氧饱和度,是一个产时测试是恰当的,大,这表明一些额外的好处全面严格的试验分析很好的例子。 因为无论是斯坦心电图和Omniview,337,905波尔图三点五顷保留高风险患者,需要内部的胎儿监护,也不会取代标准的外部紧急筹资机制。在无单元法的解释可以看出改进与新分类系统在2008年国立儿童健康和人类发展研讨会的报告中提出草案,但这些建议的临床应用刚刚开始,目前没有研究证明他们的存在有效性或效用。评价和改进这些建议可能是我们最好的努力,以纠正在我们的日常实践问题的无单元法的应用。 摘要:出于实际和医疗法律的原因,在美国妇产科医生已接纳了劳动管理的标准组成部分紧急筹资机制。随后的术语和分类标准化成三层急救医疗服务提供者应当是谁决定是否暗示的模式是一个缺乏胎儿酸血症或交替需要干预。我们既然已经接受了这一技术,我们可以通过改善对什么是正常的定义一套统一的方法来解释我们的紧急筹资机制模式的一致性,什么是不正常的。着眼于胎心率变异性和正确识别类型的减速是目前最好的两名方式实现统一的方式使用胎心模式,引导劳动力的管理。尽管没有表现出令人信服的新生儿利益的证据,法医在美国的法律环境,需要产科医生融入他们对孕妇分娩病人护理连续监视。在加拿大,在劳动间歇听诊适当使用已坚持在法庭上,但与无单元法,程序和解释, 必须按照专业执业标准。的假阳性率无单元法预测脑瘫相当高,超过99%。在无单元法的使用与一两个真空和手术钳阴道分娩率增加,胎心率异常和模式或酸或两者剖宫产。当无单元法追踪,包括经常性的变量减速,羊膜腔,以减轻脐带应考虑压缩。脉搏血氧饱和度并没有被证明是在评估胎儿的地位临床有用的测试。 有高观察者间和观察者间的胎心率变异性的解释跟踪。胎心率的跟踪,特别是如果新生儿有结果解读,可能并不可靠。在无单元法的使用不会导致脑瘫减少。甲三胎心率的分类分级制度模式建议。与高风险条件应具有连续胎心监测监控的劳动妇女。过度的条款和hypercontractility应该放弃。原见NICHD个人文件审查大力鼓励。 鸣谢:特别感谢医生彼得冯Dadelszen,MBCHB,DPhil,副教授妇产科教授(产妇,胎儿医学)在不列颠哥伦比亚(哥伦比亚大学)和母婴顾问大学胎儿医学,儿童和妇女健康中心的不列颠哥伦比亚省(CWHCBC),不列颠哥伦比亚大学,部妇产科博士和戴安娜Sawchuck,护士,博士,知识翻译科学家,繁殖和健康妊娠组,儿童与家庭研究所,联合调查,优化出生前学校人口和公共卫生,副教授,护理,不列颠哥伦比亚省,温哥华,加拿大大学的审查和专家意见稿学校。 参考文献:
|