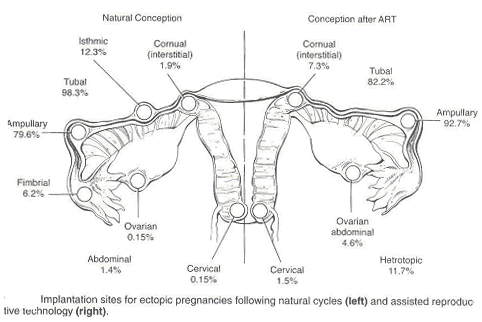
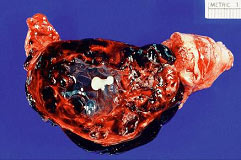
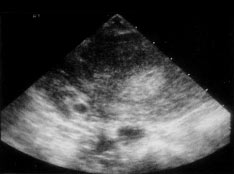
Embarazo ectópicoWHEC Boletín Práctica Clínica y Gestión de Directrices para los proveedores de asistencia sanitaria. Educación subvención prevista de Salud de la Mujer y el Centro de Educación (WHEC). Embarazo ectópico es una condición en la que una pronta embrión (óvulo fertilizado) implantes fuera del sitio normal para su implantación (útero). Ruptura de embarazo ectópico es la causa principal de morbilidad y mortalidad para las mujeres en el primer trimestre del embarazo y representaron el 10,8% las muertes relacionadas con el embarazo en los Estados Unidos. Las mujeres que se presentan con dolor y hemorragia en el primer trimestre están en riesgo de embarazo ectópico, una condición potencialmente mortal. Embarazo ectópico es todavía la principal relacionadas con el embarazo causa de muerte en el primer trimestre y las cuentas de 9-13% de todas las muertes relacionadas con el embarazo. Si no diagnosticados y / o sin tratamiento, embarazo ectópico puede resultar en la ruptura de la trompa de Falopio y masiva hemorragia intraperitoneal, lo que representa alrededor del 9% de las madres relacionadas con el embarazo muertes en este país. El objetivo principal de precisión y el diagnóstico precoz del embarazo ectópico es limitar la morbilidad y la mortalidad resultante de eliminar de esta condición. Si se diagnostica temprano, en un estado clínicamente estable, el paciente con un embarazo ectópico es probable candidato, ya sea para la cirugía mínimamente invasiva o tratamiento médico. El objetivo del documento es el diagnóstico precoz, y para comprender conservador tratamientos médicos y quirúrgicos que están ahora ampliamente disponibles para los embarazos ectópicos. El metotrexato, un antagonista del ácido folínico, se ha utilizado para tratar a pacientes con pequeños unruptured trompas embarazos. Las pruebas, incluidos los riesgos beneficios, sobre metotrexato como tratamiento alternativo para determinados embarazo ectópico es también discutido. La detección temprana puede hacer posible que algunos pacientes a recibir tratamiento médico en lugar de la cirugía. Se estima que alrededor del 2% de los embarazos en los Estados Unidos son ectópico. . En el año 1992, aproximadamente el 2% de todos los embarazos en los Estados Unidos fueron diagnosticados como ectópico(1). Estudios recientes indican que la incidencia del embarazo ectópico ha aumentado seis veces en los últimos 25 años. Los ingresos hospitalarios por la condición aumentado de manera espectacular a partir de 17800 en 1970 a 88400 en 1992(2). La prevalencia de embarazo ectópico parece estar aumentando, debido en parte a la anterior y más exacto diagnóstico de los embarazos. Por otra parte, un aumento de la incidencia de infecciones de transmisión sexual, diagnóstico precoz de la enfermedad inflamatoria pélvica como resultado daños en las trompas pero no completo bloqueo, y el aumento del número de embarazos ectópicos resultantes de las tecnologías de reproducción asistida (ART) puede explicar el aumento general. La incidencia de embarazo tubárico después de la recuperación de ovocitos y transferencia de embriones puede ser tan alto como el 4,5%, aunque esto puede deberse a las ya existentes patología tubárica en estos pacientes y no únicamente a la intervención ART. La incidencia de embarazo heterotópico es ahora cree que alrededor de 1:4000 a la población en general y 1:100 en la fertilización in vitro (FIV), los embarazos - mucho más alto que el originalmente descrito prevalencia de 1:30000 a los fines del decenio de 1940(3). El costo del tratamiento para las 58000 mujeres que necesitan hospitalización por embarazo ectópico en un solo año, 2002, sobre la base de EE.UU. estadísticas de atención de salud, fue de $ 1,1 millones. Teniendo en cuenta que muchas más mujeres son ahora tratados con no invasiva la cirugía y / o en forma ambulatoria, es difícil estimar el número anual de embarazos ectópicos en los Estados Unidos, así como el costo de tratar la condición. La detección precoz y el tratamiento de un embarazo ectópico puede conducir a la reducción de la morbilidad y la mortalidad, la preservación de la fertilidad y sustancial ahorro de costes para el paciente, los sistemas de salud y de la sociedad(5). Consejería de pacientes de alto riesgo antes de la concepción y detección temprana de los pacientes con mayor riesgo de embarazo ectópico puede afectar significativamente el pronóstico del paciente y los gastos médicos. Al igual que en forma natural embarazos ectópicos, la trompa de Falopio es el sitio más común para los embarazos ectópicos después de la fertilización in vitro (FIV). El más importante factor predisponente para el embarazo ectópico en pacientes que se someten a FIV es la patología tubárica. Los embarazos ectópicos son cuatro veces mayor en los pacientes con factor tubárico de infertilidad en comparación con pacientes con tubos normales(3). El creciente uso de la inducción de la ovulación agentes que aumentan la posibilidad de hermanamiento y pueden causar fluctuaciones hormonales que afectan la motilidad tubárica, y también debido a la naturaleza invasiva de la tecnología de reproducción asistida (ART), puede ser responsable por el aumento de incidencia de embarazo ectópico. Trompa de Falopio: Esta es la localización más frecuente de embarazo ectópico la implantación, lo que representa el 97% de todos los embarazos ectópicos. El bloqueo de los tubos o daño a la mucosa tubaria (causando disminución de la motilidad tubárica) pueden impedir el paso del embrión al útero y los resultados en la implantación del embrión en la mucosa del tubo. Los tubos no puede apoyar el crecimiento del embrión, y llegado el caso, puede romperse y sangrar, resultando en una situación potencialmente catastrófica. La distribución de sitios ectópico en las trompas de Falopio es: ampullary (80%); isthmic (10%), cornual o intersticial (2%); fimbrial (5%). Un único factor para el embarazo intersticial es anterior salpingectomía, presente en alrededor del 25% de los pacientes. Casi todos los casos de cornual o intersticial embarazos son diagnosticados después de que el paciente es sintomático. Abdominal / peritoneal embarazos: La incidencia de embarazo abdominal se estima en 1 de cada 8000 nacimientos, abdominal y el embarazo representa un 1,4% de los embarazos ectópicos. El pronóstico es pobre, con una cifra estimada de la tasa de mortalidad materna de 5,1 por cada 1000 casos. El riesgo de morir por un embarazo abdominal es 7,7 veces superior al de otras formas de embarazo ectópico. Embarazos abdominales pueden clasificarse como primaria o secundaria. Primaria embarazos abdominales son raros y ocurren como consecuencia de la implantación peritoneal primario. Por lo general, abortar en una fase temprana del primer trimestre debido a trastornos hemorrágicos del sitio de implantación y hemoperitoneo. Secundaria abdominal embarazos se producen con la implantación de nuevo después de un aborto parcial de trompas o intraligamentary extensión. Criterios históricos para distinguir entre primaria y secundaria embarazos abdominales son discutible, porque el tratamiento está dirigido por presentación clínica(4). Otros sitios raros incluyen ovarios y el cuello del útero (1,6%). El 90% de los embarazos de ovario están asociados con el uso de DIU. Al igual que en las trompas embarazo, enfermedad inflamatoria estuvo presente en el 45,8% de los embarazos de ovario, trompas a diferencia de los embarazos, no hay informes de ovario recurrente de embarazos. La incidencia de embarazo cervical oscila entre 1 en 2500 a 1 en 12422. El más común factor predisponente para el embarazo cervical es una antes de la dilatación y legrado, presente en el 68,6% de los pacientes, otros factores predisponentes son cesárea anterior y la FIV(4). Embarazo heterotópico: Es la coexistencia de un dispositivo intrauterino y la gestación ectópica. . Ocurre en 1 de cada 3889 a 1 de cada 6778 embarazos(1). Existencia simultánea de los intercambios intracomunitarios y extrauterina embarazos diagnóstico plantea varios escollos. Sistémico metotrexato está contraindicado en caso de un embarazo intrauterino viable está presente. Si el paciente es inestable y hemodynamically laparotomía exploradora se justifica. Las mujeres con pre-existentes de trompas daños son más propensos a desarrollar un embarazo ectópico. De hecho, el 50 por ciento de los embarazos ectópicos se asocian con algún grado de la enfermedad tubaria. Un gran por ciento de estas mujeres no tienen factores de riesgo y, sin embargo, puede terminar con un embarazo ectópico.: Algunos de estos factores de riesgo son(5,6,11): Embarazo ectópico se diagnostica con frecuencia, a menudo con posibles consecuencias en peligro la vida. La media de edad gestacional al momento del diagnóstico de un embarazo ectópico es de 7 semanas ± 2 semanas. La ruptura de un embarazo ectópico es una verdadera emergencia médica, y llegar a un diagnóstico precoz es especialmente crítico. Embarazo ectópico debe ser considerado como un diagnóstico diferencial a todas las mujeres en edad reproductiva con sangrado vaginal y dolor abdominal inferior. La base para el diagnóstico definitivo es la exclusión de un intra-uterina embarazo, en lugar de la prueba de la existencia de un embarazo ectópico. Dado que los signos y síntomas de embarazo ectópico varían mucho, un alto índice de sospecha es esencial para llegar a un diagnóstico precoz. Algunos posibles síntomas de embarazo ectópico se enumeran a continuación, aunque la presentación específica en un individuo puede variar. Los síntomas más comunes son: retraso, retraso en la menstruación o anormal (65%); abdominal o dolor pélvico y cólicos (98%), sangrado vaginal (80%); adnexal ternura, el dolor después del sexo (54%), hemorragia interna -- giddy desmayo o sensación, el dolor de hombro, fiebre de bajo grado, palpitaciones, cansancio, colapso(7). El examen clínico es muy rara vez suficiente para diagnosticar un embarazo ectópico, especialmente en la comunidad o centro de salud primaria. Aunque el examen físico no es fiable, hallazgos típicos pueden incluir los siguientes: sangrado vaginal - se trata de un sugestivo encontrar, pero puede ser leve o inexistente. Dolor abdominal - un hallazgo frecuente, esto es muy indicativo, pero si graves pueden ser moderados, leves o incluso ausente en el 9% de los casos. Taquicardia, hipotensión, fiebre de bajo grado - se presentan con dolor, ruptura y hemorragia interna. Marcado abdominal ternura, sobre todo la ternura de rebote, con la vigilancia sugiere un diagnóstico de sangrado o ruptura de embarazo ectópico. Examen interno (preferido por hacer en un hospital) pueden mostrar una masa adnexal (en el 50% de los casos), ternura, dolor en el cuello del útero en movimiento, y la ampliación de útero. Serial niveles cuantitativos de la subunidad beta de gonadotropina coriónica humana (ß-hCG) puede utilizarse en combinación con la ecografía transvaginal y, en algunos casos de aspiración y legrado mediciones de progesterona sérica a no diferenciar el embarazo intrauterino, amenaza el aborto, y intrauterino o embarazos ectópicos. Un diagnóstico presuntivo de unruptured de trompas embarazo ectópico se requiere antes de manejo médico puede ser considerado. Beta Subdependencia de gonadotropina coriónica humana (hCG): El promedio de las concentraciones plasmáticas de gonadotropina coriónica humana (hCG) es significativamente inferior en el caso de un embarazo ectópico que para un embarazo intrauterino viable, pero no hay ningún nivel de laboratorio definitiva que permita distinguir entre los dos. La orina prueba de embarazo ayuda a establecer un embarazo, pero puede perder muy pronto embarazo ectópico (límite inferior de detección: 50 mUI / mL hCG), por lo tanto cuantitativa suero hCG (sensibles a 5 mUI / ml hCG) es necesaria. La mayoría de los informes y los médicos han encontrado pruebas de serie hCG útil en el diagnóstico temprano de embarazo ectópico. La tasa de hCG disminuye la duplicación de todos los 1,4-1,5 días en el embarazo precoz a todos los 3,3-3,5 días a 6-7 semanas de gestación, momento en que la fiabilidad de las pruebas de serie puede verse disminuida(8). Ecografía: Una transnacional ecografía vaginal es mucho más sensible que la trans-abdominal de ultrasonido para detectar la presencia de un embarazo ectópico. El saco gestacional aparece primero como un "doble decidua signo« con una gruesa echogenic llanta. El saco de yema de huevo aparece a las 5 semanas como un brillante echogenic llanta, sonolucent centro y polo fetal. Actividad cardíaca aparece a las 6 semanas de edad gestacional. Sangre o fluidos pueden estar presentes en el callejón sin salida, lo que indica una hemorragia ectópico. Exámenes de ultrasonido con suero hCG correlación cuantitativa: hCG menos de 1500 mUI / mL - casi la mitad de todos los pacientes que se presentan con una sospecha de embarazo ectópico no puede ser definitivamente con diagnóstico de embarazo ectópico en la presentación inicial. Esto puede ser debido a bajos niveles de hCG (menos de 1.500 mUI / ml), un examen de ultrasonido no puede mostrar evidencia de un saco gestacional . El ultrasonido tiene sólo 30 - 40% de precisión cuando la predicción de un embarazo intrauterino, aborto involuntario embarazo ectópico o por debajo de la 'zona discriminatoria»(12). Serial hCG en un país estable, fiable paciente: El paciente con un embarazo ectópico tiene una media de aumento del 25% en 2 días. La media de aumento es más lento de lo que para un embarazo intrauterino viable en el 20% mujeres, y la media caída es más lenta que la de abortos espontáneos en un 8% mujeres. Por lo tanto, hCG por sí sola no debe utilizarse para descartar la presencia de un embarazo ectópico. Un embarazo intrauterino normal muestra al menos un 53% de aumento de hCG nivel de más de 2 días, utilizando dos estimaciones de serie. La mínima disminución de un aborto espontáneo es 21-35% en 2 días. Un alza o una caída de más lento que este es predictivo de un embarazo ectópico(9). Más aún más el seguimiento de la vigilancia, una vez hCG se eleva por encima de 2500 mUI / mL un examen de ultrasonido puede confirmar la presencia de un intra-uterina embarazo. Culdocentesis: Es altamente predictivo, aunque rara vez se utiliza desde el advenimiento de las redes transeuropeas, los exámenes de ultrasonido vaginal. Hemoperitoneo (> 5 ml de no coagulación de la sangre) en combinación con una prueba de embarazo positiva es del 99% de predicción de una ruptura de embarazo ectópico. Suero progesterona: Estos niveles no son muy útiles cuando se utilizan independientemente. Valores entre 10 - 20 ng / dl se asocian con alto riesgo de embarazo ectópico (52%), y deben ser utilizadas en asociación con hCG y la ecografía, especialmente en pacientes con alto riesgo de embarazo ectópico(15). En los pacientes sometidos a tratamiento de la infertilidad (la inducción de la ovulación), hay más altos niveles de progesterona sérica en el embarazo intrauterino y embarazo ectópico. Valores = 25 ng / dl se asocian con el embarazo intrauterino normal en más del 97% de los casos, mientras que los valores = 5 ng / dL es altamente predictivo de abortos espontáneos. Gonadotropina coriónica humana (hCG) por encima de 2500 mUI / ml: Un examen de ultrasonido que se debe hacer para ayudar a formular un diagnóstico en estos pacientes el diagnóstico como la eficacia de la ecografía es de casi el 100% en estos pacientes. Sin embargo, en caso de incertidumbre, dilatación y legrado (D & C) es de diagnóstico. Embarazo ectópico se establece cuando histo-un examen patológico de curetted revestimiento endometrial no muestra los productos de la concepción (vellosidades coriónicas), aunque tan alta como 20% de mujeres con un embarazo intrauterino no puede tener vellosidades coriónicas en una cureta muestra. Este procedimiento, lamentablemente, también da lugar a la interrupción de un intra-uterina embarazo, al mismo tiempo. Por otra parte, un aumento del nivel de hCG 24 horas después de la D & C indica la presencia de tejido trofoblástico fuera de la cavidad uterina - fiable que sugiere un embarazo ectópico. En los casos en que el embarazo ectópico es muy sospechosas y la historia de un examen patológico no es de diagnóstico, una sección congelada biopsia puede ayudar a aclarar el diagnóstico. Embarazo ectópico debe ser firmemente considerada como un diagnóstico en todos los casos en que un intra-uterino saco no es visible en trans-abdominal y la ecografía suero hCG está por encima de 2500 mUI / ml. Implantación de la hemorragia del embarazo precoz; perturbado embarazo intrauterino, aborto espontáneo, ruptura de quistes ováricos funcionales; apendicitis, enfermedad inflamatoria pélvica, y otras cirugías ginecológicas, abdominales y las condiciones que causan dolor abdominal son las condiciones que puede simular un embarazo ectópico. Los objetivos del tratamiento son los siguientes: Para el tratamiento y limitar el progreso del embarazo ectópico y evitar nuevas complicaciones; para preservar la fertilidad de la paciente. Por ampullary embarazo ectópico el riesgo de ruptura se piensa que es aproximadamente un 10% cuando la hCG valor es inferior a 1000 mUI / ml. Por isthmic embarazo ectópico el riesgo de ruptura es de aproximadamente 10% cuando la hCG valor es inferior a 100 mUI / mL como el espacio en el que isthmic embarazos debe crecer es mucho menor. Por lo tanto, las opciones de tratamiento debe factor en el sitio de la ectópico. Tres principales modalidades de tratamiento están disponibles para un embarazo ectópico: Es ante todo implica el uso de metotrexato y recientemente ha ganado popularidad como un protocolo de tratamiento para evitar el riesgo quirúrgico. Actualmente, las tasas de éxito del metotrexato se definen en términos de la resolución de un embarazo ectópico sin necesidad de cirugía (67 - 100%). El metotrexato gestión puede resultar en la destrucción de la creciente embarazo, pero es comparativamente lento - a menudo teniendo en 4-6 semanas para la completa resolución del embarazo ectópico. El riesgo de ruptura está presente el tratamiento con metotrexato. Se puede considerar para aquellas mujeres con un confirmado, o de alta sospecha clínica de embarazo ectópico que se hemodynamically estable con un unruptured masa. El candidato a MTX debe ser capaz de cumplir con el seguimiento de la vigilancia. Antes de la administración de MTX, una mujer debe tener un normal confirmó la creatinina sérica, transaminasas hepáticas normales, y no la médula ósea se indica disfunción importante de anemia, leucopenia o trombocitopenia. Normalmente, estas pruebas de laboratorio se repitió 1 semana después de la administración de metotrexato para evaluar cualquier posible impacto sobre renal, hepática, hematológica y función. Post-tratamiento hCG los niveles deben ser controlados hasta que un embarazo no se llegue a un nivel. Protocolo de tratamiento para el uso de metotrexato para el tratamiento de embarazo ectópico: análisis de sangre para un pre-tratamiento hCG título, tipo de grupo sanguíneo y Rh, CBC y la química perfil (con las enzimas hepáticas y pruebas de función renal); ecografía no muestra ningún signo de embarazo intrauterino; dilatación y legrado (D & C) es negativo para vellosidades coriónicas (si se indique lo contrario). Obtener el consentimiento informado previo debate acerca de los riesgos y beneficios del tratamiento, y el tratamiento definitivo del embarazo se acordó si no metotrexato. RhoGAM si Rh negativo, y superior a las 7-8 semanas de gestación (mini-RhoGAM es generalmente suficiente). El paciente es instruido para evitar el uso del alcohol, ácido fólico y vitaminas que contienen las relaciones sexuales durante el tratamiento. Revise los medicamentos que pueden interactuar y rechazar su uso. No tubárico embarazos demasiado a menudo son gestionados con metotrexato. Cervical, abdominal y embarazo cornual son muy peligrosos y requieren un examen cuidadoso de las actuales opciones de tratamiento. Las hemorragias graves pueden estar asociados con metotrexato o tratamientos quirúrgicos y muy cerca de observación es absolutamente necesario, hasta que el embarazo se resuelva. La dosis única de régimen: dosis única MTX 50 mg / m2 (superficie corporal), intramuscular (IM) el día 1. Medida hCG a nivel post-tratamiento días 4 y 7. Por favor, un 15% hCG disminución entre los días 4 y 7. Luego medida hCG semanal hasta llegar a las no embarazadas. Si los resultados son inferiores a los esperados 15% de disminución, volver a administrar MTX 50 mg/m2 y repetir la medición de hCG en los días 4 y 7 después de la segunda dosis. Esto puede repetirse según sea necesario. Si, durante el seguimiento, los niveles de hCG o aumentar la meseta, considere la posibilidad de repetir MTX. Dos de régimen de dosis: Administrar 50 mg/m2 intramuscular (IM) en el día 0. Repita 50 mg/m2 IM en el día 4. Medir los niveles de hCG en los días 4 y 7, y esperar una disminución del 15% entre los días 4 y 7. Si la disminución es superior al 15%, medir los niveles de hCG semanal hasta llegar a no embarazadas. Si menos de un 15% de disminución en los niveles de hCG, volver a administrar MTX 50 mg/m2 días naturales siguientes a 7 y 11, que mide los niveles de hCG. Si los niveles de hCG disminución del 15% entre los días 7 y 11, continuará supervisando semanalmente hasta que no embarazadas hCG se alcanzan los niveles. Si la disminución es inferior al 15% entre los días 7 y 11, considere la posibilidad de tratamiento quirúrgico. Multidosis régimen fijo: Administrar MTX 1 mg / kg intramuscular (IM) en los días 1, 3, 5, 7, suplente diario con ácido folínico 0,1 mg / kg IM en los días 2, 4, 6, 8. Medir los niveles de hCG en dosis de MTX días y continuará hasta hCG ha disminuido en un 15% de su anterior medición. El nivel de hCG puede aumentar inicialmente por encima de pre-tratamiento valor, pero después del 15% de disminución, vigilar los niveles de hCG semanal hasta llegar a las no embarazadas. Si el nivel de hCG mesetas o aumenta, considere la posibilidad de repetir MTX utilizando el régimen descrito. Predictor de éxito: El más comúnmente identificado predictores de éxito MTX tratamiento de embarazo ectópico incluyen inicial de suero de hCG, progesterona, el tamaño y el volumen de masa gestacional, presencia o ausencia de actividad cardíaca, y la presencia o ausencia de sangre peritoneal libre. De éstos, los niveles de hCG son más predictivos. Una reciente revisión de 350 mujeres que recibieron tratamiento con una dosis única de MTX para el embarazo ectópico encontró que el único factor que contribuyó significativamente a la tasa de fracaso fue hCG nivel sérico antes del tratamiento(12). Por encima de 5000 mUI / ml, la tasa de fallos se elevó a alrededor del 13%. Sin embargo, no hay nivel absoluto a la gestión médica que está contraindicado. Actualmente el uso multidosis de protocolo o el nuevo "dos dosis de protocolo" para tratar a las mujeres con un hCG por encima de 1000 mUI / ml. Los signos de fracaso del tratamiento y / o ruptura de trompas: No es necesario el seguimiento de los pacientes con exámenes de ultrasonido de serie una vez que hayan recibido tratamiento MTX porque los resultados de la ecografía no altera la gestión a menos que una nueva ruptura de trompas se considera. Los signos de fracaso del tratamiento el riesgo de posible rotura de trompas son - significativamente empeoramiento de dolor abdominal, independientemente de los cambios en los niveles de hCG; inestabilidad hemodinámica. Los niveles de hCG que no disminución de al menos el 15% entre los días 4 y 7 días después de la inyección. El aumento de hCG o plateauing niveles después de la primera semana de tratamiento. El incumplimiento de la hCG para disminuir el nivel de al menos el 15% de los días 4 a 7 días después de metotrexato de administración se considera el fracaso del tratamiento(14). La terapia con metotrexato, ya sea la administración adicional o una intervención quirúrgica es necesaria. Absoluta contraindicaciones: lactancia materna; abierta o pruebas de laboratorio de inmunodeficiencia; alcoholismo, enfermedad hepática alcohólica o de otra enfermedad hepática crónica; preexistentes dyscrasias sangre (es decir, hipoplasia de médula ósea, leucopenia, trombocitopenia o anemia significativa); sensibilidad conocida al metotrexato; pulmonar activa enfermedad; enfermedad úlcero-péptica; hepática, renal o hematológica disfunción. Relativo contraindicaciones: saco gestacional de más de 3,5 cm; embrionario movimiento cardíaco. El metotrexato es la morbilidad por lo general la dosis y la duración del tratamiento relacionado. Dado que el metotrexato afecta a los tejidos en rápida división, efectos secundarios gastrointestinales, como náuseas, vómitos y estomatitis, son las más comunes. Las mujeres tratadas con MTX deben ser advertidos de no usar alcohol, antiinflamatorios no esteroideos (AINE), ácido fólico, evitar la exposición a la luz del sol y se abstengan de relaciones sexuales o el ejercicio físico vigoroso. La elevación de enzimas hepáticas por lo general se considera sólo con regímenes multidosis y resuelve después de dejar de utilizar MTX o aumentar la dosis de rescate de ácido folínico. Alopecia es raro efecto secundario y con la dosis utilizada para tratar el embarazo ectópico. La destrucción de la médula ósea precursores sanguíneos del paciente pone en riesgo de desarrollar trombocitopenia, reticulocytopenia, linfopenia, y granulocitopenia. La trombocitopenia predispone a los pacientes con riesgo para la vida y la hemorragia linfopenia y granulocitopenia que predisponen a los pacientes a infecciones sistémicas(3). También hay posibilidades de nefrotoxicidad, neumonitis intersticial, y una reacción anafiláctica. No es raro para las mujeres tratadas con metotrexato a experimentar dolor abdominal 2-3 días después de la administración, presumiblemente desde el efecto citotóxico de la droga en el trofoblasto de tejidos, causando aborto de trompas. En ausencia de signos y síntomas de ruptura abierta de trompas y hemoperitoneo importante, este dolor por lo general se puede gestionar la vigilancia expectante de una mujer del nivel de hemoglobina y la cantidad de líquido intraperitoneal con la ecografía transvaginal. Varios médicos se refieren a esto como "metotrexato dolor", sino la ruptura del actual embarazo ectópico debe ser considerado y descartado. La cirugía es el método de elección en todos los pacientes que son hemodynamically unstable, ruptura o en los cuales el diagnóstico no es posible, incluso después de prolongados protocolos de diagnóstico. Cirugía promueve la pronta resolución de los síntomas, de manera drástica y elimina el riesgo de ruptura. Es el método de elección en estos pacientes, ya que trata a la ectópico rápida y definitivamente, y no prolongar el crecimiento de la ectópico o correr el riesgo de ruptura, mientras que está pendiente de diagnóstico o mientras el paciente está en tratamiento médico (metotrexato). No obstante, la participación de la anestesia quirúrgica y los riesgos. Salpingectomía hemodynamically en un paciente inestable y en pacientes con ruptura de embarazo ectópico evita mayores complicaciones, se detiene la mayor pérdida de sangre y trata el embarazo ectópico. Esto a menudo se realiza por laparoscopia ya que se trata de un menor número de complicaciones. Salpingostomía hemodynamically en un paciente estable en los cuales el diagnóstico definitivo no se puede establecer o hay contraindicaciones, para el tratamiento médico. Esto permite la preservación de la fertilidad, la reducción de post operatorio período de recuperación y la reducción del dolor post operatorio. También implica una incisión más pequeña y una mejor curación con muy poco incremento en el riesgo de embarazo ectópico recurrente. La salpingostomía puede hacer bien un cauterio de un láser. Estos pacientes deben ser seguidos hasta la fecha de serie hCG mediciones muestran una disminución de al menos un 20% más de 72 horas o hasta el valor de hCG corresponde a = 5 mUI / ml. Salpingectomía por laparotomía es el tradicional y el oro método estándar de tratamiento cuando la ruptura es inminente y cuando el sangrado es profuso(10). Elección entre laparoscópica y cirugía abierta puede depender de: espectro clínico de la enfermedad, antecedentes de enfermedad en los tubos, deseo para el futuro embarazo, el dominio laparoscópica del cirujano y el equipo presente en la sala de operaciones. Todos los pacientes laparoscópicos necesitan ser asesorados sobre la posibilidad de laparotomía si falla el tratamiento por vía laparoscópica o cuando una laparoscopia exploratoria se está haciendo. Tipo de cirugía también puede basarse en los siguientes factores: Salpingostomía Versus salpingectomía: Remoción de un embarazo ectópico puede ser alcanzado por la resección de la trompa de Falopio involucrados con el implante de tejido trofoblástico (salpingectomía) o por la disección y la eliminación de sólo el embarazo ectópico tubario con la conservación (salpingostomía). Resección segmentaria de los involucrados con el tubo posterior reanastomosis de trompas y la reconstrucción ha caído en desgracia debido a favor del éxito de eludir la trompa de Falopio por completo mediante el uso de la fertilización in vitro (FIV)(3). La preocupación con el tratamiento conservador a través de la salpingostomía es el de la persistencia de trofoblasto del tejido debido a la incompleta supresión de la trompa de Falopio. Este problema ha sido reportado como una complicación sobre el 5-20% de los casos tratados con la conservación de trompas. Por lo tanto, es muy importante para documentar la existencia de una completa resolución del embarazo ectópico mediante el control de hCG valores hasta que regresan a cero. Niveles que no deje caer, o los que meseta, indican un probable embarazo ectópico persistentes que deben ser tratados. Esto puede ser logrado con éxito en casi todos los casos en que la ruptura de trompas no está presente por la administración de MTX, con una sola dosis generalmente es suficiente. La decisión de realizar una salpingostomía en contraposición a una salpingectomía a menudo se intraoperatorio. En los casos de ruptura de las trompas graves daños evidentes, la conservación de trompas no está indicado. Del mismo modo, si el sangrado de trompas se encuentra que requiere una extensa coagulación para lograr la hemostasia, entonces el futuro de trompas función sería probablemente comprometida, y salpingectomía puede ser la intervención apropiada. Periódicas embarazo ectópico en un tubo previamente una incisión debe también ser tratados con salpingectomía. Cabe activamente, debido al riesgo de ruptura en todos los embarazos de trompas. Distinguir los pacientes, que están experimentando resolución espontánea de sus embarazos ectópicos de los pacientes que han proliferando los embarazos ectópicos y requieren una intervención activa, es difícil. Aproximadamente el 20 - el 30% de los embarazos ectópicos se asocian con disminución de los niveles de hCG en el momento de la presentación. Cuando el suero de hCG inicial es inferior a 200 mUI / mL, el 88% de los embarazos puede haber resolución espontánea. Manejo expectante es esencialmente de observación y vigilancia activa sin tratamiento, con el entendimiento de que hasta el 25% de los embarazos ectópicos se resuelvan por sí solos. El riesgo de ruptura está presente con el tratamiento expectante. Si ectópico o aborto espontáneo se confirma, Rh profilaxis se debe dar a Rh negativo mujeres. Las opciones de tratamiento debe factor en el sitio de la ectópico. Los criterios que son utilizados en ocasiones para decidir sobre el manejo expectante son: la disminución de valores séricos de hCG en la determinación de serie, no se rompió, y no graves relacionadas con el sangrado o hemorragia; tamaño de un embarazo ectópico es inferior a 4 cm; paciente se resiste firmemente tanto la cirugía y la administración médica . Razones para abandonar el manejo expectante incluir intratables o aumentado significativamente el dolor, el fracaso de los niveles de hCG a disminuir, trompas y ruptura con hemoperitoneo(15). Los candidatos para el éxito del manejo expectante deben estar dispuestos a aceptar los riesgos potenciales de rotura tubárica y hemorragia, que debe ser asintomáticos y tienen pruebas objetivas de resolución (por lo general se manifiesta por la disminución de los niveles de hCG). Dado que el embarazo ectópico se produce principalmente como resultado de la trompa de Falopio patología, hay riesgo importante de recidiva, tanto en una previamente operados de trompas sitio y en la contralateral tubo. De este modo, las mujeres que han sido sometidos a salpingectomía todavía tienen un mayor riesgo de desarrollar un embarazo ectópico en el resto del tubo. El riesgo de embarazo ectópico recurrente después de metotrexato tratamiento es similar al que, después de la salpingostomía, alrededor del 10%. La permeabilidad tubárica después de metotrexato tratamiento es el mejor evaluado con hysterosalpingography (HSG), lo que ha sido comparada con la permeabilidad después de la cirugía conservadora. Resultados reproductivos después de una tratados previamente embarazo ectópico parece ser similar, si el método de tratamiento ha sido el metotrexato o la cirugía conservadora(10,12,13). Las tasas de embarazo intrauterino parece ser comparable en ambos grupos, con un poco más bajo posible riesgo de embarazo ectópico recurrente visto en los pacientes tratados médicamente. Las mujeres que han tenido un embarazo ectópico anterior debe ser seguido de cerca durante su embarazo posterior para garantizar su adecuado lugar del implante. Sin embargo, incluso entre una población de mujeres en mayor riesgo de embarazo ectópico, cribado con ecografía transvaginal y la realización de pruebas de hCG cuando están asintomáticos no parece tener mucho beneficio en la disminución de la morbilidad. Es difícil diagnosticar un embarazo ectópico basado únicamente en la historia y examen físico conclusiones en un entorno de la comunidad. Embarazo ectópico se debe descartar en cada mujer sexualmente activa que presentan dolor abdominal y sangrado, combinada con una prueba de embarazo positiva. Un diagnóstico precoz se ve facilitado por el uso de pruebas sensibles hormonal (gonadotropina coriónica humana), examen de ultrasonido, laparoscopia diagnóstica, y la dilatación y el legrado de endometrio. Moderno quirúrgicas y tratamientos médicos con frecuencia ayudan a preservar la trompa de Falopio involucrados y evitar la extensa cirugía. El metotrexato es una opción viable, con la suficiente antelación diagnóstico confirmado y un cuadro clínico estable. Vía intramuscular de metotrexato es un método apropiado para el tratamiento de pacientes seleccionados con los pequeños, unruptured trompas embarazos. El éxito del tratamiento con metotrexato puede requerir más de una dosis de metotrexato. El incumplimiento de los niveles de hCG para disminuir al menos en un 15% a partir del día 4 al día 7 después de la administración de metotrexato se indica la necesidad de una dosis adicional de metotrexato o cirugía. Puede haber un papel para el manejo expectante de hemodynamically pacientes estables con presunto embarazo ectópico en los cuales los niveles de hCG son bajos (<200 mUI / ml) y la disminución. Estudios anteriores han demostrado que más de la mitad de las mujeres que experimentar un embarazo ectópico tendrá un bebé saludable en el futuro, ya sea natural o con la ayuda de la tecnología de reproducción asistida, aunque el riesgo de tener otro embarazo ectópico es mayor. |