La Maladie de Gestational Trophoblastic : Une Revue ComplèteBulletin de pratique en matière de WHEC et directives cliniques de gestion pour des fournisseurs de soins de santé. La concession éducative a fourni par Health de Women's et centre d'éducation (WHEC).La maladie de Gestational Trophoblastic comporte un éventail des conditions en corrélation provenant du placenta. L'incidence de diverses formes de la maladie trophoblastic de gestational aux Etats-Unis est approximativement 1 dans 600 avortements thérapeutiques et 1 dans 1.500 grossesses. Approximativement 20% de patients développera des conséquences malignes exigeant l'administration de la chimiothérapie après évacuation des taupes de hydatidiform. La plupart des patients présentant la maladie trophoblastic de gestational de poste-molaire auront la prolifération molaire non-metastatic ou les taupes invahissantes, mais les choriocarcinomas de gestational et la maladie metastatic peuvent se développer dans cet arrangement. Le but de ce document est d'adresser l'évidence courante concernant le diagnostic, l'échafaudage, et la gestion de la maladie trophoblastic de gestational.D'autres limites souvent à se rapportaient à ces conditions incluent le neoplasia trophoblastic de gestational et la tumeur trophoblastic de gestational. Actuellement, avec des analyses quantitatives sensibles pour beta-hCG et des approches de courant à la chimiothérapie, la plupart des femmes avec la maladie trophoblastic de gestational malin peuvent être guéries et leur fonction reproductrice être préservées. Les entités histologiquement distinctes de la maladie entourées par cette terminologie générale incluent les taupes complètes et partielles de hydatidiform, les taupes invahissantes, les choriocarcinomas de gestational, et les tumeurs trophoblastic d'emplacement placentaire. Les choriocarcinomas de Gestational se produit dans approximativement 1 dans 20.000 - 40.000 grossesses ; approximativement 50% après des grossesses de limite, 25% après des grossesses molaires, et le reste après d'autres événements de gestational (1).Taupe de HydatidiformClassification: Les taupes partielles et complètes de hydatidiform sont des processus distincts de la maladie avec les dispositifs cytogénétiques, histologiques, et cliniques caractéristiques. La gestion des patients avec les taupes complètes et partielles est semblable. Ses dispositifs distincts sont :Taupe Partielle: Son karyotype est le plus généralement 69, XXX ou 69, XXY. Le foetus est souvent présent et l'amnion, les globules rouges foetales sont habituellement présent. L'oedème villous variable et focaux focaux, léger pour modérer la prolifération trophoblastic sont la caractéristique de la taupe partielle. La présentation clinique peut être d'avortement manqué, la taille utérine peut être plus petite pour l'âge de gestational, kystes de theca-lutéine et les complications médicales sont rares. les conséquences malignes de Poste-molaire sont <5%.Photographies de pathologie chirurgicale de Rosai et d'Ackerman (Mosby une filiale d'éditeur limité d'Elsevier)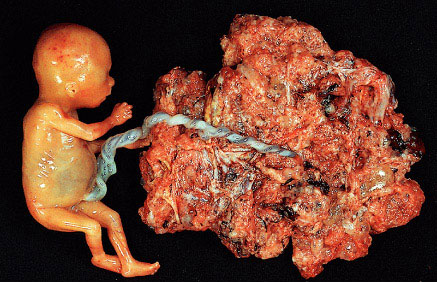
Taupe partielle avec le foetus attaché. Le diagnostic a été confirmé par la biopsie et l'écoulement cytometry. Le foetus n'a montré aucune anomalie et a été relié à la taupe par un cordon ombilical normal. (courtoisie de Dr. Pedro J. Grases Galofré)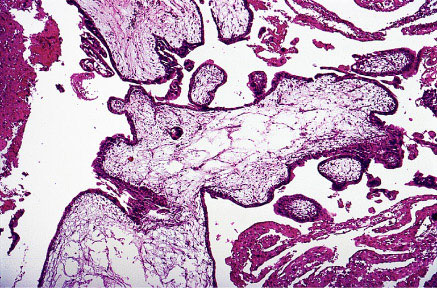
Taupe partielle montrant l'ondulation des villus et des cellules trophoblastic d'isolement inclus dans le stroma.Accomplissez La Taupe :Son karyotype est le plus généralement 46, XX ou 46, XY. Le foetus et l'amnion, les globules rouges foetales sont habituellement absents. L'oedème de Villous et la prolifération trophoblastic est diffus (léger à grave). La présentation clinique est habituellement la taille utérine 50% plus grand pour l'âge de gestational, incidence des kystes de theca-lutéine est environ 15-25%. les conséquences malignes de Poste-molaire sont environ 6-32%.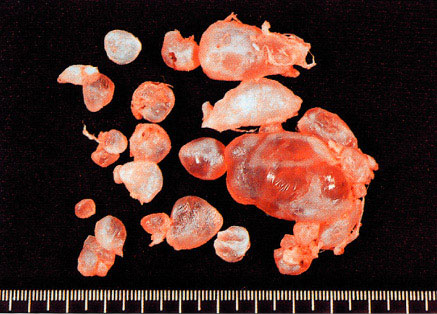
Accomplissez la taupe. Tous les villus sont nettement gonflés. (courtoisie de Dr. Pedro J. Grases Galofré)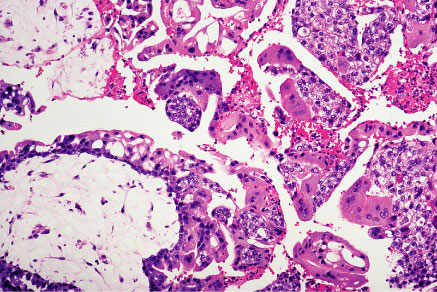
Accomplissez la taupe montrant de grands villus avec l'oedème stromal et la prolifération trophoblastic marquée.Diagnosis: Des taupes de Hydatidiform habituellement sont diagnostiquées pendant le premier trimestre de la grossesse. Le symptôme le plus commun est saignée anormale. D'autres signes et symptômes incluent plus grand qu'utérin d'agrandissement prévu pour l'âge de gestational, les tonalités foetales absentes de coeur, l'agrandissement cystique des ovaires, le gravidarum de hyperemesis, et un niveau anormalement élevé de hCG pour l'âge de gestational. La présence de ces dispositifs dans le premier trimestre devrait alerter le clinicien à la possibilité d'une gestation molaire. l'hypertension Grossesse-induite dans la première moitié de la grossesse, bien que rare, est suggestive de la taupe de hydatidiform. Les résultats d'ultrasons du modèle echogenic mélangé diffus remplaçant le placenta, produits par des villus et des caillots de sang intra-utérins sont les dispositifs diagnostiques de la grossesse molaire.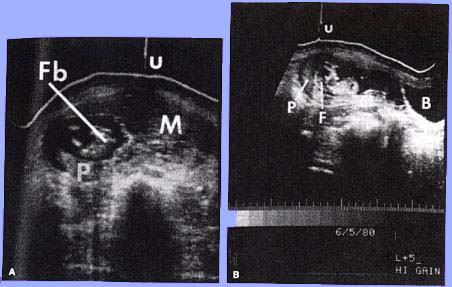
Taupe et foetus coexistants. (a) Balayage transversal illustrant le corps foetal (FB), le placenta (p), le mole(M) de hydatidiform, et l'umbilicus(u), (b)balayage longitudinal 5 centimètres à la droite du midline. Le foetus (f) est présent dans un sac de gestational. P, placenta ; B, vessie maternelle ; u, umbilicus. | 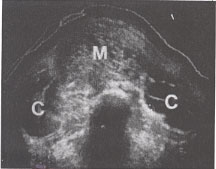
Balayage transversal d'un mole(m) classique avec les kystes bilatéraux de theca-lutéine (c). |
Pour les patients dans qui on suspecte des taupes de hydatidiform avant évacuation, les tests suivants sont recommandés :- Accomplissez le compte de sang dans la détermination de plaquette
- Études de coagulation de fonction
- Études rénale et de foie de fonction
- Type de sang avec l'écran d'anticorps
- Détermination de niveau de hCG
- radiographie de la poitrine de Pré-évacuation
Pour contrôler des complications potentielles d'évacuation molaire dans une femme avec un grand utérus, la considération devrait être donnée à effectuer l'évacuation dans un service avec un service de réanimation, une banque de sang, et des services d'anesthésie. Pour la plupart des patients la méthode préférée d'évacuation est l'aspiration D&C. L'évacuation habituellement est effectuée avec le patient sous l'anesthésie générale, mais l'anesthésie locale ou régionale peut être employée pour un patient coopératif qui a un petit utérus. Dans certains cas, les conseils d'ultrasons peuvent faciliter l'évacuation complète de l'utérus. L'oxytocine intraveineuse est administrée après que le cervix dilaté et est continuée pendant plusieurs heures postopératoirement. des patients Rhésus-négatifs devraient être traités avec de la globuline immunisée d'anti-D après l'évacuation quoique les globules rouges foetales ne devraient pas être présentes dans une taupe complète. On observe fréquemment des complications pulmonaires autour de la période de l'évacuation molaire parmi des patients avec l'utérus agrandi marqué. Le syndrome respiratoire de détresse peut être provoqué par l'arrêt du coeur congestif à haute production provoqué par l'anémie ou l'hyperthyroïdisme, le preeclampsia ou la surcharge liquide iatrogenic.L'hystérectomie avec la conservation de l'adnexa est une alternative à l'aspiration D&C pour l'évacuation molaire dans les patients choisis qui ne souhaitent pas préserver la grossesse. L'hystérectomie réduit le risque de conséquences malignes de poste-molaire en comparaison avec l'évacuation par D&C. Cependant, le risque de la maladie trophoblastic de gestational de poste-molaire après que l'hystérectomie demeure approximativement 3-5%, et ces patients devraient être surveillés postopératoirement avec les niveaux périodiques de hCG.Gestion après évacuation de taupe de Hydatidiform : Après évacuation molaire, il est important de surveiller tous les patients soigneusement pour diagnostiquer et traiter des conséquences malignes promptement. Les contraceptifs oraux n'augmentent pas l'incidence de la maladie trophoblastic de gestational de poste-molaire ou ne changent pas le modèle de la régression des valeurs de hCG (2). À la fin de remise documentée pendant 6-12 mois, les femmes qui désirent grossesse peuvent discontinuer la contraception, et la surveillance de hCG peut être discontinuée. Les patients avec les taupes partielles ou complètes antérieures ont un plus grand risque de 10 fois (incidence 1-2%) d'une deuxième taupe de hydatidiform dans une grossesse suivante. Par conséquent, toutes les futures grossesses devraient être évaluées par des ultrasons obstétriques tôt.Une variété de critères de hCG ont été employées pour diagnostiquer la maladie trophoblastic de gestational de poste-molaire. Récemment, la fédération internationale des gynécologues et les obstétriciens (FIGO) ont normalisé des critères de hCG pour le diagnostic de la maladie trophoblastic de gestational de poste-molaire (3). FIGO proposent les critères suivants :- Un plateau de niveau de hCG de 4 valeurs plus ou sans 10% a enregistré au-dessus d'une durée de trois semaines (jours 1.7.14 et 21).
- Une augmentation de niveau de hCG plus de de 10% de 3 valeurs enregistrées au-dessus d'une durée de deux semaines (jours 1.7, et de 14).
- Persistance de hCG discernable pendant plus de 6 mois après évacuation molaire.
Une nouvelle grossesse intra-utérine devrait être éliminée sur la base des niveaux de hCG et l'ultrasonography, particulièrement quand il y a eu un long retarde dans le suivi des niveaux périodiques de hCG et le manque de conformité à la contraception. Le diagnostic des conséquences malignes comme indiqué par le besoin de chimiothérapie incluent le plateau ou l'augmentation des niveaux de hCG après évacuation des taupes de hydatidiform comme mentionné précédemment, diagnostic histologique des choriocarcinomas ou taupe invahissante sur la base des résultats de curettage utérin, ou d'identification de l'évidence clinique ou radiologique des metastases. Aussi longtemps que les valeurs de hCG diminuent après évacuation molaire, il n'y a aucun rôle pour la chimiothérapie. Cependant, si les niveaux de hCG augmentent ou plateau au-dessus de plusieurs semaines, l'évaluation et le traitement immédiats pour la maladie trophoblastic de gestational malin de poste-molaire sont indiqués.Rôle de la chimiothérapie prophylactique : Il y a des cas anecdotiques des morts provoqués par la chimiothérapie prophylactique et la chimiothérapie prophylactique n'élimine pas le besoin d'ultérieur de poste-évacuation. Dans les patients conformes, la basses morbidité et mortalité réalisées en surveillant des patients présentant des déterminations périodiques de hCG et en instituant la chimiothérapie seulement dans les patients présentant la maladie trophoblastic de gestational de poste-molaire est supérieure au risque potentiel et au petit avantage de la chimiothérapie prophylactique courante. Deux études randomisées ont évalué la chimiothérapie prophylactique après l'évacuation molaire (4). Dans une étude, un cours simple de methotrexate et l'acide folinic ont ramené l'incidence de la maladie trophoblastic de poste-molaire de 47.4% à 14.3% (p<.05) in patients with high-risk moles (as defined by hCG levels greater than 100,000 mIU/mL, uterine size greater than gestational age, and ovarian size greater than 6 cm), but the incidence was not reduced in patients with low-risk moles. Patients who received prophylactic chemotherapy but developed post-molar trophoblastic disease required more chemotherapy than those who had not been exposed to prophylactic chemotherapy. In second study, a single course of prophylactic dactinomycin was given to patients after evacuation of high-risk moles. Post-molar trophoblastic disease occurred in 50% of the control group, compared with 13.8% of the treatment group. In both studies there were no deaths in the treatment or control groups caused by gestational trophoblastic disease or treatment toxicity.Taupe de Hydatidiform et foetus coexistant : La coexistence d'un foetus avec les changements molaires du placenta est relativement rare, se produisant dans 1 dans 22.000 -100.000 grossesses. Une variété de critères ont été employées pour évaluer ces grossesses. Comparé aux taupes de hydatidiform de singleton, les grossesses jumelles avec un foetus et une taupe portent un risque accru pour la maladie trophoblastic de gestational de poste-molaire, avec une proportion plus élevée de patients ayant la maladie metastatic et ayant besoin de la chimiothérapie de multi-agent. Parmi des patients avec les taupes et les foetus coexistants qui continuent la grossesse, un sous-ensemble développe des complications tôt menant à l'arrêt de la grossesse avant la viabilité foetale, avec un nettement plus grand risque de la maladie trophoblastic de gestational de poste-molaire, en comparaison avec les patients dont les grossesses continuent dans le troisième trimestre. Des anomalies congénitales principales n'ont pas été rapportées dans les enfants en bas âge survivants. Pour des patients avec les taupes et les foetus de co-existence de hydatidiform suspectés sur la base des résultats d'ultrasons, il n'y a aucune directive claire pour la gestion. Si la suite de la grossesse est désirée, le karyotype foetal devrait être obtenu, une radiographie de la poitrine être exécuté pour examiner pour des metastases, et des valeurs périodiques du sérum hCG surveillées. Ces patients sont à un risque accru pour des complications médicales de grossesse exigeant l'évacuation, y compris la saignée, travail de preterm, et grossesse-induisent l'hypertension. Ils devraient être conseillés au sujet de ces risques et du plus grand risque de la maladie trophoblastic de poste-molaire après évacuation ou livraison. Si le karyotype foetal est normale, des malformations foetales principales sont exclues par l'examen d'ultrasons, et il n'y a aucune évidence de la maladie metastatic, il est raisonnable pour permettre à la grossesse de continuer à moins que les complications grossesse-connexes forcent la livraison. Après la livraison, le placenta devrait être histologiquement évalué et le patient être suivi de près avec des valeurs périodiques de hCG, semblables à la gestion d'une femme avec une taupe de hydatidiform de singleton."fantôme hCG" ou valeurs Faux-Positives de hCG : Rarement, les patients ont constamment élevé des niveaux de hCG mais s'avèrent plus tard avoir un résultat faux-positif d'analyse de hCG, parfois après réception de la chimiothérapie ou de la chirurgie pour la maladie trophoblastic présumée de gestational malin. La plupart des patients présentant des valeurs faux-positives de hCG ont des altitudes de bas niveau de hCG, mais les évaluent de temps en temps plus haut que 300 mIU/mL ont été enregistrés. hCG Faux-positif évalue le résultat de l'interférence avec des analyses immunometric de sandwich à hCG, le plus souvent causées par les anticorps heterophilic non spécifiques dans les sérums du patient (5). Plusieurs de ces patients ont un événement précédent non défini de grossesse et n'ont pas l'évidence radiographique de la maladie metastatic. Il est important d'exclure la possibilité de valeurs faux-positives de hCG avant de soumettre ces patients à l'hystérectomie ou à la chimiothérapie pour la maladie trophoblastic de gestational.La Maladie Maligne de Gestational Trophoblastic :Présentation et diagnostic cliniques :La présentation clinique de la maladie trophoblastic de gestational malin est plus importante en déterminant le traitement et les résultats que le diagnostic histologique précis. Il comporte de :- Prolifération trophoblastic non envahissante
- Taupes invahissantes
- Choriocarcinomas de Gestational
La forme la plus rare de la maladie trophoblastic de gestational malin, tumeur trophoblastic d'emplacement placentaire, peut suivre n'importe quelle grossesse. La taupe invahissante de limite est employée pour décrire la maladie confinée à l'utérus et est caractérisée par la présence des villus chorionic de l'oedème avec la prolifération trophoblastic qui envahissent directement dans le myometrium. La dilatation et le curettage (D&C) devraient être évités pour empêcher la morbidité et la mortalité provoquées par perforation utérine. Les choriocarcinomas de Gestational tendent à développer le metastasis systémique tôt (le vagin, le poumon, le foie, et le cerveau sont les emplacements les plus communs), et la chimiothérapie devraient être lancés d'une façon opportune pour éviter des complications de saignée aux emplacements metastatic.Les tumeurs trophoblastic d'emplacement placentaire sont relativement rares et sont caractérisées par l'absence des villus avec la prolifération des cellules intermédiaires de trophoblast. Des niveaux relativement plus bas de hCG sont sécrétés par ces tumeurs (6). La chirurgie suppose que un rôle critique dans la gestion des tumeurs trophoblastic d'emplacement placentaire et la plupart des patients ont la maladie confinée à l'utérus et sont traités par l'hystérectomie.Photographies de pathologie chirurgicale de Rosai et d'Ackerman (Mosby une filiale d'éditeur limité d'Elsevier) 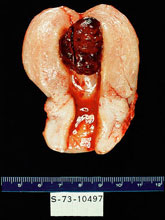 | 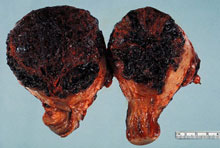
Choriocarcinoma utérin montrant l'aspect hautement hémorragique typique. | 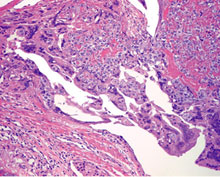
Mélange intime de syncytiotrophoblast et de cytotrophoblast dans le choriocarcinoma. |
la maladie trophoblastic de gestational de Poste-molaire le plus fréquemment est diagnostiquée sur la base d'augmenter ou de plateauing des valeurs de hCG. Les femmes avec des grossesses suivantes trophoblastic de non-molaire de gestational malin peuvent avoir les signes et les symptômes subtiles de la maladie, qui rendent le diagnostic difficile. La saignée anormale pendant plus de 6 semaines suivant n'importe quelle grossesse devrait être évaluée avec hCG examinant pour exclure une nouvelle grossesse ou une maladie trophoblastic de gestational.Échafaudage et classification de la maladie maligne de Trophoblastic : Trois systèmes ont été employés pour classer des patients par catégorie présentant la maladie trophoblastic de gestational malin :- Les points pronostiques d'index de l'organisation mondiale de la santé (OMS)
- Le système de classification clinique s'est développé à partir d'une première expérience avec la chimiothérapie pour des patients traités aux instituts nationaux de la santé (NIH)
- Le système d'échafaudage de FIGO, qui a été mis à jour en 2000.
Les 2000 modifications de FIGO des points pronostiques d'index d'OMS ont éliminé la détermination des types de sang de patient et de époux parce que ce ne sont pas uniformément disponibles et ont consolidé les catégories de risque dans à faible risque (points totaux moins de 7) et (une vingtaine de 7 ou plus élevé totale) catégories à haut risque. Le nouvel index de risque de FIGO a également normalisé les études radiologiques à employer pour déterminer le nombre et la taille de metastases. La classification clinique menée par NIH est fréquemment employée aux Etats-Unis. Ce système isole des patients présentant la maladie non-metastatic parce que pratiquement tous les patients présentant la maladie non-metastatic peuvent être guéris en utilisant la chimiothérapie simple initiale d'agent, indépendamment d'à faible risque. Des patients présentant la maladie metastatic sont encore subdivisés selon la présence ou l'absence des facteurs qui se corrèlent avec la réponse à la chimiothérapie initiale de simple-agent. Des patients qui ont n'importe quel facteur clinique à haut risque sont classifiés en tant qu'ayant la maladie de pauvre-pronostic. Ces patients sont non seulement à un plus grand risque d'échec de la chimiothérapie de simple-agent mais ont également un plus grand risque de la mort si traité avec le simple-agent que la thérapie a suivi des régimes de multi-agent en comparaison avec des patients recevant des régimes initiaux de multi-agent (7). Pratiquement toutes les décès de la maladie trophoblastic de gestational malin se produisent parmi les femmes qui entrent dans la catégorie metastatic de la maladie de pauvre-pronostic, et ces patients devraient être considérés comme pour avoirs la maladie à haut risque.Considérations générales pour l'évaluation de la maladie trophoblastic de gestational malin :Une fois que le diagnostic de la maladie trophoblastic de gestational malin est suspecté ou établi, l'évaluation immédiate pour des metastases et des facteurs de risque est obligatoire. Avec l'histoire et les examens physiques, les études suivantes de laboratoire devraient être réalisées : compte de sang complet dans des déterminations de plaquette, des études de coagulation de fonction, des études rénale et de foie de fonction, type de sang et écran d'anticorps, et détermination de niveau de ligne de base (pré-thérapie) hCG. La poitrine de rayon X ou le balayage automatisé de la tomographie (CT) de la poitrine, l'ultrasonography pelvien, la formation image de résonance magnétique de cerveau ou le balayage de CT, et le CT abdomino-pelvien avec des balayages de formation image de contraste ou de résonance magnétique sont recommandés pour évaluer l'ampleur des metastases. Le metastasis veineux de la maladie trophoblastic de gestational malin a comme conséquence les lésions vaginales pulmonaires ou occasionnelles. Le metastasis artériel se produit habituellement seulement après que des metastases pulmonaires ont été établis ; donc, l'évaluation minimum d'un patient présentant la maladie trophoblastic de gestational de poste-molaire est une radiographie de la poitrine. Si des lésions de poumon sont détectées, davantage de formation image de l'abdomen et du cerveau devrait être exécutée pour identifier le foie ou le metastasis possible de cerveau.Traitement de la maladie trophoblastic de gestational non-metastatic :Essentiellement tous les patients dans cette condition peuvent être guéris, habituellement sans hystérectomie. Le methotrexate intramusculaire hebdomadaire à une dose de 30-50 mg/m2 est le choix préféré du traitement comme rapporté par le groupe de Gynecologic Oncology (8). La chimiothérapie est continuée jusqu'à ce que les valeurs de hCG aient atteint les niveaux normaux ; un cours additionnel est administré après que la première valeur normale de hCG ait été enregistrée. Des index hématologiques devraient être surveillés soigneusement pendant la chimiothérapie, mais la toxicité hemotologic significative est peu fréquente parmi des patients traités avec le methotrexate hebdomadaire. Les patients devraient avoir des fonctions normales rénales et de foie avant chaque traitement parce que le methotrexate est excrété entièrement par le rein et peuvent produire la toxicité hépatique. Dactinomycin peut également être employé comme thérapie simple d'agent avec de bons résultats. L'hystérectomie tôt peut raccourcir la durée et la quantité de chimiothérapie exigées pour produire la remise. Par conséquent, le désir de chaque patient pour la future fertilité devrait être évalué au début du traitement. Beaucoup d'experts préfèrent exécuter l'hystérectomie pendant le premier cycle de la chimiothérapie et continuer l'administration de la chimiothérapie pour 2 cycles après qu'une mesure négative de hCG ait été obtenue. Chimiothérapie après que l'hystérectomie soit nécessaire jusqu'à ce que les valeurs de hCG deviennent normales.Le patient dont les niveaux de hCG atteignent un plateau ou une augmentation pendant la thérapie devrait être commuté à un régime alternatif de simple-agent. Si les metastases apparaissent ou la chimiothérapie alternative de simple-agent échoue, le patient devrait être traité avec des régimes de multi-agent. L'hystérectomie devrait être considérée dans les patients qui sont réfractaires à la chimiothérapie et aux restes confinés à l'utérus. Le taux global de traitement pour des patients présentant la maladie non-metastatic est presque 100%.Traitement de la maladie trophoblastic de gestational metastatic à faible risque :Ces patients peuvent être traités avec succès avec des régimes initiaux de simple-agent. Le plus souvent, ceci se compose du traitement de 5 jours en utilisant le methotrexate ou le dactinomycin intraveineux réutilisé à intervalles 14-day. Approximativement 40% de ces patients exigera de la thérapie alternative de réaliser la remise. L'hystérectomie en même temps que la chimiothérapie peut également diminuer la quantité de chimiothérapie exigée pour réaliser la remise dans ces patients. 1-2 cycles de chimiothérapie devraient être indiqués après le premier niveau normal de hCG. Le taux de répétition sont moins de 5% parmi des patients avec succès traités pour la maladie metastatic à faible risque.Traitement de la maladie trophoblastic de gestational metastatic à haut risque :Les patients avec 1 ou plus des facteurs de risque cliniques de système de classification ou une vingtaine de risque de FIGO de 7 ou plus élevés ont la maladie à haut risque. Ils ont besoin de la chimiothérapie de multi-agent avec la chirurgie additionnelle ou du rayonnement souvent incorporé au traitement. Les taux de survie ont rapporté par les centres trophoblastic de la maladie ont été rapportés aussi haut que 84%. Le traitement agressif avec la chimiothérapie de multi-agent est un composant important pour la gestion de ces patients. La thérapie triple avec le methotrexate, dactinomycin et chlorambucil ou cyclophosphamide était le régime standard pendant beaucoup d'années aux Etats-Unis. Des régimes plus récents ont incorporé l'etoposide avec ou sans le cisplatin à la thérapie de combinaison avec des taux plus élevés de succès avec un risque accru pour la leucémie dans les survivants (9).La gestion des metastases cérébraux est controversée. La thérapie radiologique a été employée en même temps que la chimiothérapie afin d'essayer de limiter des complications hémorragiques aiguës de ces metastases. L'irradiation de cerveau combinée avec la chimiothérapie systémique pour ces metastases est réussie dans les metastases de contrôle de cerveau avec des rats de traitement jusqu'à 75% dans les patients. Le meilleur traitement pour le foie ou d'autres emplacements à haut risque des metastases n'a pas été établi. Même avec la chimiothérapie intense, la chirurgie additionnelle peut être nécessaire pour contrôler l'hémorragie des metastases, pour enlever la maladie chemo-résistante, ou pour traiter d'autres complications pour stabiliser les patients à haut risque pendant la thérapie. La chimiothérapie est continuée jusqu'à ce que les valeurs de hCG aient normalisé, suivi au moins de 2 -3 cours de la chimiothérapie d'entretien dans l'espoir de supprimer toutes les tumeurs viables. Environ 13% de patients à haut risque de la maladie développent la répétition après réalisation d'une première remise.Surveillance après accomplissement de la chimiothérapie : Après que les patients de remise devraient subir des déterminations périodiques des niveaux de hCG à 2 intervalles de semaine pour les 3 premiers mois de la remise et puis à intervalles de 1 mois jusqu'à ce que la surveillance ait montré 1 an de niveaux normaux de hCG. Le risque de répétition après 1 an de remise est moins de 1%, mais des répétitions en retard ont été observées rarement. Des patients devraient être conseillés employer une forme fiable de contraception hormonale pendant la première année de la remise. En raison du risque 1-2% pour la deuxième taupe dans des grossesses suivantes, le premier examen d'ultrasons est recommandé pour toutes les futures grossesses. Il ne semble pas y avoir augmentation du risque de malformations congénitales ou d'autres complications liées à la grossesse.Facteurs pronostiques et système d'échafaudage de FIGO :Actuellement le système d'échafaudage de FIGO est la classification standard et utilisé pour rapporter des résultats. Des patients sont attribués une étape anatomique et des pointsde risque. Dans l'étape I de FIGO, la maladie est confinée à l'utérus ; dans l'étape II, la maladie se prolonge en dehors de de l'utérus mais est limitée aux structures génitales ; dans l'étape III, la participation pulmonaire est évidente parla radiographie de la poitrine ; et dans l'étape IV, d'autres métastases systémiques se sont produites. Ainsi une femme avecla maladie de l'étape IV-14 aurait disséminé des métastases et des points de gros risque, attendu que l'étape I-3 indiquerait la maladie limitée à l'utérus avec peu de facteurs de risque. Tous les points de risque pour un patient sont obtenus en ajoutant les différents points pour chaque facteur pronostique. Des points totaux de 0-6 sont à faible risque, attendu qu'une vingtaine de 7 et un plus élevé est le gros risque (10).Les facteurs pronostiques avec une vingtaine de 0 remarques pour chaque article sont : âge moins de 39 ans ; taupe de hydatidiform dans la grossesse précédente ; moins de 4 mois entre les grossesses ; moins de 1.000 prétraitement hCG (units/mL milli-international) ; la plus grande tumeur comprenant l'utérus moins de 3 centimètres ; aucunes métastases.Les facteurs pronostiques avec des points de 1 remarque pour chaque article sont : âge plus vieux que 39 ans ; avortement dans la grossesse précédente ; 4-6 mois entreles grossesses ; 1.000 10.000 au prétraitement hCG (units/mL milli-international) ; la plus grande tumeur comprenant l'utérus est 3-4 centimètre ; métastases situées dans la rate ou le rein ; 1-4 métastases.Les facteurs pronostiques avec une vingtaine de 2 remarques pour chaque article sont : grossesse précédente de condition ; 6-12 mois entre les grossesses ; 10.000 plus grands que 100.000 au prétraitement hCG (units/mL milli-international) ; la plus grande tumeur comprenant l'utérus est de 5 centimètres ou plus grand ; métastases situées dans l'appareil gastro-intestinal ; 4-8 métastases ; défaut précédent de la chimiothérapie d'unique-médicament. Les facteurs pronostiques avec une vingtaine de 4 remarques pour chaque article sont : plus de 12 mois entre les grossesses ; 100.000 prétraitement plus grand que hCG (units/mL milli-international) ; métastases situées dansle cerveau ou le foie ; plus de 8 métastases ; défaut précédent de la chimiothérapie se composant de deux médicaments ouplus.Sommaire : La saignée anormale pendant plus de 6 semaines suivant n'importe quelle grossesse devrait être évaluée avec hCG examinant pour exclure une nouvelle grossesse ou une maladie trophoblastic de gestational. Dans les patients présentant la grossesse molaire, la méthode préférée d'évacuation est l'aspiration D&C. Après évacuation molaire, tous les patients devraient être surveillés dans des déterminations périodiques de hCG pour diagnostiquer et traiter des conséquences malignes promptement. Des contraceptifs oraux ont été démontrés pour être sûrs et efficaces pendant la surveillance après traitement basée sur des épreuves contrôlées randomisées. des résultats d'essai Faux-positifs devraient être suspectés si plateau de valeurs de hCG aux niveaux relativement bas et ne répondent pas aux manoeuvres thérapeutiques, telles que l'élasticité de methotrexate pour une taupe persistante présumée ou une grossesse ectopique. Dans les patients conformes, la basses morbidité et mortalité réalisées en surveillant des patients présentant des déterminations périodiques de hCG et en instituant la chimiothérapie seulement dans les patients présentant la maladie trophoblastic de gestational de poste-molaire est supérieure au risque potentiel et au petit avantage de la chimiothérapie prophylactique courante après évacuation d'une grossesse molaire.Des femmes avec la maladie trophoblastic de gestational non-metastatic devraient être traitées avec la chimiothérapie de simple-agent. Pour des femmes avec la maladie trophoblastic de gestational non-metastatic, la dose hebdomadaire de 30-50 mg/m2 de methotrexate intramusculaire se sont avérées le traitement le plus rentable en prenant en compte l'efficacité, la toxicité, et le coût. Des femmes avec la maladie trophoblastic de gestational metastatic à haut risque devraient être traitées avec la chimiothérapie de multi-agent. Ceci inclut la thérapie triple avec le methotrexate, dactinomycin, et chlorambucil ou cyclophosphamide. Des régimes plus récents autres incorporent l'etoposide avec ou sans le cisplatin à la chimiothérapie de combinaison.Références :
|








