Surveillance Foetale D'Antepartum Bulletin WHEC pratique clinique et la gestion des lignes directrices pour les fournisseurs de soins de santé. Subvention à l'éducation fournie par la santé des femmes et Centre d'éducation (WHEC). L'objectif de foetus ante la surveillance est d'empêcher la mort du foetus. Plusieurs ante des techniques de surveillance ftale ou des tests sont en cours d'utilisation. Il s'agit notamment de circulation ftale évaluation, la non-stress test (NST), la contraction de stress test (CST), profil biophysique (BPP), et l'artère ombilicale Doppler velocimetry. Ante-ftale techniques de surveillance sont maintenant couramment utilisée pour évaluer le risque de mort du foetus dans les grossesses compliquées par des conditions préexistantes maternelle, ainsi que ceux dans lesquels ont développé des complications. Identification des suspects du foetus compromis prévoit la possibilité d'intervenir avant l'acidose métabolique progressive peut conduire à la mort du foetus. Toutefois, aigus ou catastrophiques des changements dans le statut du foetus, comme celles qui peuvent se produire avec abruption placenta ou le cordon ombilical un accident, ne sont généralement pas prévu par les tests de foetus bien-être. Enfin, ni le degré ni la durée de l'hypoxie intra-utérine et les universités nécessaire de porter atteinte à court et à long terme du nouveau-né résultat a été établi avec précision. Le but de ce document est d'examiner les indications et les techniques de surveillance ftale ante et les grandes lignes des directives de gestion pour la surveillance du foetus ante, conformément aux meilleures preuves scientifiques contemporaines. Identification des suspects du foetus compromis prévoit la possibilité d'intervenir avant l'acidose métabolique progressive peut conduire à la mort du foetus. Dans les deux animaux et les humains, la fréquence cardiaque ftale modèle, le niveau d'activité, et le degré de tonus musculaire sont sensibles à une hypoxémie et les universités. Récents, ante normal du foetus résultats d'essai ne devrait pas empêcher l'utilisation de ftus intra-surveillance. Indications d'ante-Fetal Surveillance: En général, ante la surveillance du foetus a été employé dans les grossesses où le risque de mort ftale ante est augmenté. Certaines des conditions dans lesquelles les essais sont appropriés mai sont les suivantes: - Conditions maternelle:
- Le diabète sucré
- Insuffisance rénale chronique
- Cardiopathie congénitale
- Cardiopathies rhumatismales
- Maladies thyroïdiennes
- Hémoglobinopathies (hémoglobine SS, SC, thalassémie)
- L'hypertension
- Liée à la grossesse Conditions:
- Grossesse-induced hypertension
- Diminution de circulation ftale
- Oligohydramnios
- La polyhydramnios
- Restriction de croissance intra -
- Post-terme Grossesse
- Isoimmunization
- Précédent mort ftale
- Le nombre des grossesses multiples
Fetal Mouvement évaluation: Bien que comptant plusieurs protocoles ont été employés, ni le nombre optimal de mouvements, ni la durée idéale pour compter les mouvements a été défini. Ainsi, de nombreux protocoles pour l'évaluation circulation ftale par la mère ( "kick count") ont été rapportées et semblent être acceptables. Dans une approche, la femme se trouve sur son côté et compte distinct mouvements du foetus. Perception de 10 mouvements distincts dans une période maximale de 2 heures est considéré comme rassurant. Une fois 10 mouvements ont été perçus, le comte mai être arrêté. Dans une autre approche, les femmes sont chargés de compter les mouvements du foetus pendant 1 heure trois fois par semaine. Le comptage est considérée comme rassurante si elle est égale ou supérieure à la femme, établi préalablement compter de base. En l'absence d'un chef rassurant, d'autres ftus évaluation est recommandée. Non-stress test (NST): La NST est basée sur l'hypothèse que la fréquence cardiaque du ftus qui n'est pas acidotic neurologique ou déprimé temporairement à accélérer le mouvement du foetus. La fréquence cardiaque réactivité semble être un bon indicateur de la normale du foetus fonction autonome. Perte de la réactivité est associée le plus souvent avec un cycle de sommeil foetal mai résultat mais de toute cause de la dépression du système nerveux central, y compris l'acidose foetale. Avec le patient en position d'inclinaison latérale, le rythme cardiaque ftal est contrôlé avec un capteur externe. Le dépistage est respectée pour la fréquence cardiaque ftale que les accélérations de pointe au moins 15 battements par minute au-dessus du niveau de référence et 15 dernières secondes de référence à la valeur initiale. Il mai être nécessaire de continuer la recherche pendant 40 minutes ou plus à prendre en compte les variations de foetus veille-sommeil cycle. Non-stress test (NST) les résultats sont classés comme réactif ou non réactifs. Stimulation acoustique offre l'avantage de réduire la sécurité globale des essais temps sans compromettre la détection de la acidotic ftus. La NST de la non-compromis prématurés ftus est souvent non-réactive dans près de 50%, passant de 24 à 28 semaines de gestation, et environ 15% mai pas être réactive de 28 à 32 semaines de gestation. Cardiaque ftal pendant les décélérations et de la NST qui persistent pendant 1 minute ou plus sont associées à un risque nettement accru de césarienne pour un non-rassurant rythme cardiaque ftal modèle et du foetus mort. 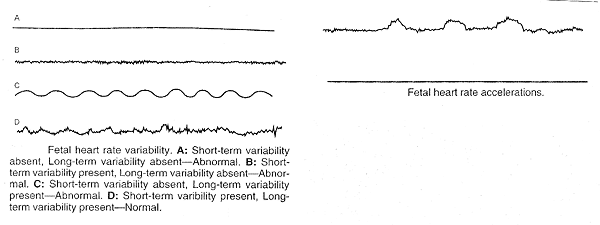 Contraction Stress Test (CST): Le CST est basée sur la réponse du rythme cardiaque ftal à des contractions utérines. Il repose sur la prémisse que l'oxygénation ftale transitoire sera aggravée par des contractions utérines. Dans le ftus suboptimally oxygénés, la résultante intermittent aggravation de l'oxygénation, à son tour, déboucher sur la fréquence cardiaque ftale modèle de la fin de décélération. Contractions utérines mai également provoquer ou accentuer une tendance de la variable ralentissements causés par le cordon ombilical du foetus de compression, qui, dans certains cas, associés à l'oligohydramnios. Contre-au CST sont: le travail prématuré, rupture prématurée des membranes, l'histoire d'une large utérine ou la chirurgie classique césarienne et connu placenta praevia. Avec le patient en position couchée latérale, la fréquence cardiaque ftale et des contractions utérines sont enregistrées simultanément avec un moniteur externe du ftus. Si au moins trois spontanée des contractions de 40 secondes chacune ou plus sont présents dans 10 minutes, il n'ya pas de stimulation utérine est nécessaire. Si moins de trois contractions d'au moins 40 secondes la durée se produire en 10 minutes, les contractions sont induits soit à la stimulation du mamelon ou l'administration intraveineuse de diluer l'ocytocine. Le CST est interprété en fonction de la présence ou l'absence de la fin de la fréquence cardiaque ftale décélérations, qui sont définies comme les ralentissements qui atteignent leur paroxysme après le pic de la contraction et qui, généralement, persistent au-delà de la fin de la contraction. Les résultats du CST sont classés comme suit: - Négatif: pas de fin ou ralentissements variable important.
- Positif: décélération suivant la fin de 50% ou plus de contractions (même si la fréquence est la contraction moins de trois en 10 minutes).
- - Suspectes équivoque: la fin de décélération intermittent variable ou décélérations.
- - Hyperstimulatory équivoque: rythme cardiaque ftal ralentissements qui se produisent en présence de contractions plus fréquentes que toutes les 2 minutes ou de plus de 90 secondes.
- Insatisfaisant: moins de trois contractions en 10 minutes ou un traçage ininterprétables.
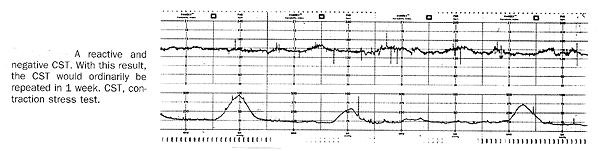
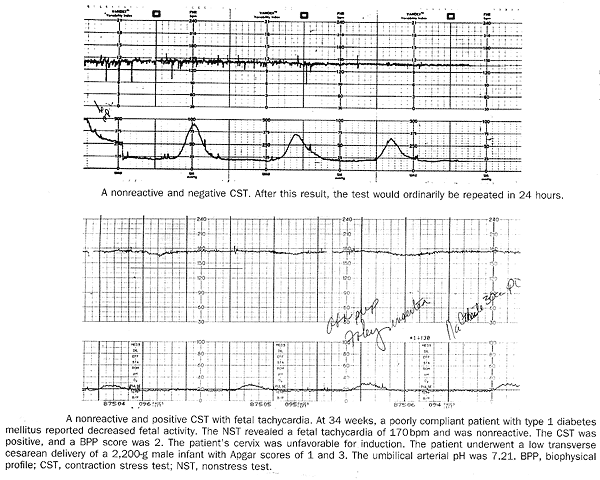 Profil de biophysique (BPP): Le BPP se compose d'un NST combiné avec quatre observations faites en temps réel échographie. Il est composé de 5 éléments: - Non-stress test
- Fetal mouvements respiratoires (un ou plusieurs épisodes de respiration rythmique mouvements du foetus de 30 secondes ou plus dans les 30 minutes)
- Circulation foetale (trois ou plus discrètes corps ou des membres des mouvements dans les 30 minutes)
- Fetal ton (un ou plusieurs épisode de prorogation d'un foetus extrémité avec retour à la flexion, ou l'ouverture ou la fermeture d'une main).
- Détermination du volume de fluide amniotique (un seul verticale poche de liquide amniotique supérieure à 2 cm est considérée comme preuve suffisante de liquide amniotique).
Chacun des cinq éléments est affecté d'un client soit 2 (normal ou présenter tel que défini précédemment) ou 0 (anormale, en l'absence ou l'insuffisance). A composite score de 8 ou 10 est normale, un score de 6 est considéré comme équivoque, et un score de 4 ou moins est anormal. Quelle que soit composites client, en présence de l'oligohydramnios (la plus grande verticale poche de liquide amniotique volume de moins de 2 cm), une évaluation plus poussée est nécessaire. Mis à jour le profil biophysique: À la fin des deuxième ou troisième trimestre ftus, le liquide amniotique reflète la production d'urine ftale. Placentaire dysfonctionnement mai résultat une réduction de la perfusion rénale ftale, ce qui conduit à l'oligohydramnios. Volume de fluide amniotique évaluation peut donc être utilisé pour évaluer à long terme uteroplacntal fonction. Cette observation favorisé le développement de ce qu'il est convenu d'appeler le "modified BPP" comme un mode de surveillance du foetus ante. Un indice de liquide amniotique (AFI) est la somme des mesures des plus profonds cordon sans poche de liquide amniotique dans chacun des quadrants abdominale. Il est un indicateur à long terme la fonction placentaire. Un AFI de plus de 5 cm est généralement considéré comme présentant un volume suffisant de liquide amniotique. Ainsi, le BPP modifié est considéré comme normal si la NST est réactif et l'AFI est plus de 5 et anormale si le NST est non-réactif ou l'AFI est de 5 ou moins. Artère ombilicale Vélocimétrie Doppler: L'échographie Doppler est une technique non invasive utilisée pour évaluer les composants hémodynamiques vasculaires impédance. Il est fondé sur le constat que la vitesse d'écoulement des formes d'onde dans l'artère ombilicale normalement de plus en plus de ftus sont différentes de celles de la croissance limitée du ftus. Dans normalement ftus de plus en plus grande vitesse de flux diastolique est considérée, alors que, en mode de croissance intra-ftus diminué artère ombilicale flux diastolique est noté. Dans certains cas, de l'extrême restriction de croissance intra-, le flux est absent ou même inversée. La vitesse d'écoulement anormal des formes d'onde ont été corrélées avec les petits histopathlogically artère placentaire effacement dans l'enseignement supérieur villosités et fonctionnel avec l'hypoxie ftale et l'acidose. Pour maximiser l'interprétabilité, de multiples formes d'onde doit être évaluée, et le mur-paramètres de filtrage doit être fixé assez bas (généralement <150 Hz) afin d'éviter le masquage des flux diastolique. Fréquence des essais: Quelle est la fréquence d'effectuer les tests du ftus dépend de plusieurs facteurs, y compris le jugement clinique. Lorsque l'état clinique qui a incité les essais persiste, le test doit être répété périodiquement jusqu'à la livraison de surveiller la poursuite de foetus bien-être. Si l'état de santé maternelle est stable et CST résultats sont négatifs, le CST est généralement reprise dans 1 semaine. D'autres tests de foetus bien-être (NST, BPP ou modifiés BPP) sont généralement répétées à intervalles d'une semaine, mais en présence de certaines activités à haut risque, comme par exemple le courrier terme la grossesse, le diabète sucré, restriction de croissance intra-ou en cas de grossesse provoquée l'hypertension, certains enquêteurs ont effectué deux fois par semaine NST, BPP, de modification ou BPP essais. Toute détérioration significative de l'état de santé maternelle exige réévaluation du foetus, de même que toute diminution aiguë en activité du foetus, indépendamment du temps qui s'est écoulé depuis le dernier test. Un foetus anormaux résultat du test doit toujours être considérée dans le contexte de l'ensemble du tableau clinique, en tenant compte de la forte possibilité que le résultat du test faussement positif. Récents, ante normal du foetus résultats d'essai ne devrait pas empêcher l'utilisation de surveillance ftale intrapartum. Un NST anormale ou modifiés BPP devrait en général être évalués par un Comité soit plein ou BPP. Après la gestion doit être fondée sur les résultats du CST ou BPP, l'âge gestationnel, le degré d'oligohydramnios, et la condition maternelle. En terme une grossesse compliquée par l'oligohydramnios, la livraison est souvent la plus appropriée de procéder. Comment rassurant est un résultat normal pour l'essai? Dans la plupart des cas, un résultat normal pour l'essai est très rassurant, comme en témoignent les faux-taux négatif de la surveillance du foetus ante, défini comme le taux de mortinatalité se produisant dans 1 semaine d'un résultat normal pour l'essai. Sur la base de nombreuses études, la valeur prédictive négative de la NST est de 99,8% et supérieur à 99,9% du CST, BPP, en les modifiant, BPP. Le Doppler velocimetry comme le principal moyen de surveillance du foetus ante a valeur prédictive négative de 100%. Le peu de faux-négatifs de taux ante ftus dépend de surveillance des essais sur une réponse appropriée à toute dégradation significative de l'état clinique maternelle, y compris les épreuves de l'état du ftus. Ces tests ne sont généralement pas de prédire les mort-nés liés à de graves modifications en maternelle et ftale statut, telles que celles qui se produisent avec abruption placenta ou le cordon ombilical un accident. En outre, les récents, ante-ftale résultats des tests ne devrait pas empêcher l'utilisation de ftus intra-surveillance. Résumé: Les femmes avec des facteurs de risque de mortinatalité ante devraient faire l'objet d'une surveillance du foetus en utilisant la NST, CST, BPP, de modification ou BPP. Initier les épreuves à 32-34 semaines de gestation est approprié pour la plupart des grossesses à risque accru de mortinatalité, bien que dans les grossesses multiples ou particulièrement inquiétante haut risque, le contrôle mai être lancés dès que 26-28 semaines de gestation. Artère ombilicale Doppler velocimetry a été trouvée à des prestations que dans les grossesses compliquées par la restriction de croissance intra-utérine. Si elle est utilisée dans ce contexte, les décisions concernant le calendrier de livraison doit être effectuée en utilisant une combinaison d'informations provenant de l'échographie Doppler et d'autres tests de foetus bien-être, avec un suivi attentif de maternelle. Suggestion de lecture: - ACOG Practice Bulletin. Antepartum fetal surveillance. Number 9, October 1999
- Dudley NJ. A systemic review of ultrasound estimation of fetal weight. Ultrasound Obstet Gynecol 2005;25:80-89
- Kontopoulous EV, Vinzileos AM. Condition-specific antepartum fetal testing. Am J Obstet Gynecol 2004;191:1546-1548
- Fretts RC. Etiology and prevention of still births. Am J Obstet Gynecol 2005;193:1923-1925
- Kahn B, Lumey LH, Zybert PA et al. Prospective risk of fetal death in singleton, twin and triplet gestation: implications for practice. Obstet Gynecol 2003;102:685-689
- Martin JA, Hamilton BE, Sutton PD et al. Births: final data for 2002. Natl Vital Stat Rep 2003;52:1-3
- March of Dimes Perinatal Profiles: Health indicators, 1990-1997. New York, The March of Dimes Perinatal Data Center and Planning and Community Service Division, 2000
- Morbidity and Mortality Weekly Report: Trends in infant mortality attributable to birth defects -- United States, 1980-1995. Boston, Massachusetts Medical Society, 2000
- Divion ML, Ferber A. Evidence based antepartum fetal testing. In Prenatal and Neonatal Medicine. New York, The Parthenon Publishing Group, 2000
- Druzin ML, Smith JF, Gabbe SG et al. Antepartum fetal evaluation. In Obstetrics: Normal and Abnormal Pregnancies. 5th edition, Churchill Livigstone, an imprint of Elsevier Inc. 2007
- Stanton C. Steps towards achieving skilled attendance at birth. Bulletin of the World Health Organization 2008;86:242
©
Le Centre pour la Santé et Éducation des Femmes
|