在贝塞斯达系统-概况 WHEC实践公报和临床管理准则卫生保健提供者。所提供的教育资助妇女的保健和教育中心( WHEC ) 。 乔治尼古拉巴被普遍认为是细胞病理学的父亲和在1928年描述癌细胞在阴道涂片检查。 在美国社会的细胞学( ASC )计划,有组织的在1953年汇集病理学家,技术人员,并致力于推动医生的临床应用细胞学检查。 在20世纪50年代文学的细胞学开始扩散。 1961年,利奥波德科斯,一个不知疲倦的工作者在各个阶段的细胞病理学的一个里程碑文字出版,诊断细胞学和组织学的基础,目前已进入第四个版本。 到了80年代, DNA的测定,流式细胞仪和细胞图像分析开始,以提高诊断的准确性的细胞病理学。 贝塞斯达会议第一次会晤于12月12-13 , 1988年在马里兰州(美国)在国家卫生研究院( NIH )审议报告方法妇科细胞学有意义的诊断术语。 1988年至1991年,该贝塞斯达系统公司( TBS )命名物化的细胞学报告在美国,欧洲,亚洲和拉丁美洲。 今天都脱落和穿刺活检细胞学检查已获得广泛接受。 缩写: 不明 -非典型腺上皮细胞的意义
激酶 -非典型角化
子囊 -不典型鳞状上皮细胞的意义
病变 -宫颈上皮内瘤变
人乳头状瘤病毒 -人乳头瘤病毒
白介素 -鳞状上皮内病变
病变 -高级鳞状上皮内病变
LSIL -低度鳞状上皮内病变
T型区 -转换区
TBS电视台 -的贝塞斯达系统 格式:贝塞斯达系统公司( TBS ) 在TBS的格式和他们的适当使用主要集中在本文件( 1 ) 。 标本充足和术语及其澄清中详细讨论: - 标本充足
- 描述诊断
- 上皮细胞异常
- 腺上皮细胞
- 子宫内膜细胞(良性,绝经后)
- 不明-非典型子宫内膜细胞及宫颈细胞不典型
- 腺癌
- 其他恶性肿瘤
- 荷尔蒙的评价
1 。 标本充足: 据TBS的四个要素构成是否有足够的样本和样本令人满意的评价是一个与所有下列内容: - 病人和标本鉴定
- 有关临床资料
- 技术解读
- 细胞组成和取样的转化区
充足的细胞有关的内容定义为:鳞状上皮细胞覆盖超过10 %的滑面及转化区( T型区)组成的细胞至少有两个组保存完好的宫颈腺体和/或鳞状化生细胞每一组组成的至少有五名细胞( 2 ) 。 萎缩涂片, T型区的细胞是不是必要的,因为化生和子宫颈细胞可区分parabasal细胞。 分析充足的因素首先是临床医生和收集过程:可视化的宫颈癌与适当的采样和适当的幻灯片准备。 是否有足够的标准被视为最初试图建立一个更加规范的做法。 下面的解释说明( 3 ) : - 令人满意的- "玷污了高,但并非100 %检测的可能性显着宫颈上皮异常。经过至少连续三年每年令人满意正常涂片的风险错过异常极低" 。
- 令人满意的,但有限的- "玷污使有用信息的地位,宫颈,但根据目前的知识,是有些不太可能检测宫颈上皮异常或准确地显示出的性质或严重程度的损害" 。
- 不能令人满意的- "是不可靠的涂片检测宫颈癌或前驱病变诊断的存在或不存在的上皮异常不能给予" 。
一般分类: 这部分贝塞斯达系统公司( TBS )最初包括协助分流报告的辅助人员。 分类由三部分组成:在正常范围,良性细胞的变化,上皮细胞异常。 描述诊断包括炎症和修复过程和荷尔蒙评价,以及病变的鳞癌和腺上皮细胞。 2 。 描述诊断: 良性细胞变化 -它提供的诊断生物体可确定细胞学具有高特异性。 承认固有的局限性与查明这些病原体通过光镜和这种结果的报告应与合格的词组,如:生物体形态符合念珠菌种,放种,单纯疱疹改建。 被排除在外,因为衣原体的低精度的这一评价。 人乳头瘤病毒( HPV )相关的变化所描述的"上皮细胞异常。 " 无功/修复变化 -这一类别包括良性细胞变化的反应的反应等因素,炎症,辐射或宫内节育器。 它包括修复的变化,或"典型的修复" ,这可被视为在鳞癌或腺上皮,通常存在炎症。 无细胞变化与萎缩和炎症或萎缩性阴道炎已添加( 4 ) 。 看到图片如下: 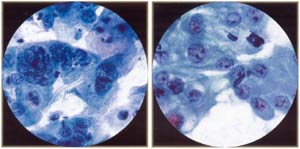 | 无子宫颈细胞。 注温和hyperchromasia ,多形性, multinucleation和核仁在某些细胞。 Multinucleation不应被误认为是病毒的影响(缺乏特点毛玻璃染色疱疹。 ) | 无功/修复宫颈细胞。 修复过程的特点是无"异形" (扩大,核仁,多形性) ,但区别于癌症有序,有凝聚力的团体,苍白的染色,以及缺乏肿瘤素质。 核分裂,通常worriesome功能子宫颈细胞中可以看出修复。 |
3 。 上皮细胞异常(鳞状细胞) : 这部分包括子囊, LSIL ,病变和鳞状细胞癌。 非典型鳞状细胞意义(子囊) -诊断子囊限于这些案件中的细胞变化超过归于良性,反应过程,但低于最终诊断中sIL 。 诊断不应被用于其他定义的良性炎症或癌前进程。 诊断应采用其他方式确定的良性炎症或癌前进程。 诊断应进一步合格的,在可能的情况下,以说明是否反应过程或南港青睐。 角化过度,角化和角化不良的描述中已经采用不一致在过去并没有包括在TBS的术语( 5 ) 。 子囊是指定的细胞轻度核异常,这是没有明确区分要么被动/修复细胞或LSIL 。 这些细胞表现出改建无论是在太小了一定程度,或在极少数细胞来解释为LSIL 。 子囊是诊断排除cytopathologic的研究结果,即没有充分明确允许一个更具体的诊断。 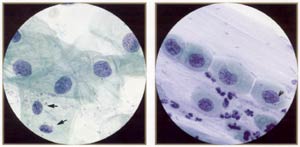 | 鳞状异型(子囊) 。 比较非典型细胞与正常细胞intennediate领域中(箭头) 。 非典型原子核是扩大( -2 〜 3次或更多的大小正常intennediate核) ,通常略有hyperchromatic 。 核膜光滑或微不规则,染色质优良且均匀分布,无颗粒。 请注意,细胞质的非典型细胞往往是细弱,像正常的成熟细胞。 | 非典型鳞状上皮化生(学会) (子囊) 。 学会是一个困难的诊断:原子核是非常微妙的异常,减少甚至比轻度异常(未成熟)化生不典型增生。 在鳞状异型,细胞核是扩大到各种70-120微米� 。 核膜光滑或仅略不规则,染色质优良且均匀分布,无颗粒。 |
鳞状上皮内病变(南港) -在"南港"类包括病毒的变化。 展览核细胞必须扩大以及界定,周明确划定的区域密集胞质环(挖空细胞) ;可能有核smudging和binucleation 。 相比之下,细胞没有扩大,但显示核周晕,角化,和/或multinucleation将被解释为良性。 低度鳞状上皮内病变( LSIL ) -就是我或轻度病变的不典型增生可能是与合格的,或者没有或与HPV的变化。 解释是基于细胞的核扩大到至少3次正常中间细胞,并增加核/质比。 表面和中间细胞,在床单或孤立普遍参与。 核轮廓可能会稍微不规则与hyperchromasia和/或污迹或颗粒,但分布均匀的染色质。 当罕见的异常细胞,这些都存在,可以报告的;一些细胞暗示LSIL 。 高鳞状上皮内病变(病变) -就是这两个变二或中度异型增生以及病变二以及变III或重度异型增生/独联体,可能是这样的资格。 改建更为明显的细胞病变,而不是LSIL 。 一般来说,前者更丰富,规模较小,更加成熟。 合胞体和离体细胞是较常见的多张。 核变化包括增加核/质比,更大的不规则的轮廓,并粗化和/或成群染色。 传统上,细胞病变小于三是来自病变二,或是孤立的显着扩大核和/或分为合胞体。 虽然病变亚型不需要TBS的区别只要有可能,建议。 鳞状细胞癌-它是细分角化或nonkeratinizing在贝塞斯达计划( 6 ) 。 标准既包括: ( a )孤立和合胞体形成恶性细胞的变化大小和形状, (二)核与不规则分布,粗质, (三) macronucleolie和( d )肿瘤素质。 共同的特点更是孤立的角化性癌,多形细胞密集, orangeophilic细胞质和细胞核不规则的轮廓,而更常见的nonkeratinizing肿瘤合胞体和macronucleoli 。 标本合胞体,但没有肿瘤素质可能会被误解为病变(宫颈上皮内瘤变三) 。 未分化的细胞类型,包括所谓的小细胞癌,都归入"其他恶性肿瘤。 " 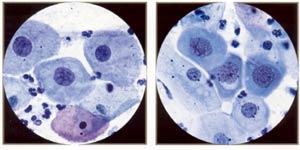 | 低度鳞状上皮inttaepithelial病变:轻度发育不良,成熟化生型(又名大细胞, nonkeratinizing发育不良) 。 注意中间酷似正常细胞,但细胞略有厚密。 然而,原子核是"大和黑暗" ,从120至210微米� (与35微米�的正常中间核) 。 | 高度鳞状上皮内病变:中度异型增生,未成熟化生(或干脆化生)类型。 注意相似普通不成熟鳞状上皮化生( parabasal大小细胞)的细胞核外的"大和黑暗" ( 120至210微米�比较wiili 50微米�正常化生核) 。 | 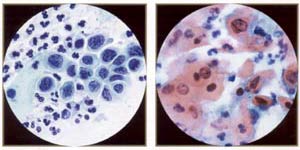 | 高度鳞状inttaepitheliallesion :重度异型增生, (非常不成熟)化生类型。 这是代表小细胞高核/质比例和不规则, " raisinoid "原子核。 注意薄边缘致密胞质(比较原位癌) 。 | 高度鳞状上皮内病变:角化性发育异常,又称多形性发育异常-一个很好的描述性用语高年级角化性病变。 | 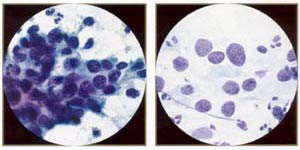 | 高度鳞状inttaepithelial病变:原位癌。 最具特色的功能是独联体存在的三维细胞胞总量很少,微妙的细胞质,丧失核极性,与异常核。 胞总量的独联体的重要形式的" hyperchromatic拥挤的群体。 " | 高度鳞状上皮内病变:原位癌。 由于微妙的性质,未分化的细胞,许多非典型裸核可能存在。 但是请注意,不是赤裸裸的核诊断本身的独联体国家。 | 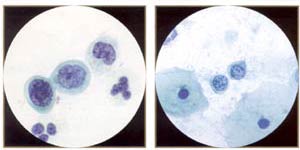 | 小,乏味,严重发育不良细胞表明非常不成熟化生不典型增生。 这些小细胞(比较中性粒细胞) ,表明重度异型增生(病变三,高档白介素) ,可很难被发现和难以区分良性不成熟化生甚至组织球。 注不规则, " raisinoid "原子核。 (油) | 小,乏味,恶性细胞。 尽管相当乏味的核染色质和顺利膜,这是完全恶性细胞从活检证实的侵袭性鳞状细胞癌的相同形态。 他们将很容易忽视的检查(例如可能的诉讼细胞) 。 |
4 。 腺上皮细胞: 这部分包括良性子宫内膜细胞,不典型腺上皮细胞的破坏意义(不明)来自要么子宫颈或子宫内膜细胞,腺癌(原产于endocervix ,子宫内膜,或外地区) 。 良性子宫内膜细胞 -良性出周期子宫内膜细胞被排除在TBS的,而那些从没有对绝经后妇女激素必须加以解释。 子宫内膜细胞时可能存在脱落的子宫下段的宫颈刷。 他们还可以看出,因为良性息肉或增生。 有时,但是,它们摆脱激素生产继发肿瘤的管子或卵巢。 非典型腺上皮细胞中的意义(不明) -的定义不明据TBS的是细胞显示或子宫颈或是子宫内膜的分化显示核异型性明显的反应超过或修复性变化,但缺乏明确的特点,侵入腺癌。 诊断应限定在可能的情况下说明是否细胞被认为是在子宫颈或子宫内膜来源。 非典型子宫颈细胞可能进一步根据subclassified是否反应或肿瘤进程青睐。 标准不典型子宫内膜细胞的分离是没有得到很好的界定,因此这一类没有进一步细分( 7 ) 。 非典型子宫内膜细胞 -细胞边界虐待的定义,并有可能成为空泡。 核的变化包括扩大, hyperchromasia ,并micronucleoli 。 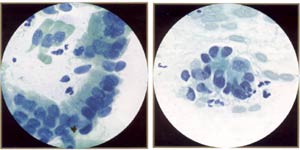 | 不明(非典型子宫颈细胞) 。 这些子宫颈细胞有些hyperchromatic ,拥挤,分层,功能,可以显示宫颈腺体瘤。 但是,这些细胞代表robal化生。 注意轮,而不是延长,细胞核和乏味,而不是粗糙,染色质。 还注意到纤毛细胞。 | 不明(非典型子宫颈细胞) 。 这些子宫颈细胞形成microacinar sttucture ,这一特点可能会建议子宫颈腺体瘤。 但是,这些细胞也代表输卵管上皮化生,与乏味,圆核。 |
5 。 腺癌: 非典型腺上皮细胞-细胞形态学比较
来源:关键问题的细胞病理学 与众不同
特征 | 无功 | LSIL | 病变 | 腺癌 | | 结构 | Monolayered | 拥挤 | 桩 | 多层 | | 细胞质 | 定义 | + / - | + / - | + / - | 核:
1 。 轮廓
2 。 染色质 | 平滑的
美好的 | 平滑的
褛 | 不规则
粗 | 不规则
成群 | | 核仁 | 宏观调控 | | + / - | 微/宏 |
6 。 其他恶性肿瘤: 该cytopathologist应提供具体的诊断,以便指导临床医师在进一步评估的病人。 这也包括小细胞癌,现在认为是神经内分泌肿瘤根据1994年世界卫生组织的分类,而不是变的鳞状细胞癌。 7 。 荷尔蒙的评价: 列入荷尔蒙在TBS的评价受到相当的辩论之前,插入分类。 这说明性诊断可以只适用于阴道涂片检查( 8 ) 。 由TBS的菜单上有三种可能的发言:试样符合时代和历史;或标本是不符合时代和历史;或荷尔蒙的评价是没有可能的,因为... 摘要: 术语的贝塞斯达系统正在越来越多地应用到报告在美国各地。 国际TBS电视台正在慢慢接受。 一个障碍,但是,是不一致的名称和组织之间的细胞学研究。 统一报告制度的细胞学分类如果全世界接受和使用,将有很大的好处,不仅要统一的解释,而且在交流信息,以供研究和流行病学研究的疾病。 参考文献: - Wright TC, Massad LS, Dunton CJ et al. 2006 consensus guidelines for the management of women with abnormal cervical cancer screening tests. Am J Obstet Gynecol 2007;197:346-355
- Cox JT, Schiffman M, Solomon D, ASCUS-LSIL Triage Study (ALTS) Group. Prospective follow-up suggests similar risk of subsequent cervical intraepithelial neoplasia grade 2 or 3 among women with cervical intraepithelial neoplasia grade 1 or negative colposcopy and directed biopsy. Am J Obstet Gynecol 2003;188:1406-1412
- ASCUS-LSIL, Triage Study (ALTS) Group. Results of a randomized trial on the management of cytology interpretations of atypical squamous cells of undermined significance. Am J Obstet Gynecol 2003;188:1383-1392
- Duggan MA. Cytologic and histologic diagnosis and significance of controversial squamous lesions of the uterine cervix. Mod Pathol 2000;13:252-260
- Crum CP. Symposium part 1: should the Bethesda system terminology be used in diagnostic surgical pathology? Int J Gynecol Path 2002;22:5-12
- Uterine Cervical Cytology. In Surgical Pathology; 9th edition. Editors: Rosai and Ackerman 2004. Publisher Mosby
- International Collaboration of epidemiological Studies of Cervical Cancer, Appleby P, Bernal V et al. Cervical cancer and hormonal contraceptives: collaborative reanalysis of individual data for 16,573 women with cervical cancer and 35,509 women without cervical cancer from 24 epidemiological studies. Lancet 2007;370-1609-21
- Moscicki A, Ma Y, Wibblesman C et al. Risks for cervical intraepithelial neoplasia 3 among adolescents and young women with abnormal cytology. Obstet Gynecol 2008;112:1335-1342
©
集中为女的教育与医学的处置
|