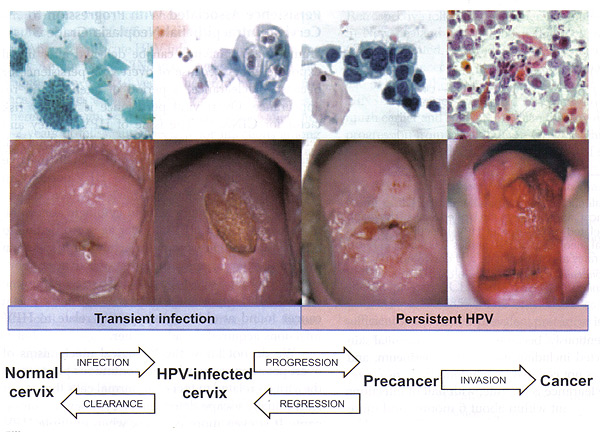
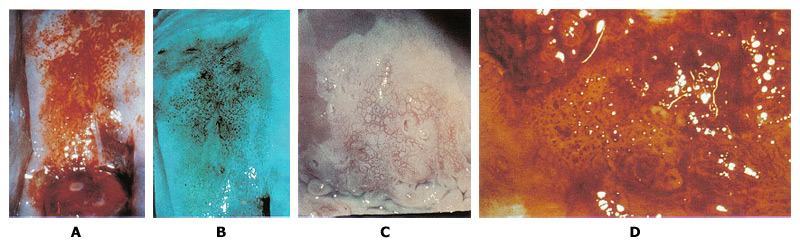
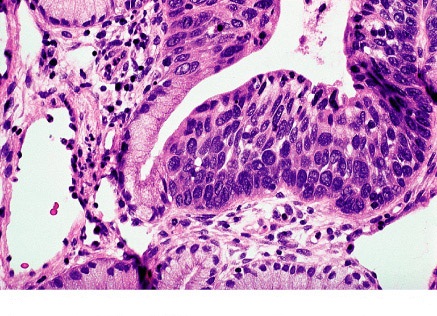
Prévention du cancer du col de l'utérus: Gestion High-Grade néoplasies du col Bulletin WHEC pratique et directives cliniques de gestion pour les fournisseurs de soins de santé. Subvention à l'éducation fournie par la santé des femmes et Education Center (WHEC). programmes de dépistage cytologique du col utérin sont associés à une réduction de l'incidence et la mortalité par cancer squameux et non épidermoïde invasif. Étant donné que les infections par le papillomavirus humain (HPV) peut entraîner un cancer du col de l'utérus, le dépistage et les programmes de diagnostic, y compris frottis de Papanicolaou (test Pap) et la colposcopie sont la norme de soins en Amérique du Nord. Comme plus de 80% des cancers du col de l'utérus pourraient être évités par un dépistage de routine, les États-Unis a clairement réussi à réduire les cancers liés au VPH avec la mise en uvre des programmes de dépistage du cancer du col de l'utérus. Dans les pays en développement, où la mise en uvre des programmes de dépistage du cancer peut être difficile, le taux de cancer du col de l'utérus sont dignes de mention. Par exemple, il ya eu 87.466 cas de cancer du col de l'utérus dans le monde développé en 2007 par rapport à 473.430 cas dans le monde en développement (1) . Cependant, malgré le fait que le dépistage soin peut aider à réduire le taux de cancer du col de l'utérus, des améliorations dans le triage des frottis de Papanicolaou anormaux sont encore nécessaires dans le monde entier. Le système de triage cytologique et histologique des anomalies cervicales est souvent en cours de révision; l'examen proprement dit colposcopique est moins souvent en cause. Parce que seul un petit pourcentage de la dysplasie cervicale évolue vers le cancer, la recherche est dirigée vers le développement de méthodes alternatives pour identifier les patients à haut risque de progression de la maladie. Des améliorations devraient être axée sur la reconnaissance des caractéristiques à haut risque au cours de la colposcopie, et bien identifier les patients à risque de progression de la maladie au cours de la période de suivi. Le but de cette revue est de discuter de la gestion actuelle et résumer les recommandations pour la gestion de haut grade néoplasie cervicale (CIN 2, 3 +). Domaines dans lesquels des améliorations peuvent être faites dans la reconnaissance des caractéristiques de risque élevé au cours de la colposcopie sont également discutés. Une fois la technique colposcopique est améliorée, la précision de détection du risque élevé augmente les maladies précancéreuses. Cancérogènes ou «à haut risque" virus du papillome humain (VPH à risque élevé) d'essai est devenue la norme mondiale de triage pour les femmes avec cellules squameuses atypiques de signification miné (ASC-US) et de la cytologie est désigné comme un stand-alone de suivi en option un certain nombre de post-colposcopie et des scénarios post-traitement prise en charge clinique. Adénocarcinome in situ - AIS Le taux moyen de rapports de qualité intra-lésion élevé (HSIL) dans les laboratoires des États-Unis est de 0,7% (2) . Le taux de HSIL varie avec l'âge. Le résultat de cytologie de HSIL comporte un risque élevé de maladie cervicale importante. La prévalence des pics CIN3 entre les âges de 25 ans et 30 ans, et la progression vers le cancer prend généralement au moins une décennie de plus (3) . Sévère néoplasies intraépithéliales cervicales de 3 (CIN3) est presque toujours causée par HPV à haut risque, et les femmes sont généralement HPV à haut risque positif pour plusieurs années avant qu'un diagnostic CIN3. Cependant, aucun test n'a une précision de 100%, et le test HPV ne fait pas exception. La clé de l'élaboration de directives efficaces pour la gestion des anomalies du col utérin est de distinguer le vrai précurseurs du cancer du col de bénigne anomalies cervicales précancéreuses avec un potentiel d'une manière rentable. Autant que 28% des femmes avec des lésions intra-épithéliales de grade cytologique-bas (LSIL) CIN2 ou CIN3 port, environ les deux tiers de ce qui est identifié par une colposcopie (2) . À haut risque HPV de types 16 et 18 sont responsables de 70% des cas carcinome épidermoïde et 86% des adénocarcinomes (2) . C'est disproportionnées pour les CIN2 et CIN3 avec seulement environ 50% des lésions sont associées au VPH de types 16 et 18. Infection persistante au VPH et la néoplasie intraépithéliale cervicale de 3 (CIN3) permettent d'accumuler des mutations aléatoires qui peuvent éventuellement mener à un cancer. Lorsque des mutations se produisent dans les cellules normales, la cellule régule positivement l'expression des protéines de réparation de la mutation ou précipiter l'apoptose. types à haut risque du virus HPV produire des protéines qui inhibent ce processus, permettant aux cellules de vivre en dépit de mutations. Dans le pire des cas, ces cellules continuent à croître et à muter, formant une tumeur maligne au cours de nombreuses années qui envahit la membrane basale. L'administration prophylactique de vaccins contre le VPH prévient efficacement le développement de CIN1, 2, 3, et l'adénocarcinome in situ (AIS). Chez les patients qui sont tous révélés négatifs pour les types de vaccin contre le VPH au cours de l'administration de la dose de vaccin-3, la protection contre les lésions de haut grade du col utérin (CIN 2 et 3) et AIS se situait entre 97% et 100% à 3 ans (3) . La vaccination est également efficace pour éliminer le développement des verrues génitales et CIN1, qui sont causés par des types de VPH à risque faible 6 et 11 (3) . En outre, la vaccination semble offrir une protection croisée, c'est à dire, une protection partielle contre l'infection par les HPV de types liés à 16 ou 18, comme à risque élevé types 45, 31, 33, et 52 (4) . Deux vaccins efficaces contre le VPH sont disponibles dans le commerce. Les comparaisons directes concernant regardant les résultats cliniques ne sont pas disponibles, mais des différences importantes dans l'immunogénicité et de protection croisée entre les produits sont susceptibles. Le VPH est l'infection sexuellement les plus courantes acquise dans le monde. De nombreuses études naturelles (5) ont démontré que jusqu'à 50% des jeunes femmes sexuellement actives aux États-Unis auront des résultats positifs pour le VPH dans les 36 mois suivant leur premier rapport sexuel. Les infections récurrentes sont aussi communs. Par conséquent, les données de prévalence indiquent que jusqu'à 57% des adolescentes sexuellement actives aux États-Unis en un point quelconque dans le temps sont infectées par le VPH (3) . Les effets cytopathiques de VPH peuvent être détectés par le test de Pap. études d'histoire naturelle des adolescents atteints de l'infection montrent nouvellement acquis que le VPH HPV est généralement indétectable après une moyenne de 8 mois. Dans la plupart des patients adolescents avec un système immunitaire intact, la plupart des infections au VPH se résolvent dans les 24 mois (5) . La régression spontanée des CIN 2 et CIN 3 est également associée à la clairance virale, mais il se produit rarement. La durée de positivité HPV est plus courte et la probabilité de dégagement est plus élevé chez les femmes plus jeunes (5) . La présence de VPH à risque élevé est un marqueur du risque de diagnostic de CIN2, 3 +, seulement 1 sur 10 à 1 dans les infections à HPV 30 sont associés avec des résultats anormaux cytologie cervicale, avec une proportion encore plus faible associée à CIN2, 3 + (6) . Parmi les femmes ayant des résultats négatifs d'un test de cytologie et HPV résultat positif, seulement 15% ont une cytologie anormale dans les 5 ans (6) . Toutefois, VPH à risque élevé est nécessaire pour le développement et l'entretien des CIN3. Persistants VPH à risque élevé est une condition nécessaire mais non suffisante pour le développement de presque tous les types de cancer invasif du col utérin. Inversement, le risque de cancer du col de l'utérus chez les femmes qui n'ont pas de port oncogéniques HPV est extrêmement faible (<1%). Le VPH plus haut risque est présent et le plus patient, le plus grand risque de CIN. Lorsque le VPH est présent, le tabagisme double le risque de progression vers CIN3 (7) . Bien que l'expression de la présence de HPV CIN peut se produire dans les mois de l'acquisition virale, l'évolution dans le temps de CIN3 aux moyennes cancer invasif entre 8,1 ans et 12,6 années (7) (8) . La lenteur de ces changements chez les femmes immunocompétentes signifie que les estimations précises du risque de progression à long nécessitent des périodes de suivi. Peut-être plus pertinentes pour la pratique clinique sont des estimations de la régression à l'état normal. Une revue de la littérature de 1950 à 1992 a noté le risque de régression à 60% pour les CIN1 et 40% pour les CIN2 (7) . Les étapes dans la carcinogenèse du col utérin: A l'exception de très rares cas HPV-négatif, le cancer du col se pose via clairement les mesures nécessaires - une infection aiguë par le VPH de type carcinogène (s), la persistance virale (plutôt que la clairance) liée au développement de lésions précancéreuses du col de l'utérus, et l'invasion. Il ya trois pics importants de l'histoire naturelle du VPH et le cancer du col de l'utérus (9) - l'âge auquel les pics se produisent varient selon les régions, et peut être programmé pour l'âge moyen au premier rapport sexuel pour cette région, parce que l'infection HPV » déclenche l'horloge "pour les événements qui suivent. Un pic secondaire des lésions précancéreuses (CIN2 ici, y compris et CIN3) 5-15 ans plus tard (la date dépend de l'intensité du dépistage et le diagnostic des lésions précancéreuses), puis un de longue haleine pic ou un plateau au cours des décennies plus tard, les cancers invasifs. Le délai moyen entre l'incidence du VPH et le développement CIN3 est beaucoup plus courte que le temps entre CIN3 et la progression de l'invasion (10) . Notamment, les nouvelles infections chez les personnes âgées sont tout aussi susceptibles de dégager autant chez les jeunes femmes. En raison du temps total nécessaire pour passer de VPH et le cancer invasif du col utérin, les nouvelles infections acquises à un âge avancé ne contribuent guère au cancer du col utérin dans les populations. Manifeste la persistance virale est le facteur de risque pour CIN3. Les facteurs potentiels affectant la progression de VPH oncogène (28) : CIN3 sont habituellement dans la zone de transformation, la maladie la plus grave se trouve à la plus proximale (céphalique) l'étendue des lésions. CIN3 peut s'étendre dans le canal endocervical, en général une lésion unique; peut être situé à côté ou dans les lésions de bas grade, et varie en taille. Les grosses lésions ont tendance à corréler avec la sévérité de la maladie et le risque d'invasion occulte ainsi que le risque d'échec du traitement. Les descriptions qui suivent se réfèrent à l'aspect colposcopique des lésions CIN3 après l'application d'acide acétique. Marges: bien délimitées bords des lésions, souvent avec très contours droite, l'absence des marges géographiques, plumes, ou indistinctes. CIN3 coïncide souvent avec et peut être difficile à distinguer d'une plus grande lésion CIN2 ou CIN1. marges internes (des frontières) décrire les changements brusques dans la nature d'une lésion (s) que l'oeil bouge examiner radialement de l'extérieur vers intérieur (proximal) dans la zone de transformation (TZ). Une soi-disant "lésion à l'intérieur d'une lésion» ou «frontières à l'intérieur d'une frontière» est une caractéristique de la dysplasie de haut grade, à l'intérieur, lésion plus proximale étant plus sévère. Les lésions graves ont soulevé, roulé, ou peler les marges. Couleur: Distinct, plus dense acéto-blanchiment sont associées à des lésions de haut grade. lésions de bas grade contiennent une surface terne en raison de la densité nucléaire accrue et moins de réflexion de la lumière incidente. Enfin, un mat ou gris-blanc à huîtres couleur grise et un changement plus rapide et persistante acétique-blanc est une caractéristique clinique de CIN3. Vasculaires Patron: vascularisation est le meilleur prédicteur de la gravité des lésions, y compris la présence de l'invasion. Par exemple, CIN3 manque de motifs fins vasculaires typiques d'une lésion de bas grade. "Grossier" structures vasculaires (ponctuations, mosaïque, ou les deux), caractérisé par calibre supérieur et varié de navires; plus grande et variable distances intercapillaire; "ombiliquées" mosaïques, avec des ponctuations dans le milieu de la «tuiles» suggère CIN 3. structures vasculaires peuvent être frappante et visible, même à faible grossissement; structures vasculaires changer à mesure que les effets d'acide acétique de développer, puis disparaître. D'éminents et vaisseaux dilatés peuvent présenter des modifications acidophiles émoussé. Il est fréquent de manquer le cancer invasif ou CIN3 parce que l'il est attirée sur l'examen des modifications acidophiles et loin de les anomalies moins blanc de haute qualité. L'histologie des CIN3: Cellular anomalie de maturation s'étend dans le tiers supérieur de l'épaisseur de l'épithélium; membrane basale intacte. hyperchromatisme cellulaire et en particulier nucléaires et pléomorphisme; quelques mitoses peuvent être observées. La Reid colposcopique Index (RCI): Malgré sa précision douteuse RCI a été utile dans l'élaboration d'une empreinte colposcopique, et de déterminer où la biopsie. Bien empreinte colposcopique est basée sur une lecture subjective de l'aspect brut du col utérin, l'impression est traditionnellement évalués et ont déclaré utiliser un système de notation appelé le RCI. Le RCI considère 4 signes colposcopiques: la marge, la couleur, les navires, et coloration à l'iode. Chaque signe est marqué entre 0 et 2, avec 2 indiquant dysplasie avancée ou CIN3. Les scores sont additionnés, avec un nombre plus élevé d'être plus suggestif de la dysplasie. Une notation abrégée RCI a été récemment décrit et comporte 3 des 4 signes, en éliminant de Lugol coloration, qui a largement été exclus par colposcopistes (11) . Ce système de notation des tentatives pour normaliser la nature subjective des impressions. D'intérêt, des images numériques sont moins précises que les examens vivre colposcopique. Malheureusement, l'impression RCI est souvent en contraste avec les résultats de la biopsie et peut donc présenter un défi pour le traitement et le suivi. Le défi a trait à la faible sensibilité de la colposcopie impression: 74% et 90,7% respectivement (12) . De toute évidence, le nombre de biopsies, indépendamment de la RCI, augmente la sensibilité de la colposcopie dans l'identification des CIN3. En outre, même lorsque la dysplasie de haut grade est absent après une évaluation colposcopique d'un frottis de Pap HSIL, résection à l'anse identifie encore CIN3 dans un nombre important de dossiers susceptibles de parer colposcopie tous ensemble quand un test de Pap montre HSIL. De nouvelles techniques: Seul un faible pourcentage de progrès dysplasie cervicale et le cancer, la recherche est dirigée vers le développement de méthodes alternatives pour identifier les patients à haut risque de progression de la maladie. Le taux élevé de faux négatifs et de faux-positifs de test de Papanicolaou (test Pap) suggère seule la nécessité d'un complément au test Pap (peut-être en plus du test HPV) ou à l'évaluation pathologique de la biopsie guidée par la colposcopie pour améliorer la spécificité. Ce serait par conséquent contribuer à réduire les références pour le suivi colposcopie, parce que jusqu'à présent, la colposcopie est un moyen imparfait de prévision du risque. Dans une étude (13) il a été signalé que 60% des CIN1 lésions ont régressé, 10-15% ont progressé de CIN2-3, et seulement 0,3% ont progressé vers un cancer invasif. D'autres ont signalé que seulement 1,9% des femmes ayant des CIN1 développera un cancer au 1-2 ans. Manifestement, certains patients atteints de CIN1 sont à risque de progression et les méthodes de les identifier sont nécessaires (14) . Plusieurs méthodes pour prédire le risque sont actuellement à l'étude, et 3 de tels essais sont discutés ici: l'utilisation de p16, acide désoxyribonucléique (ADN) méthylation désoxyribonucléique, et la spectroscopie optique. Un gène suppresseur de tumeur, p16, est un régulateur du cycle cellulaire. Il ya eu plusieurs rapports de la surexpression de la p16 dans la dysplasie et du cancer du col de l'utérus, et p16 peut être utilisé pour améliorer la précision de diagnostic histologique de CIN3 (15) . La coloration est généralement marqué par le pathologiste à 0 (aucun), 1 ou plus, et 2 ou plus, selon le degré d'intensité. La sensibilité et la spécificité de p16 pour le diagnostic de CIN3 combinées dans le groupe sont de 96% et 83% respectivement (15) . En termes d'accord entre les pathologistes, l'ajout de p16 tests d'améliorer la concordance interobservateur dans le diagnostic histologique final. Bien que, rapporté à un coût-efficacité marqueur, un examen récent de la littérature a documenté les pièges en immunohistochimie et l'interprétation de p16 coloration dans ce cadre (16) . méthylation de l'ADN sert à faire taire la transcription de certains gènes. Dans certaines études récentes, les enquêteurs ont émis l'hypothèse que la méthylation de certains gènes dans la dysplasie cervicale peut indiquer un risque plus élevé de progression et le développement du cancer. Par exemple, la réduction au silence d'un gène suppresseur de tumeur, une molécule d'adhésion cellulaire, par méthylation de son promoteur, peut-être plus fréquemment observés dans le grade du col de dysplasie de haut et le cancer (17) . Dans une étude observationnelle de 171 patients, la méthylation est passée de 5% à 30% dans les lésions CIN3 et 83% dans les carcinomes épidermoïdes (17) . Enfin, les techniques de spectroscopie optique ont été développés et testés à l'aide dans l'amélioration de la précision diagnostique de la colposcopie. Spectroscopie optique est une méthode de diagnostic en temps réel qui peut être utilisé avec une colposcopie. Bien que la spectroscopie semble ajouter peu à la colposcopie, une étude (18) suggère que la spectroscopie pourrait servir de complément à une colposcopie. Cette technique a été signalé à être bien accepté par les patients et les fournisseurs, ainsi que rentable, bien que l'utilisation appropriée de cette technologie n'a pas encore été documentés et mis en uvre sur le plan clinique (18) . prélèvement endocervical peut être effectué soit avec endocervical brossage vigoureux ou par curetage endocervical traditionnels (ECC), avec une curette tranchante. Il n'est pas indiqué chez les patients enceintes. L'échantillonnage doit être effectué si les résultats ne sont pas satisfaisantes colposcopie ou si le traitement ablatif, comme la cryothérapie ou l'ablation laser, est envisagée. Dans les efforts visant à améliorer la sensibilité, de nombreux add colposcopistes prélèvement endocervical à la biopsie. Dans l'analyse des États-Unis LSIL Triage Study ASC (ALTS) de première instance, seulement 3,7% de 1119 a abouti à une colposcopie CEC anormale (CIN2>) vs 21,7% avec CIN2 ou plus sur une biopsie dirigée colposcopie (19) . La sensibilité de la biopsie est pensé pour améliorer avec l'ajout d'un CEC chez les femmes âgées de 40 ans. Par exemple, dans ALTS, le risque de ne pas détecter CIN2 ou plus en n'ayant pas exécuté ECC a été seulement 7 des 653 femmes (1,1%) dans tous les âges. Cependant, chez les femmes de 40 ans et plus, l'ajout d'ECC amélioré la sensibilité de détection de CIN2 ou plus. Chez les femmes de moins de 40 ans, 7 de 312 femmes (2%) avaient CIN2 ou plus sur ECC avec moins de CIN2 diagnostiqués sur biopsie. Cependant, chez les femmes de 40 ans ou plus, 3 des 23 femmes (13%) avaient CIN2 ou plus sur ECC avec moins de CIN2 diagnostiqués sur biopsie (19) . En d'autres termes, des personnes atteintes de CIN2 ou supérieure à la colposcopie initiale, seulement 10 de 253 ont été diagnostiqués par ECC seule: 7 chez les femmes de moins de 40 ans et 3 chez les femmes de 40 ans ou plus. Bien qu'il y ait une légère amélioration dans le diagnostic de CIN2 ou plus, avec l'ajout de l'ECC, il peut être difficile de justifier le rapport coût-efficacité de cette procédure. Chez les femmes avec ASC-H, HSIL, AGC ou les résultats de cytologie AIS, ECC doivent être considérés comme faisant partie de l'examen initial colposcopie. LLETZ est devenu l'instrument de choix dans les années 1990 et a acquis une formidable expérience aux Etats-Unis. Il semble être le traitement de choix actuel pour dysplasie de haut grade, même avec très peu de suivi. Beaucoup de médecins sont réticents à utiliser LLETZ chez les jeunes, les patientes nullipares parce que le col est petit et une quantité considérable de col de l'utérus peut être enlevé à cette procédure. artefact thermique, bien que présentés dans les séries au début de nombreux, est maintenant considéré comme marginal, (20) . Cela est probablement lié à la mise en puissance de l'équipement et des problèmes techniques tels que "décrochage". Les effets secondaires sont essentiellement secondaires à des hémorragies (initialement rapporté à 10% mais avec une expérience jugée dans la gamme de 1-2%). terme des effets secondaires à long-comme celles sur les taux de grossesse et les naissances prématurées sont similaires à celles de vaporisation au laser ou par électrocoagulation (22) . Conisation du col de l'utérus: Après la mesure de l'implication de l'épithélium du col utérin a été clairement délimitée par colposcopie, les limites de la base de la conisation du col utérin peut être déterminée. Une incision (la lame froide ou LLETZ) qui est certain, à tous les domaines anormale est faite dans l'exocol. Cette incision ne doit pas être circulaire, mais devrait tenir compte de l'excision de tous épithélium atypique. La profondeur de l'incision car elle va en s'effilant vers le canal endocervical doit être déterminée par la longueur du canal cervical et la profondeur soupçonnés d'être impliqués. Souvent, les limites ensemble de la lésion ont été visualisées et conisation très faible est suffisante. conisation n'a pas besoin d'être une procédure technique fixe pour tous les patients, mais elle doit toujours être personnalisée et consistent en l'excision adéquate de toutes les zones concernées. Saignement du lit cône peut généralement être contrôlé par électrocautérisation et en plaçant Monsel sur la base. L'utilisation de sutures Sturmdorf est probablement inutile dans la plupart des cas. Importants sténose cervicale, de l'incompétence du col utérin, ou la stérilité des facteurs col de l'utérus est complication rare. CIN2 est une anomalie de taille qui a nécessité un traitement classique. Une série d'études, y compris le procès ALTS, ont démontré que cette lésion peut avoir un taux significatif de la résolution (jusqu'à 40% chez les adultes) (8) . Ce taux de résolution est soupçonnée d'être plus élevé chez les adolescents. En 2006 lignes directrices de consensus de la gestion des CIN2, 3 chez les adolescents (20 ans et moins) et les jeunes femmes, en observation avec colposcopie et la cytologie à des intervalles de 6 mois jusqu'à 24 mois ou un traitement à l'ablation ou l'excision de la zone de transformation (21) . Lorsque CIN2 est spécifié, l'observation est préférable pour le patient adhérentes. Lorsque CIN3 est spécifiée ou si la confirmation colposcopie n'est pas satisfaisante, le traitement est recommandé. Si l'aspect colposcopique de l'aggravation de lésions, ou si la cytologie de haut grade ou colposcopie persiste pendant 1 an, une répétition est la biopsie s'impose. Le traitement est recommandé pour le patient avec CIN2 persistante, 3 par histologie pour une période de 24 mois. Si CIN1 est trouvé, l'observation continue est une option. CIN3 est une anomalie significative col de l'utérus. Malgré le fait que le cancer du col de l'utérus est très rare dans la population adolescente, l'histoire naturelle de CIN3 dans cette population n'a pas été examinée. La thérapie est recommandée pour toutes les femmes avec CIN3 (22) . Certains auteurs ont recommandé que l'excision être utilisé pour la gestion des confirmé par biopsie CIN3, en particulier pour les lésions de grande taille qui sont à risque accru d'avoir microinvasive ou occultes cancer invasif. Le type d'intervention doit être basée sur la géométrie de la lésion du col utérin, ainsi que les recommandations cliniques des prestataires de soins de santé. Une colposcopie seul examen identifie CIN2 + dans 53-66% des femmes avec HSIL, et CIN2 + est diagnostiqué chez 84-97% des femmes présentant des LLETZ (19) (23) . Traditionnellement, la gestion des résultats de cytologie HSIL s'est appuyée sur l'identification de la colposcopie CIN de haut grade, suivie d'un traitement lorsque les lésions sont trouvés. Cette stratégie s'est révélée être un grand succès dans la réduction des taux de cancer du col de l'utérus dans les pays développés. Parce que la colposcopie peut manquer un nombre important de CIN2, 3 lésions et la plupart des femmes avec HSIL finira par subir une procédure de diagnostic de l'excision, une stratégie unique-visite (voir et de traiter) est intéressante chez les femmes dont la fertilité future n'est pas un problème. Cette stratégie a été démontré que cela est possible et rentable (7) . Une procédure de diagnostic est également recommandé pour les femmes avec HSIL dans laquelle la colposcopie n'est pas satisfaisante, sauf chez les femmes enceintes. En raison de la précision limitée de la colposcopie en général et de la colposcopie classement particulier, l'évaluation de la colposcopie n'est plus nécessaire avant LLETZ immédiate. Néanmoins, la prudence suggère que la colposcopie est utile pour adapter l'excision à la taille de la lésion et les limites de la zone de transformation. Une considération importante avant le traitement devrait être de savoir si le résultat de cytologie de haut grade est due à une lésion vaginale. Un examen attentif du vagin à l'aide de 3 à 5% d'acide acétique peut révéler une lésion de haut grade du vagin. Dans ce cas, bien que le col de l'utérus n'a pas de lésion, le résultat de cytologie est correctement positive, et la maladie du patient peut être effacé avec la thérapie appropriée. Application de la solution de Lugol sur le col de l'utérus est controversée et souvent omis car il ajoute peu à l'examen. La valeur prédictive d'un résultat de cytologie HSIL est limitée, et certaines femmes avec HSIL ont CIN1, subclinique infections par le VPH sans lésions visibles colposcopie, ou même aucune maladie. La cytologie est l'interprétation subjective, et les femmes dont le diagnostic peut ne pas avoir HSIL HSIL. Dans une étude de la reproductibilité de la cytologie du col utérin, 27% des femmes avec HSIL ont été trouvés pour avoir LSIL sur l'examen de leurs lames, tandis que 23% avaient ASCUS, et 3% avaient des résultats négatifs (24) . Par conséquent, à la fois la possibilité de la maladie oubliée et le potentiel d'un traitement excessif doit être considérée, et de la gestion doit être individualisée en fonction des besoins du patient. Lorsque CIN2, 3 n'est pas identifiée histologiquement, soit une procédure de diagnostic de l'excision ou l'observation de la colposcopie et la cytologie à 6 mois et 12 mois est acceptable, à condition dans ce dernier cas que la colposcopie est satisfaisante et ECC est négatif. Si l'observation de la cytologie et la colposcopie est élu, une procédure de diagnostic de l'excision est recommandé pour les femmes avec les résultats de HSIL sur la cytologie répéter à l'une ou l'autre de 6 mois ou visite de 12 mois. Après 1 an d'observation, les femmes avec deux résultats consécutifs cytologie négative peut revenir à un dépistage de routine. L'ablation est inacceptable quand CIN2, 3 n'est pas identifié ou ECC histologiquement identifiés CIN de tout grade (22) . CIN3 est généralement considéré comme un précurseur du cancer, mais pas toutes les CIN3 va évoluer vers un cancer. Le risque de progression de CIN3 n'est pas clair parce que la plupart des experts considèrent le risque trop élevé pour justifier l'observation. Un diagnostic de la biopsie CIN3 peut manquer occultes cancer invasif et la progression apparente après un diagnostic de colposcopie biopsie peut manquer de refléter prévalents de cancer. CIN2, 3 lésions associées à HPV 16 génotype sont moins susceptibles de régresser, de même que ceux des femmes avec le HLA 201 phénotype (25) . L'importance de CIN2 n'est pas claire. Le risque de progression vers CIN3 et le cancer apparaît plus élevé pour les femmes atteintes de CIN2 que pour les femmes avec CIN1. Cependant, de nombreuses femmes atteintes de CIN2 aura régression de leurs lésions sans traitement. Aucun test acceptées sont disponibles à distinguer CIN2 qui reflète et exubérante infection par le VPH de celle avec un potentiel malin vrai. La coupure entre les CIN1 et CIN2 et CIN3 entre CIN2 et est arbitraire. En raison du risque de cancer associé à modérée CIN2, la décision des chefs de file dans la prévention du cancer du col utérin colposcopie et aux États-Unis a été de considérer le seuil CIN2 de traitement pour la plupart des femmes des États-Unis. Toutes les femmes enceintes avec HSIL devraient subir une colposcopie. L'objectif de la cytologie et colposcopie pendant la grossesse est d'identifier un cancer invasif qui nécessite un traitement avant ou au moment de la livraison. Toutefois, à moins que le cancer est identifiée ou suspectée, le traitement des CIN est contre-indiqué pendant la grossesse. CIN n'a aucun effet sur la femme ou le ftus, alors que les traitements cervicale visant à éradiquer les CIN peut entraîner la perte du ftus, l'accouchement prématuré, et l'hémorragie maternelle. ECC est contre-indiqué pendant la grossesse. La colposcopie pendant la grossesse peut être difficile en raison de l'hyperthermie col de l'utérus, le développement de premier plan normale modifications épithéliales qui simulent la maladie préinvasives colposcopie, obscurcissant le mucus, de saignements de contact, prolapsus des parois vaginales, et des saignements après la biopsie. La biopsie est important si l'impression colposcopie est de haut grade, surtout dans les anciennes femmes enceintes à risque élevé de cancer invasif. Une fois que le cancer a été exclue, le traitement du col utérin peut être différé jusqu'à l'accouchement. CIN2, 3 progresse rarement vers un cancer invasif pendant les quelques mois de la grossesse. Pour ces raisons, l'observation des femmes enceintes semble une approche sûre et raisonnable, à condition cancer a été écartée. les femmes VIH-positives et atteintes de CIN2 CIN3: Le traitement standard ablative ou excision est recommandé pour les femmes qui sont séropositives ou atteintes de CIN2 CIN3 documentée, indépendamment de la charge virale VIH. Un traitement efficace de la CIN exige un contrôle immunologique de la suppression de HPV pour éviter la récurrence (7) . Les femmes qui sont VIH-positifs ont de la difficulté de compensation contre le VPH, et sont donc un risque accru de récidive de la maladie en relation directe avec leur niveau d'immunosuppression. Traitement des CIN doivent être poursuivis malgré des taux de récidive élevé (supérieur à 50% le taux de récidive après un traitement standard), car il peut effectivement interpréter la progression vers un cancer invasif (26) . Les femmes qui sont séropositives semblent également plus susceptibles d'avoir des marges chirurgicales positives, ce qui peut contribuer à des taux de récidive a augmenté (26) . Parce que des études récentes signalé une plus faible prévalence de la maladie de haut grade et de l'ADN du VPH positivité chez les femmes immunodéprimées, les lignes directrices de 2006 de consensus recommande que la gestion de ces conditions être similaire à celle dans la population générale. Le rôle de la thérapie antirétrovirale hautement active dans la gestion des lésions précancéreuses du col de l'utérus reste incertaine. Par conséquent, CIN2 et CIN3 devraient être traités de la même chez les femmes qui sont VIH-positifs indépendamment de leur utilisation de la thérapie antirétrovirale. Dans cette analyse (29) de modèles de covariance, de base des scores plus élevés, le jeune âge, niveau d'éducation plus élevé, des revenus plus élevés, et les anciens, par opposition à des usagers de drogues jamais, mais pas le statut VIH, ont été associés à l'amélioration des connaissances. Femmes à risque élevé de compréhension du cancer du col utérin et le VPH s'est améliorée, mais reste l'écart (29) . Amélioration est la plus faible pour les femmes à faible revenu et les moins instruits. L'hystérectomie en l'absence d'autres indications, telles que des saignements anormaux ou léiomyomes utérins, n'est généralement pas nécessaire. Toutefois, une indication est chez un patient présentant une maladie récurrente lorsque le col résiduel est trop faible pour permettre conisation répéter en toute sécurité sans risque de blessure de la vessie et du vagin. Une excision répéter diagnostic ou l'hystérectomie est acceptable pour les femmes avec un diagnostic histologique de CIN2 persistante ou récurrente, 3. Si l'excision est indiqué, il doit être effectué (si possible) avant l'hystérectomie pour exclure un cancer invasif. Si l'hystérectomie est effectuée, le choix de la voie vaginale ou abdominale doit être dicté par d'autres indications, telles que l'expérience du chirurgien et les caractéristiques des patients et des préférences. Les recommandations suivantes sont basées sur des preuves scientifiques et cohérente et de bonnes opinions d'experts pour la gestion clinique des patients atteints de la cytologie cervicale anormale (27) : L'amélioration de la sensibilité du dépistage cytologique, avec l'ajout du test HPV, pourrait conduire à un grand nombre de saisine de la colposcopie. Cependant, la technique même de la colposcopie doit encore être améliorée. Bien que le protocole de test de Papanicolaou combinés et colposcopie manquent rarement un carcinome épidermoïde, il ya des préoccupations exprimées récemment un grand nombre de colposcopie inutiles et les procédures de suivi sont en cours d'exécution pour les maladies à faible risque. Des améliorations devraient être axée sur la reconnaissance des caractéristiques à haut risque avant la colposcopie, d'identifier correctement les caractéristiques de risque élevé au cours de la colposcopie, et bien identifier les patients à risque de progression de la maladie au cours de la période de suivi. Les domaines dans lesquels nous pourrions améliorer la reconnaissance des caractéristiques de risque élevé au cours de la colposcopie sont identifiés dans cette revue. Actuellement, le meilleur moyen d'identifier les lésions digne de la biopsie incluent la visualisation adéquate du col de l'utérus en utilisant des méthodes pour réduire l'anxiété, la douleur et des saignements, ainsi que la mise à jour les éléments de preuve quant à l'exactitude de l'acide acétique et / ou la solution de Lugol dans le cadre colposcopique . La sensibilité de la colposcopie pour l'identification des CIN3 répandue a été estimée entre 60% et 80%. Il est démontré qu'une meilleure performance dans la détection des lésions précancéreuses est la prévalence liée au nombre de biopsies prélevées plutôt que l'expérience de colposcopiste. Le diagnostic de CIN3 comporte un risque de cancer du col de l'utérus en développement au cours des 9-12 prochaines années dans environ 12-36%. Contrairement à CIN1 et CIN2, la possibilité de régression spontanée, même chez une femme immunocompétents, est faible. Pour cette raison, CIN3 doivent être traités soit par une procédure d'ablation ou une conisation excision du col. efforts de prévention du cancer du col utérin doit être adaptée aux ressources disponibles dans chaque région, et la tolérance locale pour le risque résiduel, sachant qu'aucun programme permettra d'éviter tous les cas. Dans les pays riches s'efforcent de taux plus bas de cancer du col utérin, comme aux États-Unis, le défi consiste à utiliser les nouvelles technologies, mais pour éviter des interventions excessives et à un surtraitement. À l'heure actuelle, le VPH est approuvé comme traitement d'appoint à la cytologie, réalisée chez des femmes 30 ans et plus. Le lourd fardeau du cancer du col est dans les régions à faibles ressources. L'avènement de la très faible coût, précise tests HPV a finalement abouti à une possibilité pratique de l'extension de dépistage durable une ou deux fois par la durée de vie aux pays pauvres. Remerciements: nous remercions Bradley J. Monk, MD FACS FACOG, Division de l'oncologie gynécologique, Département d'obstétrique et de gynécologie, Comprehensive Cancer Center, Creighton University School of Medicine à St. Joseph's Hospital Medical Center et, un membre de soins de santé catholiques de l'Ouest , Phoenix, AZ (USA) pour les opinions d'experts et la préparation du manuscrit. Financement: La série sur le cancer du col de prévention a été financée par WHEC Initiatives pour la santé mondiale. Ce programme est entrepris avec les partenaires de la santé des femmes et Education Center (WHEC) afin d'éliminer / réduire le cancer du col de l'utérus à travers le monde. Contactez-nous si vous souhaitez contribuer et / ou se joindre aux efforts. | |||||||||||||||||||||||||||||||||||||||||