El cáncer de mama Evaluación de RiesgosWHEC Boletín de la práctica y pautas clínicas de gestión de los proveedores de atención médica. Educación subvención concedida por la Salud de la Mujer y el Centro de Educación (WHEC). la biología del cáncer de mama es un tema de intensa investigación, y ha habido avances enormes en los últimos años. conocimiento científico en la biología del receptor de estrógeno ha llevado a importantes avances en materia de prevención dirigidas al estrógeno y la quimioterapia. El aumento de la densidad de mama se ha convertido en un factor de riesgo dominante, detectables y modificables para el desarrollo posterior de cáncer de mama en las mujeres. Los factores que aumentan el riesgo de una mujer más madura de cáncer, como la densidad de la mama, se pueden identificar en la mediana edad. Mejora de las técnicas de imagen, como la mamografía digital y la RM, se puede implementar de manera efectiva en más pequeño grupo de mujeres de alto riesgo para llegar a una relación más equilibrada y adecuada de no sólo los costos-efectividad, sino también daños a las prestaciones. Es prudente no confiar en la mamografía para "resolver" el problema de la detección temprana del cáncer de mama. evaluación de riesgo de cáncer de mama es un aspecto rutinario de la salud de las mujeres, y 3 modelos están disponibles para ayudar a los médicos a realizar esta tarea: Gail, Claus, y Tyrer Cuzick. Un cuarto de herramientas - y cada vez más común son las pruebas genéticas, que puede ser una pieza importante de la evaluación del riesgo genético para algunos individuos. Los modelos disponibles para los clínicos para evaluar el riesgo de una persona de desarrollar cáncer de mama puede producir una amplia variedad de cálculos, y los médicos deben comprender las limitaciones de cada modelo a elegir el modelo más apropiado para su paciente. El propósito de este documento es discutir la aplicación clínica de las distintas herramientas disponibles para evaluar el riesgo de una mujer por cáncer de mama y aplicar en la práctica clínica. Este examen también se ofrece un examen exhaustivo de la importancia de la densidad de la mama como factor de riesgo predominante para el desarrollo del cáncer de mama, destacando el papel que la genética y las hormonas juegan en el mantenimiento de la densidad mamaria en mujeres posmenopáusicas. Las investigaciones futuras se pueden dirigir a la detección de enfermedades preexistentes (por ejemplo, mutaciones genéticas) que ponen a las mujeres en situación de riesgo para los cánceres más agresivos. Recomendaciones para las pruebas genéticas son revisados aquí, con especial hincapié en los componentes del consejo genético, la identificación de los individuos, y la interpretación de resultados de la prueba. Antecedentes:riesgo de por vida de cáncer de mama para la mujer promedio es de aproximadamente 12% (1) . Los factores de riesgo para el cáncer de mama están bien descritos. El uso de hormonas exógenas (estrógeno y progesterona) son conocidos por aumentar el riesgo, los factores hormonales y endógenos tales como la edad de la menarca, la menopausia, y el primer parto se asocian con un ligero, pero significativo, incremento en el riesgo de cáncer de mama. Los factores ambientales, como la dieta y el consumo de alcohol, aunque no se entiende bien, también se asocian con el riesgo de cáncer de mama. Después de haber tenido una biopsia de mama, y sobre todo una biopsia que demostró hiperplasia atípica o neoplasia lobular, se asocia con un riesgo significativo de cáncer de mama (2) . Una historia familiar positiva de cáncer también sugiere un componente genético en el riesgo de una persona. Muchos de estos factores se han incorporado en los modelos discutidos a continuación. La mama está compuesta por tres tejidos principales - grasa, fibra / tejido conjuntivo y tejido epitelial. Diferencias en la cantidad relativa de estos tejidos resultado de la variabilidad entre individuos en el aspecto radiológico de la mama en la mamografía. La grasa es radiolúcido y se ve oscura en la mamografía, mientras que el epitelio y el tejido conectivo son radio-densa y tiene una tonalidad clara en la mamografía. la densidad mamográfica de mama (MBD) refleja la apariencia del seno en la mamografía y se indica la proporción relativa de radiográficamente densos, es decir, blanco o claro las áreas de la mama. El aumento de la densidad mamaria se asocia con un mayor riesgo de cáncer de mama independientes de la mayor dificultad de lectura de una mamografía (3) . Las mujeres blancas tienen mayor riesgo de desarrollar cáncer de mama que las mujeres negro (negro, aunque las mujeres diagnosticadas con cáncer de mama tienen más probabilidades de morir de la enfermedad). Otros factores de riesgo para el cáncer de mama han sido identificados o propuestos que no están incluidas en el riesgo de cáncer de Herramienta de evaluación por varias razones: porque la evidencia que estos factores contribuyen al riesgo de cáncer de seno no es concluyente, porque los investigadores no pueden determinar si estos factores se agregan información útil a los factores ya en el modelo, o porque los datos sobre otros factores de riesgo no estaba disponible en los datos de investigación utilizado para desarrollar el modelo. Dichos factores de riesgo son: edad de la menopausia, el uso de píldoras anticonceptivas, un alto índice de masa corporal, una dieta alta en grasas, alcohol, exposición a la radiación, y los contaminantes ambientales. Recientemente publicó un estudio indica que la densidad del tejido mamario, medida a partir de las mamografías, se puede añadir información útil, pero los modelos de riesgo con la medición de la densidad del tejido mamario todavía necesitan ser validados con estudios independientes adicionales (3) . La investigación también indica que otros factores de riesgo, como el uso de terapia hormonal, podría mejorar la herramienta. Introducción:El riesgo de cáncer de herramienta de evaluación fue desarrollado para las mujeres en los Estados Unidos la población en edad 35 años o más (4) . No se debe utilizar para las mujeres con un diagnóstico previo de cáncer de mama, las mujeres expuestas a la radiación de mama para el tratamiento del linfoma de Hodgkin, o las mujeres que residen en o sobre los recién emigrado de, las regiones con bajo riesgo de cáncer de mama, como la China rural o Japón . Más de métodos precisos de los proyectos de riesgo pueden estar disponibles para las mujeres con determinadas mutaciones identificadas raras, como alteraciones en el gen de predisposición de cáncer de mama BRCA1 y BRCA2. El riesgo de cáncer de herramienta de evaluación fue desarrollada y ha sido validado en poblaciones compuestas principalmente de las mujeres blancas no hispanas. Se necesita más investigación para validar o refinar el modelo para otros grupos raciales y étnicos. El riesgo de cáncer de herramienta de evaluación es un programa de computadora que fue desarrollado por científicos del Instituto Nacional del Cáncer y el Nacional de Cirugía Adyuvante del Seno y del Intestino (NSABP) para ayudar a los proveedores de atención médica en la discusión de riesgo de cáncer de mama con sus pacientes de sexo femenino. La herramienta permite que un profesional de la salud para proyectar estimación individual de una mujer de riesgo de cáncer de mama en un período de cinco años de tiempo y durante su vida y se comparan los cálculos de la mujer de riesgo con el riesgo promedio para una mujer de la misma edad. El riesgo de cáncer de Herramienta de evaluación se puede encontrar en: http://www.cancer.gov/bcrisktool . Comprensión de los factores de riesgo:Aunque cada uno de estos modelos proporciona un corto y el riesgo a largo plazo, el uso de riesgo de por vida permite la comparación de las estimaciones del riesgo generado por cada modelo. La comprensión de las limitaciones de cada modelo permitirá al clínico a tomar el modelo más apropiado para evaluar el riesgo y el asesoramiento de una mujer en una situación dada. Para obtener información para ayudar a los pacientes a entender su riesgo de cáncer de visita http://understandingrisk.cancer.gov . Este sitio web interactivo le ayudará a sus pacientes a tomar decisiones informadas acerca de cómo reducir su riesgo. El modelo de Gail:Este modelo incorpora (5) :
Riesgo relativo de desarrollar cáncer de mama
Para las mujeres con 0 o 1 familiar afectado, los riesgos aumentan con la edad a la primera de nacidos vivos. Para las mujeres con dos o más parientes de primer grado, disminuir los riesgos con la edad al nacimiento vivo en primer lugar. Este modelo no tiene en cuenta los antecedentes familiares de parientes que no sean la madre y su hermana. Es importante destacar que el modelo de Gail no tiene en cuenta la historia de la familia paterna del cáncer de mama. Este modelo predice el riesgo de cáncer de mama en 5 años o la esperanza de vida. El nuevo modelo se puede utilizar para proyectos de riesgo de más de 5, 10, 20 y 30 años de intervalo. El nuevo modelo predice un mayor riesgo que el modelo anterior en las mujeres con alta densidad de la mama, y los análisis previos indican que el nuevo modelo había modestamente mayor precisión (6) . Estudios independientes de validación se necesitan antes de que este modelo debe ser utilizado para el asesoramiento, y antes de hacer un cambio permanente en el riesgo de cáncer de Herramienta de Evaluación. El modelo de Claus:Esta factores en el cáncer de mama en la historia hasta 2 de primera y / o segundo grado o parientes maternos y paternos la edad en que estas personas fueron diagnosticadas con cáncer de mama (7) . Esta información se utiliza para calcular el riesgo basado en la edad presente y el riesgo de por vida. riesgo de por vida de cáncer de mama basado en la historia de la familia: Claus modelo (8)
El modelo Tyrer-Cuzick:En la actualidad, una herramienta de investigación, los intentos de resolver las limitaciones de los modelos anteriores al incluir una variedad de factores de riesgo (9) . El modelo utiliza la edad, índice de masa corporal (IMC), factores hormonales y reproductivos, enfermedades de mama, y una historia extensa familia para calcular el riesgo personal de cáncer de mama. Un estudio demostró que este modelo produjo una mayor proporción de espera para observar los casos de cáncer de mama que hizo Gail y Claus modelos, lo que indica que puede producir una evaluación más precisa del riesgo (10) . Este modelo aún no ha sido validado y por tanto, utilizarse con precaución en un entorno clínico. Cáncer de mama hereditario y el síndrome de cáncer de ovarioAlrededor del 5% al 10% de los cánceres de mama son hereditarios y el 15% a 20% de los casos de cáncer de mama puede tener componente familiar y el resultado de las interacciones ambiente-gen (11) . Aunque los genes BRCA1 y BRCA2 son los genes más comúnmente a cribado, que probablemente no son los genes únicos implicados en el cáncer de mama familiar: en el 70% de los casos, las pruebas a la persona en una familia más probabilidades de tener cáncer es hereditario un resultado negativo . mutaciones BRCA1 y BRCA2 están asociadas con un 45% a 85% de por vida el riesgo de cáncer de mama, con edad promedio de inicio de los 43 años para los genes BRCA1 y BRCA2 de 45 años (12) . Tanto el BRCA1 y BRCA2 están asociadas con un riesgo del 50%> de un segundo cáncer de mama primario. BRCA1 se asocia con un riesgo de por vida del 45% de cáncer de ovario, mientras que BRCA2 tiene la mitad de ese riesgo (13) . Los investigadores han identificado regiones con BRCA2, que están asociados con mayores tasas de cáncer de ovario, en la práctica clínica, sin embargo, todas las mutaciones perjudiciales dentro de cada gen se benefician de tipos similares de riesgo de cáncer. Familias con mutaciones BRCA1 o BRCA2 tienen un riesgo mayor de cáncer de próstata. Las familias con mutaciones BRCA2 corren el riesgo de cáncer de mama masculino, así como de páncreas, laringe, y la vesícula biliar / tipos de cáncer del conducto biliar y el melanoma (13) . La prevalencia de las mutaciones BRCA1 y BRCA2 se estima que entre 1 de cada 300 a 800 personas de origen europeo y 1 de cada 40 personas de la Herencia Judía Ashkenazi. Las pruebas genéticas de BRCA1 y BRCA2, que ha sido clínicamente disponibles desde hace años, implica la evaluación de la región codificante completa de cada gen en la búsqueda de grandes deleciones. Interpretación de las pruebas genéticas pueden ser complicados, especialmente si el significado de la alteración genética identificada es incierto. En estos casos, la mutación se denomina una variante "de significado incierto" y no puede ser utilizado para las pruebas de los miembros de la familia. En 2009, el Colegio Americano de Obstetras y Ginecólogos (ACOG) publicó una recomendación de que las mujeres con un 20% a 25% de probabilidad de tener una mutación BRCA1 o BRCA2 someterse a evaluación del riesgo genético y ser considerado para una prueba genética (14) . ACOG más a las mujeres que tienen un 5% al 10% de riesgo de mutación del gen BRCA1 o BRCA2 como candidatos potenciales para la evaluación del riesgo genético. 2009 ACOG recomendaciones para las pruebas genéticas en la mujer son:
El valor de un análisis del árbol genealógico completo:Dado que el BRCA1 y BRCA2 están asociadas con una variedad de cánceres, los pacientes deben plantearse sobre todos los cánceres conocidos y la edad al diagnóstico entre los familiares. Los pacientes también se les debe pedir específicamente sobre el cáncer presente en el segundo y tercer grado (abuelos, tías, tíos y primos hermanos), ya que esta información puede ser útil para identificar un patrón autosómico dominante. Es importante capturar la historia familiar de los padres y de preguntar acerca de la adopción. Algunas situaciones pueden oscurecer un historial familiar de cáncer de mama y ovario hereditario. Los familiares que han tenido una histerectomía u ooforectomía han reducido significativamente sus probabilidades de haber tenido cáncer de mama o de ovario. Tamaño de la familia y la distribución de género también afectan a la prevalencia de cáncer hereditario dentro de una familia, por ejemplo, una familia muy pequeña, con pocas mujeres tienen pocos miembros mismos que puedan expresar los fenotipos (15) . Por último, a menudo es útil revisar los expedientes médicos de los miembros de la familia para desarrollar una historia familiar de cáncer hereditario, ya que no todos los cánceres ginecológicos son iguales a este respecto. Interpretación de los resultados genéticos:Un principio clave en las pruebas genéticas para el cáncer hereditario es poner a prueba a la persona de la familia que tiene más probabilidades de tener ese cáncer. En algunas familias, esa persona es un pariente que se ha dado un diagnóstico de cáncer de mama. Prueba de esa persona puede determinar si existe una mutación en la familia, el establecimiento de un contexto en el que interpretar los resultados de pruebas genéticas de los familiares. Si una familia se sabe que tienen una mutación genética, entonces la interpretación de la prueba de algún otro familiar es sencillo: un resultado positivo para la misma mutación se asocia con mayor riesgo de cáncer. Un resultado negativo significa que el paciente está en riesgo promedio de cáncer, su historia familiar está relacionada con la presencia de una mutación que no ha heredado. Paciente de gestión por resultados concluyentes: Los siguientes escenarios ilustran la dificultad de interpretar negativos BRCA1 / 2 da como resultado una familia con antecedentes de cáncer, pero sin mutación conocida. Escenario 1: Un paciente es diagnosticado con cáncer de mama a la edad de 41 años. Su hermana fue diagnosticada con cáncer de ovario a la edad de 52 años. El paciente A es la persona en esta familia más probabilidades de tener una mutación genética, pero las pruebas muestran que es BRCA1 y BRCA2 negativo. Interpretación: Esta prueba no excluye la posibilidad de cáncer hereditario en la familia. Tampoco es posible descartar el riesgo de cáncer de ovario en un paciente, dada su historia familiar. Por lo tanto, la prueba genética no es concluyente. La evaluación de riesgos y plan de manejo para el paciente A debería basarse en su historia familiar. 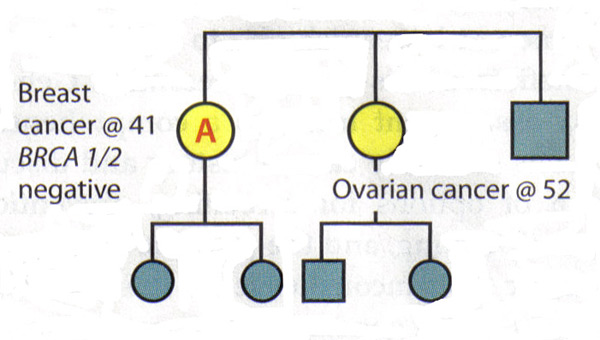 Escenario 2: difunta madre del paciente B y la tía de la madre fueron diagnosticadas con cáncer de mama y ovario, respectivamente. Paciente B peticiones de pruebas genéticas para el cáncer hereditario - el primero de la familia para hacerlo - y descubre que ella es BRCA1 y BRCA2 negativo. Interpretación: Por sí mismo, este resultado no es concluyente. Si su madre tenía una mutación, entonces sería posible concluir a partir de los resultados negativos que el paciente B es un riesgo promedio. Sin embargo, desde que su madre y tía de estado es desconocido y ya no es posible ponerlos a prueba, la interpretación de este resultado no está claro. No puede haber una mutación en la familia o puede haber una mutación que paciente B no heredó. Alternativamente, la prueba no se pudo haber hecho correctamente o no puede haber una mutación en un gen que no sean los genes BRCA1 o BRCA2. Por lo tanto, los pacientes deben ser gestionados B de acuerdo a su historia familiar. 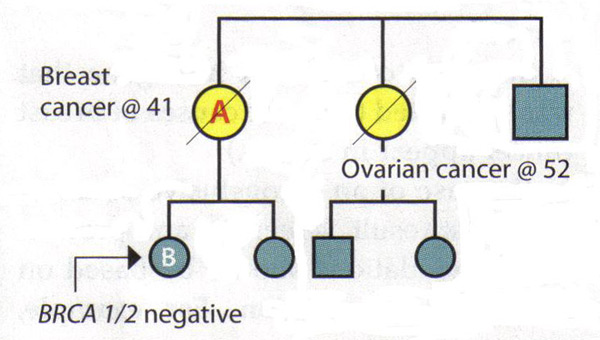 Las causas de cáncer de mama hereditario:Los resultados negativos en una persona puede significar varias cosas:
La densidad mamaria mamográfica (DMO) y riesgo de cáncer de mamala densidad mamográfica de mama (MBD) refleja la apariencia del seno en la mamografía y se indica la proporción relativa de radiográficamente densos, es decir, blanco o claro las áreas de la mama. Varios esquemas de clasificación se han utilizado para categorizar MBD durante décadas. La primera clasificación fue del parénquima patrón Wolfe que clasifican el grado y tipo de la densidad en 4 categorías (16) :
Actualmente, la clínica más común de medir la densidad es la imagen del pecho de informes y sistemas de datos (BI-RADS) método de densidad, propuesto por el Colegio Americano de Radiología (3) (17) . densidad de BI-RADS es una medida subjetiva utilizada por los radiólogos para clasificar a una mamografía de la siguiente manera:
asistida Métodos computacionales se utilizan para estimar las medidas cuantitativas de MBD, incluida la densidad por ciento (porcentaje de la mama en general mostrando el tejido denso; PD), densa área absoluta, y densos en zona para no (3) (16) . DMO y el riesgo de cáncer de mama:Elevada DMO es considerado uno de los factores de riesgo más fuerte para el cáncer de mama, independientemente de si se considera como una medida categórica o cuantitativa (16) . Las mujeres en las categorías más altas de densidad de la mama tienen un 4 - a 6 veces mayor riesgo de cáncer de mama en comparación con las mujeres en las categorías más bajas. MBD ha demostrado ser un factor de riesgo para el cáncer de mama que las demás, excepto la edad y las mutaciones genéticas (16) . La asociación entre la DMO y el cáncer de mama se ha visto tanto en las mujeres mayores y menores sometidos a mamografías de tamizaje, así como en el Cáucaso y no caucásico-población. La influencia hormonal de la DMO:No es coherente y fuerte evidencia de que la DMO es influenciada por factores hormonales como la menopausia, la edad de la menarca, la paridad, la edad al primer parto, y el uso de hormonas exógenas (18) . La influencia de las hormonas exógenas sobre la DMO se ilustra mejor con asociaciones positivas con la hormona de MBD posmenopáusicas (PMH) y la terapia con tamoxifeno asociaciones inversas (18) . Estas asociaciones son importantes porque sugieren la variabilidad interindividual en la respuesta a las terapias hormonales se manifiesta en los cambios de DMO, que puede traducirse en el riesgo de cáncer de mama diferencial. Con el agotamiento del estrógeno durante la menopausia, la mama sufre el tejido glandular de regresión. Esto también se refleja en una disminución de la DMO durante y después de la menopausia. Cuando el proceso es interrumpido por PMH, los estudios que evalúan MBD por medidas cuantitativas indican que estas hormonas se asoció con un aumento absoluto del 3% al 6% en la DMO (19) . En el cáncer de mama noruega Programa de Detección (19) , los usuarios actuales de la terapia PMH presentó media de DMO significativamente por ciento que nunca los usuarios para no usuarios (p para la tendencia <.001). Del mismo modo, el estrógeno posmenopáusicas / Intervenciones Progestina (PEPI) Juicio, el cual examinó la asociación entre la DMO y PMH, también registraron aumentos con la terapia hormonal combinada (20) . En el Women's Health Initiative (WHI), las mujeres fueron aleatorizados para recibir a diario combinado estrógenos equinos conjugados (EEC, de 0,625 mg) más acetato de medroxiprogesterona (MPA, 2,5 mg) o placebo. Más del 75% de las mujeres en PMH activos tuvieron un incremento en la DMO (18) . En conjunto, estos estudios sugieren que las terapias combinadas de estrógenos y progestina en dosis convencionales se asocian con mayor densidad de la mama, independientemente de la pauta de administración de progestina. Y, sobre todo, las asociaciones de estas terapias con el cambio paralelo MBD las asociaciones con el cáncer de mama de riesgo, de manera que existe un aumento en el cáncer de mama con terapia combinada, pero no con estrógeno solo (21) . A pesar de regímenes de dosis más baja se esperaba tener menor influencia sobre la densidad de la mama, un estudio reciente no encontró diferencias entre las asociaciones de convencionales y de dosis bajas de terapia hormonal con la DMO (22) . La suspensión de 1 a 2 meses solamente se asoció con una pequeña disminución en la DMO, la interrupción de la terapia y durante este corto periodo no afectó a recordar las tasas de mamografía (22) . 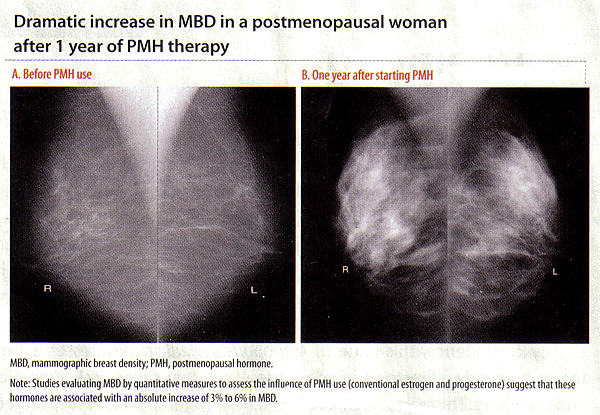 Influencia de tamoxifeno, raloxifeno, y inhibidores de la aromatasa en MBD:En vista de la asociación positiva entre DMO y PMH, la pregunta lógica es si el tamoxifeno, raloxifeno o inhibidores de la aromatasa reducen la DMO. Tamoxifeno: es un modulador selectivo del receptor de estrógeno (SERM), que se une competitivamente a los receptores de estrógeno y el estrógeno bloquea la síntesis. La influencia antiestrogénico en el pecho resultó en su uso como terapia endocrina adyuvante para las mujeres con cáncer de mama estrógeno receptor-positivo posmenopáusicas. El tamoxifeno también se ha utilizado como un agente quimiopreventivo para reducir el riesgo de cáncer de mama en mujeres con alto riesgo. En el Nacional de Cirugía Adyuvante del Seno y del Intestino (NSABP) ensayo clínico aleatorio de mujeres de alto riesgo, 5 años de terapia con tamoxifeno ha demostrado reducir el riesgo de cáncer de mama invasivo en un 49% y el riesgo de cáncer de mama no invasivo en un 50% en comparación con el placebo (23) . Varios estudios han examinado los efectos del tamoxifeno en la DMO con diferentes métodos de estimación de DMO y las poblaciones de estudio (es decir, las mujeres con cáncer de mama conocido con tamoxifeno adyuvante o mujeres con alto riesgo de cáncer de mama con tamoxifeno para la quimioprevención). Estos estudios han demostrado consistentemente que las mujeres con tamoxifeno no experimentan una reducción estadísticamente significativa en la DMO. Algunos de estos estudios indicó que la disminución de la DMO por ciento ocurrieron con una frecuencia mayor en mujeres premenopáusicas que en las mujeres posmenopáusicas (24) . Común a todos estos estudios fue el hecho de que no todas las mujeres en tratamiento con tamoxifeno experimentaron una reducción en la densidad de senos con la terapia, la proporción de mujeres que experimentaron una reducción en la densidad varió entre 21% a 80%. Esto se observó en estudios con diferentes métodos de estimación de MBD, la población (si las mujeres de alto riesgo o los casos de cáncer), y como se señaló anteriormente, variando el estado menopáusico. Esto sugiere la hipótesis de que la disminución de la DMO inducidos por el tamoxifeno en una parte de las mujeres tiene importancia clínica, dando lugar a cánceres incidente menor entre las mujeres de alto riesgo y menos casos de recurrencia del cáncer de mama contralateral o eventos entre los casos. Estas mujeres se beneficiarán permaneciendo en el tamoxifeno. Por el contrario, los que ven poco o incluso la reducción de los aumentos de la DMO pueden ser los que se beneficiarían de los métodos de tratamiento alternativos. Raloxifeno: agente SERM antera se ha utilizado para la quimioprevención del cáncer de mama debido a la reducción demostrada en el riesgo de cáncer invasivo de mama después de 5 años de tratamiento (23) . Algunos estudios han demostrado reducciones similares en la DMO entre las mujeres en el grupo placebo vs raloxifeno, en tanto que otras han mostrado pequeños cambios en la DMO con el uso de raloxifeno (25) . En un estudio de raloxifeno y MBD evaluado como la densidad volumétrica de mama de todo el campo de las imágenes digitales, se muestra una ligera reducción de la DMO volumétrica en el grupo de raloxifeno (mediana de -4,1%, IC 95%, -6,9% -2,1%), en comparación con un aumento de la DMO en la dosis visto PMH grupo-bajo (mediana 15,0%, 95% IC, 4,8% -28,6%, p <.0001). inhibidor de la aromatasa (IA): bloquear la síntesis de estrógenos locales en los extractos de los tumores de mama humanos y en la actualidad son las endocrinas terapia eficaz para la mayoría de estrógeno positivo posmenopáusicas de cáncer de mama-receptor. Pocos estudios han examinado la IA, el letrozol y MBD, con resultados mixtos. Estos incluyen un estudio de 106 mujeres posmenopáusicas que fueron aleatorizados a tomar letrozol o placebo después de 5 años de tamoxifeno, este estudio no encontró diferencia entre los 2 grupos en el cambio en la DMO después de las 9 a 15 meses (26) . Los resultados inconsistentes de los estudios del raloxifeno y los AI con DMO puede estar relacionado con el hecho de que estas terapias se utilizan sólo en mujeres postmenopáusicas con DMO basal inferior; hacer cambios difíciles de detectar pequeñas. Sin embargo, estudios más grandes con las medidas de densidad bien calibrado y el seguimiento del cáncer de mama son necesarios para determinar si la DMO se puede utilizar como un marcador biológico para éstos y otros tratamientos endocrinos. Aplicación clínica de la DMO y el riesgo de cáncer de mama:Los estudios han incorporado recientemente la BI-RADS y medir la DMO cuantitativos en los modelos de predicción de riesgo de cáncer de mama, que ha mostrado una cierta mejora en la predicción del riesgo (mejora c-estadística de 0,01 a 0,06) (27) . Un modelo mejorado con una medida de la DMO es, por tanto, preferible el modelo de Gail actualmente existente, pero sigue siendo insuficiente para el riesgo individualizado. También, es importante reconocer los retos clínicos asociados con la evaluación de las mamografías de las mujeres con un aumento de DMO, incluida la necesidad de repetición de las mamografías y biopsias de mama y la dificultad para detectar anomalías significativas clínicamente. Habida cuenta de las asociaciones entre las hormonas exógenas y un cambio en la DMO, una pregunta natural es si un cambio en la DMO es un marcador potencial de riesgo. En otras palabras, si las mujeres experimentan una mayor DMO con el uso PMH, están en mayor riesgo de cáncer de mama que las mujeres que disminuir o mantener la DMO, mientras que el PMH? O si una mujer en tratamiento con tamoxifeno adyuvante disminuye MBD, ¿esto significa que tendrá un menor riesgo de recurrencia en comparación con una mujer que no tiene cambio en la DMO, mientras que el tamoxifeno? La mayoría de los estudios sugieren que el cambio en la DMO podría ser un biomarcador de la reducción del riesgo de cáncer de mama en mujeres sometidas a estrategias de quimioprevención y podría permitir la identificación temprana de las mujeres que no se beneficiarían de la terapia con tamoxifeno (28) . Los estudios también están en marcha para examinar la influencia del cambio en la DMO con el uso PMH sobre el riesgo de cáncer de mama, y los resultados se esperan pronto. En este momento, no está claro si los aumentos resultantes y las disminuciones en la DMO con las terapias endocrinas basta con modificar la capacidad de detectar nuevos casos de cáncer de mama o se relacionan con la fisiopatología del cáncer de mama. El trabajo adicional es necesario para mejorar nuestra comprensión de los agentes que contribuyen al cambio en la DMO y su asociación con cáncer de mama. Además, el desarrollo de reproducibles y bien calibrado mide la densidad que puede medir con precisión MBD son necesarias para permitir la comparabilidad de los cambios DMO entre los estudios y los tipos de terapia (28) . Resumen:evaluación de riesgo de cáncer es una revisión general y el debate sobre el riesgo de una persona de padecer cáncer. Esto incluye la obtención de información acerca de los factores que pueden atenuar el riesgo de cáncer (por ejemplo, el uso de terapia hormonal, uso de anticonceptivos orales, la edad de la menarquia y el primer parto). Otros componentes clave de la evaluación del riesgo incluyen la discusión de la base genética del cáncer, antecedentes familiares de cáncer, antecedentes familiares de cáncer, la probabilidad de síndrome genético, y opciones para la detección y prevención. Las pruebas genéticas es una herramienta que puede refinar la evaluación del riesgo. Antes de cualquier prueba genética se realiza, los resultados posibles y sus consecuencias para el individuo y su familia debe discutirse. Esta prueba tiene un valor mínimo de cara a un paciente que no está dispuesto a compartir los resultados con sus parientes. Si la prueba genética es apropiada, el consejero de genética o proveedor de salud puede facilitar la prueba genética mediante la investigación de la cobertura del seguro, proporcionando los resultados y los cuidados de seguimiento y ayudar al paciente a informar a los familiares en riesgo. Comprender la variabilidad en la respuesta a las terapias endocrinas es importante para que la terapia más eficaz puede ser administrado a pacientes en forma oportuna. Esto incluye la administración de estrógenos exógenos a las mujeres sanas posmenopáusicas para reducir los síntomas así como el tratamiento del cáncer de mama para las mujeres con la enfermedad. MBD puede contribuir a nuestra comprensión de la variabilidad interindividual en la respuesta al tratamiento. Esta información se puede traducir a la práctica clínica personalizada para facilitar la toma de decisiones sobre las opciones para el tratamiento del cáncer de mama y las estrategias de reducción de riesgos. Referencias:
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||