Bulletin de pratique en matière de WHEC et directives cliniques de gestion pour des fournisseurs de soins de santé. La concession éducative a fourni par Health de Women's et centre d'éducation (WHEC).
L'utilisation répandue du test de Papanicolaou pour lecriblage des cancers cervicaux a pour mener à un déclin significatifdans des taux globaux d'incidence et de mortalité pendant les dernières trois décennies. Quand différents types histologiques de cancer cervical sont considérés et des tendances sont réexaminées, il devient évident que les déclins observés sont r3fléchissants des carcinomas squamous de cellules d'une matière prédominante ; les taux pour des adénocarcinomes continuent à être en hausse. Cette élévation d'incidence peut être due à la difficulté plus grande en examinant pour les lésions glandulaires de précurseur qui surgissent souvent haut dans le canal endocervical. L'empêchement cervical efficace de cancer exige l'identification et le traitement des précurseurs de cancer invahissant et inclut la terminologie normalisée pour rapporter des résultats d'essai cervicaux. Des anomalies glandulaires cervicales de cellules sont identifiées cytologiquement aussi bien que des nombres histologiquement dedans croissants. En 1979, Christopherson, a basé sur une grande série baséesur la population, rapport estimé de 1:239 d'adénocarcinome cervicalin situ (AIS) au carcinome squamous de cellules in situ (CIS). Depuis lors, l'incidence des adénocarcinomes du cervix avait augmenté dans le rapport avec les cancers squamous. Très probablement, les anomalies glandulaires preinvasive augmentent également.
Le but de ce document est de définir des stratégies pourle diagnostic tôt et la gestion des adénocarcinomes cervicaux. Ces stratégies reflètent la nouvelle information au sujet de l'histoire naturelle de la carcinogenèse cervicale et de l'exécutiondu criblage et des tests de diagnostic, et elles tiennent compte du coût et de l'efficacité de diverses options de traitement et de suivi. Ce document décrira des critères et le traitement d'échafaudage pour des carcinomas glandulaires cervicaux. Pour des buts pratiques, il se concentrera sur les cellules et les histologies glandulaires d'adénocarcinome seulement.
Abréviations :
ACS - Société Américaine de Cancer
Asc - cellules squamous atypiques
AGC - cellules glandulaires atypiques
AIS - adénocarcinome in situ
CIN - neoplasia intraepithelial cervical
CIS - carcinome squamous de cellules in situ
FIGO - La fédération internationale de la Gynécologie et de l'obstétrique
HPV - papillomavirus humain
HSIL - lésions intraepithelial squamous à haute teneur
LSIL - lésions intraepithelial squamous de qualité inférieure
SCC - carcinome squamous de cellules
SIL - lésion intraepithelial squamous
Prédominance :
Le cancer cervical est le deuxième cancer chez les femmesdans le monde entier, avec une incidence annuelle estimée de 500.000 qui ont comme conséquence les 273.000 décès (1). La sociétéaméricaine de Cancer (ACS) a estimé que 12.900 nouvelles caisses de cancer cervical ont été diagnostiquées aux Etats-Unis en 2001 etque les 4.400 décès du cancer cervical ont résulté. Des 11.150 femmes environ ont été diagnostiquées avec le cancer cervical en 2007. Bien que l'incidence de et les décès du cancer cervical soient évidentes, le fardeau financier de la maladie ne peut pas être ignoré. Seuls aux Etats-Unis, un $ estimé 4-$ 6 milliards est dépensé tous les ans en criblage et traitement des lésions précancéreuses et du cancer cervical. Ce chiffre inclut les coûts qui sont attribués au criblage, à l'évaluation desuivi des résultats d'essai anormaux, et au traitement du cancer cervical (2). La plupart des caisses cervicales de cancer impliquent le carcinome squamous de cellules (SCC) ; le prochain type le plus commun de cancer cervical est adénocarcinome cervical. Aux Etats-Unis de 1973-1976, le SCC a représenté 87.6% de tous les cancers cervicaux, et l'adénocarcinome a représenté 12.4%. Les données d'épidémiologie de surveillance et de résultats de fin de 2001-2004 ont indiqué que 69.3% de caisses histologiquement confirmées de cancer cervical étaient SCC et que 24.9% ont été attribués à l'adénocarcinome.
Le nombre de nouveaux cas de SCC a diminué pendant les dernières décennies ; cependant, le nombre de nouvelles caisses d'adénocarcinome qui sont diagnostiquées tous les ans a monté lentement. Des données plus récentes par 2000 séparentdes tendances se prolongent dans les femmes noires et blanches. Ceci indique clairement le besoin des analyses à jour et complètes de déterminer des tendances plus récentes dans l'incidence et la mort. Il est intéressant de noter que les augmentations les plus élevées de l'incidence de l'adénocarcinome in situ (AIS) et on observe l'adénocarcinome invahissant dans de plusjeunes femmes <50 years old. (3). Adenocarcinoma in situ (AIS) frequently associated with cervical intraepithelial neoplasia (CIN). Most data would suggest that 50% or more of AIS are seen with CIN. Although the entire endocervical canal may be involved, >95% d'AIS se produisent à la jonction squamocolumnar. Plusieurs études suggèrent que des éléments glandulaires anormaux soient associés à HPV 18. Le test de Papanicolaou, qui est la technique primaire de criblage, démontre un degré plus élevé significatif de sensibilité pour détecter le SCC et ses précurseurs que lui fait pour détecter des dysplasies glandulaires, qui mène à la variation dans le SCC : rapport d'incidence d'adénocarcinome (4).
Papillomavirus humain (HPV) et Cancer cervical :
L'infection humaine oncogène du papillomavirus (HPV) est une cause nécessaire (99.7%) de cancer cervical. Dans le monde entier, approximativement 70% de toutes les caisses cervicales de cancer sont attribuables aux types 16 et 18 de HPV. Les 2 prochains types oncogènes les plus répandus sont45 et 31, qui expliquent ensemble un 10% additionnel de toutes les affaires cervicales de cancer (5). Il est important de noter qu'il y a une différence distincte dans la distribution du virus oncogène saisit le SCC comparé à l'adénocarcinome. Les données indiquent que, dans le SCC HPV-ADN-POSITIF, le type oncogène de virus, est observé dans 50-60% de cas et le type oncogène 18 de virus est observé dans 10-20% d'affaires (6). En revanche, le type oncogène 18 de virus joue un rôle plus enavant dans l'adénocarcinome. Le type 18 représente un 40-60% environ de caisses d'adénocarcinome, et le type oncogène 16 de virusest observé dans 30-55% de caisses d'adénocarcinome. Au total,les types oncogènes 16 et 18 de virus sont responsables de l'autant d'en tant que 92% de l'adénocarcinome viro-induit oncogène. Les types oncogènes 45 et 31 de virus expliquent un 7-9% additionnel de l'adénocarcinome.
Histoire naturelle d'adénocarcinome cervical :
L'adénocarcinome in situ (AIS) est le précurseur reconnaissable à l'adénocarcinome invahissant. À la différence du SCC, des précurseurs néo-plastiques plus tôt (lésions de qualité inférieure ou à haute teneur) à l'AIS et l'adénocarcinome bien-ne sont pas caractérisés. On a estimé à que la durée de la progression de l'AIS à l'adénocarcinome de 5-13 ans (7). On l'a postulé que les typesoncogènes de virus infectent les cellules de réserve de la zone de transformation qui sont investies dans la différentiation glandulaire, qui mène par la suite à la prolifération des cellules glandulaires atypiques (AGC) et de l'AIS. Les méthodes de criblage primaires qui est employé, le test de Papanicolaou, n'estpas aussi sensible que le criblage cytologic liquide-basé à ladétection d'AGC, d'AIS ou d'adénocarcinome. L'AIS est considéré difficile à visualiser colposcopically parce que ces neoplasias sont souvent plus élevés dans le canal endocervicalou plus profonds dans le tissu, qui indique un besoin fort de prélèvement de tissu et d'évaluation histologique. La société américaine pour Colposcopy et pathologie cervicale recommande que toutes les femmes avec un diagnostic d'AGC, de n'importe quelle sous-catégorie, ou AIS soient évalués avec le prélèvement colposcopy et endocervical. Si l'essai de HPV-DNA n'était pas fait avec le criblage initial, il devrait être accompli quand le colposcopy est exécuté. En plus, les femmes > 35 ans de devraient avoir le prélèvement endometrial (8). Si la biopsie ne détecte pas le neoplasia, les femmes HPV-ADN-POSITIVES devraient avoir l'évaluation cytologic de répétition de suivi avec un test de HPV-DNA à 6 mois ; si elles étaient au commencement HPV-ADN-NÉGATIVES, la même évaluation d'ultérieur devrait êtreexécutée à 12 mois.
Le système 2001 de Bethesda pour le criblagecytologic glandulaire anormal (9) :
- Cellules glandulaires atypiques (AGC) : indiquez endocervical, endometrial, ou pas autrement indiqué
- Les cellules glandulaires atypiques (AGC), favorisent néo-plastique : indiquez endocervical, endometrial, ou pas autrement indiqué
- Adénocarcinome d'Endocervical in situ (AIS)
- Adénocarcinome
Cytologie cervicale rapportée comme AGC ou AIS, comment le patient devrait-il être traité ?
Les catégories 2001 de système de Bethesda ont été définies avec l'intention de fournir des informations additionnelles au sujet du risque du patient de dysplasie à haute teneur fondamentale. En examen de 1.869 AGC résulte avec la corrélation histologique, 33.7% se sont avérés héberger SIL, 2.5% AIS, et adénocarcinome cervical de 1%, le témoin que les lésions significatives les plus communes liées à AGC sont réellement squamous. Le risque de CIN 2/3+ chez les femmes avec des résultats de cytologie d'AGC est 9-41%, contrairement à 27-96% avec le neoplasia de faveur d'AGC. Au moins la moitié de l'AIS et les résultats d'adénocarcinomeseront accompagnés de CIN squamous. Un résultat de cytologie d'AIS est associé à un risque 48-69% d'AIS histologique età un risque de 38% d'adénocarcinome invahissant du cervix (10). L'équilibre entre à détection proportionnée de la maladie etexcessivement évaluation agressive chez les femmes avec AGC a comme conséquence particulièrement provocant. Le curettage d'Endocervical et colposcopy sont tous deux relativement peu sensibles pour l'AIS et l'adénocarcinome, mais la plupart des femmes avec des résultats de cytologie d'AGC n'ont pas les lésions significatives.
L'évaluation initiale des femmes avec des résultats d'AGC est dictée par le risque de CIN 2/3+ remarquable précédemment, par la possibilité que la source d'anomalie peut être l'endometrium, et par l'identification que l'endocervix entier est en danger pour l'AIS, exigeant le prélèvement endocervical. Par conséquent, le prélèvement colposcopyet endocervical devrait être inclus dans l'évaluation initiale detoutes les femmes avec des résultats d'AGC, excepté ceux avec lesrésultats qui indiquent "les cellules endometrial atypiques". Les femmes avec des cellules endometrial atypiques et un prélèvement endometrial normal devraient subir le prélèvement colposcopy et endocervical. Le prélèvement d'Endometrial est indiqué chez les femmes avec les cellules endometrial atypiques et toutes les femmes avec les résultats d'AGC qui sont vieillis 35 ans ou plus vieux, aussi bien que ceux plus jeune que 35 ans avec la saignée anormale, l'obésité morbide, l'oligomenorrhea, ou le cancer endometrial de suggestion d'évaluation clinique.
Évaluation initiale d'AGC ou AIS la lésion ou le caner intraepithelial, comment le patient n'indiquent-ils pas devrait-il être traité ?
Le traitement des femmes avec AGC et évaluations initiales négatives est déterminé par le risque que la maladie significative est présent mais n'a pas été détecté. La catégorie AGC - pas autrement spécifique (des numéros) est associé suffisamment à un à faible risque de la maladie manquée que le suivi avec l'essai de cytologie de répétition et le prélèvement endocervical quatre fois à intervalles de six mois est recommandé. Bien que non essayé dans une épreuve clinique, cet arrangement prolongé de suivi est recommandé en raisonde l'insensibilité identifiée de déterminer de cytologie et de prélèvement endocervical des neoplasias glandulaires. Comme CIN squamous, HPV est trouvé dans plus de 95% d'AIS et 90-100% d'adénocarcinomes invahissants du cervix. La plus grande série éditée de résultats d'AGC uniformément évalués avec l'histologie cervicale et essai de HPV constatés que 40 de 137 femmes (29%) étaient positif de HPV, y compris 11 de12 femmes avec CIN 2 ou CIN 3 et chacune des 5 femmes avec AIS (11). Les rapports semblables suggèrent qu'il soit raisonnable de surveiller des femmes avec des résultats d'essai de cytologie d'AGC, une évaluation initiale négative, et un résultat d'essai négatif de HPV avec une cytologie de répétition et le prélèvement endocervical en 1 an plutôt que d'exiger quatre visites à intervalles de six mois. Pour des femmes avec des rapports le résultat 1) d'AGC de faveur de neoplasia ou de cytologie d'AIS et une évaluation initiale négative, ou 2) un deuxième résultat d'AGC-NOS et une deuxième évaluation négative, le risque de manquer une lésion significative est suffisant qu'une excision soit justifiée. Le conization froid de couteau est un bon choix dans cette situation en raison de l'importance pronostique dans l'AIS de l'évaluation pathologique des marges, qui peuvent être obscurcies par l'artefact thermique dans desspécimens d'un certain LEEP. La rarité de ce diagnostic et de la difficulté avec la gestion peut exiger la consultation avec l'expertise dans ce secteur, tel que le gynécologique-oncologiste.
Comment l'AIS devrait-il être contrôlé et surveillé ?
Pour le patient présentant un diagnostic colposcopic de biopsie d'AIS, l'exclusion du cancer invahissant et le déplacementde tout le tissu affecté est le but primaire. L'hystérectomie n'est pas appropriée jusqu'à ce que le cancer invahissant ait été exclu. L'excision est exigée pour accomplir ces buts. le conization de Froid-couteau est recommandé pour préserver l'orientation de spécimen et pour permettre l'interprétation optimale du statut d'histologie et de marge, qui est important pour informer des décisions au sujet des risques de la gestion conservatrice. L'utilisation de LEEP est cette situation est associée à une augmentation des marges positives de cône au-dessus du conization de froid-couteau et n'est pas recommandée (12). On a rapporté que le prélèvement d'Endocervical immédiatement après conization a une meilleure valeur positive etnégative de prédiseur pour la maladie résiduelle que des marges de cône. Si les marges du spécimen de cône sont impliquées, le conization devrait être répété. Le risque d'AIS résiduelau conization ou à l'hystérectomie suivant a été rapporté aussi haut que 80% dans les patients présentant les marges positives,et la plupart des femmes avérées pour avoir undiagnosed le cancerinvahissant à l'hystérectomie sont ce groupe. Le conizationde répétition est préféré à l'hystérectomie immédiate de sorteque si le cancer invahissant est trouvé, le chirurgical approprié oule traitement radiotherapeutic peut être recommandé. Si lesmarges du spécimen de cône ne sont pas impliquées, le risque de la maladie résiduelle est toujours partie essentielle. C'est concerné parce que la cytologie et le curettage endocervical ont des taux faux-négatifs substantiels de lésions glandulaires, et il y a des rapports multiples du diagnostic de l'adénocarcinome invahissant après de longues périodes de suivi régulier avec des résultats négatifs de criblage. Ce niveau de risque et d'insensibilité des tests de criblage soutient une recommandation pour l'hystérectomie quand la fertilité n'est plus désirée.
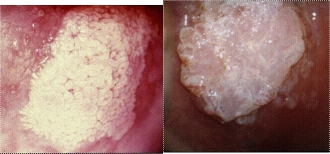
Adénocarcinome in situ (AIS)
Quand la fertilité est désirée et les marges cervicales de conization sont claires, le suivi conservateur peut être entrepris avec des tests de cytologie et le prélèvement endocervical tous les 6 mois, à condition que le patient comprennele risque d'identification suivante ou le développement du cancer invahissant. Identifiant que la grande majorité d'AIS et les adénocarcinomes invahissants sont positif de HPV, quelques expertsemploient la combinaison de l'essai et de la cytologie de HPV pour stratifier plus loin le risque et pour aider des femmes avec des décisions concernant la fertilité continue (13). Dans la grossesse, le seul diagnostic qui peut changer gestion est cancer invahissant. Des excisions devraient être considérées pour les femmes enceintes seulement si une lésion détectée à colposcopy est suggestive du cancer invahissant.
Le cancer et l'adénocarcinome squamous de cellules devraient-ils être traités différemment ?
En dépit de la discussion continue concernant le type et le pronostic de cellules, il n'y a aucune évidence pour soutenir des différences dans le traitement du cancer squamous invahissant de cellules contre l'adénocarcinome du cervix. La seule exception à ceci est la gestion des patients avec le cancer squamous de cellules de l'étape Ia1 de FIGO, correspondant à la société de la définition du fonctionnement des oncologistes gynécologiques pour les tumeurs d'une façon minimum invahissantes discutées précédemment. Il devrait souligner qu'aucune définition pour l'adénocarcinome microinvasive du cervix n'a été convenue ; donc, les algorithmes de traitement pour de tels patients demeurent non définis (14). Pour des patients présentant la maladie franchement invahissante, indépendamment de l'histologie squamous de cellules ou d'adénocarcinome, les options primaires pour le traitement sont hystérectomie radicale avec la thérapie radiologique lymphadenectomy ou définitive. Dans les patients subissant la chirurgie primaire qui ont des noeuds positifs, marges positives, ou infiltration parametrial, le concurrent auxiliaire de rayonnement avec la chimiothérapie cisplatin-basée est indiqué sur la base des résultats positifs d'une épreuve randomisée. Pour la maladie plus avançée dans laquelle la thérapie radiologique primaire est recommandée, l'addition de la chimiothérapie cisplatin-basée concourante fournit l'avantage thérapeutique clair.
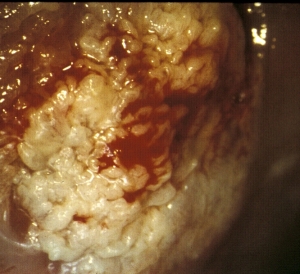
Cancer cervical - le carcinome excessivement squamouset l'adénocarcinome de cellules ont les aspects semblables
Empêchement :
Les soins de santé aux Etats-Unis sont devenus un privilège plutôt qu'un juste. Les patients qui ont le plus grand besoin sont ceux très probablement pour nier ce privilège. En dépit des avances récentes dans la détection et le traitement de la maladie, beaucoup de patients ne reçoivent pas même le minimum strict de soin. La complexité élevée du système de santé dans l'arrangement des patients présentant les niveaux bas de l'instruction de santé affecte de manière significative la capacitéde chercher et recevoir le traitement d'une mode opportune. En outre, le manque d'assurance, le transport, et l'appui social autre compliquent l'accès au soin. Pour fournir vraiment un niveau desoin à tous les patients, indépendamment des ressources, le systèmede soins de santé aux Etats-Unis doit évoluer pour satisfaire les besoins de la population (15). Bien que les techniques mentionnées ci-dessus puissent détecter l'adénocarcinome à une première partie, elles ne sont pas des moyens primaires d'empêcher l'adénocarcinome. Dans ce contexte, la vaccination pour empêcher l'infection avec les types oncogènes de virus est des moyens primaires d'empêcher une partie significative d'adénocarcinome. Un vaccin avec l'efficacité 100% contre les types oncogènes 16 et 18 de virus (les 2 les plus répandus, les types causals de HPV qui sont détectés dans l'adénocarcinome) pourrait réduire l'incidence de l'adénocarcinome nettement par l'empêchement autant d'en tant que 92% de cas. Quant à l'adénocarcinome, il est important de considérer les points finals au sujet du type oncogène 18 de virus, que le type qui est responsable d'une plus grande proportion d'adénocarcinome a comparé au SCC. Les deux vaccins (L1 quadrivalent VLP 6/11/16/18 et L1 bivalent VLP 16/18) montrent l'efficacité exceptionnelle contre l'infection persistante et le développement de la lésion intraepithelial cervicale du neoplasia 2+ qui sont liés aux types oncogènes 16 et 18. Les profils de sûreté pour les deux vaccins bien-sont tolérés et aucun effet secondairesérieux n'a été rapporté (16).
Sommaire :
La réduction des taux d'incidence et de mortalité qui sont associés aux adénocarcinomes peut être accomplie en employant des techniques examinantes améliorées et l'exécution à grande échelle des vaccins cervicaux de cancer qui visent les types humains oncogènes prédominants de papillomavirus qui sont associés à l'adénocarcinome. Les taux cervicaux d'incidence et de mortalité d'adénocarcinome continuent à être en hausse, en dépit de l'exécution à grande échelle du criblage cytologic aux Etats-Unis. Ce doit partiellement des limitations des techniques courantes de criblage détecter les précurseurs à l'adénocarcinome, qui incluent AGC et AIS. En conséquence, des femmes souvent sont diagnostiquées aux étapes en retard de la maladie, qui a comme conséquence un diagnostic plus faible. Le prélèvement d'Endocervical en utilisant une brosse ou un curette peut être entrepris en tant qu'élément de l'évaluation des résultats d'ASC et de LSIL de cytologie et devrait être considéré en tant qu'élément de l'évaluation des résultats d'AGC, d'AIS et de HSIL de cytologie. Le prélèvement d'Endocervical est recommandé à l'heure d'un colposcopy insuffisant ou si le traitement ablatif est recommandé. Le prélèvement d'Endocervical n'est pas indiqué dans la grossesse. Le prélèvement d'Endometrial est indiqué chez les femmes avec les cellules endometrial atypiques et dans toutes les femmes âgées 35 ans ou plus vieux qui ont des résultats de cytologie d'AGC, aussi bien que chez les femmes plus jeune que 35 ans avec lasaignée anormale, l'obésité morbide, l'oligomenorrhea, ou les résultats cliniques suggérant le cancer endometrial.
Les femmes avec des résultats de neoplasia de faveur d'AGC ou de cytologie d'AIS et des résultats colposcopy négatifs ou insuffisants devraient subir l'excision à moins qu'ellessoient enceintes. Un négatif colposcopic d'examen pour des anomalies après deux résultats de cytologie d'AGC-NOS est également une indication pour l'excision en l'absence de la grossesse. Les femmes avec un diagnostic cervical de biopsie d'AIS devraient subir l'excision pour exclure le cancer invahissant. le conization de Froid-couteau est recommandé pour préserver l'orientation de spécimen et pour permettre l'interprétation optimale du statut d'histologie et de marge. Après traitement d'AIS, quand la future fertilité est désirée et les marges cervicales de conization sont claires, le suivi conservateur peut être entrepris avec la cytologie et le prélèvement endocervical tous les 6 mois. Des patients avecles cancers squamous et ceux de cellules avec des adénocarcinomes devraient être contrôlés pareillement, excepté ceux avec la maladie microinvasive. Critères pour le démuni microinvasive d'adénocarcinome établi.
Remerciement : La santé des femmes etle centre d'éducation (WHEC) exprime la gratitude à Dr. Bradley J. Monk, au professeur d'associé et au directeur de la recherche, Division de l'oncologie de Gynécologie, université du centre médical de la Californie Irvine, la Californie (Etats-Unis)pour son aide inestimable en développant le manuscrit. Nous sommes dans l'attente pour collaborer avec lui pendant beaucoup d'années pour venir. Cette information est conçue pour faciliter des fournisseurs de soins de santé en prenant des décisions au sujet de soin approprié de soin obstétrique et gynécologique. Des variations dans la pratique peuvent être justifiées ont basé sur les besoins du différents patient, ressources, et limitations uniques à l'établissement ou au type de pratique.
References:
- Sherman ME, Wang SS, Carreon J, et al. Mortality trends for cervical squamous and adenocarcinoma in the United States: relation to incidence and survival. Cancer 2005;103:1258-1264
- Sankaranarayann R, Ferlay J. Worldwide burden of gynecological cancer: the size of the problem. Best Pract Res Clin Obstet Gynecol 2006;20:207-225
- Wang SS, Sherman ME, Hildesheim A, et al. Cervical adenocarcinoma and squamous cell carcinoma incidence trends among white women and black women in the United States for 1976-2000. Cancer 2004;100:1035-1044
- Krane JF, Granter SR, Trask CE, et al. Papanicolaou smear sensitivity for the detection of adenocarcinoma of the cervix: a study of 49 cases. Cancer 2001;93:8-15
- Centers for Disease Control and Prevention. Genital HPV - CDC Fact Sheet, 2004
- Castellsague X, Diaz M, de Sanjose S, et al. Worldwide human papillomavirus etiology of cervical adenocarcinoma and its cofactors: implications for screening and prevention. J Natl Cancer Inst 2006;98:303-315
- Lee KR, Flynn CE. Early invasive adenocarcinoma of the cervix. Cancer 2000;89:1048-1055
- Wright TC Jr, Massd LS, Dunton CJ, et al. 2006 Consensus guidelines for the management of women with abnormal cervical cancer screening test. Am J Obstet Gynecol 2007 [in press]
- Herzog TJ, Monk BJ. Reducing the burden of glandular carcinomas of the uterine cervix. Am J Obstet Gynecol 2007;197:566-571
- Raab SS. Can glandular lesions be diagnosed in Pap smear cytology? Diag Cytopathol 2000;23:127-133 (Level III)
- Krane JF, Lee KR, Sun D, et al. Atypical glandular cells of undermined significance: outcome prediction based on human papillomavirus testing. Am J Clin Pathol 2004;121:87-92. (Level III)
- Kennedy AW, Biscotti CV. Further study of the management of cervical adenocarcinoma in situ. Gynecol Oncol 2002;86:361-364
- ACOG Practice Bulletin. Management of abnormal cervical cytology and histology. Number 66, September 2005
- ACOG Practice Bulletin. Diagnosis and treatment of cervical carcinomas. Number 35, May 2002
- Westin SN, Bustillos D, Gano JB, et al. Social factors affecting treatment of cervical cancer - ethical issues and policy implications. Obstet Gynecol 2008;111:747-751
- Villa LL, Costa RL, Petta CA, et al. High sustained efficacy of a prophylactic quadrivalent human papillomavirus types 6/11/16/18 L1 virus-like particle vaccine through 5 years of follow-up. Br J Cancer 2006;95:1459-1466
©
Le Centre pour la Santé et Éducation des Femmes

