乳腺癌外科治疗的并发症及淋巴水肿WHEC实务公告和临床管理指南为医疗服务提供者。 妇女的健康和教育中心(WHEC)提供教育补助金。 任何操作后的并发症,可以最小化,彻底的术前评估,细腻的手法,止血,伤口缝合。在除了标准的肿瘤学评价,术前评估,包括评估病人的整体生理状况,麻醉的耐受性,特别强调,未经控制的糖尿病,高血压,贫血,凝血功能障碍,或类固醇的依赖,。淋巴水肿是一种可怕的乳腺癌手术并发症。严重的淋巴水肿患者有慢性,往往使人衰弱的手臂,由此产生的疼痛肿胀,减少功能,生活质量下降,和化妆品畸形。由于其长期性,以及缺乏长期行之有效的治疗方法,淋巴水肿的发展也许是最害怕的乳腺癌手术并发症患者和外科医生。有效的治疗淋巴水肿。早期诊断是非常重要的,因为治疗淋巴水肿的诊断是在最早阶段时,是最有效的。每一个有淋巴水肿的病人,应建立有效的治疗这种情况下的访问。淋巴水肿没有治愈,但可以成功地管理,正确的诊断和治疗。 本文件的目的是审查乳房切除后的伤口护理常用的手法和地址,在这些患者中遇到的并发症。乳房切除后的患者康复的复杂程度不同而产生的问题。淋巴水肿的病理生理学,预防和管理进行了讨论。乳房切除术是一种发病率和死亡率低的安全运行。虽然术后并发症发生率是低的,医生应该意识到独特的乳房切除术和腋窝淋巴结清扫术的发病率。随着时间的推移发展淋巴水肿的危险并没有减少,但是是一个终身的风险。进淋巴水肿是复杂的反复感染,不愈合的伤口,不适或疼痛,日常任务有困难,情绪和社会的困扰。 乳房切除手术后伤口的护理在操作和伤口缝合技术是创面修复的重要组成部分。细致的止血必须确认之前关闭。封闭吸水渠应置于乳房切除术伤口部位,因为大多数患者将制定一个积液。我们喜欢闭合吸乳房切除手术伤口导管引流,商业布雷克(爱惜康)或杰克逊普拉特油管(巴克斯特),每个系统操作应放在适当允许superomedial和inferolateral定位,以确保彻底的,依赖的愿望。伤口闭合后,管材连接,以确保清除所有伤口的内容(如血块,血清)。吸痰导管引流,作为一项规则,术后5至10天是必要的。常规导管将被删除,只有当不少于30毫升的浆液性或serosanguineous排水是显而易见的,连续两个24小时的间隔。 皮肤是使用可吸收缝合线在两个层封闭。一盏灯,适用于干纱布包扎切口。在解剖皮瓣的压力敷料是不必要的,不减少的数量和血清肿形成率(1) 。术后伤口皮瓣坚持仔细检查,并鼓励病人恢复术前的活动。在大多数情况下,允许乳腺癌患者手术前活动开始逐步恢复。年轻女性通常重拾全方位漏去除后不久,手臂和肩膀的运动,而一些年龄较大的患者可能需要几个月的激烈(监督)行使前实现其活动前的水平。访问护士协会(VNA)的医疗服务提供者的家访是乳房切除后患者的心理和身体恢复的特别价值。乳房再造是在乳腺癌治疗中的重要辅助手段。乳房重建在生活质量方面的优势是有据可查(2)。此外,最近的研究disproven许多有关乳房重建对乳腺癌手术管理的潜在影响表示关注(3)。例如,大型系列显示乳房重建不会改变对乳腺癌生物学行为,并没有显着的延迟或干扰辅助化疗管理,而不是在诊断乳腺癌复发的延迟(4)。然而,尽管事实上,现在是执行例行乳房重建,有没有关于淋巴水肿的发展影响乳房再造的数据。 乳房切除的并发症
不太常见的胸背神经及胸长神经贝尔(呼吸)受伤。胸背,或肩胛下神经支配胸背(肩胛下)的船只,并在其过程中lattissimus肌通常牺牲时,淋巴管被发现参与在腋窝淋巴结清扫的转移。贝尔长胸神经损伤或交易产生不稳定和有碍观瞻突出的肩胛骨("飞过的肩胛骨")。维持这样一个受伤的病人往往会抱怨多月的肩部疼痛在休息和运动后的程序。所有企图,应保持这种神经,但其浸润性肿瘤或淋巴结扩展的参与可能需要被牺牲,以确保足够的整块扩展。胸大肌肌肉和电机支配胸小的出口臂丛进入这些肌肉在近端腋后外侧和内侧胸肌神经。保存的胸大肌,其功能是改良根治术的目的。因此维护的内侧和外侧胸肌神经的完整性是至关重要的,以确保随后胸大肌功能。 淋巴水肿淋巴水肿是导致过度形成淋巴结的组织液,被称为组织间液,淋巴系统异常引起的。停滞的淋巴液中含有蛋白质和细胞碎片,导致受影响的组织肿胀。淋巴负责运送必需的免疫化学品和细胞。淋巴水肿是淋巴回流中断而富含蛋白质的流体在软组织中的积累。它最常发生在四肢,但它也可以在头部,颈部,腹部,肺部,和生殖器区域。在乳房切除后的患者,慢性淋巴水肿有可能成为一个永久的,渐进的条件。如果是允许的进展,条件可以成为极其治疗耐,并在大多数情况下,不能完全解除或者医疗或外科手段。如果不进行治疗,淋巴水肿导致慢性炎症,感染和皮肤硬化,反过来,在进一步的淋巴管损伤和影响身体各部位的形状扭曲的结果(11) 。组织间液可以建立在任何身体没有足够的淋巴引流区,并引起淋巴水肿。淋巴水肿是一个条件,发展缓慢,一旦出现,通常是渐进的(12) 。淋巴水肿分为两种形式: 原发性淋巴水肿和继发性淋巴水肿 。人们可以出生在淋巴系统的异常。这被称为原发性淋巴水肿淋巴水肿的类型。可以根据不同的条件是多么严重,肿胀是目前在出生时或可能在以后的生活发展。原发性淋巴水肿是淋巴系统的发育异常有关,可能是新生儿(先天性),青少年(腊梅),或病人年纪较大的表现超过35年(迟发性) 中学淋巴水肿是淋巴水肿的最常见的形式。这通常发生在肿瘤外科或放射治疗。条件发生转移性疾病损害淋巴系统,后辐射到肌肤底层结构的变化,或手术切除一个或多个淋巴节点盆地。在美国的大多数淋巴水肿是继发性淋巴水肿。这种类型的淋巴水肿发生损害淋巴系统,常见的癌症及其治疗,但也从创伤,如烧伤或感染的皮肤(13) 。乳腺癌术后淋巴水肿已被研究最多,但淋巴水肿可发生其他癌症,包括黑色素瘤,妇科肿瘤,头颈部癌或肉瘤。 据估计,多达30%-50%的所有患者进行腋窝淋巴结清扫去开发一些淋巴水肿的形式(10) 。淋巴水肿的报告发病率变化的部分原因是缺乏一个统一的定义(14) 。此外,尽管大多数发展淋巴水肿的患者在手术3年,发生淋巴水肿的发病高达25% 的患者(10)。除了 测量手臂肿胀,许多病人认为,或主观的手臂肿胀,是难以量化的(15)。在乳腺癌,最显着的前哨淋巴结活检(SLNB)的来临,管理的进步已经减少淋巴水肿的发生率。然而,最近的长期研究表明,即使是在单独接受SLNB的,在客观上和主观测量病人淋巴水肿可发生在3%-5% (15)(16) 。因此,它是明确的,即使是在腋窝排水模式与SLNB的发生轻微的扰动可以在某些情况下,引起淋巴水肿。 淋巴水肿的成因六个因素已被证明影响臂丛水肿的治疗后乳腺癌的发病率:放射治疗;肥胖,年龄,手术部位,手术切口类型和感染史。添加放射治疗已被证明淋巴水肿的发生率从20%增加至52%(17)。淋巴水肿的发生率减少,如果横向斜切口,而不是使用(18)。腋窝淋巴结清扫的范围是一个重要因素。限制水平I和II节点的腋窝淋巴结清扫和维护三级节点和周围的肩膀的淋巴经络,可减少急性和慢性淋巴水肿的发生率。最新技术推出的淋巴映射为浸润性乳腺癌的妇女SLNB的的概念。与假设的SLNB的组织学,反映了在盆地其余节点的组织学,全淋巴结分期的信息可以引起一个或多个节点用一个简单的淋巴结淋巴结活检。这种做法可能会限制只有那些与妇女在腋下转移性疾病的病理证据的淋巴水肿的可能性。 慢性淋巴水肿是有限的治疗选择的重大问题(19) 。在美国,淋巴水肿的最常见的原因是乳腺癌腋窝淋巴结清扫(19) 。大多数作者分类手臂肿胀从基线/对侧手臂或大于40%为严重的淋巴水肿基线量差大于5厘米(17)(20)。中度淋巴水肿通常被定义为2-5厘米臂围增加。有些作者定义为小于2厘米的手臂测量的差异,轻度淋巴水肿,但与主观感觉肿胀有关。病人知觉使用淋巴水肿的定义是重要的,是由美国癌症协会(ACS)所提倡的。由于已经开发等,以病人为导向的采访和验证的工具,评估淋巴水肿的症状,使病人的感知和客观测量相(21)结合。淋巴水肿的相对发病到手术干预是不可预测的,可能会出现数年。大规模的临床系列已确定为淋巴水肿的危险因素。最一贯确定的风险因素包括肥胖,术后体重增加,术后手术部位/ ARM的感染,放射治疗腋部(22) 。 分期淋巴水肿第一阶段:
第二阶段:
第三阶段:
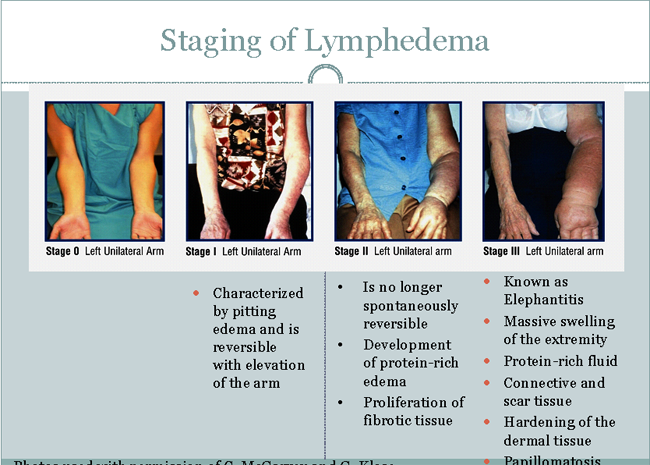 图1。分期淋巴水肿 诊断和症状一个准确的历史和全面的体格检查的基础上,诊断即可成立。水肿的进展的评估是在病人的术后护理至关重要。摄影在术前和术后的访问,可以在确定淋巴水肿的发生和进展非常有用。圆周测量使用的参考点,以骨性标志性建筑,也可能是一个实用的和简单的方式,按照病人的淋巴水肿。圆周测量之间的差异两个对立的四肢,指出在多个地标。这些测量值总额为每个肢体和比较。如果有一个大于10厘米的差异,淋巴水肿的存在。排水量记录水肿的变化是最准确的方法。这似乎是最好的客观标准与淋巴水肿的判断和对治疗的反应。然而,这些技术是费时又是有限的设施,设备进行研究。生物电阻抗技术评估积水,影响四肢的最新事态发展。慢性淋巴水肿的症状通常会引起病人的准确的历史。患者抱怨的整体增加或下肢的"丰满",与相应的"沉重"和机能下降。 软组织成像的磁共振成像(MRI),计算机断层扫描(CT)和超声(美国)某些类型都能够检测到额外的液体在组织中的存在(23) 。流体,是在细胞外(外)以外的船只(血管外)被称为组织液间质液。淋巴水肿是一种类型组织间液积聚,当流体不被删除由淋巴管发生。 MRI,CT和美国能显示存在的组织间液增加,但不能告诉原因。必须把这些成像技术的病史,体格检查和有时其他影像学检查。其他条件,如心脏衰竭或低蛋白在肝脏疾病或营养不良血液可能会导致液体在组织建设。核磁共振,CT扫描和美国可能需要确定淋巴水肿的原因,尤其是如果有一个关注的淋巴水肿可能是一个治疗癌症的结果。 淋巴管造影:淋巴成像淋巴管和淋巴结核医学研究(24) 。放射性标记的蛋白颗粒注入刚下成像的身体区域的皮肤。一般锝标记的硫胶体使用。淋巴是准确的检测淋巴系统异常,在四肢,无论事业。它表明缓慢或无淋巴流动和地区回流(回流)。淋巴水肿的某些形式,它可以揭示在淋巴结淋巴结摄取量的异常。它预测对治疗的反应和显示的主要的,较大的淋巴管,外围的淋巴系统和节点的基本结构(24)。它不显示账面节点的淋巴结回血液循环的深交通淋巴管。淋巴淋巴管畸形,淋巴水肿发生后确定在后期阶段。近红外成像花期(NIR)的成像淋巴管的一个新技术使用的物质如吲哚绿(ICG )(25) 。 ICG是注入皮肤,并立即与动态(实时)红外花期相机成像。 NIR - ICG,即使是非常小的淋巴管中可以看出。它可以诊断淋巴水肿,在早期阶段发现异常,可能之前肿胀是显而易见的。虽然这种技术显示为淋巴水肿的诊断的承诺,它是目前在极少数的中心,其中大部分是在研究涉及。 卷的办法:肢体(手臂和腿部)量的措施已年淋巴水肿的检测标准方法,并已被证明是准确, 正确完成时(26) 。卷是由3个主要的方法测量:磁带测量,perometry,排水量。磁带测量定义的时间间隔,用几何公式来计算总量。如果它正是以同样的方式,每次做这种技术可以准确,最准确的同一人时,每次测量。 Perometry使用一个红外光学电子扫描仪和计算机,计算量身体的一部分。 Perometry是准确的,身体的一部分,如果是定位完全相同的方式,每次机器已经校准的准确性。 Perometry已被证明是检测如在乳腺癌幸存者肢体量的3%,随时间变化不大(27) 。水置换,评估量的板凳"金标准",很少使用这些天由于其不便。 电导检测:生物电阻抗光谱(BIS)是一个组织中的水分含量的测量方法。已使用多年,以评估对健身和减肥的目的的身体和身体组成的总含水量。国际清算银行现在可导致淋巴水肿的诊断评估的一个组成部分来衡量组织间液,并已被证明是提供可靠的(28)数据在乳腺癌诊断癌症相关的淋巴水肿。国际清算银行是通过肢体小,无痛,电流和电阻测量电流(阻抗)。该机采用了一定的电流频率,以确定是否存在更流畅相比,对侧肢体。它这样做是在电阻上的差异比较,通过组织间液通过电力相比,细胞内液。国际清算银行目前是整个肢体上,因为标准技术的电流流过的阻力是身体的一部分的长度计算。较高的间质组织中的水分含量,较低的电阻(阻抗)。国际清算银行是不准确的提前,水肿纤维化。 组织的生物力学特性的变化:组织的生物力学特性,这些措施是重要的研究。希望继续发展会导致更好地为临床使用的工具,使诊断的方法,包括皮肤和皮下组织相关的变化与进步的淋巴水肿的定量方法。淋巴水肿导致受影响的皮肤和皮下组织发炎和硬化(纤维化)。目前,这些皮肤变化,组织纹理,点蚀,肿大的皮肤皱褶和其他皮肤病,如伤口和乳头状瘤(皮肤淋巴水肿等领域的良性增长)的体检记录。用于定量测量皮肤纹理和阻力的方法是:组织介电常数和眼压(29)。 淋巴水肿早期检查的重要性通常情况下,淋巴水肿的诊断,只有当它直观明显,此时治疗往往无效。 WHEC癌症中心的筛查方案的重点是在亚临床状态诊断的条件时,早期干预可以防止临床症状和体征的发展。基线测量和乳腺癌的治疗后定期测量准确的诊断是至关重要的。测量只需要三分钟,使用perometer - 采用红外技术的设备,准确核实手臂卷。臂测量,这是目前临床评价标准的一部分,帮助我们更好地识别和治疗的条件,也导致了更深入地了解所涉及的风险因素。早期干预措施,如穿12周压缩套,可以防止病情进展。谁进展至中度淋巴水肿的妇女更积极的措施,如夜间包扎,按摩和压缩管理,除了穿着袖,是有益的。有些妇女经验的条件下的瞬态形式;,他们表现出的亚临床淋巴水肿的迹象,但没有进展,临床症状。区分两个群体是至关重要的,以确保妇女不接受不必要的治疗(40) 。在这项研究中,研究人员已经确定,接受淋巴结清扫术或放射至淋巴结,增加一个女人的淋巴水肿的风险。最多至8%的患者腋窝淋巴结清扫前哨淋巴结活检和20%至25%的女性发展一段时间治疗后淋巴水肿(40) 。辅助放射治疗和术后感染,增加发展淋巴水肿的危险,但有一个身体质量指数超过25。 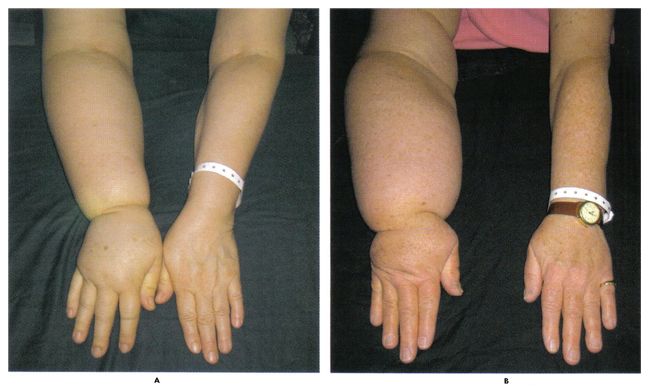 图2。淋巴水肿的烈日可能不可逆转的形式,可以阻碍手臂功能,往往为时已晚治疗是有效的诊断。图为妇女以上的经验丰富的手臂量增加31%(A)和54%(二)。 治疗方案
淋巴水肿的检查清单指南(30) :DO:
请勿:
完成Decongestive疗法(CDT)它也被称为相结合,复杂的或综合Decongestive的治疗(CTD)。它是淋巴水肿的主要治疗方法,被认为是"金标准"的治疗。 CDT已经被证明是有效和安全的。它由一个还原初始阶段,由维修阶段(第二阶段)(第一期)(31) 。在第一阶段,主要目标是减少患部的大小,并改善皮肤。第一阶段后,与淋巴水肿的人需要继续进入第二阶段,一个持续的,个性化的自我管理阶段,以确保第一阶段的成果,我都保持着长期的。 CDT的组件包括:手动淋巴引流;多层,短期弹力加压包扎;淋巴锻炼;皮肤护理,淋巴水肿的自我管理教育,和弹性压缩服装。 CDT的影响:减少肿胀;增加淋巴引流的拥挤地区;减少皮肤纤维化和改善皮肤状况,提高患者的功能状态,减轻不适和提高生活质量;减少蜂窝组织炎和斯图尔特 - 特雷韦斯-综合症的风险一个罕见的肉瘤形式。 理想情况下,第一阶段CDT是每日执行(5天/周),直到液量的减少已经达到了一个平台,可以采取3至8周(31)。部分患者可有良好的CDT的结果,修改的频率和持续时间的治疗。 CDT的频率和持续时间应个体化,以产生最大的肿胀减少和改善皮肤状况,在最短的时间内。在CDT的第一阶段完成后,与淋巴水肿的人成立一个自我管理的方案,其中包括自我淋巴引流(有时也称为简单的淋巴引流),家庭淋巴演习,皮肤护理方案,并压缩服装或绷带,个人学习申请。有些人可能需要额外措施,魔术贴,专门的泡沫建设服装,和充气加压装置。二期维修必须进行监测,并定期更换,就像任何其他慢性疾病的治疗。压缩服装必须更换每4-6个月才能有效。根据制造商的指引,专用设备需要维修和更换。二期CDT和定期的医疗监测淋巴水肿的治疗长期成功是至关重要的。利尿剂在治疗慢性淋巴水肿,肿瘤外科或转移性疾病的传播造成最小的援助。压缩泵正迅速成为慢性淋巴水肿患者的医疗管理中的一个主要因素。研究人员最近通过机械或挤压的方式重现按摩的有利影响,导致压缩设备的发展集中在关注。这些压缩机器是基于两个基本原则。首先是单细胞的隔间系统,提供绝对压力。这些设备提供任何流体输送,这会导致一些淋巴液回流的方向。第二代设备的基础上下肢的顺序压缩的多细胞系统。它提供了在相同的压力在每件服装部分从远端到近端的压缩。然而,这并不模仿正常的肢体肌肉和血管的活动。少数药物正在研究治疗慢性淋巴水肿。 Benzopyrones可以减少刺激水解高蛋白集中水肿的整体体积。 Venalot,苯并芘是一种药物,打破了较大的蛋白质分子,促进血管系统的毛细血管水平(32)的蛋白质的吸收。 间歇充气加压治疗(IPC)工控机,又称压缩泵治疗,可在一些患者作为辅助手段,以第一阶段的CDT,或一个成功的家庭计划,二期CDT的必要组成部分(33)有用。可接受的泵应该有多个商会家电(泵服装),并有淋巴水肿患者的诊断和模式单独确定一个特定的模式压缩商会的顺序压送。推荐泵的压力一般为30-60毫米汞柱,虽然较低或较高的压力可能会表示。在一般情况下,较低的压力被认为是更安全,但压力要因材施教,病人的诊断和皮肤状况。每个疗程的长度通常是一个小时。 IPC是不是一个"独立"的治疗。它是利用CDT保持在家淋巴水肿的控制标准。为了保持水肿的控制,压缩服装,或短弹力绷带,应戴泵治疗,并在IPC治疗停产。为IPC认为病人必须进行评估,由具有专门知识的医生或医疗的淋巴水肿的供应商。这一点很重要,以确保选择正确的设备和在IPC的适当的安全。处方必须包括压力和需要的压力格局的力度,考虑到考虑到病人的情况几个方面,包括确定需要可编程的压力,以治疗肝纤维化领域,地址溃疡的治疗,并调整为病人的疼痛和皮肤敏感的水平(34) 。如果躯干,胸部或生殖器肿胀,医生必须确定一个泵,提供设备,以处理这些领域是否是必要的,如果病人可以管理的主干,通过自我手动淋巴引流或服装肿胀。如果只有下肢附件的泵使用,应密切监测制度,以检测增加水肿或纤维化(硬)设备套以上的组织,称为fibroscelerotic环。如果发生这种情况时,应考虑使用的设备将在除四肢主干。此外,医生或医疗服务提供者必须评估其他各种气动加压疗法的禁忌症,包括急性感染,严重的动脉血管疾病,急性浅表或深静脉静脉炎(炎症或血块),复发癌通常被认为是医疗条件的影响受影响的地区,或无偿的充血性心力衰竭的。 手术治疗为淋巴水肿的手术不能治愈,但它已经在特定情况下用于控制了严峻的条件。可考虑手术的情况是:减少患肢的重量,减少炎症攻击的频率,提高化妆品的外观,或装修到服装的肢体。对他们来说,以前的医疗模式已经失败的患者,或那些有长期并发症的外科治疗应提起。外科手术已为淋巴水肿的有以下几种类型:(一)切除行动,包括减瘤和吸脂,(二)组织转移,(C)的显微外科淋巴重建。以往的研究表明,伤口感染和感染的同侧手臂淋巴水肿的发展的重大风险的事实。许多医生推测即时乳房再造的手术部位感染的可能性增加的后果,以增加淋巴水肿的风险。在本系列(35) ,立即重建是不相关的感染的风险增加。此外,这些人有感染的病人没有淋巴水肿的风险增加。这最后的观察,必须谨慎解读。但是,只有当前系列中的少数患者感染并发症,从而限制了统计力量。研究结论表明,与组织扩张器下面的乳房切除乳房重建不会增加淋巴水肿的风险。这个信息是非常重要的耐心辅导。 减瘤:它消除了坚硬的结缔组织和淋巴水肿,影响身体的一部分的脂肪组织的任何大型倍(36) 。这种手术的潜在风险,包括住院时间延长,伤口愈合不良,神经损害或损失,显着的疤痕,销毁剩余的淋巴管中,身体的一部分,肢体功能丧失,肿胀,美容效果差的回报,和质量下降生活。术后,压缩服装,仍然有必要为维护肢体,必须佩戴终身由于这些手术疤痕及淋巴功能不全的淋巴。为淋巴水肿吸脂是相似,但不完全相同的,如化妆品吸脂。吸脂手术的风险,包括出血,感染,皮肤亏损,感觉异常(如麻木,刺痛,"别针和针"的感觉),和淋巴水肿返回。 显微淋巴重建:有新的显微手术技术目前正在尝试使用或者淋巴静脉分流术(LVSs)或淋巴管静脉吻合术(LVA)。这些程序允许进入静脉循环,淋巴出口的流体。他们联同多个肢体fasciotomies,可以通过肌肉和深淋巴循环淋巴引流改善。并发症包括血栓性静脉炎和淋巴管炎(37) 。弥漫性间质纤维化,总肤浅lymphangiectomy更传统的选项(Servelle)或部分肤浅lymphangiectomy Kondoleon的患者建议。 Campisi,Boccardo,并Tacchella描述另一种显微外科技术进行干预的自体淋巴静脉 - 淋巴管(LVL)吻合。这个过程代表一个直接LVSs的替代,是基于丰富的大口径静脉支流。拉特吻合,由淋巴收藏家上方和下方的淋巴回流梗阻部位之间插入适当大和冗长的自体静脉移植。此过程中的禁忌症包括淋巴结增生或再生障碍性贫血和浅表和深部淋巴收藏家的广泛闭塞。肢体量的减少已和一些初步的研究已经完成,但有没有长期的研究,这些技术的有效性(38)。 互补性,综合性和替代疗法一些有前途的治疗方法已被报道,但他们还没有受到足够的严谨的研究建议作为标准的护理。这些治疗方法包括冷激光,电刺激,振动治疗,治疗振荡,endermologie和水产淋巴疗法(39) 。所有这些技术结合与CDT的组件。针灸造福癌症和治疗癌症,包括疲劳,潮热,肌肉或关节疼痛,神经病变及恶心某些症状。有使用针灸治疗淋巴水肿或淋巴水肿的四肢,用针灸没有严谨的研究工作(39) 。篮板蹦床一直所倡导的一些治疗淋巴水肿,但这种治疗有没有发表的研究报告。反弹是很好的锻炼,但不知道要优于其他形式的有氧运动与淋巴水肿的个人。由于处方药和其他负面影响的自然补充潜在的相互作用,患者应检查与他们的医生或医疗服务提供者采取任何天然补品。 摘要淋巴水肿的生理和病理生理的一个准确的知识是需要了解可用的治疗技术的基本原理。发起无论短期或长期护理之前,应建立一个准确的评估受损程度。虽然手术干预和治疗一直试图在过去,现在标准的护理是一个保守的医疗管理。需要一个多学科的方法是,以最大限度地发挥现有的治疗方案。外科医生,护士,物理及职业治疗师的慢性淋巴水肿患者的护理中发挥积极的作用。在长期护理的病人,适当的耐心教育和自我保健的指令是最重要的的。一个现实的方法来治疗和情感上的支持再加上这个条件的长期护理,可以保证生产和少衰弱的生活方式与慢性下肢淋巴水肿的患者。目前还没有规范的标准来定义淋巴水肿。绝大多数临床系列研究淋巴水肿,手臂近端和远端鹰嘴过程的不同距离测量。组织扩张器在接受SLNB或SLNB和腋窝淋巴结清扫的患者乳房再造不会增加发展中国家测量或感知的淋巴水肿的风险。只有彻底的诊断评估后已按照由合格的专业人员公认的准则,应进行治疗淋巴水肿。 CDT已经被证明是有效地在大量的案例研究展示量减少50-70%或以上的肢体,改善外观肢体,减少症状,提高生活质量,并减少感染,治疗后的数字。甚至有人与进步的30年或以上的淋巴水肿;开始的CDT已经证明,作出回应。淋巴水肿的所有措施必须有诱导和维持量减少的目标,防止医疗并发症,改善皮肤状况,减少感染,提高病人的依从性,并提高舒适性和生活质量。 鸣谢:特别感谢博士史蒂文M. Schonholz,在斯普林菲尔德(美国),马 专家的意见,并协助准备的手稿Mercy医疗中心,癌症中心的医疗主任,乳腺。 参考文献
|