子宫内膜异位症的临床管理WHEC实践公报和临床管理准则的医疗保健提供商。教育补助金所提供妇女保健和教育中心( WHEC ) 。 子宫内膜异位症是一种慢性,复发性变的临床表现生殖障碍。根据病人的年龄,症状,疾病的严重程度,生殖目标,治疗的风险,副作用小,成本的考虑,管理不同。这是比较常见的慢性妇科疾病,通常与慢性盆腔疼痛或不育的介绍。可行的,敏感的雌激素,子宫内膜腺体和子宫外的炎症反应基质的存在是全球简称为子宫内膜异位症。虽然九十年过去了,因为它是第一个描述桑普森,子宫内膜异位症是由于其不同的临床表现和有争议的病因起源仍然是一个令人费解的障碍。一旦诊断是在育龄妇女子宫内膜异位症,它应该被认为是一种慢性疾病,多反复发作,疼痛,不孕,和更长的症状无间隔。估计每年用于治疗子宫内膜异位症的费用超过200亿美元。三个亚型子宫内膜异位症是有区别的总额和微观检查,子宫内膜异位囊肿(卵巢囊肿),肤浅植入子宫内膜异位症(主要集中在腹膜疾病),深深浸润子宫内膜异位症(直肠结节)组成。每种形式可能有它自己的病因或其他形式的这种常见的慢性妇科弊病份额的起源。 本文件的目的是审查在子宫内膜异位症的医疗管理使用的代理,并讨论了辅助生殖技术(ART)的使用与子宫内膜异位症患者渴望怀孕。其病因,疾病的程度及症状的轻重程度,对生育的影响,最适当的治疗子宫内膜异位症之间的关系仍然是不完整的。此意见还提出证据,包括风险和收益,医疗和手术治疗盆腔疼痛或不育或两者症状的成年妇女的成效。使用各种可用的医疗和手术治疗的最新方法进行了讨论,因为他们专门涉及到青少年人口。子宫内膜异位症是一种较常见的慢性妇科疾病,通常与慢性盆腔疼痛或不育的介绍。这混乱的社会影响是巨大的,无论是在货币成本和生活质量。 发病率:这个神秘的疾病影响6-10%的育龄妇女,并已在12岁和80岁的妇女(1) 。诊断的平均年龄约为28岁(2) 。在不孕妇女在71-87%的女性慢性盆腔疼痛(3)患病率38%(范围为20-50%)被发现。相反很多猜测,有没有数据来支持这一观点,子宫内膜异位症的发病率正在上升,虽然提高识别可能导致子宫内膜异位病灶检出率增加。似乎也没有什么特别的种族倾向子宫内膜异位症。的子宫内膜异位症的家族协会已建议,与第一受影响的程度相对的患者有近7至10倍,增加发展中国家的子宫内膜异位症的风险(4) 。建议继承的特点是一个多基因,多因素的机制。已确定的遗传多态性。在美国,子宫内膜异位症的诊断和治疗相关的疼痛和不孕的估计费用总额在2002年为22亿美元(7) 。由于子宫内膜异位症的复发率随着时间的推移,没有药物治疗,将可能有更多的妇女子宫内膜异位症对疾病的进展,而不是决议的轨道。此外,疼痛的感觉并不一定相关性病变的识别。负责正在进行的症状表现的机制可能是复杂和多因素。 病理生理学:大多数专家同意这种疾病的病因多因素。长期的假设包括逆行月经回流溶媒植入骨盆结构,体腔多能干排队经历到子宫内膜组织化生的腹膜间皮细胞,植入的细胞通过血行或淋巴栓塞。然而,难题依然存在:为什么这种疾病在一些妇女和别人不发展呢?一个更深入的了解与子宫内膜异位症相关的分子机制,增强了传统的理论。明智的,必须在临床实践中应用的最新进展,关于子宫内膜异位症的病因,以达到最佳的治疗效果。逆行移植的子宫内膜组织和细胞附着于腹膜表面,建立了血液供应,并侵入附近的建筑物(5) 。他们渗透的感觉,交感,副交感神经,引起炎症反应。子宫内膜异位植入分泌雌二醇(E2)以及前列腺素E2(PGE2),代理商,吸引巨噬细胞(单核细胞趋化蛋白1,MCP-1]),神经肽(神经生长因子NGF的]),组织重塑酶(基质金属蛋白酶[蛋白酶])和组织基质金属蛋白酶(蛋白酶抑制剂),以及促进血管形成的物质,如血管内皮生长因子(VEGF)和白细胞介素-8抑制剂(6) 。分泌haptogobin病变,从而降低了巨噬细胞的粘附和吞噬功能。病变和激活的巨噬细胞,这是丰富的腹膜透析液在子宫内膜异位症的妇女,也分泌炎性细胞因子(白介素-1β,白细胞介素8,白细胞介素-6,肿瘤坏死因子-α[肿瘤坏死因子-α])。本地(和全身)雌激素可刺激病变生产前列腺素E2,它可以激活痛觉纤维,提高神经病变的侵袭神经生长因子和其他神经营养因子刺激生产,促进感受器,有助于持续消炎止痛,抑制神经细胞凋亡的萌芽。子宫内膜出血因子(EBAF)不正确地表达,并可能导致子宫出血。不孕不育的配子和胚胎的炎症过程,纤毛功能受损,子宫内膜异位症,是抗孕激素的作用,因而子宫内膜植入胚胎是荒凉的毒副作用的结果(7) 。HOXA10和HOXA11基因整合素上调孕激素,因此子宫内膜植入胚胎是荒凉。内分泌干扰物质,可以促进孕激素抵抗,也许是免疫功能低下(7) 。ERFFI1(ErbB受体反馈抑制剂1)表达,并有多余的有丝分裂信号。 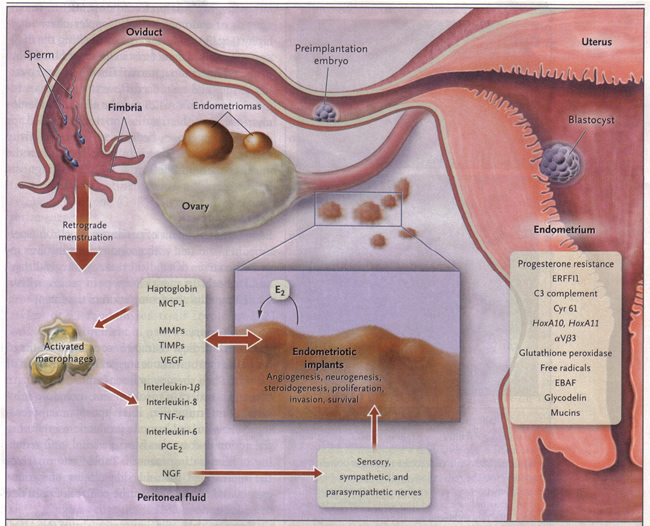 图1。子宫内膜异位症相关疼痛和不孕的病理生理 疼痛的机制:许多研究都指出存在增加炎性细胞因子和生长因子在子宫内膜异位症是密切相关的疼痛感(即神经生长因子,前列腺素,雌二醇)(8) 。这也许可以解释为什么最小的子宫内膜异位症的可能仍然会导致显着的疼痛。目前的证据表明,子宫内膜异位症是一种痛觉过敏状态,增强疼痛处理的结果,是由脊髓和大脑病变和其他感官信息的过程是痛苦的决定。提供子宫内膜异位病灶周围神经纤维的敏感性脊髓节段神经元,并最终导致中枢神经系统敏感,导致在一个夸张的中枢神经系统的反应或幽灵般的子宫内膜异位疼痛,或两者兼而有之,尽管消融病变,(9) 。这种子宫内膜异位症权证多学科管理战略的多维症状。 不孕:子宫内膜异位症晚期病例的机制,往往导致严重胶粘剂减少输卵管卵巢的活力,并最终阻碍拾取功能的疾病,可能会造成生育一个明显的障碍。是否温和形式的疾病甚至导致subferility是不是一定。以最小的轻度子宫内膜异位症不孕妇女输卵管阻塞性不孕患者比(10)第3天的的血清antimullerian激素水平。在最小或轻度子宫内膜异位症,引起不孕的生物学机制仍不清楚。再次,增强免疫反应,可能会损害生育能力在早期疾病的罪魁祸首(11) 。一个敌对腹膜环境可能会导致精子功能受损,通过增加精子DNA损伤和妥协的卵母细胞骨架。另一种理论放在植入的生物标志物的表达下降的报告为基础的子宫内膜缺陷的责任。不幸的是,子宫内膜异位症与早产,产前并发症,先兆子痫的风险增加。 诊断和分类子宫内膜异位症的临床表现是不可预知的变量,并在介绍和课程。痛经,慢性盆腔疼痛,性交疼痛,宫骶韧带结节,附件包块(无论是有症状或无症状)是公认的表现。一个妇女子宫内膜异位症的显着数量保持无症状。只有明确诊断子宫内膜异位症可以通过手术切除病变组织学。既不血清标志物,也不成像研究已经能够取代腹腔镜诊断为子宫内膜异位症的诊断。组织学外观由数量不等的炎症和纤维化的子宫内膜腺体及间质(12) 。 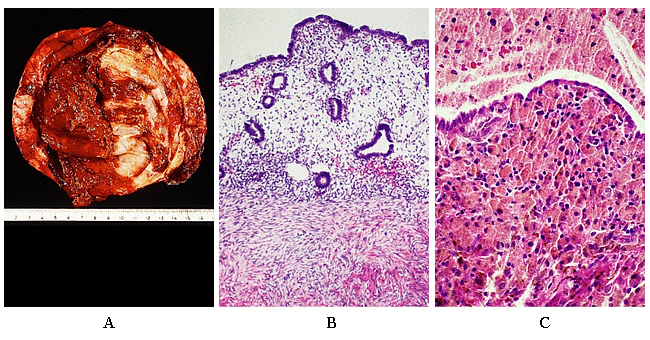 图2。答:在卵巢子宫内膜异位症的情况下,囊肿内表面。颜色通常是棕色的。A:卵巢子宫内膜异位症。子宫内膜组织在这方面忠实地再现了外观,正常子宫内膜腺体和间质的方面。:共同的外观,导致反复出血和含铁血黄素的巨噬细胞的积累。 美国生殖医学学会修子宫内膜异位症的分类 众多的分类方案已经提出来形容子宫内膜异位症的解剖和疾病的严重程度。美国生殖医学(ASRM)的分类,这是最常用的系统的社会,是在1996年第三次修订,但仍然有它的局限性(13) 。该系统是不是怀孕后治疗的良好预测,尽管调整点分数和疾病阶段的切点。生殖医学学会系统不相关的疼痛和性交困难或不孕的症状。生殖医学学会修改系统的价值和比较各种治疗方法的结果也许在统一记录手术结果。
*if the fimbriated end of the fallopian tube is completely enclosed, change the point assignment to 16. Denote appearance of superficial implant types as red [(R), red, red-pink, flame-like, vesicular blobs, clear vesicles], white [(W), opacifications, peritoneal defects, yellow-brown], or black [(B), black, hemosiderin deposits, blue]. Denote percent of total described as R_%, W_%, and B_%. Total should equal 100%.
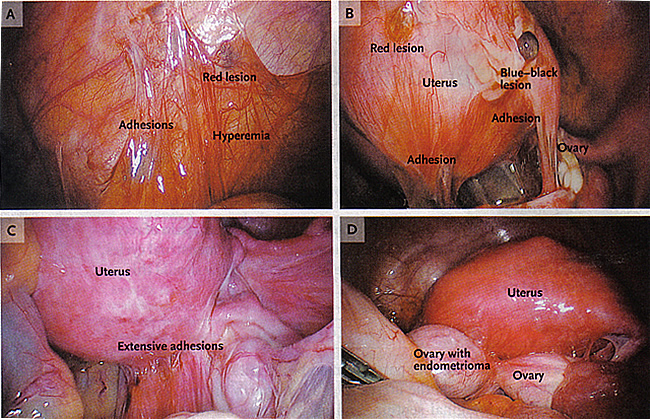 图3。答:显示子宫内膜异位植入(红色病变),粘连,腹膜充血。A:腹腔内植入物,包括红,蓝黑色的病灶和粘连。:广泛粘连,扭曲正常的盆腔解剖。D,子宫内膜异位症粘连后子宫和卵巢囊胀痛。 子宫内膜异位症的管理目标子宫内膜异位症有几个独特的生物学特性。它表现为因为微观植入手术治疗后,继续积极,慢性和复发性疾病。许多患者有静态罕见的疼痛发作的疾病,而另一些频繁,经常疼痛。这些不同的症状模式往往不与病灶大小或疾病的程度。目前的做法是管理子宫内膜异位症症状为导向,主要目的是在治疗慢性盆腔疼痛和不孕。有针对性的管理协议,也可以在减缓疾病恶化或防止复发。内科,外科,或相结合的办法可以选择。此外,辅助生殖技术(ART),经常被用来治疗子宫内膜异位症相关不孕。妇女子宫内膜异位症的治疗策略,根据不同病人的年龄,治疗目标,奇偶,疾病的严重程度,绝经状态。对于轻微的疾病,不希望孩子的年轻患者,最好是使用医疗镇压,以控制症状,并最大限度地减少手术干预。对于严重的疾病,渴望生育的妇女,手术之后的艺术是一种合理的选择。最后,更年期症状的子宫内膜异位症手术患者的管理需要不同的方法,在关闭标签的使用,新的药物治疗,如芳香酶抑制剂,可考虑。 子宫内膜异位症相关疼痛的医疗管理慢性盆腔疼痛的占10%(14)门诊妇科互访的。与此症状的患者应得到一个完整的内科,外科,社会和家庭的历史,他们应该接受身体检查,包括盆腔检查。焦距的疼痛和压痛盆腔检查与盆腔疾病患者的97%和66%的患者子宫内膜异位症(14) 。由于子宫内膜异位症盆腔疼痛通常是慢性(持续6个月)和(在50%至90%的病例)的痛经,性交痛,深盆腔疼痛,背部和腰部疼痛或不低腹痛。整个月经周期疼痛可发生不可预知的和间歇性或它可以是连续的,它可以是平淡,悸动,或尖锐,体力活动加剧。膀胱和肠道相关症状(恶心,腹胀,早饱)是典型的循环。疼痛往往恶化,随着时间的推移,可能会改变性格;很少,妇女报告灼热或过敏,症状是一个神经病组件暗示。与其他一些妇科疾病(如盆腔炎症,盆腔粘连,卵巢囊肿或肿块,肌瘤,子宫肌腺症)和非妇科的条件和因素(如肠易激综合症,炎性肠道疾病,间质性膀胱炎,肌筋膜疼痛症状重叠,抑郁症和性虐待的历史),使诊断挑战。目前,明确诊断和举办子宫内膜异位症和评估治疗后复发的疾病的方法是在手术的可视化。常用的诊断性腹腔镜的诊断。 子宫内膜异位症与慢性盆腔疼痛患者的长期治疗包括重复课程的药物治疗,手术治疗,或两者兼而有之。在大多数情况下,在6至12个月内完成治疗后疼痛复发。保守手术治疗伴有疼痛复发。因此,医疗管理,常用来缓解这种慢性疾病的症状。有许多随机安慰剂对照研究显示,这些药物优于安慰剂(15) 。与手术,有1显著的"安慰剂效应"和疼痛复发后停止服药是高的。医学抑制疗法不影响生育能力。记住最重要的主要是医疗管理是有效的,但症状往往迅速停止治疗后复发。因此,第一线药物治疗,可以长期使用的药物(16)应侧重于。 用于治疗子宫内膜异位症的药物(16) :
SC, subcutaneously; IM, intramuscularly; IUS, intrauterine system. 手术疗法: 手术方法,以减轻子宫内膜异位症相关的疼痛,可作为第一线治疗或药物治疗失败后开始(17) 。手术包括切除,电灼或激光消融治疗子宫内膜异位植入腹膜,切除或引流或子宫内膜异位消融,切除直肠结节,粘连松解,神经通路中断。随机对照试验表明,在6个月,植入子宫内膜异位症的腹腔镜切除65%,有效地减轻疼痛,相比一个与诊断腹腔镜独自相关的疼痛减少22%的税率(18) 。与GnRH激动剂治疗的腹腔镜切除一个小试验表明两种方法类似减少疼痛(19) 。疼痛需要治疗的复发是常见的6至12个月内(30%至60%的患者)治疗后(19) 。替代战略是控制子宫内膜异位症相关疼痛的神经通路中断。而消融宫骶韧带段并没有证明是有效的,随机,对照试验表明腹腔镜下骶前神经切断术(切除的神经束内的interiliac三角形的边界)相结合仅超过腹腔镜消融消融子宫内膜异位症组织优势改善痛经和减少严重的中线疼痛(20) 。案例故事表明,子宫切除术与双侧输卵管卵巢切除术在80%至90%的妇女提供医疗或其他外科手术干预,难治的衰弱的症状缓解疼痛;疼痛,据报道,在10%的妇女再次出现在1至2手术后 年(21)。手术后的激素替代应包括雌激素和孕激素,由于雌激素的刺激微观疾病的增长。 辅助药物治疗: 在疾病晚期(III或IV期),中度至重度痛经,非循环盆腔疼痛的妇女,手术后的药物治疗可以改善疼痛管理提供经常性的微观或残留病的控制。一个六相比促性腺激素释放激素激动剂(GnRH),达那唑,或复方口服避孕药与没有术后安慰剂治疗3至6个月的术后治疗的随机试验的荟萃分析结果显示在疼痛评分显着减少的结论在积极治疗组的治疗,虽然好处是停药后的长期随访(18个月)不一致(22) 。手术,症状复发之间的间隔时间平均需要替代疗法与GnRH激动剂(> 24个月)比安慰剂组(12个月)患者术后治疗的患者谁收到显着较长(22) 。 子宫内膜异位症相关不孕的管理即使子宫内膜异位症相关不孕不育或不孕的原因仍然不清楚,有一点是肯定的,分的育龄妇女有更大的患病率,20%-50%,比不寻求生育治疗的育龄妇女,子宫内膜异位症(23) 。在不孕妇女的一项研究中,发病率分布最少68%到温和的情况下是出奇的强大,而有中度至重度疾病的妇女占剩余的32%(24) 。当前分类计划是有用的预测自发的怀孕率(16) 。与子宫内膜异位症的每月的繁殖力率是0.02-0.10与0.15-0.20在肥沃的夫妇,虽然速度并不一定比那些在不明原因不孕患者低(16) 。有没有证据显示与复发性流产的关联。使用形式为Ⅰ期或Ⅱ子宫内膜异位症,卵巢抑制药物治疗不提高产卵率和不应该提供(25) 。III或IV期子宫内膜异位症与激素补充后腹腔镜手术治疗,没有出现在5年随访期间在一项随机对照试验(26)是在自然受孕率方面优于期待管理。 子宫内膜异位症相关不孕的手术管理,提高怀孕率,但改善的幅度还不清楚。切除的子宫内膜异位症是较简单的排水和消融囊壁有效。因为大多数可以通过超声确定子宫内膜异位,腹腔镜手术需要达到的结果是一样的。它是在所有子宫内膜异位切除手术,病人被告知,手术可能会损害卵巢和卵巢储备(27)减少。深深浸润纯粹以提高怀孕的子宫内膜异位症切除术的价值目前还不清楚,可能会产生不利影响生育能力。经过初步手术治疗子宫内膜异位症相关不孕不育的不成功,在体外受精(试管婴儿),而不是再次手术的最佳选择,除非疼痛仍然是一个重要的问题。重复卵巢切除手术已被证明对IVF结果有显着的负面影响(28) 。促性腺激素治疗和宫腔内人工授精,以及试管婴儿,是有效治疗不孕症和子宫内膜异位症的妇女(28) 。在一个大型的随机试验,比较Ⅰ或Ⅱ期子宫内膜异位症或不明原因的不孕症,累积怀孕率在932夫妇在4个治疗周期的四个治疗策略如下:(10%)intracervical人工授精,宫腔内人工授精(18%),促性腺激素治疗intracervical人工授精(19%),促性腺激素治疗和宫腔内人工授精(33%)(16), (29)。建议阶段I或II的子宫内膜异位症相关的不孕不育治疗子宫内膜异位病灶粘连松解消融。 从专业社团的子宫内膜异位症相关疼痛和不孕的诊断和管理的大政方针* (7), (21), (28):
* Guidelines are from the American Society for Reproductive Medicine and the European Society of Human Reproduction and Embryology. GnRH denotes gonadotropin-releasing hormone; IVF denotes in-vitro fertilization. 辅助生殖技术和子宫内膜异位症治疗子宫内膜异位症相关不孕不育,当一个循序渐进的办法是经常使用。子宫内膜异位症相关不孕的管理涉及的期待管理,手术,控制性卵巢刺激(COS),宫腔内人工授精,以及先进的辅助生殖技术(ART)的组合。COS或无宫腔内人工授精的使用可能是有益的短疗程的治疗子宫内膜异位症患者输卵管通畅。如果COS不会导致怀孕,试管婴儿是一个审慎的下一个步骤。如果初次手术失败恢复(第三阶段)中度或严重(阶段四)子宫内膜异位症相关不孕患者的生育能力,试管婴儿是一种有效的替代。无症状患者的繁殖提供了一点额外的好处,当涉及到不孕不育(30) 。子宫内膜异位症患者出现有减少卵巢反应促性腺激素,需要较高剂量的试管婴儿的促性腺激素(30) 。目前还不清楚是否存在或子宫内膜异位症的程度与受损的卵母细胞质量或受精和着床率(31) 。随后IVF周期的结果子宫内膜异位症手术效果进行了研究,并回归分析表明,手术和卵母细胞检索之间的时间间隔不会影响接受试管婴儿在子宫内膜异位症患者植入率(32) 。 子宫内膜异位症在青少年罕见的情况下premenarchal患者的子宫内膜异位症已被描述,但在介绍子宫内膜异位症的平均年龄为15.9岁(33) 。不应对常规药物治疗盆腔疼痛的青少年中,约70%有子宫内膜异位症(33) 。病史和体格检查的基础上,在青少年中的大多数情况下,可以诊断。子宫内膜异位症的症状暗示,在假定的诊断结果包括循环不断的疼痛,痛经,月经不规则,深性交。疼痛通常是严重的,破坏性的,并与学校,体育和其他社会活动的干扰。子宫内膜异位症的青少年的身体检查,可以改变从正常检查到广义的骨盆压痛或持续性附件包块。经典盆腔子宫内膜异位症的发现是一个固定的疤痕和子宫压痛后倾子宫。宫骶韧带和小路小路的特点结节可触及直肠检查,在与疾病的妇女约三分之一。卵巢可能会扩大,招标和广泛的韧带或外侧骨盆侧壁往往是固定的。明确诊断是由子宫内膜异位症病灶的腹腔镜可视化。青少年通常有明确的,红色,白色,棕黄色的病变多于蓝色或黑色的病灶。 医疗管理: 非甾体类消炎药(NSAIDs)和其他止痛药,可用于减少子宫内膜异位症引起的疼痛。NSAIDs的工作,以限制生产前列腺素,这是植入在子宫内膜异位症的过剩生产。他们还发挥破坏正反馈机制,涉及当地的前列腺素的生产,是负责异位子宫内膜细胞的雌激素水平进一步提高(34) 。结果是减少雌激素的生产,但也减弱炎症反应。口服避孕药(有机氯农药)是经典的第一线治疗青少年由于低副作用的文件,防止意外怀孕的第二个好处。有机氯农药降低子宫内膜,从而降低组织的数量,产生前列腺素。有机氯农药应作为一个连续的,非循环方案规定。这将减少的数量撤出出血,从而减少症状的发生。此外,有机氯农药可能引起闭经,导致在随后症状消退。与有机氯农药的治疗主要是抑制,但不能治愈(35) 。 孕激素药物,包括口头或油库甲孕酮,口服19 -去甲睾酮的衍生物,如炔诺酮醋酸和甲基炔诺酮和levonorgesterol释放宫内节育器。这些代理商限制雌激素的生产,引起蜕膜异位子宫内膜组织,并随后导致子宫内膜细胞萎缩。达那唑诱导hyperandrogenic状态,减少异位子宫内膜组织量。尽管很灵验,雄激素的副作用是相当大的和不可逆转的。GnRH激动剂创建hypoestrogenic,性腺机能减退的环境和随后下调对促性腺激素的分泌,导致雌激素的生产下降。限制使用GnRH激动剂的副作用,包括潮热,失眠,骨质密度下降。添加回醋酸炔诺酮治疗建议,以避免严重的长期后遗症(36) 。芳香酶介导的雄烯二酮转化为雌酮和睾酮向雌二醇(34),(37)。芳香酶抑制剂,阻止当地的雌激素,子宫内膜异位症组织生产,从而破坏了子宫内膜异位增长联络反馈。虽然没有随机对照试验,与传统的药物治疗子宫内膜异位症芳香酶抑制剂,与反加孕激素或有机氯农药的使用芳香酶抑制剂的试验研究表明,在子宫内膜异位症相关的盆腔疼痛显着减少(37) 。 手术疗法: 只有在生殖器官是保守的保守治疗是在青少年中表示。可见病手术切除可以通过切除,电灼,消融技术。根据不同的位置,浸润深度,疤痕和发炎程度,通用技术是适用的。保护生殖能力是在青少年人群中最重要的。消融子宫内膜存款减少疼痛,有或无腹腔镜子宫神经切除。骶前神经切断术,从子宫中分为交感神经的过程中,可能会降低中线腹痛。消融异位子宫内膜细胞也可能会增加子宫内膜异位症的青少年将来的生育。 影响非生殖器官的子宫内膜异位症据报道,在各种各样的网站,包括上腹部,膈肌,腹壁(尤其是肚脐),会阴部(会阴切开术疤痕),胸部(38) extrapelvic子宫内膜异位症。子宫内膜异位症,肺,前臂,大腿,脊柱和鼻子也被报道(39)远程站点。或许这个结果从血液或淋巴子宫内膜细胞的移植。事实上,30%有子宫内膜异位症的妇女盆腔淋巴结病(39) 。子宫内膜异位症的实际发展可能取决于多个起源的机制。此外,子宫内膜异位症可侵犯直肠,大小肠,输尿管或膀胱全层。在这些网站上与子宫内膜异位症相关的症状取决于位置和浸润深度而有所不同,包括妇女与循环发作的肉眼血尿,hemtochezia,咯血。虽然治疗方法已用于为推定extrapelvic子宫内膜异位症的妇女,卵巢抑制疗效与GnRH激动剂作为第一线治疗,以支持它除了在输尿管或肠阻塞的情况下,这是最好的手术治疗(38) 。即使在某些情况下,直肠子宫内膜异位症,抑制药物治疗可缓解疼痛(40) 。管理这些案件的经验是有限的系列案件,往往是从一个单一的中心。 长期的后续行动症状可能重现,即使在子宫切除术和卵巢切除术的妇女。子宫内膜异位症可能会再次出现与否,患者治疗后双侧卵巢切除雌激素治疗的妇女为15%(38) 。因此,激素与雌激素治疗不明确的子宫内膜异位症手术后的禁忌。虽然真正的复发率是未知的,在经历了手术的复发症状的患者,可以证明,子宫内膜异位病灶。经常性病变最常见的部位是大,小肠(38) 。这些病变可能呈现在手术时不切除。这些病变可视为持久性疾病,而疾病复发。疾病的持久性hypoestrogenic状态是最有可能由于当地表达芳香化酶活性。治疗是困难的,往往需要手术治疗。在这情况hypoestrogenemia使用GnRH激动剂似乎没有好处。芳香酶抑制剂可考虑,但没有统一有效的(41) 。 目前,雌激素治疗后双侧输卵管卵巢切除术子宫内膜异位症与子宫切除术的时间是有限的数据。它似乎没有什么优势,延缓雌激素治疗,手术后复发率,(42) 。有有限的数据表明,激素治疗后,可能会刺激全子宫切除术及双侧输卵管卵巢切除术的残余卵巢或子宫内膜组织的生长,如果所有可见的疾病被拆除(42) 。还有一个关于雌激素引起的恶性转化中残留的子宫内膜异位症植入的可能性的关注。这导致了一些卫生保健提供者推荐的孕激素的例行除了雌激素治疗。然而,有没有成果为基础的证据来支持这一建议。在手术或自发的子宫完整的绝经妇女,孕激素治疗是必需的,如果雌激素管理。似乎有卵巢癌子宫内膜异位症患者的风险增加,虽然这不是什么幅度明确。最近,它已被报道有1.6(95%可信区间1.12-2.09)的比率(43) 。然而,如细 胞学或组织学异型的前体是少见(44) 。 总结众多的治疗可用来治疗子宫内膜异位症。目前的证据不足以支持一个治疗的另一个优势。重要的是要考虑病人的治疗方法的偏好,并提供适当的辅导上的风险,副作用,成本,因为子宫内膜异位症是一种慢性疾病,需要长期治疗。医学抑制治疗改善疼痛症状;然而,复发率很高后停止服药。有显着的短期保守手术治疗后疼痛改善;然而,医疗管理,也有显著的疼痛复发率。既不是医生也不是手术治疗,将永久地缓解子宫内膜异位症有关的症状。涉及医疗管理的腹腔镜诊断和治疗的综合疗法可能会提供最优化的结果。各种报告显示,复发率从16%到52%不等。这些不同的利率可能是可变的治疗方案,诊断复发的不同方法,以及不一致的后续结果。建议间隔时间定期评估,以解决长期性子宫内膜异位症。因为长期性的疾病和对未来生育率的影响,心理支持是非常重要的,这个妇女的人口。子宫内膜异位症相关不孕的手术管理,提高怀孕率,但改善的幅度还不清楚。子宫内膜异位症的切除优于单纯引流和囊肿壁消融。GnRH激动剂治疗疼痛缓解,支持继续治疗时,除了反加疗法减少或消除GnRH激动剂引起的骨质流失,并提供缓解症状,减少缓解疼痛的功效。当医疗管理失败,进行明确的手术管理,是适合那些谁不希望将来的生育。 参考文献
|