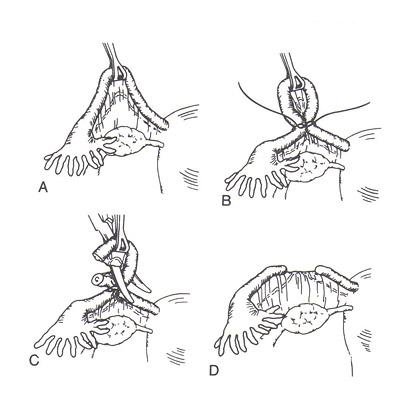
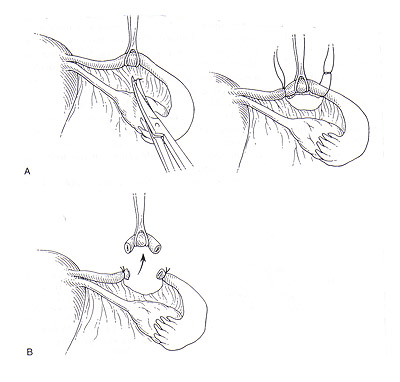
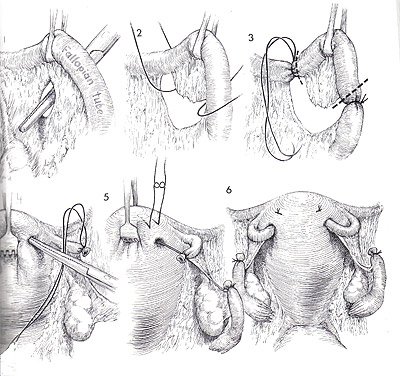
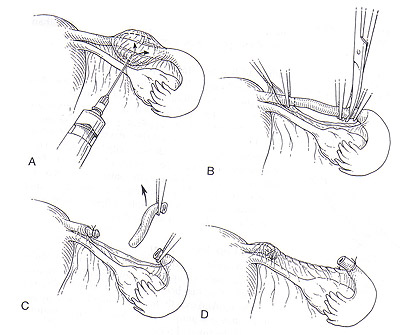
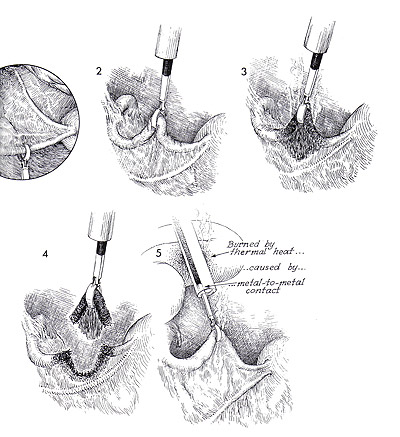
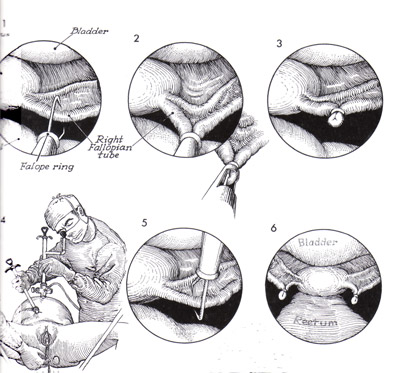
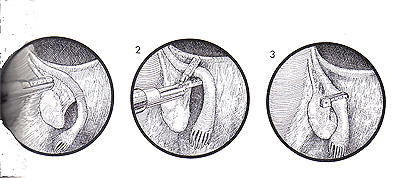
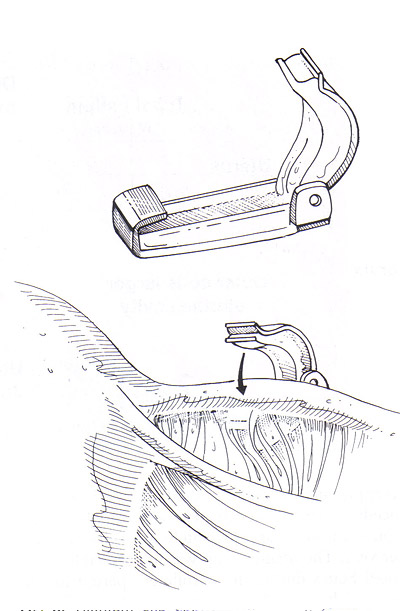
StérilisationWHEC Bulletin de pratique et de directives cliniques de gestion pour les fournisseurs de soins de santé. La concession éducative a fourni par Women's Health and Education Center (WHEC). Dans le monde, la stérilisation (stérilisation des trompes et vasectomie) est utilisé par plus de personnes que toute autre méthode de contraception. Chirurgicales de stérilisation féminine est la méthode la plus couramment utilisée de la contraception chez les femmes aux Etats-Unis. En 2002, 16,7% (10,3 millions) de femmes dans les Etats-Unis entre 15 à 44 ans ont utilisé la stérilisation féminine comme méthode de contraception, contre 18,9% qui ont utilisé des pilules contraceptives et 11,1% qui ont utilisé des condoms (1). Toutes les techniques de stérilisation tubaire dans l'utilisation répandue aux Etats-Unis ont de faibles risques de complications chirurgicales. Bien que la stérilisation tubaire est très efficace, le risque de grossesse varie selon l'âge et la méthode d'occlusion. La disponibilité et l'utilisation de la contraception ont grandement contribué à la santé des femmes. Malgré le développement des nouvelles technologies de la contraception, la stérilisation des trompes et vasectomie continuent de figurer parmi les méthodes les plus largement utilisés dans le monde. Pour les obstétriciens-gynécologues pratiquant, la ligature des trompes, était l'étalon-or par lequel les techniques de stérilisation féminine ont été mesurés. Depuis le début des années 1970, la ligature des trompes, - à la fois par laparoscopie et du post-partum - a été exécuté de manière sûre et efficace, et presque tous les fournisseurs de soins de santé sont versés dans la procédure. Le but de ce document est de fournir un aperçu de la stérilisation chirurgicale, avec un accent sur la stérilisation tubaire et des alternatives cliniques majeures à cette procédure - la vasectomie et à long terme de contraceptifs d'agir. L'accent devrait être mis sur la sécurité et l'efficacité de la stérilisation tubaire par rapport à ces alternatives. Pour les femmes qui ont pas de famille plus le désir, la stérilisation est une option sûre et très efficace. Avec la technologie d'aujourd'hui, la stérilisation transcervicale peut facilement être réalisé à la fois confortable et rentable dans un bureau plutôt que les salles d'opération, ce qui rend la stérilisation un choix pratique et privée pour les non-contrôle des naissances réversible. Contexte:Le premier rapport de stérilisation tubaire a été effectuée au moment de l'accouchement par césarienne par Samuel Smith Lungren de Toledo, en Ohio en 1880. Le bien-fondé de la stérilisation tubaire pour des raisons non médicales est restée controversée, pendant toute la fin du 19ème et début du 20ème. En outre, la stérilisation tubaire pour des raisons non médicales n'étaient pas disponibles dans tous les États des États-Unis jusqu'en 1972, lorsque les tribunaux fédéraux a invalidé les restrictions légales. La stérilisation tubaire est devenu de plus en plus disponibles et acceptables dans le choix des moyens contraceptifs 1977, et le nombre d'interventions effectuées dans les hôpitaux américains a plus que triplé - de 201000 à 702000. Cette augmentation, à son tour, a été associée à la disponibilité et l'utilisation de la coelioscopie comme alternative à la laparotomie. Cette tendance a également été associée à une diminution frappante dans la durée du séjour hospitalier, avec une durée moyenne de séjour pour toutes procédures confondues diminue de 6,5 nuits en 1970 à 4,0 nuits en 1975-1978. Par la suite, la stérilisation par laparoscopie n'avait pas besoin d'hospitalisation et la durée du séjour pour les stérilisations post-partum a diminué avec qui pour des livraisons en général. Parmi les femmes âgées de 35 ans et plus, la stérilisation tubaire est la méthode la plus couramment utilisée (2). Entre 1982 et 2002, la proportion de femmes utilisant la contraception qui avaient subi une stérilisation tubaire a légèrement augmenté (de 23,2% à 27%) et la proportion correspondante pour les femmes dont les partenaires ont subi une vasectomie a légèrement diminué (de 10,9% à 9,2%). Dans le monde, la stérilisation chirurgicale est actuellement utilisée par des individus plus que toute autre méthode de contraception, avec à 180 millions de femmes en âge de procréer utilisant la stérilisation tubaire et 43 millions de femmes utilisant la vasectomie de leur partenaire pour prévenir la grossesse. Environ 75% de ces personnes vivent en Chine et en Inde. La stérilisation tubaireStérilisation tubaire sont réalisés en association avec la grossesse (durant la période post-partum) ou comme un intervalle (non liées à la grossesse) procedure. Environ la moitié de cas de stérilisation tubaire (données les plus récentes pour la période 1994-1996) sont réalisés en post-partum durant l'hospitalisation pour accouchement par voie vaginale ou par césarienne (58% et 42% du nombre total de procédures post-partum, respectivement). La grande majorité (96%) des procédures d'intervalle sont effectuées sur une base ambulatoire. Le calendrier de la procédure relative à la grossesse souvent, à son tour, influe sur l'approche chirurgicale et la méthode d'occlusion des trompes (3). La plupart de stérilisation tubaire après un accouchement vaginal est effectué par des mini-laparotomie avec salpingectomie partielle comme la méthode d'occlusion. La plupart des procédures au moment de l'accouchement par césarienne sont aussi généralement effectuée par salpingectomie partielle. La plupart des procédures d'intervalle (89% des consultations externes et 53% des procédures d'hospitalisation d'intervalle en 1994-1996) sont réalisées par laparoscopie à l'utilisation de la coagulation, l'application clip, ou en bande comme la méthode d'occlusion. L'accent est mis sur les techniques chirurgicales couramment utilisé aux États-Unis. L'évaluation préopératoire et de pré-Counseling Stérilisation:Préparation avant la procédure, comprendra des conseils détaillés sur la performance attendue de la stérilisation ainsi que des informations concernant d'autres choix de la contraception et les risques et les avantages des solutions de remplacement de la contraception et les risques et les avantages de la procédure - y compris les risques de grossesse intra-utérine et extra-utérine. Pour la stérilisation post-partum, les conseils devraient être effectués et le consentement obtenu avant le travail et l'accouchement (3). Le potentiel de la grossesse de la phase lutéale avec les procédures d'intervalle devrait également être envisagée. Ce risque dépendra, en partie, sur l'efficacité de la méthode de contraception actuellement utilisée et peut être réduite en utilisant une méthode très efficace, par échéances la stérilisation pendant la phase folliculaire du cycle menstruel, et par un test de grossesse comme indiqué. Une histoire gynécologique et physiques sont nécessaires avant la procédure. Un examen des décès attribuables à la stérilisation tubaire dans les États-Unis a montré que les complications de l'anesthésie générale ont été la cause principale de décès (4). L'utilisation sécuritaire de l'anesthésie générale durant la grossesse et l'accouchement ainsi que pendant la laparoscopie nécessite des considérations spéciales. L'utilisation de l'anesthésie générale augmente le risque de la stérilisation par laparoscopie employer cette technique. Procédures post-partum sont souvent réalisées avec une anesthésie de conduction. Hystéroscopie pour placer le microinsert nouvellement disponibles peuvent être effectuées à l'aide d'un bloc paracervical avec ou sans sédation par voie intraveineuse et / ou l'analgésie (4). Composantes de la pré-consultation de stérilisation sont les suivants: caractère permanent de la procédure, les méthodes alternatives disponibles, y compris la stérilisation masculine; raisons de choisir la stérilisation, le dépistage des indicateurs de risques de regrets, les détails de la procédure, y compris les risques et les avantages de l'anesthésie, la possibilité d'un échec , y compris la grossesse extra-utérine, la nécessité d'utiliser des préservatifs pour se protéger contre les maladies sexuellement transmissibles, y compris le virus de l'immunodéficience humaine (VIH), l'achèvement du processus de consentement éclairé et règlements locaux sur l'intervalle de temps de consentement à la procédure. Ambivalence doivent être adressées directement. En particulier, l'ambivalence affichée dans la période post-partum, juste avant la stérilisation devrait être sérieusement mis en balance avec aucun avantage et doit être considérée comme une indication pour la stérilisation d'intervalle. La stérilisation par laparoscopie / Minilaparotomie:Une clé de la réussite qui est commun à toutes les méthodes d'occlusion des trompes par une bonne identification des trompes de Fallope, ce qui est le mieux accompli au cours de la laparotomie ou une laparoscopie en suivant les tubes out to the fimbriae quand c'est possible. Toutes les procédures doivent être considérées comme des méthodes permanentes de contraception. Approche transvaginale, bien que rarement réalisées, la stérilisation par voie vaginale demeure une option. Fimbriectomy, Pomeroy, et d'autres méthodes d'occlusion des trompes avec des techniques traditionnellement utilisées par laparoscopie peut être effectuée via colpotomie postérieur. Partial Salpingectomie:En tant que groupe, les techniques salpingectomie partielle sont utilisées dans la plupart des stérilisations post-partum et ainsi comprendre les méthodes les plus communes de l'occlusion des trompes (environ 50% de toutes les procédures US). Une des méthodes les plus courantes de la stérilisation tubaire est la Pomeroy ou "Modified" procédure de Pomeroy. La procédure originale Pomeroy inclus saisir partie médiane du tube et en créant ensuite une boucle du tube qui a été ligaturé et réséquée. Les auteurs ont souligné l'importance de l'utilisation de suture résorbables (ils ont utilisé un double brin de 1 catgut chromique, mais catgut plaine est utilisé couramment de nos jours) pour s'assurer que les extrémités séparées réséqué (5). De nombreuses modifications de cette technique ont été employées. Une autre méthode commune de salpingectomie partielle est la procédure de Parkland. Avec cette approche, une partie de la avasular mésosalpinx est entré, et le tube est séparé de la mésosalpinx. Un segment de 2 cm de la partie médiane du tube est ligaturé amont et en aval avec 0 points de suture chromique. Le segment intermédiaire est ensuite excisée. Deux procédures beaucoup moins fréquentes qui sont un peu plus difficile à réaliser mais très efficaces, sont la procédure et la procédure Irving Uchida. Les deux cherchent à réduire les risques d'échecs de stérilisation à travers la formation de fistules. Dans la procédure Irving, une partie de la avasular mésosalpinx est inscrit d'environ 4 cm de la jonction utéro et le tube est ligaturé approximativement et en bas. Le segment intermédiaire est ensuite excisée, et la partie proximale du tube est enterré dans le myomètre à travers et incision dans la paroi utérine postérieure proche de la jonction utéro. La portion distale peut être laissé tel quel ou enfouis dans le mésosalpinx (6). Dans la procédure Uchida, la partie médiane du tube est saisi et après la sous-séreuse est infiltrée, est incisée. La partie musculaire du tube est ensuite identifiés et partagés. La séreuse sur le segment proximal est alors disséquée sans ménagement, et la partie musculaire exposée est ligaturé et réséquée. La partie proximale est ensuite enterré dans l'mésosalpinx et le moignon distal est extériorisé et laissait ouverte à la cavité péritonéale (6). L'électrocoagulation:L'électrocoagulation et la division des structures péritonéale via la laparoscopie sont facilitées si le chirurgien réalise un déplacement adéquat de l'intestin hors du bassin, maintient un pneumopéritoine claire et sans fumée, et assure que l'installation de l'électro-coagulant instrument est suffisamment avancé pour empêcher tout contact entre l'instrument et la pointe de la laparoscopie. Ces principes sont valables si l'exécution d'stérilisation, la fulguration des implants de l'endomètre, biopsie de l'ovaire, ou lyse des adhérences. Le but de l'opération est de fournir une méthode simple de stérilisation féminine par électrocoagulation de la trompe de Fallope via la technique laparoscopique. Après les tubes electrofulgrated guérir, la migration des spermatozoïdes ne devraient pas être transportés à travers les trompes de Fallope. Ovocytes entrant l'extrémité distale des tubes ne doit pas dépasser le point d'obstruction. Point de prudence: il ya le risque supplémentaire avec l'électrocoagulation de la combustion, par inadvertance, le (intestin) 6. Même avec le plus grand soin et l'attention aux détails, le chirurgien peut pas toujours éviter certaines brûlures électrocoagulation de l'intestin. Il faut veiller, cependant, de veiller à ce que l'isolant sur la pince de préhension est bien au-delà de la pointe du trocart métal ou laparoscopie. En outre, la structure étant électrocoagulation doivent être déplacés loin de l'intestin adjacent ou de la vessie. Technique: la coagulation unipolaire a été la première méthode d'occlusion à réaliser par laparoscopie et bien que très efficace, a été associée à des rapports préliminaires de blessures d'origine électrique - y compris les lésions intestinales thermiques et des décès. Ces préoccupations ont conduit à l'élaboration d'instruments de coagulation bipolaire et des techniques d'occlusion mécanique, qui sont maintenant d'usage courant. La stérilisation par électrocoagulation peut être atteint soit par électrocoagulation approfondie des trompes de Fallope, seul ou électrocoagulation et la division. L'expérience a montré un taux inférieur à l'échec quand les tubes sont coagulé et divisée. L'utérus est nettement anteflexed et déviée d'un côté, en plaçant le tube sur un léger étirement. Le tube est compris dans la partie ischemial environ 3 cm de la corne de l'utérus. Le tube est élevé et placé dans une position qui est libre de tout contact avec l'intestin ou la vessie. La pince électrocoagulation est vérifié pour être sûr que l'isolant est bien visible et que le métal serrant les mâchoires de la pince de coagulation sont pas en contact avec laparoscope trocart ou le manchon de l'instrument de seconde incision. Le courant est allumé, et l'un des tubes à la fois, sont parfaitement électrocoagulation pendant au moins 5 secondes pleines. Fréquemment, le tube va gonfler et faire du bruit popping, indiquant que du liquide dans la lumière du tube et des cellules des trompes a atteint le point d'ébullition. La brûlure s'étendra sur un espace fini, habituellement 3-4 cm le long du tube et 2 cm dans le mésosalpinx. La brûlure ne se propagera pas plus loin car brûlé tissu a une résistance plus grande à l'écoulement du courant électrique que ne le tissu normal. Lorsque le tube s'est effondré à partir de son état gonflé, il a été coagulé suffisamment. À ce stade, le tube est avulsée au large de la mésosalpinx et de son raccordement au tube proximal et distal. Ceci est facilité par glissement du tube contre le port du dispositif de la laparoscopie. La force de traction réduite du tube brûlé une faible résistance à la motion déchirure de la pince de préhension. Silicone Rubber Band (Fallope Ring) Application:Le but de la bande de silicone appliqué par laparoscopie est d'entraver les trompes de Fallope, la stérilisation féminine. Il faut prendre garde à ne pas mettre un Knuckle beaucoup trop importante des trompes de Fallope dans le logement de la portée de baguage. Si une grande masse de la trompe de Fallope, avec mésosalpinx associés, est introduit dans le logement de la laparoscopie, la pince à préhension se lacérer le tube. L'utérus est anteflexed par la manipulation et les trompes de Fallope sont visualisés. Ils sont saisis par les pinces de l'instrument de la bande silastic, qui a été chargée avec un anneau de Fallope. Les trompes de Fallope est aspiré dans l'applicateur de bande silastic, et l'anneau de Fallope est poussé hors de l'applicateur sur un jarret de tube. La mâchoire du tube est libéré par les pinces de préhension. Il est pris soin d'éviter une traction excessive sur le tube lors de la rentrée pour réduire le risque d'hémorragie mesosalpingeal. Lorsque la boucle du tube (environ 1,5-2 cm) est complètement rentré dans l'applicateur, le groupe est appliqué à la base de la boucle. Cette technique, comme avec l'autre technique d'occlusion mécaniques (clips), est plus efficace lorsqu'il s'agit de tubes normaux (8). Spring Clip (Hulka) et Titane Applications Clip: La technique de pince à ressort, décrite par Hulka et ses collègues (8), est appliquée à la portion isthmique milieu d'un tube qui a été mis sur l'étirement. Le clip doit être appliqué exactement perpendiculaire à l'axe longitudinal du tube et doit entourer complètement le tube, avec la charnière du clip d'ouverture étant adjacente au tube et les mâchoires de la pince étant encore sur la mésosalpinx avant qu'il ne soit fermé. Avec un applicateur de clip monté à côté de la trompe de Fallope, 2-3 ml de solution à 1% XYLOCAINE sont poussés à travers l'applicateur de clips et pulvérisé sur la trompe de Fallope pour l'anesthésie locale. Le chirurgien ouvre le clip en activant le rétracteur arbre à la fin de l'applicateur de clips. Le même mécanisme est utilisé pour fermer le clip et le verrouiller en position avec son ressort métallique. Le clip a été appliquée à la trompe de Fallope. Elle est libérée de l'applicateur de clip quand le chirurgien retire la tige à la position extrême. La même procédure est réalisée sur le tube opposé. Le clip de titane est comme la pince à ressort, et il est appliqué à l'isthme de mi-parcours. Il doit inclure toute la circonférence du tube. La mâchoire inférieure de la séquence doit être visible à travers le mésosalpinx avant que le clip est appliqué pour s'assurer que tout le tube est fermé. Stérilisation hystéroscopiqueEfficacité:Contrairement à la plupart des méthodes temporaires, l'efficacité de la stérilisation ne nécessite pas l'effort en cours visant à assurer une utilisation correcte et régulière. Les grossesses peuvent se produire, même plusieurs années après la stérilisation a été documenté par l'examen concerté des Etats-Unis de stérilisation (CREST), dans laquelle grossesses ont eu lieu dans la 10e année, après chacune des quatre méthodes de stérilisation par laparoscopie étudiés (coagulation unipolaire, la coagulation bipolaire, le caoutchouc de silicone bande d'application, et l'application pince à ressort). Une analyse de l'expérience de 10.685 femmes suivies de façon prospective pour un maximum de 8 ans à 14 ans dans l'examen concerté des Etats-Unis de stérilisation identifié 143 échecs de stérilisation (grossesses autres que les grossesses phase lutéale) et constaté que le risque de grossesse après la stérilisation varie selon l'âge à la stérilisation et la méthode d'occlusion des trompes (9). Les 10 ans probabilité cumulative de grossesse est faible pour la plupart des femmes âgées de 34-44 ans à la stérilisation, mais était aussi élevé que 5% des femmes âgées de 18-27 ans, avec deux méthodes (coagulation bipolaire et l'application pince à ressort). Autre donnée remarquable de cette analyse est que le risque de grossesse accumulés au fil du temps après chaque méthode d'occlusion. Le calendrier des échecs variait selon la méthode de stérilisation, par exemple, une proportion élevée de grossesses après l'application clip survenus au cours des 3 premières années après la procédure, alors que les grossesses après coagulation bipolaire est survenu vers l'année même taux après année. Le clip de titane n'était pas disponible aux États-Unis au cours de la période d'inscription pour le CREST et comparables multicentrique américaine à long terme des taux d'échec pour ce clip n'ont pas été signalés. Toutefois, les données publiées suggèrent que le clip de titane est, comme les autres méthodes d'occlusion des trompes, très efficace à la fois long et court terme. Les données CREST a signalé que les 10 années de probabilité cumulative pour défaut de stérilisation varie selon la méthode de stérilisation et variait de 7,5 pour 1000 à 36 pour 1000 procédures. Post-partum salpingectomie partielle était le plus bas de 5 ans et 10 ans, les taux de grossesse cumulé: 6,3 pour 1000 et 7,5 pour 1000 procédures, respectivement. Les 5 ans et de 10 taux de grossesse à l'année, respectivement pour l'occlusion d'autres se présentent comme suit (3) (9):
Bien que la grossesse après la stérilisation est rare, il ya risque substantiel que toute grossesse post-stérilisation sera ectopique. L'analyse des données CREST a montré qu'un tiers de la post-stérilisation sont des grossesses extra-utérines (9). Pour toutes les méthodes de stérilisation, sauf salpingectomie partielle du post-partum, les femmes de moins de 30 ans étaient plus susceptibles de subir une grossesse extra-utérine que les femmes âgées de 30 ans (un reflet de la fécondité générale plus élevé de femmes plus jeunes). Non hispanique noir avait 4 fois le risque relatif de grossesse extra-utérine que les Blancs non hispaniques. Les femmes ayant des antécédents de maladie inflammatoire pelvienne avaient 2,7 fois le risque relatif de femmes sans antécédents de maladie inflammatoire pelvienne. Sécurité et de complications chirurgicales:La stérilisation tubaire est une méthode sûre de contraception. Mort de la stérilisation tubaire est un événement rare, et les taux global de complications est faible. Taux de mortalité aux États-Unis ont été estimés à 1-4 décès pour 100.000 procédures (10). La plupart des décès aux Etats-Unis ont été attribués à l'hypoventilation et arrêt cardio-respiratoire pendant l'anesthésie générale. Dans une première étude américaine, 11 des 29 décès liés à la stérilisation étaient des femmes souffrant d'affections médicales. Une étude plus récente a révélé aucune mortalité parmi les 9475 femmes ayant subi une ligature des trompes intervalle laparoscopique. Les complications majeures de la stérilisation tubaire sont peu fréquents et varient selon la définition de l'étude, se produisant à des niveaux qui vont de 1% à 3,5% (3) (9) (10). Utiliser une définition de type de complications, y compris les événements peropératoire et postopératoire, le taux global de complications pour la stérilisation tubaire sont estimées à 0,9-1,6 pour 100 procédures; involontaires chirurgie majeure (laparotomie) ont représenté 0,9 pour 100 cas. Ce taux de complication n'a pas varié de manière significative selon la méthode d'occlusion utilisée. Deux complications peropératoires incluent la chirurgie, non intentionnelle imprévus majeurs requis en raison d'un problème lié à la chirurgie des trompes, la transfusion, une vie en danger événement, ou la mort. Les complications postopératoires comprennent une intervention chirurgicale majeure imprévue, la transfusion, de la morbidité fébrile, un phénomène menaçant la vie, ré-hospitalisation ou de décès causés par une complication dans les 42 jours suivant la chirurgie. Lorsque la stérilisation est effectuée en même temps que la césarienne, toute augmentation de la morbidité associée a été attribuée à les indications prévues pour la livraison césarienne a été effectuée (3). Le risque de complications a été tout aussi faible pour les femmes qui subissent une stérilisation tubaire après l'avortement en comparaison avec les risques de stérilisation seul. Le risque de grossesse extra-utérine varie sensiblement avec la méthode et le calendrier de la stérilisation. Sur la base de données de l'étude CREST (9), les 10 ans probabilité cumulative de grossesse extra-utérine après la stérilisation tubaire par n'importe quelle méthode a été de 7,3 pour 1000 procédures. Coagulation bipolaire avait la plus forte probabilité cumulative de grossesse extra-utérine (17,1 / 1.000 procédures) et la salpingectomie partielle après l'accouchement était le plus faible probabilité cumulée (1,5 / 1.000 procédures). Pour toutes les méthodes d'occlusion, le risque de grossesse extra-utérine ne diminuent pas avec le temps écoulé depuis la stérilisation tubaire. Effets à long terme la santé de stérilisation féminine:À long terme, l'effet protecteur de la stérilisation tubaire sur l'incidence du cancer de l'ovaire a été confirmée par plusieurs études d'observation. Cet effet protecteur persiste après ajustement pour l'âge, l'utilisation de contraceptifs oraux, et la parité. En outre, une étude cas-témoin de 4742 femmes ont trouvé aucune association entre la stérilisation tubaire et le cancer du sein (3). La plupart des études prospectives ont démontré non plus aucun changement cohérent ou pas d'amélioration dans l'intérêt sexuel ou pour le plaisir après la stérilisation (11). Bien que la stérilisation tubaire ne protège pas contre les maladies sexuellement transmissibles, y compris le VIH, il a été montré pour réduire la propagation d'organismes à partir des voies génitales inférieures à la cavité péritonéale et donc de protéger contre la maladie inflammatoire pelvienne (PID). Cette protection est incomplète, cependant, comme suggéré par les rapports de cas rare de la maladie inflammatoire pelvienne et abcès tuboovarian chez les femmes qui ont subi une stérilisation. Troubles menstruels: Les effets à long terme sur la santé de la stérilisation tubaire sur les perturbations cycle menstruel (syndrome post-ligature des trompes) semblent être négligeables. Les premières études de perturbations du cycle menstruel après la stérilisation a omis de tenir compte des variables confondantes, telles que l'utilisation post-stérilisation des contraceptifs hormonaux, que, généralement, le masque sous-jacente troubles des règles, et en particulier les saignements abondants et inter-saignements menstruels. Une analyse récente des données CREST prospectivement examiné les profils menstruels de 9.514 femmes pendant 5 ans après la stérilisation tubaire intervalle et à les comparer avec ceux des femmes dont les partenaires ont subi une vasectomie (12). L'étude a révélé que les femmes qui ont subi une stérilisation n'étaient pas plus susceptibles que ceux du groupe de contrôle pour signaler des changements persistants dans leur longueur du cycle menstruel ou des saignements entre les menstruations. Cependant, ils étaient plus susceptibles d'avoir des changements bénéfiques dans leur cycle menstruel, y compris le montant a diminué de saignement, le nombre de jours de saignements et les douleurs menstruelles. Même si une augmentation des "irrégularités" cycle a été signalé dans un sous-ensemble d'études, elle a été jugée susceptible d'être causé par le hasard. La méthode d'occlusion des trompes n'a pas eu d'impact significatif sur les résultats. Hystérectomie: Les femmes qui subissent une stérilisation tubaire semble être 4-5 fois plus susceptibles de subir une hystérectomie que celles dont les partenaires ont subi la vasectomie. Dans une analyse des données du CREST (3) (11), ce risque accru a été constaté à persister à travers tous les âges et méthodes pour une 14-year follow-up period. Une histoire de l'endométriose ou des fibromes utérins a été associée à la probabilité la plus élevée à long terme de l'hystérectomie à 14 ans après la stérilisation. Ces résultats sont cohérents avec les résultats d'études antérieures. On ne connaît aucun mécanisme biologique pour soutenir une relation de causalité entre la stérilisation tubaire et l'hystérectomie ultérieures. Des mécanismes non biologiques sont spéculatives. Les femmes qui choisissent une intervention chirurgicale mai-être plus susceptibles de subir une autre pour la gestion des maladies gynécologiques. Les femmes ayant eu une stérilisation tubaire mai-être plus susceptibles de se percevoir ou être perçus comme des candidats appropriés pour l'hystérectomie, étant donné que la préservation de la fertilité n'est plus un facteur dans le processus décisionnel. La fonction sexuelle: La plupart des études concluent que la stérilisation tubaire n'a eu d'impact sur l'intérêt sexuel ou de plaisir. Dans une analyse des données concernant la stérilisation tubaire intervalle à partir de l'examen de collaboration des Etats-Unis de la stérilisation, environ 80% des femmes n'ont rapporté aucun changement cohérent dans l'intérêt sexuel (80,0%) ou pour le plaisir (81,7%) dans les 2 ans après la stérilisation. Des personnes qui déclarent un changement cohérente, des effets positifs étaient beaucoup plus susceptibles d'être signalé que l'un négatif à la fois pour l'intérêt et du plaisir sexuel (environ 10 fois et 15 fois plus de chances), respectivement (11). VasectomiePlus de 5 millions d'hommes aux États-Unis ont subi une vasectomie; environ 500.000 vasectomies ont été réalisées dans l'année la plus récente pour laquelle des données nationales sont disponibles (1) (2). La vasectomie est généralement pratiquée en ambulatoire sous anesthésie locale. Deux approches chirurgicales sont couramment employées; One - un "sans bistouri" technique dans laquelle une petite ponction est effectuée, et l'autre - dans lequel une petite incision est faite avec un bistouri. Une variété de méthodes de Vas occlusion sont effectuées. Il s'agit notamment de la ligature et l'excision et l'utilisation de la coagulation - soit de ce qui peut être effectué avec interposition aponévrotique entre les extrémités réséqué (13). L'efficacité de la vasectomie:La vasectomie n'est pas immédiatement efficace. Le risque de grossesse est diminué en évitant les rapports sexuels non protégés jusqu'à l'analyse du sperme à 3 mois ou plus après la vasectomie démontre l'efficacité. L'efficacité à long terme de la vasectomie n'a pas été étudié, ainsi que pour la stérilisation tubaire. La plupart des rapports sont basés sur des séries de cas de chirurgiens individuels. Il semble probable, toutefois, que la vasectomie est au moins aussi efficace que la stérilisation tubaire. La plupart des études signalent des taux de défaillances de moins de 1%. Dans l'examen concerté des Etats-Unis de la stérilisation, la probabilité cumulative d'échec était de 7,4 pour 1000 procédures à un an après la vasectomie et 11,3 pour 1000 procédures à l'année 5 (14). Il semble que l'efficacité de la vasectomie, comme la stérilisation tubaire, mai varier selon la méthode d'occlusion. Les complications chirurgicales et à long terme Effets sur la santé de la vasectomie:Le risque de complications graves de la vasectomie est extrêmement faible, et les décès aux Etats-Unis sont très rares. Des complications mineures ne sont pas rares: formation d'un hématome, infection de plaie, épididymite aiguë, et les granulomes spermatozoïdes douloureux sont les plus courants d'entre eux, chaque habituellement signalés à se produire en moins de 5% de la vasectomie (13) (14). La vasectomie est considérée par de nombreuses sociétés académiques comme une procédure plus sûre que la stérilisation tubaire, parce qu'elle est moins invasive et se pratique sous anesthésie locale. Questions sur la sécurité à long terme de la vasectomie ont été soulevées en 1980 par un rapport d'une augmentation de l'athérosclérose chez les singes qui avaient subi la procédure. Au moins neuf études sur l'homme ont été effectuées par la suite, et aucun trouvé ce risque accru, les enquêteurs qui ont d'abord identifié les conclusions plus tard, chez le singe ont déclaré qu'ils ne pouvaient pas les reproduire (13). Une importante population récente étude effectuée en Nouvelle-Zélande, appuyée par des National Institutes of Health (NIH) et l'Organisation mondiale de la santé (OMS) ajoute du poids à la preuve solide contre le risque de cancer de la prostate (15). Les données disponibles fait également valoir contre un risque accru de cancer des testicules ou l'autre ou la mortalité globale après la vasectomie. S'il existe un syndrome post-douleur vasectomie demeure controversée. Le syndrome est variable définis pour inclure une douleur épididymaire chronique, douleur scrotale, ou une douleur testiculaire, et des enquêtes ont fait état d'allégations de cette douleur dans pas moins de 2-15% des hommes après la vasectomie. Ces sondages avaient des lacunes méthodologiques importantes, cependant, et une vaste étude de cohorte rétrospective soutenu par les NIH suggère taux beaucoup plus bas. L'état de santé de l'American étudier les hommes relevé un taux d'épididymite, orchite de 24,7 pour 10.000 personnes-années chez les hommes à plus de 12 mois après la vasectomie, qui est environ le double (13,6 pour 10.000 personnes-années) chez les hommes qui n'avaient pas subi vasectomie (13). Innocuité et l'efficacité de stérilisation tubaire Par rapport à la vasectomie:La vasectomie est plus sûr que la stérilisation tubaire, car elle est une procédure chirurgicale moins invasive et parce qu'elle est pratiquée sous anesthésie locale. La stérilisation tubaire implique l'entrée dans la cavité péritonéale et est généralement effectuée sous anesthésie générale ou régionale. À court terme l'efficacité de la vasectomie - avec défaillances signalées de moins de 1% - est comparable à celle de la stérilisation tubaire. La stérilisation tubaire assurant une protection contraceptive immédiat, alors que les hommes restent fertiles pendant plusieurs mois et nécessitent une analyse de sperme afin de bien déterminer le succès de la procédure. Ni la fonction sexuelle féminine ni masculine semble être affecté après la stérilisation tubaire ou de vasectomie. En supposant que la vasectomie et la stérilisation tubaire offrir une protection semblable contre la grossesse, les femmes qui ont subi la stérilisation tubaire sont à risque accru de grossesse extra-utérine dans le cas des échecs, avec une incidence estimée absolu de grossesse ectopique de 0,32 pour 1.000 années-femmes chez les femmes dont les partenaires avaient vasectomie (3). Par comparaison, l'incidence absolue estimée de la grossesse extra-utérine chez les femmes n'utilisant aucune contraception est de 2,6 pour 1.000 années-femmes. Post-stérilisation Regret:Beaucoup de femmes qui choisissent la stérilisation comme méthode contraceptive ne regrettent pas leur décision; toutefois, l'information et des conseils sur la stérilisation doit être fournie avec l'intention de minimiser les regrets chez les femmes à titre individuel. Bien qu'il existe certains indicateurs clés de regret futures - comme le jeune âge au moment de la stérilisation - de nombreux indicateurs de regret fait partie de la situation sociale, qui devrait être explorée avec le patient avant qu'une décision ne soit prise. Post-stérilisation regret mesurée par auto-évaluation ou par demande d'informations sur les gammes de retournement de 0,9% à 26%. CREST données de l'étude prospective analyse a montré que la probabilité cumulative de regret de plus de 14 ans de suivi était de 12,7%. Cependant, la probabilité était de 20,3% pour les femmes âgées de 30 ans ou plus jeunes au moment de la stérilisation, contre 5,9% pour les femmes âgées de 30 ans au moment de la stérilisation. En ce qui concerne le calendrier de la stérilisation, des rapports précédents ont identifié la stérilisation post-partum comme un facteur de risque de regret augmenté. L'analyse des données CREST trouvé des niveaux similaires de regret pour la stérilisation à intervalle dans 1 an de livraison (22,3%) que pour la stérilisation du post-partum après accouchement par voie vaginale (23,7%) et l'accouchement par césarienne (20,7%). La probabilité cumulée de regret diminué de façon constante avec l'intervalle entre la livraison et la stérilisation (16). Post-stérilisation à l'avortement n'a pas été associée avec regret augmenté par rapport à la stérilisation d'intervalle. La raison la plus commune de regret, c'est le désir d'autres enfants. Les jeunes femmes qui choisissent la stérilisation ont plus de temps pour changer les esprits et les conditions de vie. Les femmes stérilisées avant 25 ans était 18 fois plus susceptibles de demander un retournement au cours du suivi que les femmes âgées de 30 ans au moment de la stérilisation. Parce que la stérilisation tubaire est commun et le regret n'est pas rare, il est important de tenter de réduire le regret avec la consultation approfondie et efficace qui tienne compte des facteurs de risque. Fois pour le patient et son partenaire, le cas échéant, devraient être conseillées. Parce que le jeune âge au moment de la stérilisation, quelle que soit la parité ou l'état matrimonial, est associée à des niveaux significatifs de regret, de counseling individualisé des jeunes femmes est critique. Le Medicaid titre XIX formulaire de consentement doit être signée 30-180 jours avant la stérilisation (17). Ce processus a été élaboré pour donner aux femmes recevant des stérilisations à financement public suffisamment de temps pour le consentement éclairé, afin d'éviter de prendre cette décision sous la contrainte du travail et à prévenir les stérilisations forcées, qui ont eu lieu au sein des populations minoritaires dans le passé. Dans une vaste étude menée auteurs Filshie stérilisation clip en 1101 les femmes, de 1983 à 2002 (18). Au bout de cinq ans ou plus, ils ont réussi à contacter 735 de ces femmes d'envoyer des questionnaires de suivi. Une grossesse est survenue à 10 mois dans cette série et d'une femme si la procédure avait répété lorsque la perméabilité tubaire unilatérale a été identifié avec l'hystérosalpingographie (HSG), trois semaines après la chirurgie. Regret d'avoir l'opération a été exprimé par 24 femmes (4%) et sept femmes (1,2%) avaient une opération de retournement avec la conception subséquente. Le plus délicat que la consultation pré-opératoire, la baisse du taux prévu regret chez les patients. Certes, le counseling doit être effectué très soigneusement, en particulier pour les femmes de moins de 30 ans ou ayant moins de deux livraisons. Résumé:La stérilisation tubaire mai être recommandé comme une méthode sûre et efficace pour les femmes qui veulent une contraception permanente. Les femmes devraient être conseillées que la ligature des trompes n'est pas destinée à être réversibles; ceux qui ne veulent pas de contraception permanente devrait être conseillé à envisager d'autres méthodes de contraception. Patient doit être informé que ni la stérilisation tubaire, ni la vasectomie fournit mai protection contre les maladies sexuellement transmissibles, y compris l'infection à VIH. Les patients doivent être informés que la morbidité et la mortalité de la ligature des trompes, bien que faible, est plus élevé que celui de la vasectomie, et le taux d'efficacité de ces deux procédures sont similaires. Les patients devraient être conseillés que la stérilisation tubaire est plus efficace que le court terme, l'utilisateur dépend des méthodes réversibles. Les patients devraient être conseillés que les taux d'échec de la stérilisation tubaire sont comparables à celles des dispositifs intra-utérins. Si un patient a un résultat positif, le test de grossesse après une ligature des trompes, grossesse extra-utérine doit être exclue. Indications pour une hystérectomie chez les femmes atteintes de stérilisation tubaire précédentes devraient être les mêmes que pour les femmes qui n'ont pas eu la stérilisation tubaire. Suggestions de lecture:
Références:
|