Myomas Utérins : Une Revue ComplèteDr. Edward E. Wallach
Professor of Gynecology and Obstetrics
Department of Gynecology and Obstetrics
The Johns Hopkins Medical Institutions
Baltimore, Maryland (USA)Le leiomyomata utérin sont parmi les entités les plus fréquentes produites dans la pratique du gynecology. Il se produit dans 20-40% de femmes pendant leurs années reproductrices. Approximativement 600.000 hystérectomies sont exécutées par an aux Etats-Unis pour les myomas utérins. Beaucoup de procédures chirurgicales autres que l'hystérectomie sont également généralement exécutées à l'affaire avec des myomas. Le but de ce document est de passer en revue la littérature et les avances médicales et chirurgicales dans la gestion des myomas utérins. Nous espérons que ceci aide des fournisseurs de healthcare le processus décisionnel aussi logique comme possible.Le leiomyomata utérin désigné l'un pour l'autre sous le nom des myomas, des fibroids, des fibromyomas, des leiomyofibromas, et des fibroleiomyomas. Puisque la tumeur se compose du muscle lisse utérin aussi bien que le tissu fibreux, la limite fibroïde ne capture pas en juste proportion la nature de la lésion. Pour la simplicité, ce rapport emploiera le myoma de limite.Fond : Les myomas utérins sont des tumeurs bénignes qui proviennent des cellules douces de muscle de l'utérus, bien que dans certains cas le muscle lisse des vaisseaux sanguins utérins puisse être leur source. Les myomas s'étendent dans la taille des jeunes plantes à de grandes tumeurs utérines. Ils peuvent être solitaires ou multiples et peuvent être trouvés dans le myometrium (intra-muros), se prolongeant extérieurement au serosa (subserous), ou empiétant intérieurement sur la cavité utérine (submucous). Les myomas peuvent également être pedunculated et avancent à travers l'OS interne du cervix.Les myomas sont les tumeurs oestrogène-dépendantes. Leur croissance est clairement associée à l'exposition à l'oestrogène de circulation. Ils montrent la croissance maximum pendant la vie reproductrice d'une femme où la sécrétion d'oestrogène est maximale. Les myomas diminuent dans la taille pendant la ménopause et dans d'autres états de hypo-estrogenic-estrogenic. Les myomas se développent pendant la grossesse, un phénomène qui peuvent être provoqués par des oestrogènes, mais également par écoulement accru de sang et l'oedème. Ils lient 20% plus d'estradiol (E2) par milligramme de protéine cytoplasmique que le myometrium adjacent de normale. Les modèles et les endroits de croissance dans l'utérus semblent être les causes déterminantes principales des manifestations cliniques des myomas.Signes et symptômes : La plupart des patients avec les myomas utérins sont sans symptômes. Quand les symptômes se produisent, ils se corrèlent habituellement avec l'endroit des myomas, de leur taille, ou de changements dégénératifs concomitants. La saignée menstruelle excessive, attribuée aux changements vasculaires de l'endometrium, est souvent le seul symptôme produit par des myomas. La plus grande taille de la cavité utérine et la superficie de l'endometrium contribuent également à augmenter la quantité d'écoulement menstruel. Un dysregulation des facteurs locaux de croissance et d'angiogenesis anormal a été également impliqué dans les modèles anormaux de saignée observés chez les femmes avec des myomas. Faites souffrir, comme symptôme des myomas, êtes relativement peu fréquent. Il est habituellement associé à la torsion du pedicle de a pedunculated le myoma, la dilatation cervicale par un myoma submucous dépassant par le segment utérin inférieur, ou la dégénération liée à la grossesse. En ces conditions, la douleur a pu être aiguë et exige une attention immédiate.L'adénomyose est fréquemment trouvée dans les patients avec des myomas, et l'adénomyose diffuse peut être la cause de la douleur et de la saignée lourde. Des symptômes de pression et le périmètre abdominal accru sont généralement produits que la douleur. Pendant que les myomas se développent, de la pression est exercée sur les viscères adjacents avec des manifestations de l'appareil urinaire, tel que la fréquence, l'obstruction de sortie, et la compression de l'uretère. Les symptômes gastro-intestinaux tels que la constipation ou le tenesmus peuvent être le résultat d'un myoma postérieur de mur qui exerce la pression sur le recto-sigmoïde.L'infertilité est rarement provoquée par des myomas, mais quand il est, elle est associée à un myoma submucous ou à une cavité endometrial nettement tordue et agrandie qui interfère l'implantation normale ou le transport de sperme. Le déplacement grave du cervix est également capable de compromettre le dépôt de sperme à l'OS cervical. Les myomas intra-muros peuvent causer l'obstruction ou le dysfonctionnement de l'ostia tubal ou de la partie intra-muros des tubes. Pour des patients subissant la fertilisation in vitro, la déformation de la cavité endometrial par des myomas est associée aux taux diminués de grossesse et au taux spontané d'avortement jusqu'à 50% de cas. Des myomas utérins ont été également impliqués dans la perte récurrente de grossesse.La transformation maligne des myomas est extrêmement rare. On l'estime que les leiomyosarcomas surgissent de novo et peuvent être indépendants du leiomyomata bénin. Puisque le malignancy en association avec des myomas est rare, la considération soigneuse doit être donnée aux indications spécifiques pour exécuter la chirurgie. Une histoire de croissance rapide, par exemple, une augmentation de taille utérine par 6 semaines en année, particulièrement croissance postmenopausal, devrait inciter la résection du tumor(s), même en l'absence des symptômes associés.Diagnostic : Les myomas restent souvent constants dans la taille pendant beaucoup d'années. L'examen d'ultrasons aide également à documenter la croissance des myomas avec un niveau plus fin de discrimination que cela obtenu par l'examen pelvien périodique. Le pyelography intraveineux peut être de temps en temps nécessaire pour définir des caractéristiques rénales et ureteral quand on suspecte fortement la déformation ureteral. La formation image de résonance magnétique fournit une meilleure discrimination de la source de masse pelvienne. Indépendamment des procédures de formation image, en cas de l'incertitude diagnostique, l'exploration chirurgicale peut être exigée. Hysterosalpingography (HSG) ou sonohysterography sont particulièrement efficace en évaluant la découpe de la cavité et de l'état ouvert endometrial des trompex utérines dans des patients d'infertilité. 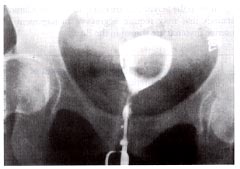
Hysterosalpingogram démontrant un grand défaut remplissant provoqué par un myoma submucous solitaire avant la résection hysteroscopic.
| 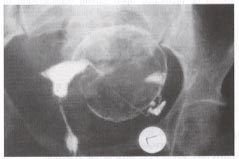
Hysterosalpingogram fournit le contour d'une cavité utérine normale. Le débordement des médias de contraste par la trompe utérine gauche décrit la circonférence d'un grand pedunculated le myoma provenant du mur utérin latéral gauche.
| Gestion : La plupart des myomas ne produisent aucun symptôme et l'observation soigneuse convient gestion pour la plupart des myomas. Ils sont la plupart du temps confinés au bassin et sont rarement malins. Le choix de l'approche devrait être prévu sur la considération soigneuse de beaucoup de facteurs, médicaux et sociaux, y compris l'âge, la parité, les aspirations de grossesse, l'ampleur et la sévérité des symptômes, la taille et le nombre de myomas, l'endroit des myomas, l'état médical associé (s), la possibilité de malignancy, la proximité à la ménopause, et le désir pour la conservation utérine.Gestion Médicale : La thérapie hormonale se compose habituellement des agents de progestational et de Gonadotropin-Libérer des analogues d'hormone (GnRHa). Norethindrone, medrogestone, et acétate de medroxyprogesterone ont été avec succès employés pour réaliser la diminution dans la taille globale de l'utérus myomatous. Les composés de Progestational peuvent également exercer un effet antiestrogenic direct au niveau cellulaire. Cependant, démontrez que les hangars de taille de myoma de diminutions de mifepristone d'antiprogesterone doutent sur cette théorie. GnRHa ont été employés avec succès pour réaliser le hypoestrogenism dans diverses conditions oestrogène-dépendantes, par exemple, endometriosis, puberty precocious, et myomas utérins. Cette approche offre à grande promesse en tant que des moyens primaires de thérapie conservatrice pour des myomas ou comme adjonction à myomectomy. Les effets de la thérapie de progestational ou du traitement de GnRHa sont passagers, et dans plusieurs cycles après la discontinuation de l'administration, les myomas tendent à retourner à leur taille de pré-thérapie. La thérapie d'Adjunctive avec des 3 à 4 mois de cours de GnRHa devrait réduire la taille de myoma et rendre la chirurgie plus facile, accompagné de moins de perte de sang. Le traitement à long terme de jeunes patients n'est ni pratique ni souhaitable en raison de la probabilité de la perte d'os par suite du hypoestrogenism pendant la thérapie prolongée avec GnRHa. Pour les femmes perimenopausal, cependant, dans qui la réduction du volume de myoma peut stabiliser quand la ménopause se produit, la thérapie à court terme de GnRHa peut éliminer le besoin de chirurgie.Hystérectomie : Le déplacement de l'utérus a été le procédé habituel du choix toutes les fois que la chirurgie est indiquée pour les myomas utérins et quand des considérations de grossesse ont été accomplies. Indications pour la gestion chirurgicale des myomas utérins : - Saignée utérine anormale ne réagissant pas aux traitements conservateurs.
- Niveau élevé de soupçon de malignancy pelvien
- Croissance après ménopause
- Infertilité quand il y a déformation de la cavité endometrial ou de l'obstruction tubal
- Perte récurrente de grossesse (avec la déformation de la cavité endometrial)
- Symptômes de douleur ou de pression (qui interfèrent la qualité de la vie)
- Symptômes d'appareil urinaire (fréquence et/ou obstruction)
- Anémie d'insuffisance de fer secondaire à la perte chronique de sang
Dans l'étude de Webster, la fonction sexuelle n'a pas été compromise par l'hystérectomie. Les données dans cette étude fournissent également l'évidence que le cervix et l'utérus ne sont pas exigés pour l'orgasme coital. Deux tiers des femmes en cela étudient le soulagement également expérimenté de l'incontinence urinaire d'effort. La chirurgie pour soulager la saignée, la douleur, la pression pelvienne, et les symptômes d'appareil urinaire peut mener à l'amélioration de la satisfaction et de la qualité sexuelles de la vie. On a proposé la conservation du cervix pour les patients choisis subissant l'hystérectomie abdominale en raison de sa signification présumée dans la fonction sexuelle. Cependant, dans beaucoup d'études on le voit qu'il n'y avait aucune différence dans la fréquence de l'activité et de l'orgasme sexuels entre les femmes qui ont subi l'hystérectomie supracervical et ceux qui ont eu l'hystérectomie totale. 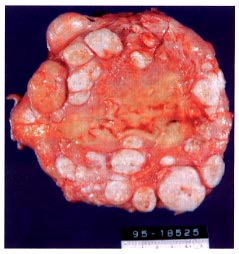
Coupe d'un spécimen d'hystérectomie obtenu à partir d'une vieille femme 40-year qui était un pauvre candidat pour myomectomy en raison de leiomyomatosis étendu.
| Myomectomy Abdominal : Myomectomy est le traitement préféré toutes les fois que la conservation de l'utérus est désirée. C'est également le procédé du choix pour un solitaire pedunculated le leiomyoma. Myomectomy devrait également être considéré même si la grossesse n'est pas un facteur pour les femmes avec les myomas symptomatiques qui ne veulent pas une hystérectomie. Le désir pour la conservation utérine ne peut pas être sous-estimé. La technologie permet aujourd'hui même l'utérus d'une femme manquant des ovaires pour servir de véhicule de gestational en vertu de la fertilisation in vitro, de la préparation endometrial avec la thérapie exogène d'hormone, et de la donation d'embryon. Myomectomy multiple est fréquemment un procédé plus difficile et plus long que l'hystérectomie. Le nombre et l'endroit de myomas dans l'utérus, comme la possibilité d'avoir eu des myomectomies précédents et une histoire des myomas récurrents devraient être pris en compte, avant de prendre la décision au sujet de myomectomy ou de l'hystérectomie. Quand la dissection étendue du myometrium a été nécessaire pendant le myomectomy, la livraison césarienne est habituellement recommandée après établissement de grossesse. En conseillant les patients qui désirent la grossesse, la possibilité d'adhérences pelviennes ou l'affaiblissement anatomique de la partie interstitielle de l'oviducte en raison de la dissection dans cet endroit après que myomectomy devrait être discuté comme cause additionnelle de l'infertilité postopératoire.Des myomas cervicaux peuvent être chirurgicalement enlevés avec une approche vaginale dans certains exemples. Les myomas peuvent être enlevés par un cervix déjà dilaté en avançant la vessie et en faisant à un midline antérieur l'incision cervicale. Le myoma peut être enucleated et l'incision cervicale réparée avec les sutures interrompues. Preoperative et thérapie antibiotique perioperative est recommandé dans cette approche en raison des risques de l'infection croissante du vagin.Hysteroscopic Myomectomy: Hysteroscopy a été employé pour la résection des myomas submucousal avec des résultats très bons. Les indications pour Hysteroscopic myomectomy incluent la saignée anormale, l'histoire de la perte de grossesse, l'infertilité, et la douleur. Les contres-indication incluent le cancer endometrial, l'infection reproductrice inférieure de région, l'incapacité de dilater la cavité utérine, l'incapacité au circumnavigate la lésion, et la prolongation de la tumeur profondément dans le myometrium. Les études à long terme d'ultérieur ont documenté qu'approximativement 20% de patients exigera le traitement additionnel dans un délai de 5 à 10 ans après la résection initiale. Tracer les myomas permet au hysteroscopist de projeter l'approche chirurgicale.La société européenne de Hysteroscopy classifie les myomas submucous selon le niveau de la pénétration myometrial.
Catégorie T:O - tous pedunculated les myomas submucous.
Catégorie T:I - Myomas de Submucous prolongeant moins de 50% dans le myometrium.
Myomas de la catégorie T:II- Submucous pénétrant plus de 50% dans le myometrium.
La catégorie T:O et les myomas de T:I peuvent être exécutés hysteroscopically par un chirurgien avec une expérience précédente modeste. Des myomas de la catégorie T:II devraient être réséqués abdominalement. 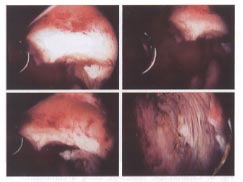
Différentes étapes de la résection hysteroscopic avec un resectoscope de boucle d'un leiomyoma submucosal dans une femme avec l'infertilité.
| Laparoscopic Myomectomy: Il peut être exécuté quand les myomas sont facilement accessibles, comme dans subserous superficiel ou pedunculated des myomas. Ces myomas peuvent être morcellated et ont enlevé par le cannula laparoscopic ou placé dans le cul-de-sac et enlevé par l'intermédiaire d'une incision colpotomy. Le procédé du myolysis est regardé comme alternative conservatrice à myomectomy chez les femmes souhaitant préserver la fertilité. Le procédé peut être suivi avec de l'énergie d'un laser de neodymium:yttrium-aluminum-garnet (Nd:YAG) par l'intermédiaire de dénaturation de protéine et de destruction de vascularity. La coagulation et le cryomyolysis bipolaires ont été également décrits, mais l'ultérieur suffisant n'a pas été disponible pour permettre à évaluation proportionnée de la sûreté et l'impact sur la future fertilité. La rupture utérine pendant la grossesse suivant la résection laparoscopic du leiomyomata a été rapportée et attribuée à la reconstruction insatisfaisante du myometrium. Myomectomy aidé par Laparoscopic comporte la dissection laparoscopic des myomas du mur utérin et de leur extraction par l'incision de mini-laparotomie, de ce fait épargnant une grande incision abdominale. 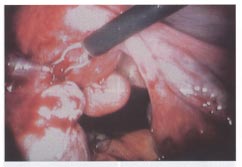
La résection de Laparoscopic, en utilisant une combinaison de coagulation bipolaire et endo-cisaille, des myomas subserous multiples dans un patient d'infertilité.
| 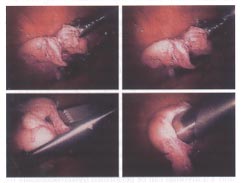
Morcellation et extraction des myomas réséqués suivant myomectomy laparoscopic avec un forceps saisissant et un morcellator électrique.
| Contempler de patient myomectomy devrait se rendre compte des risques impliqués dans la chirurgie "conservatrice", aussi bien que ceux liés à l'hystérectomie pour des myomas. Pour ceux qui souhaitent concevoir, retarde de 4 à 6 mois avant d'essayer la grossesse est recommandé après le procédé chirurgical, parce que le myometrium est sensiblement perturbé pendant le myomectomy. Pour des patients d'infertilité nous recommandons le hysterosalpingogram (HSG) pendant 4 mois après le procédé pour évaluer l'anatomie de la cavité utérine et des trompex utérines.Artère Utérine Embolization : Ce traitement pour des myomas a été décrit la première fois en 1995. Le principe est, en limitant l'approvisionnement de sang aux myomas (infarctus), leur volume peut être réduit. Le matériel d'Embolization, particules d'alcool habituellement polyvinylique, est passé par un cathéter transarterial fluoroscopically guidé inséré dans l'artère fémorale commune pour occlure sélectivement des artères fournissant les myomas. Le procédé est exécuté sous la sédation consciente par un radiologiste d'interventional. En raison du séjour raccourci d'hôpital, ce procédé d'une façon minimum invahissant est devenu une nouvelle alternative attrayante à la chirurgie abdominale. On lui a recommandé pour des patients avec de plus grands utérus myomatous qui sont symptomatiques, des femmes qui ne veulent pas la thérapie extirpative, et des individus qui peuvent être de pauvres candidats pour la chirurgie principale. La plupart des patients ont besoin de l'hospitalisation finie de nuit pour la commande de douleur. En raison de la nouveauté de cette approche, plusieurs questions restent à répondre, comme son effet à long terme sur l'infertilité, et sûreté globale comparée au traitement chirurgical conventionnel.Effets secondaires et complications : La douleur peut persister et dure pendant plus de 2 semaines après le procédé. La fièvre de Poste-embolization, le syndrome grave de poste-embolization, le pyometra, l'échec de la régression satisfaisante des myomas, le sepsis, l'hystérectomie, et même les décès a été rapportée après embolization utérin d'artère. L'échec ovarian a été également rapporté dans 1-2% des patients après le procédé d'embolization.Conclusion:Une compréhension complète de la pathogénie des myomas utérins, la présentation clinique, et les outils diagnostiques disponibles sont les clefs au choix qui marche à suivre en traitant n'importe quel patient donné avec des myomas. L'expérience et la compétence de n'importe quel chirurgien individuel est primordiale en choisissant la forme de traitement pour des myomas. La chirurgie pour des myomas n'est pas toujours nécessaire et devrait être exécutée seulement pour des indications appropriées, telles que la douleur ou la saignée incontrôlable, croissance progressive et significative, et exécution reproductrice faible une fois que d'autres causes potentielles ont été éliminées ou traitées.Lecture Suggérée : Edward E. Wallach et Nikos F. Vlahos. Myomas Utérins : Une vue d'ensemble du développement, des dispositifs cliniques, et de la gestion. Obstétrique et Gynecology ; Vol.104, NON 2, Août 2004 : 393-406. L'université américaine de la publication d'obstétriciens et de gynécologues ; Éditeur de Lippincott Williams et de Wilkins.Remerciement : Nous sommes reconnaissants à Dr. Edward E. Wallach pour partager son travail et recherche inestimables avec nous. Son travail dans la santé reproductrice a aidé des millions de femmes à vivre une meilleure vie. Nous sommes dans l'attente pour travailler avec lui pendant beaucoup plus d'années
©
Le Centre pour la Santé et Éducation des Femmes
|