Bulletin de pratique en matière de WHEC et directives cliniques de gestion pour des fournisseurs de soins de santé.
La concession éducative a fourni par Health de Women's et centre d'éducation (WHEC).
En saignant dans la deuxième moitié de la grossesse et dans le travail dû aux anomalies placentaires incluez le previa deplacenta, les placentae d'abruptio, l'accreta de placenta et le previa de vasa. la saignée de Troisième-trimestre complique environ 3.8% de toutes les grossesses. Le previa deplacenta est documenté dans 22% de cas, et la preuve forte des placentae d'abruptio est trouvée dans 31%. Dans le 47% restant de cas, la saignée peut être attribuée aux lésions de travail (prétendue séparation marginale) ou locales tôt de la région génitale inférieure, ou aucune source ne peut être identifiée. Par conséquent, la saignée de troisième-trimestre s'avère finalement être de peu de conséquence dans environ la moitié des caisses, mais dans l'autre moitié elle est potentiellement représentant un danger pour la vie. La saignée vaginale dans le troisième-trimestre est alarmante à la femme enceinte et incite habituellement la consultation immédiate avec le médecin. Le but de ce document est de présent l'approche preuve-basée à la gestion des anomalies placentaires et de l'hémorragie obstétrique principale. L'attention à améliorerles systèmes d'hôpital est nécessaire pour le soin des femmes en danger pour l'hémorragie obstétrique principale. Il est important dans l'effort de diminuer la mortalité maternelle de l'hémorragie. Des changements systémiques d'exécution multidisciplinaire d'équipe sont également discutés. Il est de la responsabilité du médecin de décider en dehors retardent si la cause est bénigne ou potentiellement représentant un danger pour la vie à la mère, au foetus, ou aux tous les deux. Le mal potentiel de la temporisation ou de l'intervention inutile peut être extrême.Placenta Previa
Le previa de placenta est défini comme implantation du placenta dans le segment utérin inférieur avant la partie de présentation foetale. Le placenta se trouve totalement ou partiellement en dessous du segment utérin inférieur. Le previa de placenta complique approximativement 0.3%-0.5% de grossesses ou environ 4.8 selon les 1.000 livraisons. Le risque de previa récurrent de placenta est aussi élevé que 4% à8%. Le risque de previa de placenta augmente avec le nombre de césariennes antérieures, atteignant 10% avec quatre ou davantage.Bien que quelques distinctions dans les résultats puissent être faites parmi les différents degrés de véritable previa de placenta, toutes sont potentiellement associées à l'hémorragie représentant un danger pour la vie pendant le travail. Le degré de previa de placenta ne peut pas seul prévoir le cours clinique exactement, ni peut il servir de guide unique aux décisions de gestion. Ainsi, l'importance de telles classifications a diminué. Traditionnellement, le previa de placenta a été classé par catégorie dans 4 types (1) :- Remplissez le previa de placenta : là où le placenta couvre complètement l'OS interne ;
- Previa partiel de placenta : là où le placenta couvre partiellement l'OS interne. Ainsi, ce scénario se produit seulement quand l'OS interne est dilaté à un certain degré ;
- Previa marginal de placenta : là où le placentaatteint juste l'OS interne, mais ne le couvre pas ;
- placenta Bas-menteur : là où le placenta avanceau segment utérin inférieur mais n'atteint pas l'OS interne.
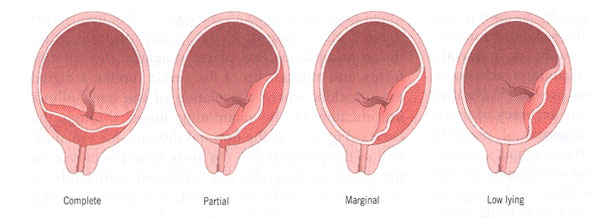
Types de previa de placenta.Pathophysiologie :
Les femmes au plus gros risque sont ceux avec le previaantérieur de placenta ou les césariennes antérieures multiples. L'association forte entre le previa de placenta et la paritéa suggéré que "les dégâts endometrial" soient un facteur étiologique. Vraisemblablement, chaque grossesse "endommage" l'endometrium sous-tendant l'emplacement d'implantation, rendant lazone peu convenable pour l'implantation. Les grossesses suivantes sont pour devenir implantées dans le segment utérin inférieur par un procédé d'élimination. Cet effet le plus clair est vu avec des grossesses antérieures de condition, mais des arrêts tôt de grossesse de multiple peuvent également être liés à une plus grande incidence de previa de placenta. Évidemment bas les implantations sont beaucoup plus comparatrices en avance dans la grossesse, mais cela que la grande majorité de ces "résout" et ne devient jamais symptomatique. Avec la progression de la grossesse, plus de 90% de ces placentas bas-menteur identifiés en avance dans la grossesse semblera se déplacer loin du cervix et hors du segment utérin inférieur. Bien que le terme "migration placentaire" ait été utilisé, la plupart des autorités ne croient pas les mouvements de placenta. Plutôt, on le juge que le placenta se développe préférentiellement vers un meilleur vascularized le fundus (trophotropism), attendu que le recouvrement de placenta moins vascularized bien le cervix peut subir l'atrophie (2).La croissance suivante du placenta après que l'implantation basse soit centripète (ayant pour résultat le previa central de placenta) ou continue vers davantage vascularized richement le fundus. Le dernier mécanisme est comparateur, comme démontré par la conclusion d'une insertion excentrique, marginale, ou même velamentous de la corde. L'association des insertions velamentous de corde avec le previa de placenta et l'entité pathologique du previa de vasa sont les deux conformes migration à une "placentaire" de procédé parfois appelée dynamique. La croissance continue du placenta couplé à la disparition du placenta tôt à l'emplacement d'implantation d'original a comme conséquence un placenta qui semble avoir éloigné de son emplacement originel. La remarque d'insertion de la corde sur les membranes marque l'emplacement originel du placenta définitif. L'emplacement primaire d'implantation est probablement bas dans la grande majorité de cas. Un mécanisme alternatif comportant l'implantation fundal de la croissance continue vers le cervix a été suggéré, mais ce mécanisme a été observé seulement rarement avec les sonograms périodiques. Par conséquent, un placenta fundal dans le deuxième trimestre rassure la preuve qu'un previa de placenta n'existera pas dans le troisième trimestre. Diagnostic :
La présentation clinique classique du previa de placenta est saignée indolore vers la fin du deuxième trimestre ou en avance du troisième trimestre. Cependant, quelques patients avec le previa de placenta éprouveront la saignée douloureuse, probablement la conséquence des contractions utérines ou séparationplacentaire, attendu que d'autres n'éprouveront aucune saignée du tout avant travail. Le previa de placenta peut également mener à un mensonge ou à un malpresentation instable dans la grossesse en retard. La majorité de caisses de previa de placenta sont diagnostiquées pendant le sonography courant dans les femmes asymptomatiques, habituellement pendant le deuxième trimestre. L'épisode initial de la saignée a une incidence maximale à environ la trente-quatrième semaine de la grossesse, bienqu'un tiers de cas deviennent symptomatique avant la 30ème semaine etun tiers après la trente-sixième semaine. L'absence de saigneravant la condition n'élimine pas le previa de placenta. Dansapproximativement 10% de cas, saigner commence seulement par le débutdu travail, et dans ces situations on est pour trouver previa partiel ou marginal de placenta, ou un placenta bas-menteur. Bien que le sonography de transabdominal soit fréquemmentutilisé pour l'emplacement placentaire, cette technique manque de la précision dans le previa diagnostiquant de placenta. Les études nombreuses ont démontré l'exactitude du sonography de transvaginal pour le diagnostic du previa de placenta, constatant uniformément que le sonography de transvaginal est supérieur au sonography de transabdominal pour cette conclusion. Faux-positif et -- les cadences négatives pour le diagnostic du previa de placenta utilisant le sonography de transabdominal s'étendent de 2% à 25%.La technique de formation image de Transvaginal si utilisé correctement ne mène pas à augmenter dans la saignée (3). C'est pour 2 raisons principales : la sonde vaginale est présentée sous un angle qui le place contre le fornix antérieur et la lèvre antérieure du cervix, à la différence d'un examen numérique, où l'articulation de la main permet l'introduction du doigt examinant par le cervix ; et la distance optimale pour la visualisation du cervix est d'à 2 ou 3 centimètres du cervix, ainsi la sonde généralement n'est pas avancée suffisamment pour faire le contact avec le placenta. Néanmoins, l'examen devrait être exécuté par le personnel éprouvé dans le sonography de transvaginal, et la sonde de transvaginal devrait toujours êtreinsérée soigneusement, avec le médecin regardant le moniteur pour éviter de mettre la sonde dans le cervix. Le sonography de Translabial a été suggéré comme alternative au sonography detransvaginal et indiqué le supérieur au sonography de transabdominal pour l'emplacement placentaire. Cependant, parce que le sonography de transvaginal est précis, coffre-fortet puits tolérés, ce devrait être la modalité de formation image du choix. Gestion :
Les deux facteurs principaux ont été responsables de la réduction dramatique des cadences maternelles et périnatales de mortalité au cours des 40 dernières années : l'approche en expectative de gestion et l'utilisation libérale de la césarienne plutôt que la livraison vaginale. En conséquence, la cadence maternelle de mortalité est tombée de entre 25% et 30% moins de à 1%. Toute la cadence périnatale de mortalité est tombée de entre 60% et 70% à 10% au-dessous de en 10 dernières années. Le but de la gestion pour le previa de placenta est d'obtenirla maturation foetale maximum possible tout en réduisant au minimum le risque au foetus et à la mère. La base pour cette approche est que les épisodes de la saignée sont habituellement art de l'auto-portrait-limited et non mortels au foetus ou à la mère en l'absence du trauma d'incitation (par exemple, rapports, examen pelvien) ou du travail. Dans des conditions soigneusement contrôlées, la livraison du foetus peut être sans risque retardée à une étape plus avançée de maturité dans une proportion significative de cas. Un avantage additionnel à cette approche est qu'une petite proportion de cas, en particulier ceux découverts en avance avec peu de degrés de previa de placenta, résoudra jusqu'à un degré permettant la livraison vaginale à la condition. Il est raisonnable d'hospitaliser des femmes avec le previa de placenta tandis qu'elles ont un épisode aigu de saignée ou des contractions utérines. Les femmes qui se présentent avec saigner dans la deuxième moitié de la grossesse devraient avoir un examen sonographic pour l'emplacement placentaire avant n'importe quelle tentative d'exécuter un examen numérique. L'examen de Digital avec un previa de placenta peut provoquer l'hémorragie catastrophique et ne devrait pas être exécuté. Il est raisonnable d'hospitaliser des femmes avec le previa de placenta tandis qu'elles ont un épisode aigu de saignéeou des contractions utérines. Une à deux canules intraveineuses larges devraient être insérées et sang être prises pour un compte de plein sang et un type et un écran. En l'absence de la saignée massive ou d'autres complications, les études de coagulation ne sont pas utiles. La banque de sang doit être capable de faire au moins les 4 ensembles disponibles des globules rouges et des facteurs de coagulation emballés compatibles à brève échéance. La globuline immunisée de Rhésus devraitêtre administrée aux femmes Rhésus-négatives. Un essai deKleihauer-Bettke pour la quantification de la transfusion foetal-maternelle devrait également être réalisé dans les femmes Rhésus-négatives parce que la mère peut avoir besoin des plus grandes doses de globuline immunisée de Rhésus. Les petites études ont suggéré une prestation de la thérapie tocolytic pour les femmes avec le previa de placenta qui ont descontractions (4). Les contractions peuvent mener à l'effacementet aux changements cervicaux du segment utérin inférieur, la saignée de provocation, qu'alternativement, stimule des contractions,créant un cycle méchant. Des stéroïdes devraient être administrés chez les femmes entre 24 et 34 semaines de gestation, généralement à l'heure de l'admission pour la saignée, pour favoriser la maturation foetale de poumon. Le patient et sa famille devraient avoir une consultation de neonatology de sorte que la gestion du mineur après que la naissance puisse être discutée. Chez les femmes qui ont une histoire de la livraison césarienne ou de la chirurgie utérine, le sonography détaillé devrait être exécuté pour exclure l'accreta de placenta. Avant 32 semaines de gestation, saignée modéré-à-grave quand il n'y a aucun maternel ou le compromis foetal peut être contrôlé agressivement avec des transfusions sanguines, plutôt que de recourir à la livraison. Quand le patient n'a eu aucune autre saignée pendant 48 heures, il peut être considéré pour la décharge aussi longue qu'il y a des conditions àla maison appropriées pour permettre la gestion de patient. Desfemmes qui sont stables et asymptomatiques, et qui sont dignes de confiance et ont accès rapide à l'hôpital, peuvent être considérées pour la gestion de patient. Synchronisation de la livraison et mode de la livraison :
Car l'âge de gestational avance, il y a un plus grand risque de saignée significative, rendant nécessaire la livraison. Il est préférable d'exécuter une livraison césarienne pour le previa de placenta dans des conditions programmées contrôléesplutôt que comme urgence. Dans un patient stable, il est raisonnable d'exécuter une livraison césarienne à 36-37 semaines degestation, après documentation de maturité foetale de poumon par amniocentèse. Si l'amniocentèse ne démontre pas la maturité de poumon et il est stable il est raisonnable attendre patient jusqu'à 38 ou 39 semaines de la grossesse ou plus en avance si la saignée se produit ou le patient entre dans le travail. Il y a consensus qu'un previa de placenta qui recouvre totalement ou partiellement l'OS cervical interne exige la livraison par césarien. Cependant, le mode de la livraison quand le placenta se situe dans la proximité à l'OS interne est plus controversé. Femmesavec un placenta -- la distance interne d'OS de moins de 2 centimètres qui subissent une épreuve de la saignée significative d'expérience de travail presque invariablement pendant le travail, rendant nécessaire la livraison césarienne et beaucoup de centres recommandent la livraison césarienne dans ces caisses. Les femmes dont les placentas sont de 2 centimètres ou plus loin de l'OS peuvent subir un travail normal. Il est important de se rendre compte que, chez les femmes avec un placenta qui avance au segment
