硬膜外镇痛失败:技术审查
WHEC实务公告和临床管理准则卫生保健提供者 。 所提供的教育资助妇女的保健和教育中心 ( WHEC ) 。
的目标是硬膜外镇痛提供令人满意的疼痛控制与劳动的最低剂量的镇痛药需要,尽量减少汽车堵塞,同时减少了潜在副作用镇痛过程中的劳动。硬膜外镇痛提供最有效的形式,缓解疼痛和所使用的大多数妇女在美国。绝大多数硬膜外导管放在劳动力提供令人满意的镇痛。但是,也有导管的时候是不是在正确的网站内硬膜外腔,患者的neuraxial解剖是有问题,或患者的劳动的进展比预期更快的麻醉师和硬膜外阻滞不成立的时间。移民的硬膜外导管给出的主要原因,戒烟成功后块。硬膜外自控镇痛提供疼痛控制类似标准镇痛。病人满意度与所有硬膜外技术高,是没有显着改善病人自控硬膜外镇痛。决定何时举行镇痛应单独与每个病人,与其他因素,如平等,考虑。
本文件的目的是探讨基本neuraxial分娩镇痛的原因,它的失败,以及聘请的战略麻醉师救援运作不良导管。子宫收缩和宫颈扩张导致内脏痛( T型10个,通过L - 1的) 。随着劳动力的进展,血统的胎头和随后的压力盆底,阴道和会阴产生躯体疼痛转交的阴部神经(二- 72 ) 。理想的情况下,方法的产科镇痛来源都将减轻疼痛的病人在劳动力。史患者的背部手术,特别是那些谁不得不脊髓仪器和融合,以纠正脊柱侧弯,增加了利率硬膜外失败。幸运的是,在患者背部手术的历史,硬膜外镇痛往往是成功的。
硬膜外心力衰竭的发病率:
总的成功率硬膜外分娩镇痛是大约98 %至99 % 。最全面的审查产科neuraxial失败表明在一个回顾性分析表明19259交付的总体失败率是12 % 。的neuraxial技术, 46 %是功能简单的操纵。总体而言, 7.1 %的患者接受了他们的neuraxial镇痛导管取代和1.9 %有多种替代品。最后, 98.8 %的患者报告充分分娩镇痛(1) 。硬膜外腔充满脂肪,结缔组织,以及广泛的静脉丛。它的行为不像倒塌彭罗斯流失越来越像一个集装箱装满沙子和不同大小的鹅卵石,这种药物必须穿越迷宫的障碍,达到神经。解剖迷路可能导致最初的安置导管尖端在不利的微环境。当最初的安置和注入硬膜外不会产生足够的块,麻醉师通常执行两个不同的演习,以挽救导管:部分撤回导管或注入额外的药物。这两项演习已证明成功的,如果采用硬膜外失败是一个单方面或不对称块不延伸至骶皮节(骶不放过) 。
Neuraxial解剖学和硬膜外技术:
硬膜外腔是一个潜在的空间neuraxis深(前) ,以黄韧带和浅层(后)的硬脑膜。麻醉师使用丧失抵抗技术,以决定何时冰山空心硬膜外针在网站只是前的厚黄韧带和硬膜外腔。当冰山的硬膜外针位于韧带,注入空气或生理盐水是很困难的。在进入硬膜外腔,这个阻力注射丢失。一个硬膜外导管,然后线程3至5厘米进入硬膜外腔。导管后,在网站中的硬膜外腔,硬膜外药物注射,慢慢渗入神经根低胸,腰,骶棘,提供镇痛内约20分钟(2) 。患者剖宫产硬膜外麻醉下,病人自控硬膜外镇痛的第一个24小时手术后,是一个合理的选择。这一战略的最小剂量阿片母系管理和产妇镇静与静脉注射阿片类药物管理(病人控制管理) ,并使用已有的导管。虽然硬膜外自控镇痛结合使用阿片和局部麻醉减少阿片类药物剂量的累积,它会导致增加电机的弱点,这可能抑制病人动员(3) 。即使是低浓度局部麻醉造成重大电机软弱和可行走困难, 43 %的患者。应考虑将消除硬膜外导管在24小时后,以减少副作用,如尿潴留,瘙痒和感染的风险,并尽量减少成本。 n
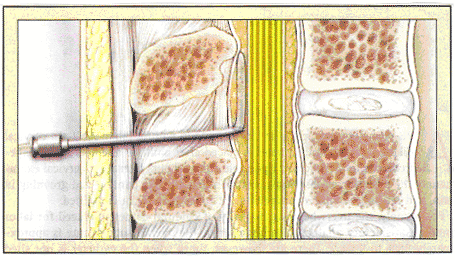
硬膜外导管放置到空间
合并后的脊髓硬膜外技术(自定义搜索引擎) ,在适当的硬膜外针在现场,一个小衡量脊髓针是通过承担的硬膜外针,通过硬脑膜,并进入鞘内空间。流动的脑脊髓脑脊液( CSF )回到通过脊髓针确认其位置。经过药物存入细胞集落刺激因子,脊髓针取出,并硬膜外导管是线程通过硬膜外针进入硬膜外腔(2) 。在注射毒品提供了一个更快的发病比硬膜外镇痛单-通常在5分钟内。使用较新的"非创伤性"脊髓针头与大幅下跌的风险脊髓头痛。脊髓部分合并脊髓硬膜外(的CSE )可能是注射麻醉加少量进行了局部麻醉。失败的脊椎部分发生率为4 % ,与自定义搜索引擎,但该区块可补充与硬膜外导管(11) 。 n
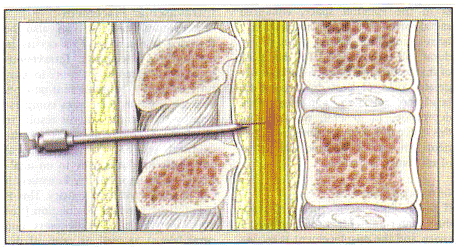
合并脊髓硬膜外(自定义搜索引擎)技术
这两种阿片和局部麻醉剂,通常用于neuraxial分娩镇痛。芬太尼是阿片类药物的普遍选择,因为其良好的亲油性的结果立即亩阿片受体agonism在中央neuraxis和最小的副作用。布比卡因是局部麻醉的选择,因为,相对于其他局部麻醉剂,它的优先块感觉运动神经,维护下肢和腹部肌肉力量。量和药物浓度,有必要在硬膜外用药,而药物的baricity (密度相比,细胞集落刺激因子)的细胞集落刺激因子和总剂量(毫克的药物)需要考虑的鞘内空间。剂量需要在硬膜外兑鞘内空间相差约10倍。不知不觉一个硬膜外导管放置在鞘内空间可能会导致大规模的过量,可能导致"高脊" 。发生这种情况时,呼吸困难,低血压,以及胎儿窘迫可以接踵而至。因此,麻醉师照顾的剂量和时间,即使是在重大的妇女的痛苦。因此,产妇可能会进展迅速通过提供劳动力,甚至发生之前有效镇痛。
原因镇痛失败:
一般情况下,连续和均匀分布的局部麻醉剂的硬膜外腔洗澡适当神经根导致成功分娩镇痛。 neuraxial的原因包括分娩镇痛失败不足初步硬膜外针的位置,最理想导管现场后,在硬膜外腔线程,导管内迁移硬膜外分娩,问题neuraxial解剖临产,或突然快速劳动力。进一步考虑可能有助于硬膜外失败包括类型的导管使用(多口与单口与新的单口,软尖,电线增强导管) (4) ,远程线程的导管进入硬膜外腔的经验,个人将硬膜外,无论是演出的CSE技术和不同病人的期望。阿争议考虑是否空气或生理盐水中使用的丧失抵抗技术(5) 。在麻醉师可能会或可能不会检测错位的硬膜外针时的位置。除了硬膜外腔,针可在皮下或其他椎旁组织,过去的硬脑膜进入鞘内空间,在硬膜下腔(之间的硬脑膜和蛛网膜) ,或在硬膜外腔静脉。鞘内注射或静脉注射的位置将所预示流动的脑脊液或血液中心的针。这可能并不总是发生,但是,因此,标准的护理是愿望的导管后,线程和缓慢的剂量的药物分成小等分试样。在每个行政硬膜外剂量,麻醉师手表的迹象一个不恰当密集或高一级的麻醉(鞘内安置)或症状的系统性局部麻醉毒性(内安置) 。
皮下放置 :虚假丧失抵抗,其中秘诀在于硬膜外针皮下组织内,是有可能的原因最完整硬膜外失败(即,没有块) (5) 。局部麻醉剂和低浓度硬膜外注射阿片类药物提供很少或几乎没有的分娩镇痛时,存放在皮下组织。此类故障通常是发现在不到30分钟后,初步安置水平时,没有感觉封锁可以发现腿部或下腹部和病人仍然疼痛。然而,在某些情况下,分娩镇痛的救济可能会报告说,麻醉师可能不适当属性成功硬膜外。这可能会延迟更换错位硬膜外,并就可能会出现短暂的浓度下降(例如,从学前教育硬膜外流体装载或停止在安置催产素) ,如果吸收造成全身阿片镇痛效果,或即使安置了安慰剂影响的临产。一些麻醉师执行的CSE ,以确保针在硬膜外腔。放置一个脊髓针通过硬膜外针,并获得细胞集落刺激因子时的位置,他们保证自己的硬脑膜和鞘内空间只是超出了冰山的硬膜外针,必须,因此,在硬膜外腔。在这个时候麻醉师可能的鞘内注射药物,如阿片和/或局部麻醉。提倡这种技术列举的事实, epidurals后的CSE放在技术被认为是较为成功的,比传统epidurals (1) 。反对者可能认为传闻证据的掩蔽脊髓剂量不够放置硬膜外导管,后来失败后bolusing紧急剖宫产,冒着一般麻醉意外。另一种方法是执行硬脑膜穿刺没有药物管理局,只确认正确立场硬膜外针。除了确认针在硬膜外腔,增强骶传播阻断的结果,可能是因为药物通过硬脑膜洞进入细胞集落刺激因子(5) 。下跌的技术包括更大的风险理论上后硬脑膜穿刺头痛,感染,呼吸抑制。一般情况下,这是我们的建议,自定义搜索引擎技术在患者确认谁是肥胖的人或丧失抵抗不清楚。
鞘内分班 :如果硬膜外针穿透硬脑膜,进入鞘内空间和错位是公认的自由流动的细胞集落刺激因子的针头,导管可线程进入脊髓的空间和可能仍然可以放心用于分娩镇痛或手术麻醉。这种脊髓导管通常不会故意用来由于高风险( " 50 % )后的硬脑膜穿刺头痛,以及在理论上增加了感染的危险。
硬膜下配售 :很少,导管可以在网站中的硬膜下腔。这是一个潜在的空间之间的硬脑膜和软脑膜,蛛网膜。如果导管线程进入这个位置和大剂量的药物用于硬膜外腔注入这里,一个非常完整和有潜在危险的区块,就可能发生,将可能导致在不足镇痛以及症状和体征高脊。因为没有脑脊液将吸气,出现了该区块是缓慢的,往往很难发现。最近的调查表明,这一现象可能更频繁地发生超出了以前的猜想(6) 。
血管内放置 :在硬膜外导管也可以线程进入静脉。这发生在5 %至7 %的位置(1) 。内位置是较常见于分娩比非孕妇患者,因为下腔静脉受压的结果,扩大子宫扩张侧支静脉硬膜外腔。静脉局部麻醉剂生产很少或几乎没有镇痛。更重要的是,但是,它可能会导致全身毒性。这体现了脑刺激(耳鸣,金属味,躁动,以及惊厥)以及脑抑郁(无意识) ,心血管毒性(心动过缓,血管舒张和低血压,和心室颤动) ,和子宫收缩和压力过高。血流动力学和呼吸支持治疗的支柱,但最近的进展堕胎心跳骤停与脂肪乳剂治疗是有希望的(7) 。
不对称座 :它可以是完全单方面或窗户可以表现为在一个完整的区块,其中一个或多个皮节都未能幸免。尽管显然妥善安置,大约5 %至8 %的硬膜外模块可提供完整镇痛这类(1) 。虽然事业的任何特别的失败通常是未知的,人们普遍认为,不论是在解剖障碍自由流动的局部麻醉或不利定位冰山的导管负责不对称块。多和广泛的研究,评价硬膜外解剖进行了包括注射尸硬膜外空间树脂,尸体epiduroscopy ,电脑断层,及解剖夹层cryomicrotome部分。在场的情况下背中间结缔组织波段( DMCTB )在一些个人也被描述,但一般认为是难得的和不完整时,本。这归功于DMCTB一直是一个伪如何硬膜外腔进行了研究(8) 。放射学的研究表明,当一个线程超出导管是冰山的针在硬膜外腔很少停留在中线,它也可能是针对caudally ,而不是首选颅方向。麻醉弥补,提供了大量的稀溶液中进行了局部麻醉,阿片类药物,以确保药品的蔓延双方的硬膜外腔以及向上和向下的脊椎。此外,研究表明,当导管的线程不超过5厘米的硬膜外腔,少不足以阻挡发生。也许这是因为这些导管不太可能在该场址或横向,更糟的是,退出硬膜外腔沿线的过程中,神经根。当这些事件发生,蔓延的局部麻醉剂可能会受到限制的任何一个具体方面或特定的皮节(8) 。这提供了额外的理由,部分撤回的硬膜外导管生产非对称块。
骶保留 :即使有大量的稀释局部麻醉剂,并有适当的长度导管在硬膜外腔,镇痛可能仍然是不够的。通常情况下,麻醉师地方epidurals内部空间之间的L2 - 3 ,三级- 4 ,或腰4 - 5椎体。第一阶段的劳动力,疼痛主要是由内脏和在T10通过母语神经根,而鼓起勇气子宫颈,子宫,和上层部分的阴道。第二阶段的劳动,是躯体的痛苦,并进行了中二,中四至中神经根,支配阴部。不仅是痛苦的第二阶段更激烈的劳动力,但这些神经根进一步从冰山的硬膜外导管,直径较大的,和周围较厚硬脑膜,因此更难以局部麻醉渗透。此外,硬膜外输注往往导线向上的硬膜外腔更容易比下降。因此,在局部麻醉的甚至是有利的位置硬膜外导管可能无法充分洗澡和穿透骶神经根和提供救济更剧烈疼痛的第二阶段的劳动。这一现象导致骶保留一些麻醉师为喜欢的CSE技术即将交付时。鞘内注射局部麻醉剂的直接沐浴骶神经根的神经马和阿片直接约束木阿片受体的胶状质脊髓。开始救援速度更快,覆盖面明显优于骶骨(9) 。
迁移的硬膜外导管 :一种镇痛的行之有效的最初可能无法继续工作,在整个劳动力和交付。的立场,硬膜外导管不是静态的,并导管可迁移完全失控硬膜外腔(导致停止镇痛) ,横向(导致单方面块) ,或什至鞘内或intravascularly (导致毒性) 。移民硬膜外导管的情况并不罕见;在大型回顾展系列, 6.8 %的患者最初充分块后来发展不足镇痛(1) 。
手术前回和慢性背痛 :史患者的慢性腰痛增加失败率。在例单侧腰痛或坐骨神经痛,受影响的神经根堵塞10至70分钟后,比对侧据称是因为局部麻醉有困难扩散到受伤领域。同样,可能会导致椎间盘突出硬膜外瘢痕粘连的缓慢扩散的局部麻醉过去受伤的地区或抑制完全(10) 。矫正脊柱侧凸可导致难以找到硬膜外腔,贫困蔓延的局部麻醉剂,并增加了硬脑膜穿刺和其他并发症。史患者的背部手术,特别是那些谁不得不脊髓仪器和融合,以纠正脊柱侧弯,还增加了利率硬膜外失败。谁患者有脊柱侧凸矫正手术,硬膜外腔可能无法找到,因为仪器,骨移植材料,或瘢痕组织在该地区的融合和退行性改变在该地区低于融合。如果硬膜外位置是可能的,零散分布的局部麻醉剂,可能会出现由术创伤黄韧带导致疤痕和闭塞的硬膜外腔。这些患者还可能有很高的无意硬脑膜穿刺随后无法履行血液补丁,以免重复感染硬脑膜穿刺或其脊髓硬件。一些麻醉师考虑镇痛相对禁忌在这些患者中。成功已报告有91 %的病人谁以往背部手术,而98.7 %的患者谁没有在一系列的1381年非孕妇患者(8) 。作者归咎于这一结果日常使用的大量硬膜外麻醉和经营技能。
摘要:
解剖,功能,技术和随机变异似乎合谋对麻醉师在试图提供镇痛的临产。幸运的是,在适当的技术近99 %的妇女,可以预期令人满意镇痛。大量稀释麻醉,操纵导管,利用自定义搜索引擎技术,并愿意代替运作不良导管可以挽救绝大多数不完善硬膜外镇痛的劳动力。 neuraxial的原因包括分娩镇痛失败不足初步硬膜外针的位置,最理想导管现场后,在硬膜外腔线程,管内硬膜外腔移民分娩,问题neuraxial解剖临产,或突然快速劳动力。虚假丧失抵抗,其中冰山的硬膜外针位于皮下组织内,是有可能的原因的最完整的硬膜外失败。血管内放置硬膜外导管是较常见于分娩。血管内局部麻醉剂生产很少或根本没有镇痛,可能导致全身毒性。
的立场,硬膜外导管不是静态的,并导管可迁移完全失控硬膜外腔(导致停止镇痛) ,横向(导致单方面块) ,或什至鞘内或intravascularly (导致毒性) 。史患者的慢性腰痛或背部手术已经增加率硬膜外失败。脊髓硬膜外联合收割机(自定义搜索引擎)提供了快速镇痛出现脊髓镇痛结合的能力,使用硬膜外导管延长期限镇痛与持续静脉输注的劳动力,转化为麻醉剖宫产,或提供后剖宫产分娩疼痛控制(11) 。这种方法的产科镇痛越来越受欢迎,尤其是随着针通过针技术,不再需要一个以上的皮肤穿刺。
参考文献:
- Pan PH, Bogard TD, Owen MD. Incidence and characteristics of failures in obstetric neuraxial analgesia and anesthesia: a retrospective analysis of 19,259 deliveries. Int J Obstet Anesth 2004;13:227-233
- Eltzschig HK, Lieberman ES, Camann WR. Regional anesthesia and analgesia for labor and delivery. N Engl J Med 2003;348:319-332
- ACOG Practice Bulletin. Obstetric analgesia and anesthesia. Number 36, July 2002
- Jaime F, Mandell GL, Vallejo MC et al. Uniport soft-tip, open-ended catheters versus multiport firm-tipped close-ended catheters for epidural labor analgesia: a quality assurance study. J Clin Anesth 2000;12:89-93
- Arendt K, Segal S. An effectiveness study of air versus saline is used for identification of the epidural space by loss of resistance. Anesth Analg 2008;106:A-1-A-221. Abstract A-104
- Collier CB. Accidental subdural injection during attempted lumbar epidural block may present as a failed or inadequate block: radiographic evidence. Reg Anesth Pain Med 2004;29:45-51
- Corman SL, Skledar SJ. Use of lipid emulsion to reverse local anesthetic-induced toxicity. Ann Pharmacother 2007;41:1873-1877
- Arendt K, Segal S. Why epidural do not always work. Rev Obstet Gynecol 2008;1(2):49-55
- Bucklin BA, Hawkins JL, Anderson JR et al. Obstetric anesthesia workforce survey: twenty-year update. Anesthesiology 2005;103:645-653
- Weinberg GL. Current concepts in resuscitation of patients with local anesthetic cardiac toxicity. Reg Anesth Pain Med 2002;27:568-575
- Abrao KC, Francisco RPV, Miyadahira S et al. Elevation of uterine basal tone and fetal heart rate abnormalities after labor analgesia. Obstet Gynecol 2009;113:41-47
发布时间: 30 September 2009
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


