Anomalies Placentaires et Hémorragie Obstétrique Principale
Bulletin de pratique en matière de WHEC et
directives cliniques de gestion pour des fournisseurs de soins de santé.
La concession éducative a fourni par Health de Women's et
centre d'éducation (WHEC).
En saignant dans la deuxième moitié de la grossesse et dans le travail dû aux anomalies placentaires incluez le previa de placenta, les placentae d'abruptio, l'accreta de placenta et le previa de vasa. la saignée de Troisième-trimestre complique environ 3.8% de toutes les grossesses. Le previa de placenta est documenté dans 22% de cas, et la preuve forte des placentae d'abruptio est trouvée dans 31%. Dans le 47% restant de cas, la saignée peut être attribuée aux lésions de travail (prétendue séparation marginale) ou locales tôt de la région génitale inférieure, ou aucune source ne peut être identifiée. Par conséquent, la saignée de troisième-trimestre s'avère finalement être de peu de conséquence dans environ la moitié des caisses, mais dans l'autre moitié elle est potentiellement représentant un danger pour la vie. La saignée vaginale dans le troisième-trimestre est alarmante à la femme enceinte et incite habituellement la consultation immédiate avec le médecin.
Le but de ce document est de présent l'approche preuve-basée à la gestion des anomalies placentaires et de l'hémorragie obstétrique principale. L'attention à améliorer les systèmes d'hôpital est nécessaire pour le soin des femmes en danger pour l'hémorragie obstétrique principale. Il est important dans l'effort de diminuer la mortalité maternelle de l'hémorragie. Des changements systémiques d'exécution multidisciplinaire d'équipe sont également discutés. Il est de la responsabilité du médecin de décider en dehors retardent si la cause est bénigne ou potentiellement représentant un danger pour la vie à la mère, au foetus, ou aux tous les deux. Le mal potentiel de la temporisation ou de l'intervention inutile peut être extrême.
Placenta Previa
Le previa de placenta est défini comme implantation du placenta dans le segment utérin inférieur avant la partie de présentation foetale. Le placenta se trouve totalement ou partiellement en dessous du segment utérin inférieur. Le previa de placenta complique approximativement 0.3%-0.5% de grossesses ou environ 4.8 selon les 1.000 livraisons. Le risque de previa récurrent de placenta est aussi élevé que 4% à 8%. Le risque de previa de placenta augmente avec le nombre de césariennes antérieures, atteignant 10% avec quatre ou davantage. Bien que quelques distinctions dans les résultats puissent être faites parmi les différents degrés de véritable previa de placenta, toutes sont potentiellement associées à l'hémorragie représentant un danger pour la vie pendant le travail. Le degré de previa de placenta ne peut pas seul prévoir le cours clinique exactement, ni peut il servir de guide unique aux décisions de gestion. Ainsi, l'importance de telles classifications a diminué.
Traditionnellement, le previa de placenta a été classé par catégorie dans 4 types (1) :
- Remplissez le previa de placenta : là où le placenta couvre complètement l'OS interne ;
- Previa partiel de placenta : là où le placenta couvre partiellement l'OS interne. Ainsi, ce scénario se produit seulement quand l'OS interne est dilaté à un certain degré ;
- Previa marginal de placenta : là où le placenta atteint juste l'OS interne, mais ne le couvre pas ;
- placenta Bas-menteur : là où le placenta avance au segment utérin inférieur mais n'atteint pas l'OS interne.
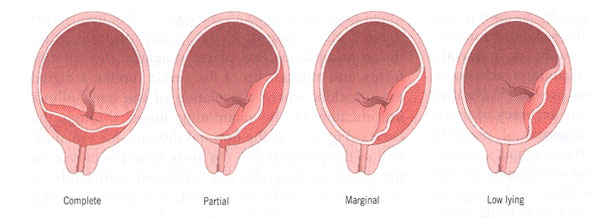
Types de previa de placenta.
Pathophysiologie :
Les femmes au plus gros risque sont ceux avec le previa antérieur de placenta ou les césariennes antérieures multiples. L'association forte entre le previa de placenta et la parité a suggéré que "les dégâts endometrial" soient un facteur étiologique. Vraisemblablement, chaque grossesse "endommage" l'endometrium sous-tendant l'emplacement d'implantation, rendant la zone peu convenable pour l'implantation. Les grossesses suivantes sont pour devenir implantées dans le segment utérin inférieur par un procédé d'élimination. Cet effet le plus clair est vu avec des grossesses antérieures de condition, mais des arrêts tôt de grossesse de multiple peuvent également être liés à une plus grande incidence de previa de placenta. Évidemment bas les implantations sont beaucoup plus comparatrices en avance dans la grossesse, mais cela que la grande majorité de ces "résout" et ne devient jamais symptomatique. Avec la progression de la grossesse, plus de 90% de ces placentas bas-menteur identifiés en avance dans la grossesse semblera se déplacer loin du cervix et hors du segment utérin inférieur. Bien que le terme "migration placentaire" ait été utilisé, la plupart des autorités ne croient pas les mouvements de placenta. Plutôt, on le juge que le placenta se développe préférentiellement vers un meilleur vascularized le fundus (trophotropism), attendu que le recouvrement de placenta moins vascularized bien le cervix peut subir l'atrophie (2).
La croissance suivante du placenta après que l'implantation basse soit centripète (ayant pour résultat le previa central de placenta) ou continue vers davantage vascularized richement le fundus. Le dernier mécanisme est comparateur, comme démontré par la conclusion d'une insertion excentrique, marginale, ou même velamentous de la corde. L'association des insertions velamentous de corde avec le previa de placenta et l'entité pathologique du previa de vasa sont les deux conformes migration à une "placentaire" de procédé parfois appelée dynamique. La croissance continue du placenta couplé à la disparition du placenta tôt à l'emplacement d'implantation d'original a comme conséquence un placenta qui semble avoir éloigné de son emplacement originel. La remarque d'insertion de la corde sur les membranes marque l'emplacement originel du placenta définitif. L'emplacement primaire d'implantation est probablement bas dans la grande majorité de cas. Un mécanisme alternatif comportant l'implantation fundal de la croissance continue vers le cervix a été suggéré, mais ce mécanisme a été observé seulement rarement avec les sonograms périodiques. Par conséquent, un placenta fundal dans le deuxième trimestre rassure la preuve qu'un previa de placenta n'existera pas dans le troisième trimestre.
Diagnostic :
La présentation clinique classique du previa de placenta est saignée indolore vers la fin du deuxième trimestre ou en avance du troisième trimestre. Cependant, quelques patients avec le previa de placenta éprouveront la saignée douloureuse, probablement la conséquence des contractions utérines ou séparation placentaire, attendu que d'autres n'éprouveront aucune saignée du tout avant travail. Le previa de placenta peut également mener à un mensonge ou à un malpresentation instable dans la grossesse en retard. La majorité de caisses de previa de placenta sont diagnostiquées pendant le sonography courant dans les femmes asymptomatiques, habituellement pendant le deuxième trimestre. L'épisode initial de la saignée a une incidence maximale à environ la trente-quatrième semaine de la grossesse, bien qu'un tiers de cas deviennent symptomatique avant la 30ème semaine et un tiers après la trente-sixième semaine. L'absence de saigner avant la condition n'élimine pas le previa de placenta. Dans approximativement 10% de cas, saigner commence seulement par le début du travail, et dans ces situations on est pour trouver previa partiel ou marginal de placenta, ou un placenta bas-menteur. Bien que le sonography de transabdominal soit fréquemment utilisé pour l'emplacement placentaire, cette technique manque de la précision dans le previa diagnostiquant de placenta. Les études nombreuses ont démontré l'exactitude du sonography de transvaginal pour le diagnostic du previa de placenta, constatant uniformément que le sonography de transvaginal est supérieur au sonography de transabdominal pour cette conclusion. Faux-positif et -- les cadences négatives pour le diagnostic du previa de placenta utilisant le sonography de transabdominal s'étendent de 2% à 25%.
La technique de formation image de Transvaginal si utilisé correctement ne mène pas à augmenter dans la saignée (3). C'est pour 2 raisons principales : la sonde vaginale est présentée sous un angle qui le place contre le fornix antérieur et la lèvre antérieure du cervix, à la différence d'un examen numérique, où l'articulation de la main permet l'introduction du doigt examinant par le cervix ; et la distance optimale pour la visualisation du cervix est d'à 2 ou 3 centimètres du cervix, ainsi la sonde généralement n'est pas avancée suffisamment pour faire le contact avec le placenta. Néanmoins, l'examen devrait être exécuté par le personnel éprouvé dans le sonography de transvaginal, et la sonde de transvaginal devrait toujours être insérée soigneusement, avec le médecin regardant le moniteur pour éviter de mettre la sonde dans le cervix. Le sonography de Translabial a été suggéré comme alternative au sonography de transvaginal et indiqué le supérieur au sonography de transabdominal pour l'emplacement placentaire. Cependant, parce que le sonography de transvaginal est précis, coffre-fort et puits tolérés, ce devrait être la modalité de formation image du choix.
Gestion :
Les deux facteurs principaux ont été responsables de la réduction dramatique des cadences maternelles et périnatales de mortalité au cours des 40 dernières années : l'approche en expectative de gestion et l'utilisation libérale de la césarienne plutôt que la livraison vaginale. En conséquence, la cadence maternelle de mortalité est tombée de entre 25% et 30% moins de à 1%. Toute la cadence périnatale de mortalité est tombée de entre 60% et 70% à 10% au-dessous de en 10 dernières années. Le but de la gestion pour le previa de placenta est d'obtenir la maturation foetale maximum possible tout en réduisant au minimum le risque au foetus et à la mère. La base pour cette approche est que les épisodes de la saignée sont habituellement art de l'auto-portrait-limited et non mortels au foetus ou à la mère en l'absence du trauma d'incitation (par exemple, rapports, examen pelvien) ou du travail. Dans des conditions soigneusement contrôlées, la livraison du foetus peut être sans risque retardée à une étape plus avançée de maturité dans une proportion significative de cas. Un avantage additionnel à cette approche est qu'une petite proportion de cas, en particulier ceux découverts en avance avec peu de degrés de previa de placenta, résoudra jusqu'à un degré permettant la livraison vaginale à la condition. Il est raisonnable d'hospitaliser des femmes avec le previa de placenta tandis qu'elles ont un épisode aigu de saignée ou des contractions utérines. Les femmes qui se présentent avec saigner dans la deuxième moitié de la grossesse devraient avoir un examen sonographic pour l'emplacement placentaire avant n'importe quelle tentative d'exécuter un examen numérique. L'examen de Digital avec un previa de placenta peut provoquer l'hémorragie catastrophique et ne devrait pas être exécuté.
Il est raisonnable d'hospitaliser des femmes avec le previa de placenta tandis qu'elles ont un épisode aigu de saignée ou des contractions utérines. Une à deux canules intraveineuses larges devraient être insérées et sang être prises pour un compte de plein sang et un type et un écran. En l'absence de la saignée massive ou d'autres complications, les études de coagulation ne sont pas utiles. La banque de sang doit être capable de faire au moins les 4 ensembles disponibles des globules rouges et des facteurs de coagulation emballés compatibles à brève échéance. La globuline immunisée de Rhésus devrait être administrée aux femmes Rhésus-négatives. Un essai de Kleihauer-Bettke pour la quantification de la transfusion foetal-maternelle devrait également être réalisé dans les femmes Rhésus-négatives parce que la mère peut avoir besoin des plus grandes doses de globuline immunisée de Rhésus. Les petites études ont suggéré une prestation de la thérapie tocolytic pour les femmes avec le previa de placenta qui ont des contractions (4). Les contractions peuvent mener à l'effacement et aux changements cervicaux du segment utérin inférieur, la saignée de provocation, qu'alternativement, stimule des contractions, créant un cycle méchant. Des stéroïdes devraient être administrés chez les femmes entre 24 et 34 semaines de gestation, généralement à l'heure de l'admission pour la saignée, pour favoriser la maturation foetale de poumon. Le patient et sa famille devraient avoir une consultation de neonatology de sorte que la gestion du mineur après que la naissance puisse être discutée. Chez les femmes qui ont une histoire de la livraison césarienne ou de la chirurgie utérine, le sonography détaillé devrait être exécuté pour exclure l'accreta de placenta.
Avant 32 semaines de gestation, saignée modéré-à-grave quand il n'y a aucun maternel ou le compromis foetal peut être contrôlé agressivement avec des transfusions sanguines, plutôt que de recourir à la livraison. Quand le patient n'a eu aucune autre saignée pendant 48 heures, il peut être considéré pour la décharge aussi longue qu'il y a des conditions à la maison appropriées pour permettre la gestion de patient. Des femmes qui sont stables et asymptomatiques, et qui sont dignes de confiance et ont accès rapide à l'hôpital, peuvent être considérées pour la gestion de patient.
Synchronisation de la livraison et mode de la livraison :
Car l'âge de gestational avance, il y a un plus grand risque de saignée significative, rendant nécessaire la livraison. Il est préférable d'exécuter une livraison césarienne pour le previa de placenta dans des conditions programmées contrôlées plutôt que comme urgence. Dans un patient stable, il est raisonnable d'exécuter une livraison césarienne à 36-37 semaines de gestation, après documentation de maturité foetale de poumon par amniocentèse. Si l'amniocentèse ne démontre pas la maturité de poumon et il est stable il est raisonnable attendre patient jusqu'à 38 ou 39 semaines de la grossesse ou plus en avance si la saignée se produit ou le patient entre dans le travail. Il y a consensus qu'un previa de placenta qui recouvre totalement ou partiellement l'OS cervical interne exige la livraison par césarien. Cependant, le mode de la livraison quand le placenta se situe dans la proximité à l'OS interne est plus controversé. Femmes avec un placenta -- la distance interne d'OS de moins de 2 centimètres qui subissent une épreuve de la saignée significative d'expérience de travail presque invariablement pendant le travail, rendant nécessaire la livraison césarienne et beaucoup de centres recommandent la livraison césarienne dans ces caisses. Les femmes dont les placentas sont de 2 centimètres ou plus loin de l'OS peuvent subir un travail normal. Il est important de se rendre compte que, chez les femmes avec un placenta qui avance au segment utérin inférieur non-contractile qui ont une livraison vaginale, il y a potentiel pour l'hémorragie de postpartum.
Anesthésie pour la livraison : dans le passé, on lui a généralement recommandé que les livraisons césariennes pour le previa de placenta soient exécutées sous l'anesthésie générale. On l'a cru que ceci a permis une chirurgie plus contrôlée. Beaucoup d'études ont trouvé ces derniers sont associées à une perte estimée sensiblement plus grande de sang et plus grandes à des conditions pour la transfusion sanguine que ceux exécutées sous l'anesthésie régionale, probablement due à la relaxation utérine accrue liée à l'anesthésique général (5). Beaucoup d'institutions exécutent généralement les livraisons césariennes pour le previa de placenta sous l'anesthésie régionale.
Abruptio Placentae
Les placentae d'abruptio de condition dénotent la séparation d'un placenta normalement implanté avant la naissance du foetus. Le diagnostic le plus comparateur est fait dans le troisième trimestre, mais le terme peut être utilisé après la 20ème semaine de la grossesse quand les critères cliniques et pathologiques sont rencontrés. C'est état uniquement dangereux à la mère et au foetus à cause de ses conséquences pathologiques. La séparation placentaire est une complication sérieuse de la grossesse. L'incidence rapportée change de 0.49% à 1.29% avec une incidence moyenne de 0.83% ou d'un selon les 120 livraisons.
Pathophysiologie :
Des placentae d'Abruptio sont lancés en saignant dans les basalis de decidua. Dans la plupart des cas la source de saignée est de petits navires artériels dans la couche basique du decidua qui sont pathologiquement changés et enclins pour se rompre. L'hémorragie résultante dédouble le decidua, laissant une couche mince attachée au placenta. Car le hématome decidual se développe il y a un désaccouplement plus ultérieur. La compression par le hématome d'extension mène à l'oblitération de l'espace inter-villous sus-jacent. Finalement il y a de destruction du tissus placentaire dans la zone impliquée. Cette zone peut souvent être identifiée sur l'inspection brute du placenta par un caillot organisé se trouvant en dessous d'une dépression cupulaire sur la surface maternelle. Du point de vue du foetus, cette occurrence représente une perte de superficie pour l'échange des gaz et des aliments respiratoires. Dans un nombre restreint de cas, le procédé peut être art de l'auto-portrait-limited et sans davantage d'importance à la grossesse. Si la séparation initiale est vers le centre du placenta il peut y avoir dissection et séparation continues dans le decidua aussi bien que l'extravasation dans le myometrium et à travers sur la surface péritonéale. Ceci a comme conséquence le prétendu utérus de Couvelaire. Une fois que le sang atteint le rebord du placenta il peut continuer à disséquer entre le decidua et les membranes foetales et à accéder au vagin par le cervix. Il peut passer par les membranes dans le sac aniotique, causant la décoloration gauche de vin qui est presque pathognomonic de la brusque rupture. La quantité de sang qui trouve par la suite son chemin par le cervix est souvent seulement une petite partie de cela perdue de la circulation, et est nullement une indication fiable de la sévérité de la condition.
Classification :
Cette classification est entièrement rétrospective, étant attribué après la livraison. Une classification estimative, conseils d'offre pour la gestion, reste à définir (6)
Qualité | Hémorragie Cachée | Tendresse Utérine | Choc Maternel | Coagulopathy | Détresse Foetale | Commentaires |
| 0 | Non | Non | Absent | Non | Non | Un diagnostic rétrospectif par l'examen du placenta. Asymptomatique. |
| 1 | Non | Non | Absent | Non | Non | Inclut le diagnostic "de la rupture marginale de sinus". Variable de perte de sang. |
| 2 | Oui | Oui | Absent | Rare | Oui | De volonté progrès habituellement à la qualité 3 à moins que la livraison soit effectuée promptement. |
| 3 | Étendu | Oui | Présent | Comparateur | La Mort Foetale | Complication maternelle principale (par exemple, nécrose corticale rénale). |
Étiologie :
Des facteurs nombreux ont été suggérés pour jouer un rôle causal dans des placentae d'abruptio, mais un concept étiologique d'unification manque toujours. Quelques facteurs qui ont été suggérés pour jouer un rôle étiologique dans le développement des placentae d'abruptio sont comme suit : trauma ; cordon ombilical court ou anomalie utérine ; compression inférieure de veine cave ; hypertension maternelle ; insuffisance acide folique ; tabagisme ; âge et parité maternels ; abus de cocaïne. Les placentae d'Abruptio n'est pas de manière dégagée un "accident" dans la grande majorité de cas, mais plutôt une expression d'un procédé pathologique de la longue durée. Aucune meilleure preuve n'existe que le risque de brusque rupture de répétition dans des grossesses suivantes. On avait rapporté que le risque de répétition est de 5.5% à 16.6%, pas moins de 30 fois l'incidence dans la population générale.
Hypertension Maternelle : la brusque rupture légère n'est pas associée à l'hypertension cliniquement apparente. Cependant, presque 50% de cas de brusque rupture grave avec un foetus mort sont associés à l'hypertension maternelle, environ de grossesse chronique et demi moitié reliée ; cette cadence représente une augmentation quintuple au-dessus de la cadence de l'hypertension des patients sans brusque rupture (7). Ces observations sont conformes à l'hypothèse qui la maladie vasculaire maternelle fondamentale est étiologique en hypertension et brusque rupture, et que la brusque rupture peut être un indicateur bien plus sensible ou pathologie vasculaire que l'hypertension.
Diagnostic :
Les symptômes et les signes classiques des placentae d'abruptio sont saignée vaginale, douleur abdominale, contractions utérines, et tendresse utérine. Le clinicien doit se rendre compte que toute la ces derniers ne soit pas invariablement présente et que l'absence d'un ou plusieurs n'exclut pas le diagnostic ou ne suggère pas nécessairement une forme légère. Ultrasonography est un outil important dans le diagnostic de la saignée de troisième-trimestre. Son rôle en chef est le diagnostic du previa de placenta. Le rôle d'un ultrasonogram dans le diagnostic de la brusque rupture est plus problématique. La conclusion d'un sonolucency retroplacental est conforme à du sang de rétro-placental et est hautement suggestive de la brusque rupture placentaire. Cependant, un ultrasonogram normal du placenta n'exclut pas le diagnostic de la brusque rupture placentaire. La sensibilité de l'ultrasonography a été rapportée en tant qu'approximativement 25%. De plus nouvelles modalités à l'étude incluent les changements d'écoulement de Doppler et le thrombomodulin -- un marqueur des dégâts endothéliaux de cellules (8). Actuellement, cependant, la brusque rupture placentaire demeure un diagnostic clinique. La saignée vaginale lourde dans une femme avec l'hypertension, les contractions régulières, et aucune preuve de previa de placenta ne rendent la brusque rupture placentaire le diagnostic le plus susceptible. Les autres diagnostics peuvent être associés à la saignée vaginale, mais ils n'adaptent pas l'image clinique. Saigner du previa de vasa, si lourd, produirait les changements foetaux de fréquence cardiaque et se produirait après que les membranes se soient rompues. Bien que saigner de l'accreta de placenta ou du lobe de succenturiate puisse se produire avant la livraison, une telle saignée se produit habituellement dans la troisième étape du travail.
Gestion :
N'importe quel patient avec des placentae suspectés d'abruptio devrait être hospitalisé immédiatement. Une évaluation rapide de l'état de la mère est faite, y compris les signes essentiels posturaux et l'examen abdominal. Une lecture de tension artérielle dans la gamme normale peut être fallacieuse, parce qu'un état hypertendu fondamental peut être indiqué seulement après que le volume intravasculaire est rétabli. Les signes essentiels sont répétés au moins toutes les 15 minutes ensuite. Si le foetus est vivant, un moniteur externe est placé et la preuve de la détresse foetale est cherchée. Si le diagnostic des placentae d'abruptio est cliniquement favorisé l'excédent qui du previa de placenta, il est hautement souhaitable pour exécuter l'examen ultrasonographic dans la suite de travail et de livraison. Grand-alésez la ligne intraveineuse est placé, et par elle les échantillons de sang d'initiale pour l'hémoglobine et l'hématocrite initiaux, le sang pour le type-écran et la croix-allumette, l'électrolyte de ligne de base et les études rénales de fonctionnement sont utiles pour la comparaison postérieure quand la transfusion massive est exigée aussi bien que pour la détection postérieure des complications rénales. Cliniquement coagulopathy significatif est produit dans seulement environ 10% de cas de brusque rupture, mais il est beaucoup plus comparateur dans la brusque rupture grave marquée par la mort du foetus ou de l'hémorragie massive. La gestion appropriée de ces troubles exige un arrangement de sa pathophysiologie aussi bien que l'interprétation correcte de divers essais en laboratoire de coagulation de hemostasis et de sang.
Une fois que le diagnostic est déterminé et la ressuscitation cardiovasculaire est bien en cours, un régime raisonnable pour la livraison du foetus doit être fait. C'est le but le plus thérapeutique unique. La méthode et la synchronisation de la livraison dépendent de l'âge de condition et de gestational du foetus, de l'état de la mère, et du statut du cervix. Amniotomy est avantageux dans presque tous les cas. Il réduit probablement l'extravasation du sang dans le myometrium et l'entrée des substances thromboplastic dans la circulation maternelle, et il peut stimuler le travail. Un avantage important est qu'amniotomy permet à placement d'une électrode foetale d'épicrâne pour la surveillance cardiaque de fréquence et un cathéter intra-aniotique. Les études nombreuses de la brusque rupture au cours des 25 dernières années ont démontré la survie périnatale améliorée avec la plus grande et à court terme utilisation de la césarienne pour la livraison. Si le foetus est mort, la livraison vaginale devrait être essayée afin de réduire au minimum la morbidité maternelle. Le clinicien doit considérer chaque cas comme unique pour décider la méthode appropriée de livraison. Une attention méticuleuse à la technique chirurgicale correcte est plus importante que la thérapie prophylactique de "fusil de chasse" pour coagulopathy en évitant des complications intraoperative et postopératoires principales. L'accent particulier devrait être mis sur la ligature ou le cautère des petites remarques de saignée qui pourraient être négligées dans le cas courant.
Placenta Accreta
Vasa Previa
Le previa de Vasa se rapporte aux navires foetaux fonctionnant par les membranes au-dessus du cervix et sous la partie de présentation foetale, non protégée par le placenta ou le cordon ombilical. La condition résulte habituellement d'une insertion velamentous de la corde dans les membranes plutôt que du placenta ou des navires courant entre les lobes d'un placenta avec l'un ou plusieurs le lobe accessoire. C'est une condition qui, si undiagnosed est associée à une mortalité périnatale approximativement de 60%. La condition est importante parce que, quand les membranes se rompent, spontanément ou artificiellement, les navires foetaux fonctionnant par les membranes ont un gros risque de la rupture concomitante, fréquemment ayant pour résultat l'exsanguination et la mort foetaux. L'incidence du previa de vasa est approximativement 1 dans les 2.500 livraisons. Les facteurs de risque pour la condition incluent un placenta bas-menteur de deuxième-trimestre (même si les résolutions "bas menteuses" de placenta ou de previa de placenta dans le troisième-trimestre), les grossesses dans lesquelles le placenta a les lobes accessoires, les grossesses multiples, et les grossesses résultant de la fertilisation in vitro.
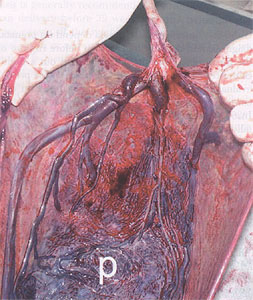
Placenta après la livraison indiquant le previa de vasa. Les navires sont non protégés en marche vu par les membranes.
Diagnostic et gestion :
Le previa de Vasa le plus comparateur est diagnostiqué quand la rupture des membranes est accompagnée de la saignée vaginale et la détresse ou la mort foetale. Cependant, quand la saignée aiguë se produit d'un previa rompu de vasa, la livraison émergente est fréquemment indiquée, et il ne peut y avoir aucune heure de déterminer les cellules de sang foetales. Les rapports et les études nombreux ont démontré que le previa de vasa peut être diagnostiqué prenatally avec l'ultrasonography (9). Quand une couleur ou un pouvoir Doppler est utilisée, l'écoulement peut être démontré par ces navires, et Doppler pulsé démontrera une forme d'onde artérielle ou veineuse ombilicale foetale. Il est important de différencier un previa de vasa d'une présentation funic. Le dernier, les navires se déplaceront quand le patient change la position, particulièrement quand le patient est placé dans la position de Trendelenburg. Réciproquement, les navires ne se déplacent pas quand il y a un previa de vasa. La majorité de caisses de previa de vasa dans les femmes asymptomatiques peut être diagnostiquée prenatally par une police d'évaluer par habitude l'insertion placentaire de corde quand un examen d'ultrasons est exécuté et considérant le sonography vaginal avec la couleur Doppler si l'insertion placentaire de corde ne peut pas être identifiée ou s'il y a un placenta bas-menteur ou un lobe placentaire suspecté de succenturiate. Le criblage pour le previa de vasa devrait être courant dans le sonogram obstétrique.
Les bons résultats avec le previa de vasa dépendent du diagnostic et de la livraison prénatals par césarien avant la rupture des membranes. La considération devrait être donnée à l'hospitalisation à environ 30-32 semaines et administrations des corticostéroïdes pour favoriser la maturation foetale de poumon. La livraison devrait se produire à une institution où il y a les équipements adéquats pour la ressuscitation néonatale qui pourrait inclure des transfusions sanguines émergentes. Il est préférable, cela avant la chirurgie, le chirurgien se rend compte de la position des navires foetaux et projette l'incision pour éviter de lacérer ces navires. Un âge de gestational d'entre 35 à 36 semaines est l'âge optimal pour la livraison césarienne chez les femmes avec le previa de vasa, avec une différence raisonnable entre la prématurité avec le risque de syndrome respiratoire de détresse et celle de la rupture des membranes avec le risque d'exsanguination et de mort foetaux.
Hémorragie Obstétrique Principale et Amélioration des Systèmes D'Hôpital :
L'attention à améliorer les systèmes d'hôpital nécessaires pour le soin des femmes en danger pour l'hémorragie obstétrique principale est importante dans l'effort de diminuer la mortalité maternelle de l'hémorragie. Dans tout le pays, l'hémorragie obstétrique principale et le besoin d'hystérectomie césarienne ont augmenté ces dernières années. Dans le réglage de l'hémorragie obstétrique insurmontable, l'hystérectomie de peripartum de secours est utilisée comme procédure de sauvetage. La mort maternelle est une complication connue d'hémorragie obstétrique principale. La création d'une équipe patiente de sécurité qui travaille pour améliorer les systèmes d'hôpital pour s'occuper des femmes en danger pour l'hémorragie obstétrique principale peut aider à identifier et contrôler ces situations et à sauver des durées de vie. Le développement des voies cliniques, les directives et les protocoles conçus pour fournir le diagnostic tôt des patients en danger pour l'hémorragie obstétrique principale et pour le soin profilé dans des situations de secours sont essentiels. Une équipe patiente multidisciplinaire de sécurité qui inclut des individus de la Division d'Anesthesiology obstétrique, médecine foetale maternelle, de Neonatology, et de la banque de sang aussi bien que des départements des exercices de soins, de communication, et d'administration et de publication trimestrielle de moquerie de thé rapide de réponsem, aide à répondre à ces situations effectivement (10).
Les protocoles et les directives suggérés pour l'équipe rapide de réponse inclut : 1) les patients avec le previa connu de placenta devraient avoir la consultation avec la médecine foetale maternelle, les chirurgiens gynécologiques supérieurs, et l'anesthésiste obstétrique, l'ultrasonography pour identifier l'accreta de placenta, le type deux fois-hebdomadaire et l'écran pour tenir compte d'une disponibilité plus rapide des produits de sang en cas de l'hémorragie principale ; et césarienne prévue à la semaine 36 après amniocentèse pour la maturité foetale de poumon. 2) la préparation pour l'hémorragie principale dans les patients avec l'accreta suspecté de placenta a inclus la donation autologous hebdomadaire de sang ; érythropoïétine, fer, et thérapie de vitamine ; consultation possible avec la radiologie d'interventional, le placement judicieux des lignes intraveineuses supplémentaires, et de 7.5 cordis jugulaires internes d'un Français pour la surveillance et le remontage invahissants de volume ; surveillance intraoperative avec une ligne artérielle et une pression veineuse centrale ; et transfert à l'ensemble de soin de goujon-anesthésie ou au service de réanimation chirurgical comme nécessaire. 3) Peripartum et consultation intraoperative avec l'équipe de trauma selon les besoins. 4) consultation patiente pour l'hystérectomie césarienne quand on suspecte l'accreta de placenta. 5) césarienne d'établissement du programme et hystérectomie césarienne dans la salle fonctionnante principale sous le sens des chirurgiens gynécologiques supérieurs, au lieu de l'ensemble de travail et de livraison. La réponse de l'hémorragie obstétrique principale doit être rapide et à plusieurs facettes pour être réussie. Les principes de l'amélioration de la qualité exigent que les "systèmes" pensant ont lieu une fois confrontés avec des résultats défavorables.
Remerciement : La gratitude est exprimée à Dr. Yinka Oyelese pour ses perspicacités et aide en préparation de ce manuscrit. Nous à la santé des femmes et au centre d'éducation (WHEC) sommes reconnaissants à lui pour son support, amitié et expertise technique fournis à ce projet d'e-étude.
Références :
- Oyelese Y, Smulian JC. Placenta Previa, placenta Accreta, et Vasa Previa. Obstet Gynecol. 2006;107:927-941
- Benirschke K, Kaufmann P. Pathology du placenta humain. 4Th ED. New York (NY) : Springer
- Mustafa SA, Brizot ml, Carvalho MH et autres. Ultrasonography de Transvaginal dans le previa de prévision de placenta à la livraison : une étude longitudinale. Ultrasons Obstet Gynecol. 2002;20:356-359
- Sharma A, Suri V, thérapie de Gupta I. Tocolytic dans la gestion conservatrice du previa symptomatique de placenta. J Interne Gynecol Obstet. 2004;84:109-113
- Hong JY, Jee YS, Yoon HJ et autres. Comparaison de l'anesthésie générale et épidurale dans la césarienne élective pour des totalis de previa de placenta : hémodynamique maternelle, perte de sang et résultats néonatals. J Interne Obstet Anesth. 2003;12:12-16
- Principes et pratique en matière de médecine de Maternal.Fetal. Édition de rédacteurs Creasy RK et de Resnik R. Third. 1994 ; pp 610, éditeur W.B. Saunders Company.
- Rapport du groupe de travail national de régime d'éducation d'hypertension sur l'hypertension dans la grossesse. AM J Obstet Gynecol. 2000;183:S1-S22
- Arabin B, van Eyck J, Laurini RN. Changements hémodynamiques avec l'écoulement paradoxal de sang dans la gestion en expectative des placentae d'abruptio. Obstet Gynecol. 1998;91:796-798
- Canterino JC, Mondestin-Sorrentio M, Muench MV et autres. Previa de Vasa : diagnostic et évaluation prénatals avec l'angiographie à trois dimensions de sonography et de pouvoir. Ultrasons Med de J. 2005;24:721-725
- Skupski DW, Issac LP, Fredric WI et autres. Amélioration des systèmes d'hôpital pour le soin des femmes avec l'hémorragie obstétrique principale. Obstet Gynecol. 2006;107:977-983
Publié: 7 August 2009
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


