Criblage d'ultrasons des défauts neuraux de tube
Bulletin de pratique en matière de WHEC et directives cliniques de gestion pour des fournisseurs de soins de santé. La concession éducative a fourni par Health de Women's et centre d'éducation (WHEC).
La prédominance des anomalies congénitales du système nerveux central change dans différentes études épidémiologiques, la plupart du temps par suite du type d'évaluation et de la longueur de l'ultérieur. Le rôle clinique de la biométrie sonographic du crâne foetal est bien établi. Le diamètre de Biparietal, la circonférence principale, et le diamètre cérébelleux transversal sont actuellement employés pour évaluer l'âge de gestational et la croissance foetale et identifier des anomalies crâniennes (voir le tableau ci-dessous). L'équipement à haute résolution moderne d'ultrasons rapporte un potentiel unique en évaluant l'anatomie normale et anormale de l'axe neural foetal commençant aux premières parties très du développement. La technologie d'ultrasons s'est améliorée remarquablement depuis que le criblage maternel du l'alpha-fetoprotein de sérum (MSAFP) a été adopté. Les centres avec l'expertise spéciale dans l'ultrasonography obstétrique rapportent l'excellentes sensibilité et spécificité en détectant des défauts neuraux foetaux de tube (NTDs). Dans la main des opérateurs expérimentés, seul l'ultrasonography a la sensibilité jusqu'à de 97% et la spécificité 100% dans le diagnostic de NTDs (1). Dans des mains moins expérimentées, cependant, l'ultrasonography est seulement un test de criblage qui peut avoir un taux faux-négatif élevé. Pour tirer profit des deux types d'essai et pour réduire au minimum le risque, beaucoup de centres offrent maintenant les examens spécialisés d'ultrasons au commencement à toutes les femmes à haut risque, et exécutent des amniocentèses seulement dans un sous-ensemble de patients.
Le but de ce document est de discuter le rôle des ultrasons en identifiant des défauts neuraux de tube (NTDs). L'anencéphalie et spina bifida comportent la majorité des défauts neuraux de tube. Au cours des 20 ans positifs depuis que l'alpha-fetoprotein maternel de sérum (MSAFP) a été recommandé aux Etats-Unis à la population générale, aux changements cruciaux de l'utilisation des ultrasons et au meilleur arrangement des facteurs qui placent une femme au plus grand risque de soutenir un enfant avec spina bifida (et ainsi un candidat pour le diagnostic examinant et n'examinant pas) ont changé l'utilité du criblage de MSAFP. L'évaluation de fluide aniotique du l'alpha-fetoprotein et le rôle de la chirurgie foetale pour NTDs sont également discutés.
Anatomie neurale du foetus :
Les sondes à haute résolution à haute fréquence de Transvaginal indiquent les détails étonnants du cerveau se développant. À la gestation de 7 semaines, un secteur sonolucent est vu dans la perche céphalique, représentant vraisemblablement la vésicule rhombencephalic remplie de fluide. À 9 semaines, le modèle compliqué des trois vésicules cérébrales primaires est démontré. Démarrant à 11 semaines de gestation, le plexus choroïde brillamment echogenic remplissant grands ventricules latéraux sont les structures intra-crâniennes les plus en avant. Dans le deuxième trimestre tôt, les ventricules et le plexus choroïde latéraux diminuent dans la taille relativement à la masse de cerveau. Bien que beaucoup des avions de balayage le long de différentes orientations soient possibles et puissent être exigés de temps en temps de définir mieux les détails subtiles de l'anatomie intra-crânienne dans des cas choisis, un aperçu satisfaisant de la morphologie de cerveau afin du criblage courant peut être réalisé en deux avions axiaux transversaux, qui facilement et rapidement sont obtenus en la plupart des grossesses. Du rostrad au caudad, ces vues démontrent les ventricules latéraux et le plexus choroïde, le diencephalon et les structures environnantes, et la tombe postérieure. Les vues coronales et sagittales sont plus difficiles à obtenir mais peuvent devenir nécessaires dans l'examen visé pour une évaluation appropriée des structures de midline aussi bien que pour évaluer la symétrie des deux hémisphères.
Ultrasons Diagnostiques :
Les méthodologies de criblage de population telles que des études maternelles de criblage de sérum et le sonography de trimestre de routine deuxièmes ne sont pas appropriés pour des femmes au plus grand risque de soutenir un enfant avec des défauts neuraux de tube. Dans ces femmes, des études diagnostiques devraient être considérées (2). La confirmation de la présence de spina bifida ouverte se fonde sur les mêmes résultats d'ultrasons, cependant, les études diagnostiques devraient également inclure l'identification du niveau de lésion et s'il y a des anomalies associées. Le niveau anatomique de lésion est défini comme niveau supérieur de l'épine qui montre la rupture de la peau recouvrant le défaut. Les bornes limites telles que l'identification de la 12ème côte permettent au sonographer l'exactitude raisonnable en indiquant exactement le niveau affecté le plus élevé. On l'a démontré que les ultrasons sont précis à à moins un niveau vertébral du niveau anatomique (3). Dans des cas incertains, quand le diagnostic de spina bifida est non confirmé par des ultrasons mais suspecté, l'amniocentèse peut être offerte. L'analyse du niveau du l'alpha-fetoprotein de fluide aniotique (AFP) et de l'acetylcholinesterase mesuré par rapport aux normes pour l'âge de gestational peut offrir diagnostics plus certains.
La question d'offrir l'analyse de karyotype à toutes les caisses d'isolement présumées de défauts neuraux de tube est importante. Les études ont montré un taux 8-10% d'anomalies de chromosome parmi des patients avec spina bifida (4). Le jugement clinique est recommandé, en déterminant si obtenir un karyotype. Si l'amniocentèse va être exécutée pour mesurer le fluide aniotique AFP et l'acetylcholinesterase il semblerait approprié d'obtenir un karyotype. En l'absence des anomalies structurales additionnelles ou d'autres facteurs de risque pour l'aneuploidie telle que l'âge maternel avançé, l'analyse de karyotype peut être considérée si elle affecterait les décisions du patient au sujet de la future gestion de grossesse. L'anencéphalie et spina bifida sont les deux défauts de tube neuraux les plus communs et sont discutées en détail :
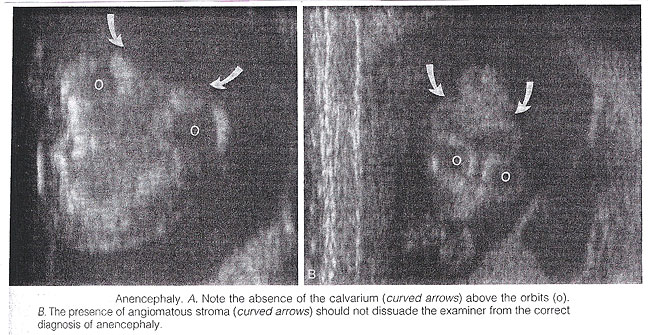
L'anencéphalie : Elle est caractérisée par l'absence du saut et du telencephalon crâniens. Des restes nécrotiques de la tige de cerveau et les structures rhombencephalic sont couverts par une membrane vasculaire. Les malformations associées sont communes et incluent spina bifida, la fissure lip/palate, le clubfoot, et l'omphalocele. Polyhydramnios est fréquemment trouvé. Le diagnostic est facile dans le midtrimester et se fonde sur la démonstration sur l'absence du saut crânien. Bien que la tête foetale puisse être franchement identifiée par sonography vaginal dès la semainedu Th 7 de la gestation, le diagnostic peut être difficile dans le premier trimestre. L'anencéphalie est considérée comme l'étape finale de l'acrania, par suite de rupture du tissu anormal de cerveau non protégé par le calvarium. La plupart d'anencephalics ont les yeux normaux. Le forebrain est remplacé par une masse d'angiomatus avec les cavités multiples contenant le fluide cérébro-spinal. Ceci vascularized hautement neural et le tissu mesenchymal est connu comme cerebrovasculosa de substantia de secteur. En tant que tels, une perche céphalique, quoique manifestement un anormal, est habituellement présent dans la gestation tôt. Ainsi, le sonographer examinant ne devrait pas être dissuadé du diagnostic de l'anencéphalie par la présence du tissu au-dessus des orbites. Avant 10 à 11 semaines, le diagnostic peut être difficile en raison d'un manque de calcification complète du calvarium.
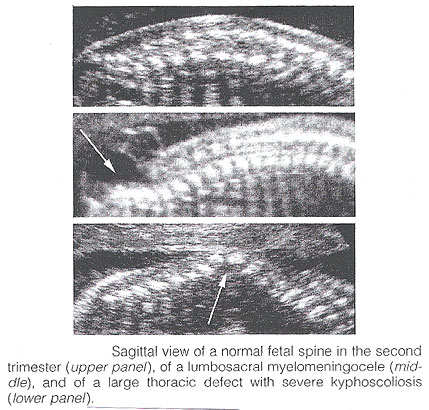
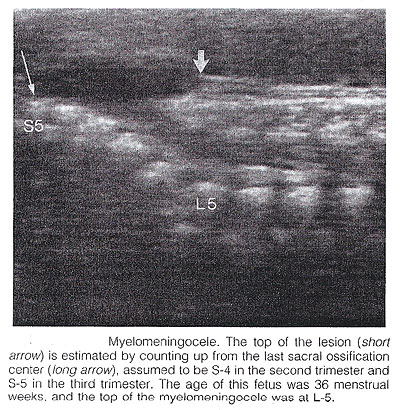
Spina bifida : Elle est généralement subdivisée en occulta et aperta. L'occulta de spina bifida est caractérisé par un schisis vertébral couvert par les tissus mous normaux. De grands défauts sont habituellement associés aux lésions pigmentées et embrévées recouvrant la peau et les lipomas sous-cutanés. L'aperta de spina bifida est un plein défaut d'épaisseur dans la peau, les tissus mous fondamentaux, et les voûtes vertébrales, exposant le canal neural. Le défaut peut être couvert par une membrane méningitique mince (meningocele). En présence du tissu neural à l'intérieur du sac, la lésion est définie comme myelomeningocele, un terme souvent employé pour indiquer tous les cas d'aperta de spina bifida. Le défaut peut changer considérablement dans la taille. Les secteurs lombaires, thoracolumbar, et lombo-sacrés le plus fréquemment sont affectés. L'occulta de spina bifida est habituellement imprévisible avec le sonography prénatal, à l'exception possible des cas rares liés à de grands lipomas sous-cutanés. Réciproquement, l'aperta bifida spinal peut être diagnostiqué dès le midtrimester. Dans l'avion sagittal, l'épine normale apparaît comme deux lignes parallèles constituées par les corps vertébraux anteriorly et centres d'ossification des processus de partie latérale convergeant dans le sacrum. Les lignes correspondent aux éléments postérieurs des vertèbres et du corps vertébral. Avec spina bifida, la ligne et les tissus mous de recouvrement postérieurs sont absents au niveau de la lésion. Un meningocele peut également être présent, et dans ce cas-ci un kyste à parois minces est vu sur le dessus de la lésion. Les balayages sagittaux sont également utiles pour évaluer les courbures spinales qui peuvent être exagérées avec de grands défauts spinaux. En plus, les vues sagittales sont les plus utiles en évaluant la sévérité et l'endroit de la lésion. Le dessus ou l'ampleur la plus céphalique de la malformation d'os dans spina bifida désigné souvent sous le nom "du niveau de la lésion". Ce niveau peut être déterminé par le compte vers le haut du dernier segment vertébral ossifié (assumé pour être S4 dans le deuxième trimestre et S5 dans le troisième trimestre). S'il est techniquement difficile d'évaluer l'épine inférieure, on peut supposer que la dernière côte indique que T12 et le dessus de l'aile iliaque indique L5 à S1.
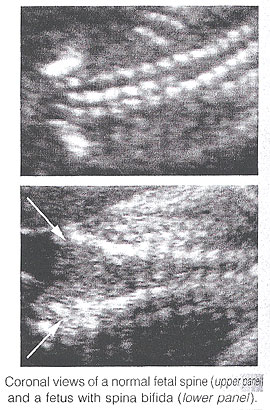
Dans l'avion coronal, l'épine normale apparaît en tant que trois lignes parallèles. La déformation de l'architecture vertébrale avec spina bifida a comme conséquence la disparition de la ligne et de l'élargissement centraux des deux lignes externes. Dans la section transversale, les trois centres d'ossification des vertèbres se développantes peuvent être vus entourer le canal neural. En présence du défaut, les processus latéraux sont évasés à part, et le canal neural est exposé posteriorly. La peau et les muscles au-dessus du défaut sont absents. Un meningocele est fréquemment présent. Il est extrêmement difficile diagnostiquer des défauts spinaux fermés. L'examen de la tête foetale peut aider le sonographer dans le difficile chargent de diagnostiquer spina bifida ouverte, parce que cette lésion est chronique associée aux lésions crâniennes facilement reconnaissables.
Kystes de plexus choroïde : l'identification sonographic prénatale des kystes de plexus choroïde a été rapportée avec l'augmentation de la fréquence au cours des dernières années. L'aperçu des patientes enceintes à faible risque indique que la fréquence de ceci qui trouve dans le midtrimester est approximativement 1%. Il n'y a aucun doute, des kystes de ce plexus choroïde sont une indication pour une évaluation détaillée de l'anatomie foetale, y compris l'échocardiographie. Si un karyotype foetal devrait être recommandé pour le kyste d'isolement de plexus choroïde est controversé, et certains s'opposent fortement à lui. Le raisonnement est que l'évidence disponible suggère que des kystes de plexus choroïde soient associés à un plus grand risque pas de 21 trisomy mais la plupart du temps de 18 trisomy, qui est un état mortel, et que dans la plupart des cas des 18 défauts de forme anatomiques trisomy sera détecté par les ultrasons (80% à 90%). On l'a estimé que la probabilité de 18 trisomy en l'absence de l'évidence d'ultrasons de la malformation foetale est 1.5. De temps en temps, des suggestions ont été faites que le risque d'aneuploidie est lié à la taille du kyste, s'il est unilatéral ou bilatéral, et s'il est persistant ou disparaît. De la littérature disponible, aucune évidence n'appuie aucune de ces suggestions (5). Le petit kyste, le kyste unilatéral, et le kyste passager tous ont été documentés en association avec des aneuploidies. En l'absence des anomalies associées, des kystes de plexus choroïde devraient être considérés en tant que variantes anatomiques normales. Une poignée de changent de grands kystes du plexus choroïde causant l'hypertension intra-crânienne ont été décrites dans la littérature neurochirurgicale, mais ceux-ci représentent probablement une entité clinique séparée.
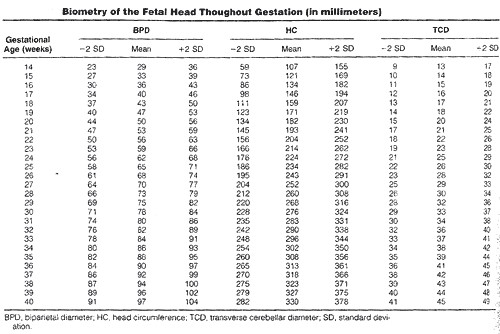
Biométrie de la tête foetale dans toute la gestation (en millimètres)
Rôle d'amniocentèse dans le diagnostic de NTDs :
Un avantage d'amniocentèse sous des conseils d'ultrasons, est que le fluide aniotique peut également être obtenu pour la détermination du karyotype foetal. Plusieurs études suggèrent que les niveaux élevés de MSAFP augmentent indépendamment le risque d'aneuploidie foetale. Dans les grossesses compliquées par un niveau élevé de MSAFP, l'incidence de l'aneuploidie foetale est 0.61% dans les foetus normaux ultrasonographically déterminés et 16% dans les foetus anormaux. L'exécution d'une amniocentèse génétique dans toutes les femmes au risque d'augmentation d'un NTD aurait comme conséquence un taux de détection de 98% pour NTDs et un taux 100% de détection pour l'aneuploidie. Cependant, basé sur le taux faux-positif élevé du test de criblage de MSAFP, une politique d'amniocentèse universelle pour toutes les femmes à haut risque signifierait que beaucoup subiraient l'amniocentèse inutilement (6). Le fluide aniotique et les niveaux maternels de l'alpha-protéine de sérum (MSAFP) sont élevés dans 89-100% de grossesses compliquées par NTDs foetal. Beaucoup de grandes traînées éventuelles du criblage de MSAFP ont montré que les grossesses les plus affectées peuvent être identifiées par un niveau élevé de MSAFP, habituellement défini en tant que plus de 2.5 fois la médiane normale pour des grossesses de singleton. Puisque plus de 90% de tous les enfants avec NTDs sont soutenus aux femmes sans des antécédents familiaux de NTD et d'aucuns facteurs de risque évidents, le criblage de MSAFP -- qui habituellement est effectué en tant qu'élément d'un plus large criblage pour l'aneuploidie -- des marques il possible d'identifier les foetus affectés dans de telles femmes. La plupart des programmes de criblage tâchent d'identifier la plupart des cas de NTDs sans augmenter à l'excès le taux faux-positif, qui exige une différence entre la sensibilité et la spécificité. Quand la coupure écran-positive est placée à 2.5 multiples de la médiane (maman), le taux écran-positif est en général 5% ou moins, et approximativement 85% de tout le NTDs dans des grossesses de singleton et 80% dans des grossesses jumelles seront identifiés. Le taux faux-positif peut être diminué en exécutant un examen d'ultrasons avant que criblage de MSAFP pour vérifier l'âge de gestational et pour identifier des gestations multiples et des cas de la cession foetale intra-utérine (7).
Bien que l'amniocentèse de deuxième-trimestre soit un procédé relativement sûr, elle est associée à un taux de perte de grossesse de poste-procédé approximativement de 1 en 200 (8). Beaucoup de patients à haut risque décident contre l'amniocentèse après un examen d'ultrasons spécialisé rassurer. Alternativement, l'amniocentèse est offerte pour la confirmation à ces patients dans qui la visualisation du foetus est suboptimale et l'examen d'ultrasons n'est pas utile en faisant un diagnostic. Des femmes avec un niveau très élevé de MSAFP peuvent également être offertes l'amniocentèse parce qu'il y a rapport direct entre le degré d'altitude de MSAFP et l'incidence des anomalies. Avec un MSAFP de la maman 2.5, il y a un risque 3.4% d'anomalies ; à la maman 7, le risque grimpe jusqu'à 40.3%.
Rôle de chirurgie foetale pour NTDs :
Approximativement 220 fermetures de spina bifida foetale ont été exécutées dans l'utérus à quatre centres aux Etats-Unis entre 1997 et 2002. Ces procédures n'ont pas été exécutées en tant qu'élément de l'étude randomisée et généralement n'ont pas été offertes aux femmes aux dont les foetus ont eu des lésions ou au-dessous de l'épine thoracique inférieure. Les données ont recueilli de cette cohorte ne suggèrent aucune amélioration de fonction d'entrailles ou de vessie ou de capacités ambulatoires au delà du degré d'affaiblissement prévu par le niveau de la lésion (9). Cependant, ces enfants semblent avoir besoin du remplacement de shunt moins fréquemment ou au moins plus tard dans la vie. Ils semblent également éprouver une amélioration en degré de herniation de hindbrain après dans l'utérus la chirurgie, qui, si confirmé, pourrait aider à empêcher la morbidité ou la mortalité sérieuse d'empirer le type malformation d'Arnold-Chiari de II. En raison de la polarisation de choix dans la cohorte et le suivi neurochirurgical non standard, il est difficile de savoir si le besoin médical de manoeuvrer vraiment des diminutions ou si le herniation diminué correspond à la fonction améliorée (10).
la chirurgie Maternel-foetale est un procédé risqué. La femme encourt les risques propres avec n'importe quel procédé chirurgical (complications, hémorragie, dommages de vessie, chorioamnionitis anesthésiques) deux fois pendant la grossesse d'index. D'abord, un hysterotomy est placé dans la partie musculaire de l'utérus pendant le deuxième trimestre en retard pour permettre d'accéder au foetus. Puisque le hysterotomy confère et a augmenté le risque de rupture utérine, la femme alors doit subir la livraison césarienne pour l'index et tous futures grossesses. Un des risques potentiels les plus significatifs au foetus est la livraison de preterm et ses complications secondaires. Un foetus qui a subi dans l'utérus la réparation neurochirurgicale est livré à approximativement 33 semaines de gestation, avec jusqu'à 40% étant livré avant 32 semaines de gestation. L'information sur des complications à long terme pour les femmes et les foetus qui subissent la chirurgie maternel-foetale commence seulement à s'accroître (11). Le parent(s) doit comprendre ces risques et identifier le potentiel pour des complications additionnelles avant de subir un tel procédé.
Les issues morales concernant la chirurgie maternel-foetale pour spina bifida foetale sont complexes, et la chirurgie maternel-foetale pour la réparation de spina bifida foetale actuellement est considérée d'investigation. On s'attend à ce que les instituts nationaux de l'épreuve randomisée éventuelle soutenue par santé de la fermeture chirurgicale prénatale de spina foetale bifida ont commencé en janvier 2003 et résolvent plusieurs de ces problèmes (12).
Sommaire :
Des foetus avec spina bifida sont diagnostiqués généralement tels qu'elle est maintenant peu commune pour une femme qui reçoit le soin prénatal aux Etats-Unis pour recevoir le diagnostic inattendu dans la salle de la livraison. Il est probable que car un nombre croissant de femmes subissent les premiers ultrasons de trimestre dans l'arrangement du criblage nuchal de translucidité, il y aura une plus grande identification des foetus avec des défauts neuraux de tube diagnostiqués dans le premier trimestre. Les décisions de politique concernant exécuter des ultrasons courants auront certainement un impact sur le taux de détection de spina bifida. On peut prendre une décision au sujet de l'essai invahissant qui tient compte du degré de risque lié au niveau de MSAFP ou l'histoire du patient, la qualité et les résultats de l'examen spécialisé d'ultrasons, l'âge du patient, et les souhaits du patient. Quelques femmes au gros risque pour un NTD foetal peuvent choisir l'amniocentèse parce qu'elles sont également au risque accru pour l'aneuploidie foetale. Quelques autorités contestent l'utilisation de l'ultrasonography comme test de diagnostic et recommandent que l'amniocentèse soit offerte à toutes les femmes avec MSAFP élevé. Une fois que spina bifida est diagnostiquée, il est critique qu'une évaluation diagnostique complète soit exécutée de sorte que la famille puisse être conseillée de l'état de leur foetus. La référence rapide à un centre de diagnostic suivant la détection prénatale d'un facteur de risque ou de la présence de spina bifida est critique. Si cette décision doit continuer la grossesse, la consultation précise avec les neurologues et les neurochirurgiens pédiatriques comme la coordination du soin avec les cliniques locales de spina bifida peut être établie dès l'abord. Les femmes avec les niveaux élevés d'AFP devraient avoir un examen spécialisé d'ultrasons pour évaluer plus loin le risque de NTDs. Le foetus avec un NTD devrait être livré à un service qui a le personnel capable de manipuler tous les aspects des complications néonatales.
References:
- Norem CT, Schoen EJ, Walton DL et al. Routine ultrasonography compared with maternal serum alpha-fetoprotein for neural tube defect screening. Obstet Gynecol 2005;106:747-752
- Chescheir NC. Screening for neural tube defects. In: Management of high-risk pregnancy; an evidence-based approach. 5th edition. Queenan JT, Spong CY, Lockwood CJ editors. 2007
- Fabio C, Perlata a, Bunduki V et al. Association between prenatal sonographic findings and postnatal outcomes and 30 cases of isolated spina bifida aperta. Prenat Diagn 2003;23:311-314
- Screening for fetal chromosomal abnormalities. ACOG Practice Bulletin No. 77. American College of Obstetricians and Gynecologists. Obstet Gynecol 2007;109:217-227
- Pilu G, Falco P, Perolo A et al. Ultrasound evaluation of the fetal neural axis. In: Callen Ultrasonography in obstetrics and gynecology, 4th edition 2000 Saunders p. 277-306
- AIUM. Practice Guideline for the performance of an antepartum obstetrical examination. June 4, 20003
- Sepulveda W, Corral E, Ayala C et al. Chromosomal abnormalities in fetuses with open neural tube defects: prenatal identification with ultrasound. Ultrasound Obstet Gynecol 2004;23:352-356
- Odibo AO, Gray DL, Dicke JM et al. Revisiting the fetal loss rate after second-trimester genetic amniocentesis. Obstet Gynecol 2008;111:589-595
- ACOG Practice Bulletin. Ultrasonography in pregnancy. Number 58, December 2004
- Holzbeierlein J, Pole JC IV, Adams MC et al. The urodynamic profile of myelodysplasia in childhood with spinal closure during gestation. J Urol 2000;164:1336-1339
- Hirose S, Farmer DL, Albanese CT. Fetal surgery for Myelomeningocele. Curr Opin Obstet Gynecol 2001;13:215-222. (Level III)
- ACOG Practice Bulletin. Neural tube defects. Number 44, July 2003
Publié: 19 October 2009
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


