Disfunción Sexual Femenina
WHEC Boletín de la práctica clínica y directrices de gestión de los proveedores de atención médica. Educación subvención concedida por la Salud de la Mujer y el Centro de Educación (WHEC).
La intimidad sexual es una parte integral de la vida y está estrechamente relacionada con emocional y bienestar físico. La disfunción sexual abarca un amplio espectro de cuestiones en las esferas psicológica, física, interpersonal y fisiológicos. Cambio en la disfunción sexual crea dificultades importantes para algunas mujeres, pero desde un muy citado estudio de 1999 concluyó que la friolera de 43% de las mujeres de EE.UU. entre las edades 18 y 59 años tienen disfunción sexual (1) , las variaciones de la norma se están transformando en las enfermedades. En ese estudio, 27-32% de las mujeres en diferentes categorías de edad reportaron una falta de interés en el sexo, en comparación con el 13-17% de los hombres. Estas diferencias de género son para llamar la atención y dar lugar a todo tipo de fisiológico, sociológico, psicológico y preguntas. En una encuesta mundial sobre la importancia de la sexualidad y la intimidad en 27.000 hombres y mujeres de 40 a 80 años, el 83% de los hombres y el 63% de las mujeres calificaron el sexo como muy importante, muy importante o moderadamente importante en su vida (2) . A pesar de la importancia de una vida sexual sana a la mayoría de las personas, las investigaciones sugieren que la disfunción sexual es común. La disfunción sexual femenina es un término utilizado para describir varios problemas sexuales, como el bajo deseo o interés, excitación disminuida, dificultades orgásmicas, y la dispareunia. La mayoría de las definiciones epidemiológicas de la disfunción sexual femenina se refieren a los problemas sexuales sin necesidad sexual angustia personal relacionado con el presente, mientras que las directrices actuales de diagnóstico de la Asociación Americana de Psiquiatría y la Food and Drug Administration (FDA) requiere angustia personal como parte de los criterios de diagnóstico para la "disfunción ". Consejería personas y las parejas sobre las dificultades sexuales suele ser un proceso desalentador. Sin embargo, las personas buscan tratamiento, con la esperanza de mejorar su vida personal. En particular, los hombres y las mujeres están más dispuestas a hablar sobre su comportamiento sexual, cuando la "entrevista se lleva a cabo de una manera respetuosa, confidencial y profesional".
El propósito de este documento es discutir la etiología y el diagnóstico de la disfunción sexual femenina y la discusión a continuación ofrece básicos enfoques terapéuticos para el manejo de las quejas sexuales. Mientras que las opciones farmacológicas para el tratamiento de la disfunción sexual masculina continúan proliferando, el desarrollo de fármacos como para las mujeres ha quedado atrás. Ahora, sin embargo, una serie de agentes emergentes que pueden ayudar a llenar este vacío. Una discusión detallada de la evaluación y la gestión de la dispareunia y vaginismo está fuera del alcance de este artículo, sin embargo, el diagnóstico de una etiología subyacente para el dolor debe ser tratado. Ambos trastornos pueden beneficiarse de la educación, la terapia física del suelo pélvico (incluyendo retroalimentación y masaje), y el asesoramiento psicológico.
Definición de la disfunción
La definición de salud sexual según lo definido por la Organización Mundial de la Salud (OMS): es un estado de bienestar físico, emocional, mental y el bienestar social en relación a la sexualidad, no es solamente la ausencia de enfermedad, disfunción o dolencia. La salud sexual requiere un enfoque positivo y respetuoso a la sexualidad y las relaciones sexuales y la posibilidad de tener experiencias sexuales placenteras y seguras, libres de coerción, la discriminación y la violencia. Para la salud sexual para lograr y mantener, los derechos sexuales de todas las personas deben ser respetados, protegidos y cumplidos (3) . La cuarta edición del Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-IV) divide la disfunción sexual femenina en cuatro categorías:
- Trastorno de deseo sexual hipoactivo (DSH) - una deficiencia persistente o recurrente o ausencia de fantasías sexuales y el deseo de actividad sexual. trastorno de aversión sexual, un subconjunto de TDSH, se define como - el recurrente o persistente aversión fóbica y evitación del contacto sexual con una pareja sexual, que causa angustia personal (4) .
- Hombre trastorno de la excitación sexual - una incapacidad persistente o recurrente de lograr o mantener la lubricación vaginal adecuada o inflamación de la vulva (es decir, la excitación sexual). En 2003, la American Urological Association Foundation, trastorno de la excitación subdivide en:
- trastorno de la excitación combinada - sentimientos de ausencia de excitación sexual de cualquier tipo de estimulación, así como la ausencia o alteración de la excitación sexual genital (vulva y la lubricación vaginal hinchazón).
- trastorno de la excitación subjetiva - sentimientos de ausencia de excitación sexual y el placer de cualquier tipo de estimulación en la presencia de la excitación sexual genital (vulva y la lubricación vaginal hinchazón).
- Trastorno de excitación genital - la excitación sexual subjetiva de los estímulos sexuales genitales-no con disminución de la sensibilidad al tocar los genitales y la ausencia de excitación sexual genital de cualquier tipo de estimulación sexual.
- Trastorno orgásmico femenino - o recurrente retraso persistente o la ausencia del orgasmo tras una fase de excitación sexual normal.
- Trastorno de dolor sexual - este trastorno se subdivide en tres categorías:
- Dispareunia - dolor genital recurrente y persistente asociado con las relaciones sexuales.
- Vaginismo - espasmo involuntario recurrente o persistente del tercio externo de la musculatura vaginal, dando lugar a dolor pélvico y la angustia personal.
- coito sexual dolor no - recurrente dolor pélvico y persistente inducida por la estimulación sexual coital-no (4) .
Es imprescindible que empecemos a entender los matices de los problemas de nuestros pacientes sexuales si vamos a ofrecer sugerencias eficaz para el tratamiento y la gestión. Objetivamente determinado trastorno de excitación sexual muy probable que se deriva de causas neurovascular y es probable que respondan a la fosfodiesterasa tipo 5 (PDE-5) inhibidores, pero la excitación subjetiva con trastorno de la vulva normal y el examen vaginal de la lubricación no es probable que responda a estos agentes. La complejidad de los trastornos de la excitación sexual en las mujeres complica la investigación en fisiopatología y el tratamiento farmacológico potencial de estas condiciones. Conflicto evidencia de algún beneficio de los inhibidores de la PDE5, tales como sildenafil, en el tratamiento de la disfunción sexual en las mujeres probablemente se deriva de la falta de precisión en la definición de las condiciones en pacientes en los que estas intervenciones son las adecuadas.
Antecedentes
Sobre la base de la investigación histórica en la década de 1960, Masters y Johnson desarrollaron un modelo lineal, de 4 etapas de la respuesta sexual, que incluye las fases de excitación, meseta, orgasmo y resolución. Kaplan propone un modelo alternativo en 1979 e introdujo el concepto de deseo como la primera etapa del ciclo de respuesta sexual normal. En este modelo, el deseo conduce a la excitación, a continuación, meseta, seguida de orgasmo y resolución. Este modelo ha sido ampliamente aceptada, y la mayoría de las definiciones de vista la disfunción sexual como una interrupción de una o más fases de este ciclo de la respuesta. Este modelo se pretende reflejar la respuesta sexual de hombres y mujeres, sin embargo, los investigadores han reconocido que algunas mujeres no experimentan las 5 fases del ciclo y / o no pueden hacerlo en la progresión secuencial descrito. Como tal, este modelo ha sido criticado ya que no puede reflejar la experiencia real de una mujer (5) . Basson propone un modelo alternativo al modelo lineal tradicional para dar cuenta de la complejidad de la sexualidad femenina y su necesidad básica de la cercanía y la intimidad emocional. Este modelo cíclico se basa en la intimidad e incorpora integral de los estímulos sexuales, lo cual puede estar influenciada por factores biológicos y psicológicos. deseo espontáneo, como los pensamientos sexuales y consciente de querer y fantasear, puede aumentar el ciclo también. Este modelo refleja la dependencia de la interacción de la mente y el cuerpo de la función sexual en mujeres (6) . el deseo sexual unidad espontánea puede o no estar presente, especialmente en lo que la mujer envejece (7) . Para muchas mujeres, el objetivo de la actividad sexual es la intimidad, y pueden buscar encuentros sexuales con este fin. En respuesta a los estímulos sexuales, la excitación puede asegurar y el deseo pueden seguir a continuación. La experiencia cumbre emocional y la satisfacción emocional y físico puede o no coincidir con satisfacción física o con la liberación fisiológica que ocurre durante el orgasmo. De hecho, puede haber una infinita variedad de respuestas sexuales para las mujeres.

Figura 1. El modelo de Masters y Johnson describe ciclo de excitación de la mujer como formado por cuatro etapas: excitación, meseta, orgasmo y resolución. El modelo incluye la capacidad de las mujeres que han alcanzado la fase del orgasmo a experimentar orgasmos múltiples (línea punteada).
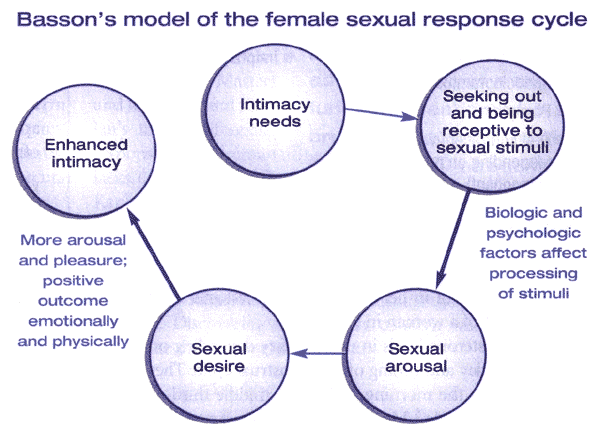
Figura 2. El modelo Basson de la respuesta sexual femenina combina los elementos del modelo de Masters y Johnson (excitación, meseta, orgasmo, resolución) y el modelo de Kaplan (deseo, excitación y orgasmo), mientras que también incorpora el deseo de intimidad y de la importancia de las necesidades emocionales.
Factores predisponentes
La gran mayoría de los problemas sexuales son causados por una variedad de factores, a menudo una combinación de aspectos biológicos, psicológicos y de relación. Algunas condiciones médicas y quirúrgicas pueden contribuir a las dificultades sexuales que pueden causas ginecológicas. Condiciones que afectan a la energía y bienestar general puede afectar indirectamente el deseo sexual y la respuesta también. Asimismo, las condiciones que alteran el entorno hormonal puede impedir la respuesta sexual. Enfermedad neoplásica y su tratamiento, incluyendo la quimioterapia, la radioterapia y la cirugía, puede presentar problemas de mortalidad, alterar o eliminar los símbolos físicos y psicológicos de la feminidad, y afectar la autoestima, todo lo cual puede resultar en sentimientos de la sexualidad disminuido. El tratamiento de las enfermedades no neoplásicas o su tratamiento puede cambiar la imagen corporal y la autoestima y puede afectar a la sexualidad. En esencia, todos los medicamentos que alteran el flujo sanguíneo, afecta al sistema nervioso central, causa sequedad de la piel y las membranas mucosas, o afecta negativamente a los niveles de andrógenos biodisponibilidad potencialmente puede interferir con la función sexual normal.
Causas cardiovasculares: hipertensión, enfermedad coronaria, angina de pecho, infarto de miocardio previo.
Renal causas: enfermedad renal crónica, insuficiencia renal, diálisis.
Endocrinos causas: diabetes, trastornos tiroideos, hiperprolactinemia, trastornos suprarrenales, trastornos pituitaria.
Musculoesqueléticos causas: artritis, síndrome de Sjögren, enfermedades autoinmunes.
Causas neurológicas: esclerosis múltiple, daño de la médula espinal, enfermedad de Parkinson, las neuropatías periféricas, accidentes cerebrovasculares, demencia.
causas urinaria: incontinencia.
Ginecológica causas: infecciones (de Bartholin o infecciones de Skene glándula, cistitis, vulvitis focal); himen intacto o grueso etiquetas himen, la distrofia vulvar, dermatitis, atrofia vaginal; vestibulitis vulvar;; cicatrices (de la episiotomía, cirugía vaginal, o radiación) vaginismo; pélvica infecciones (enfermedad inflamatoria pélvica, endometritis), masas pélvicas (incluyendo los fibromas), endometriosis, la cistitis intersticial, cistocele, rectocele prolapso, útero; ooforectomía; malignidades ginecológicas y tratamiento.
Otras causas: cáncer de mama / mastectomía, colostomía, urostomía, trastornos de la piel, el abuso de alcohol y otras sustancias, el abuso del tabaco.
Efecto de los medicamentos en la función sexual:
| Medicamentos | Trastorno |
|---|---|
Antihipertensivos
| El deseo, la excitación Excitación El deseo, la excitación Excitación El deseo, la excitación |
Medicamentos psicoactivos
| Deseo, excitación, orgasmo Deseo, excitación, orgasmo Deseo, excitación, orgasmo El deseo, orgasmo El deseo, la excitación Excitación |
Los agentes hormonales
| El deseo, la excitación Deseo Deseo La sequedad vaginal, dispareunia Deseo |
| Los anticolinérgicos | Excitación |
| Los antihistamínicos (Bloqueadores H1 y H2) | El deseo, la excitación |
| Las anfetaminas y drogas relacionadas | Excitación, orgasmo |
| Narcóticos | Deseo, excitación, orgasmo |
| Sedantes (incluido el alcohol) | Deseo, excitación, orgasmo |
La detección de los trastornos sexuales
Aunque la disfunción sexual es común, es un tema que muchas personas - paciente y el médico por igual - no se atreven a discutir. En los datos obtenidos de la Vida Nacional de Previsión Social, Salud y Envejecimiento de proyecto (NSHAP), sólo el 38% de los hombres y el 22% de las mujeres de 57 a 85 tenían relaciones sexuales discutir con un médico desde la edad de 50 años, a pesar de la alta prevalencia (> 50%) del problema sexual (8) . Médico iniciado cuestionamiento acerca de la sexualidad se ha demostrado que aumenta significativamente la presentación de informes de pacientes con disfunción sexual (8) y, por tanto debe incorporarse a la práctica regular. Todos los pacientes deben ser examinados para la disfunción sexual, y tal vez el momento más natural de hacerlo es en la visita anual de salud o periódicos. En términos de selección, una breve historia de la condición sexual puede ser cubierta con cuatro preguntas básicas:
- ¿Es usted sexualmente activa?
- ¿Su vida sexual satisfactoria para usted?
- ¿Su actividad sexual satisfactoria para su pareja?
- ¿Tiene alguna preocupación sobre su vida sexual o el funcionamiento?
El cuestionario también se puede incorporar en un formulario de admisión del paciente y se utiliza como una herramienta de detección previa a la consulta que se desea. La evaluación de un paciente que se queja de la disfunción sexual debe incluir una historia médica detallada y sexual, un examen físico completo y exámenes de laboratorio, si está indicado. Las áreas que pueden ser evaluados acerca de cualquier dolor o molestia, ningún tratamiento previo, la primera experiencia sexual, la sexualidad enseñanza precoz respecto, infecciones de transmisión sexual, los embarazos y la historia de los problemas sexuales. historias psicológicas, sociales y la relación también se necesitan. El paciente debe ser evaluado para la ansiedad y la depresión a causa de su efecto potencial sobre la intimidad y el deseo. El socio a menudo puede ser una fuente importante de información. Por lo tanto, puede ser beneficioso tener la actual pareja en algún momento durante la visita de la oficina y durante el proceso de educación.
El Oxford de clasificación del sistema puede ser utilizado para cuantificar el grado de disfunción del suelo pélvico muscular (9) . Después de una historia clínica detallada y un examen físico, un cuestionario validado y fiable la función sexual, como el Cuestionario de Función Sexual o Female Sexual Function Index, se debe administrar a cuantificar y calificar aún más el diagnóstico. Estos cuestionarios que examinan seis áreas diferentes (la excitación, el orgasmo, el deseo, la lubricación, el dolor y la satisfacción general), han demostrado ser confiables herramientas de evaluación para la investigación. Los resultados de los distintos ámbitos ayudará a identificar el subtipo de la disfunción sexual femenina afecta al paciente. La prevalencia de problemas sexuales angustiantes generalmente los picos de las mujeres de mediana edad y es considerablemente más baja que la prevalencia de problemas sexuales (10) . Esto subraya la importancia de evaluar la prevalencia de los trastornos personales sexual relacionado con precisión la estimación de la prevalencia de problemas sexuales que pueden requerir la intervención clínica.
Enfoque de Gestión
La disfunción sexual femenina es multifactorial, a menudo con varias etiologías diferentes que contribuyen al problema. Sin embargo, una evaluación cuidadosa y el uso de las terapias disponibles puede mejorar la función sexual para muchas mujeres. Evaluar los objetivos paciente antes de iniciar el tratamiento y uso sus metas para evaluar el progreso. Esto también le da al médico la oportunidad de establecer expectativas realistas del paciente. Si bien algunas mejoras deseo puede modesto en su vida sexual, otros pueden esperar que el tratamiento que les permitirá alcanzar un ideal basado en la experiencia pasada o imágenes culturales de la sexualidad. Evaluar y tratar las condiciones asociadas antes y durante la terapia de la disfunción sexual. La disfunción sexual puede ser complejo y su tratamiento puede ser mucho tiempo y requieren conocimientos especiales. Con las decisiones del paciente el consentimiento, la comunicación y la gestión debe ser compartida entre el médico del paciente y otros profesionales de la salud que tratan al paciente (por ejemplo, el cardiólogo, un psiquiatra). También referencia a los psicoterapeutas, terapeutas sexuales, o pélvica fisioterapeutas a menudo se necesita para hacer frente a aspectos específicos de tratamiento. Además, para las mujeres con los socios, el socio debe estar involucrado en el tratamiento. Esto puede incluir el tratamiento de la disfunción sexual de la pareja, si está presente, y / o la participación del socio en el trabajo con la continuación de los problemas de relación (11) .
Desafíos para la evaluación de tratamientos: Una de las medidas que se pueden cuantificar y comparar entre los estudios es un registro de eventos, que es la frecuencia de eventos sexual satisfactoria. Sin embargo, un registro de eventos no suele evaluar los cambios cualitativos en la función sexual, como el interés sexual o el nivel de angustia. La mayoría de los estudios de tratamiento de la disfunción sexual, uso de puntuaciones del cuestionario validado como una medida de resultado. Existen múltiples cuestionarios que utilizan preguntas diferentes y escalas. Esto hace que sea difícil comparar los datos entre los estudios y tratamientos. La disfunción sexual femenina afecta típicamente a más de un aspecto de la sexualidad (por ejemplo, el deseo, la excitación) y la mayoría de las terapias también influyen varios aspectos. Por lo tanto, generalmente no es posible identificar un problema sexual aislados y seleccione una terapia que se dirige específicamente a esa preocupación. Los principales predictores de la satisfacción sexual son la salud física y mental, y la calidad de la relación de pareja, por lo que el foco de la terapia debe estar en las intervenciones que optimizar la salud, el bienestar y la relación de pareja.
Terapias no farmacológicas
Como todas las terapias farmacológicas disponibles actualmente para la disfunción sexual femenina son de eficacia limitada y se asocia con efectos secundarios y los riesgos potenciales, las opciones no farmacológicas deben incluir el tratamiento inicial para la mayoría de las mujeres.
Asesoramiento - y la relación de problemas psicológicos a menudo subyacen, exacerbar, o se amplifican por la disfunción sexual en uno o ambos cónyuges. A modo de ejemplo, una de las principales causas de la disminución del deseo sexual y la respuesta es una relación con la comunicación limitada o conflicto subyacente.
cambios de estilo de vida -, el estrés fatiga y la falta de privacidad contribuir significativamente a la disminución de la libido y los problemas sexuales de las mujeres. A menudo la reducción del estrés con el grupo de apoyo, el yoga u otras técnicas de relajación o ejercicio, o ayuda con responsabilidades familiares y los resultados de las tareas del hogar en el mejor interés y satisfacción sexual. Animar a las parejas a establecer un regular "la fecha de la noche" y para pasar una noche ocasional o dos de distancia de las responsabilidades familiares puede llevar a mejoras significativas en el interés sexual. La investigación sobre la función sexual demuestra consistentemente aumento de la libido y el placer en las relaciones nuevas. Aunque las mujeres y los hombres no deben ser advertidos para mejorar su vida sexual simplemente por la búsqueda de nuevos socios, que deben ser alentados a traer la novedad a sus relaciones actuales. La lectura de libros sobre la sexualidad, visitando una tienda con artículos diseñados para aumentar el placer sexual y ampliar el repertorio sexual típica efectivamente aumentar la libido y la respuesta.
El sexo y la terapia de pareja - Las mujeres con disfunción sexual a menudo se beneficiarán de la remisión a un sexo y / o terapeuta de pareja. Los terapeutas sexuales a menudo son muy consejeros capacitados, con conocimientos especiales en la sexualidad humana. Pueden ser médicos, psicólogos o trabajadores sociales con formación complementaria y experiencia. Los terapeutas sexuales educar a las mujeres y los hombres sobre el ciclo de respuesta sexual normal y eficaz frente a las preocupaciones culturales o religiosas sobre la sexualidad. Ejemplos de ejercicios sexuales terapia incluyen instrucción en el uso adecuado de dilatadores vaginales, que es altamente eficaz en el tratamiento de la mayoría de los casos de vaginismo y dispareunia. La comunicación sexual le gusta y le disgusta, de manera que no juzga, puede reinventar la novedad y mejorar la satisfacción. A menudo es necesario para ayudar a un par restablecer la intimidad. Uno de ellos incluye el uso de la terapia de conducta en forma de ejercicios se centran sensación-o masaje sensual, donde una pareja proporciona el masaje y la otra proporciona retroalimentación. Hay un principio no participa de las zonas sexuales. La idea es mejorar el confort y la comunicación entre los socios, eliminar las expectativas de rendimiento, aumentar la conciencia de las sensaciones corporales, quitar el foco genital, y ampliar el repertorio sexual (12) . Teniendo en cuenta el grado de eficacia y elevado de seguridad de la terapia sexual, consulta con un terapeuta sexual en general, debe considerarse como un requisito previo para un ensayo de tratamiento farmacológico para la mayoría de las mujeres con disfunción sexual.
fisioterapia pélvica - Los fisioterapeutas con formación en la subespecialidad de anatomía de la pelvis y la función es muy útil para los pacientes con la dispareunia, vaginismo y dolor pélvico (13) .
La terapia psicodinámica - Aunque la relación consejeros y terapeutas sexuales son muy útiles para la salud de las personas psicológicamente, las mujeres con enfermedad psiquiátrica se beneficiarán de referencia apropiada. enfermedad psiquiátrica, especialmente depresión y ansiedad, se asocia con una mayor probabilidad de disfunción sexual (14) . El tratamiento del problema psiquiátrico subyacente, con la farmacología adecuada y / o la terapia psicodinámica puede conducir a una vida sexual mejor.
Mejora de la imagen corporal - Una mujer vista de su propio cuerpo afecta su interés y satisfacción sexual. Las mujeres con sobrepeso con disfunción sexual debe ser asistida con la pérdida de peso. Además, muchas mujeres no experimentan mejoras en su vida sexual cuando se inicie un programa de ejercicio regular.
Lubricantes - Lubricantes durante el coito vaginal, cremas hidratantes y hormonales-no puede ser de utilidad tanto para las mujeres post-menopáusicas y pre con la sequedad vaginal y la dispareunia (15) .
Dispositivos - Un dispositivo de succión de vacío del clítoris, EROS CTDT, es Food and Drug Administration (FDA) aprobó para la disfunción sexual femenina. Su diseño es similar al vacío dispositivos utilizados para la disfunción eréctil masculina. Se puede mejorar la excitación y la respuesta local mediante la mejora del flujo sanguíneo del clítoris (16) . El dispositivo es caro y probablemente más eficaz que los equipos menos costosos disponibles sin receta médica, tales como vibradores.
Suplementos de hierbas
Muchas mujeres están interesadas en tratar de suplementos a base de hierbas de venta libre, que se anuncian ampliamente y la demanda para aumentar el deseo sexual y placer. Las mujeres deben ser informados de que la seguridad y eficacia de estos productos no están probados, no hay supervisión normativa mínima, y que suelen ser costosos. No obstante, habida cuenta de un 30% predijo respuesta al placebo y pocos efectos secundarios, las mujeres pueden elegir a un juicio de estas alternativas. Uno de estos productos es una mezcla patentada de los suplementos herbarios (T Avlimil). Muchos de los componentes de T Avlimil son estrogénicos, y el estudio de los datos en animales sugieren que el producto puede estimular el crecimiento de tumores de mama dependientes de estrógenos (17) .
La terapia hormonal
Las opciones terapéuticas para problemas sexuales masculinos han avanzado rápidamente en los últimos años, e incluyen tanto las opciones hormonales y no hormonales para mejorar o corregir los problemas de erección. Por el contrario, la farmacología sexual femenina es muy limitada. Aunque las hormonas han sido el pilar para el tratamiento de las quejas sexuales femeninas, no son aprobados por la FDA para esta indicación.
Los andrógenos
Los niveles de andrógenos endógenos no predicen la función sexual, sin embargo, la terapia con andrógenos que aumenta las concentraciones séricas del límite superior de lo normal siempre ha demostrado mejorar la función sexual femenina en poblaciones seleccionadas de las mujeres posmenopáusicas (18) . La Sociedad Norteamericana de Menopausia (NAMS) afirma además que esta terapia puede ser considerada en mujeres posmenopáusicas, si se presentan con la disminución del deseo sexual asociado con la angustia personal y sin otra causa identificable para su denuncia sexual. Por último, los estados NAMS que las pruebas de laboratorio de nivel de testosterona no debe utilizarse para diagnosticar la insuficiencia de testosterona. ensayos de laboratorio no son precisos para la detección de concentraciones de testosterona en los valores bajos se encuentran típicamente en mujeres posmenopáusicas (18) . Discusión de la terapia con andrógenos con un paciente debe incluir una explicación completa de los posibles beneficios y riesgos. Las mujeres deben entender que los datos sobre seguridad y eficacia son limitados, incluyendo datos sobre el uso a largo plazo, o el uso sin tratamiento concomitante con estrógenos.
Disponible en los preparativos de andrógenos - Los dos preparados de testosterona que son convenientes y tienen más probabilidades de alcanzar niveles terapéuticos son: 1) compuesto tópico al 1% crema de la testosterona (0,5 gramos al día) se aplica a la piel de los brazos, las piernas o el abdomen o 2) Intrinsa 300 mcg de parches de testosterona aplicada dos veces por semana (disponible en Europa).
Varios productos de uso incluyen:
- Oral - Con la testosterona metiltestosterona, micronizado (debe ser compuesto, sólo con receta médica), dehidroepiandrosterona (DHEA).
- Transdérmico - los parches de testosterona y geles formulados para hombres con hipogonadismo; Intrinsa 300 mcg parche de testosterona para las mujeres posmenopáusicas (disponible en Europa), pomada o crema de testosterona (compuesto tópico al 1% o 2% con receta médica).
- Inyectables o implantes - las inyecciones intramusculares de testosterona, los implantes de testosterona.
El uso de formulaciones orales se ve limitada por la posibilidad de cambios adversos en los lípidos y la función hepática tras el metabolismo hepático de primer paso (19) . Metiltestosterona en combinación con estrógenos (Estratest) se han tenido en el mercado de Estados Unidos en 2009. DHEA está disponible sin receta, las dosis de 25 a 50 mg / día aumentan los niveles circulantes en el rango fisiológico (19) . Como este producto está sujeto a la supervisión reguladora mínima, el contenido de hormonas es muy variable. Las mujeres no deben dar productos transdérmico formulado para los hombres, tales como parches para la piel (por ejemplo, Androderm ) y el gel (por ejemplo, Androgel ). Si se utilizan, ajustar la dosis se requiere un cuidadoso, ya que la dosificación excesiva se conseguirá de la dosis estándar establecido para los hombres. parches de corte no es aconsejable, ya que no se dispone de datos sobre la estabilidad del producto o como resultado niveles de testosterona. Los geles que se deben aplicar en aproximadamente 1 / 10 de la dosis prescrita hombres, como los niveles de testosterona en las mujeres son aproximadamente el 10% de los hombres. Como la mayoría de los datos controlados sobre la eficacia y seguridad del tratamiento con testosterona para posmenopáusicas con HSDD se obtuvieron usando un parche transdérmico de testosterona (Intrinsa 300 mcg), estas manchas pueden ser el producto preferido para las mujeres la elección de la terapia de testosterona.
Efectividad - La testosterona se utiliza principalmente para tratar problemas con el deseo sexual o capacidad de respuesta, a pesar de todos los aspectos de la función sexual en general, mejorar, incluyendo la excitación y la respuesta orgásmica. La mayor serie de ensayos clínicos controlados (20) han utilizado un parche transdérmico de testosterona entrega de 300 mcg / día de testosterona en mujeres posmenopáusicas con TDSH. En cuanto a la dosificación, en general, los ensayos indican que una dosis de 300 mcg / día durante seis meses es seguro y eficaz en las mujeres que están recibiendo tratamiento concomitante con estrógenos. No hay diferencias en la eficacia del tratamiento entre las mujeres con menopausia natural versus quirúrgico. Respecto a la seguridad, el cáncer de mama fue diagnosticado de cada cuatro mujeres que recibieron testosterona, en comparación con ninguno de los que reciben placebo. Aunque dos de los casos probablemente se presente antes de la administración de testosterona, los autores concluyeron que los efectos a largo plazo de la testosterona, incluidos los efectos sobre el pecho, siguen siendo inciertas. Al considerar la terapia con andrógenos en mujeres en edad reproductiva, la exposición involuntaria de un feto en desarrollo debe ser considerado como un riesgo potencial significativo.
Los efectos adversos y contraindicaciones - La terapia con andrógenos en las mujeres podría provocar en metabólicas, endocrinas o efectos adversos, androgénico (19) (20) . Los andrógenos deben utilizarse con precaución en mujeres en riesgo de, o que actualmente tienen las enfermedades cardiovasculares, enfermedades hepáticas, la hiperplasia de endometrio o cáncer, o el cáncer de mama. Las principales cuestiones sobre los efectos secundarios incluyen - cosméticos efectos androgénicos, como el hirsutismo y el acné, cambios virilización irreversible (por ejemplo, voz más grave, clitoromegalia). La mayoría de los andrógenos se aromatizan a los estrógenos, por lo tanto los riesgos de la terapia de estrógenos también son posibles con el tratamiento con andrógenos.
La terapia de seguimiento de andrógenos - Las mujeres en terapia con andrógenos deben ser controlados para los posibles efectos adversos. Teniendo en cuenta los posibles efectos sobre los lípidos y la función hepática, los valores normales debe ser confirmado antes de iniciar la terapia con andrógenos, reevaluar aproximadamente seis meses después de iniciar el tratamiento, y posteriormente cada año. síntomas de sangrado uterino anormal o de mama (por ejemplo, la descarga a tanto alzado, el pezón) requieren una evaluación adecuada. Mamografías anuales se debe realizar en mujeres que reciben terapia con andrógenos. Medición de un nivel de testosterona libre o índice de andrógenos libres (testosterona total / globulina transportadora de hormonas sexuales) en las mujeres que usan terapias tópicas de testosterona puede ser utilizada como medida de seguridad, con el objetivo de mantener el valor el valor dentro del rango normal de mujeres en edad reproductiva proporcionada por el laboratorio de ensayo. Los niveles de testosterona no se debe utilizar para determinar la etiología de un problema sexual o en la evaluación de la eficacia del tratamiento, ya que varios estudios grandes, bien diseñados confirmar la ausencia de una asociación significativa entre los niveles de andrógenos y la función sexual (21).
Los estrógenos
Aunque la evidencia no apoya un papel para el tratamiento sistémico de hormonas posmenopáusicas en el tratamiento de problemas sexuales, si una mujer con una vida sexual satisfactoria ya presenta problemas sexuales simultáneas con la aparición de sofocos, sudoración nocturna, trastornos del sueño y la fatiga resultante, el tratamiento de los síntomas de la menopausia con la terapia hormonal postmenopáusica sistémica puede conducir a una mejora en el problema sexual. La mayoría de las mujeres posmenopáusicas desarrollarán atrofia urogenital en la ausencia de la terapia de estrógeno. atrofia urogenital es quizás la causa más común de los trastornos de la excitación en las mujeres posmenopáusicas. El tratamiento de la atrofia de un local de crema vaginal, anillo o tableta puede ser eficaz. La terapia sistémica de estrógenos puede ser considerada si no hay contraindicaciones para su uso y puede ser superior a la terapia local sola cuando hay coexistencia de TDSH. La vía transdérmica de administración puede ser preferible a la suplementación de estrógenos orales para evitar un aumento en los niveles de globulina transportadora de hormonas sexuales y una posterior disminución de la testosterona biodisponible (22).
Bupropión
Este antidepresivo, un inhibidor de la recaptación de norepinefrina y agonistas de la dopamina, ha sido reconocida por su falta de efectos secundarios sexuales - a diferencia de otras drogas psicoactivas, como los inhibidores selectivos de la recaptación de serotonina (ISRS). El bupropión es un bloqueador débil de la serotonina y la absorción de la noradrenalina, y también se ha utilizado para dejar de fumar. Un ensayo típico comienza con una dosis de 75 mg / día, aumentando gradualmente a medida que sea necesario. Los efectos secundarios incluyen insomnio, nerviosismo, y leves a moderados en la presión arterial, así como el riesgo de bajar el umbral convulsivo. Un importante estudio evaluó una dosis cada vez mayor de bupropión con HSDD idiopática adquirida o global en un contexto aleatorio, controlado con placebo (23). Todas las medidas indicadas mejorar la respuesta sexual, y un cuestionario de función sexual demostró un aumento de la excitación sexual, la realización orgásmica, y la satisfacción sexual.
Los medicamentos vasoactivos - Sildenafil (Viagra)
Fosfodiesterasa (PDE-5) inhibidores como el sildenafil (Viagra) efectivamente tratar la disfunción eréctil masculina, pero en general no han demostrado su eficacia en las mujeres (24). La mejor evidencia disponible es un ensayo aleatorio de casi 800 mujeres pre y posmenopáusicas con trastornos de deseo, excitación, orgasmo y / o dispareunia tratados con sildenafilo de 10 mg a 100 para 12 semanas. Sildenafil no fue más eficaz que el placebo en el aumento de la frecuencia de eventos agradables sexual o mejorar cualquier aspecto de la función sexual (24). Sin embargo, los efectos positivos de sildenafilo en la excitación sexual y el orgasmo se ha demostrado en las mujeres premenopáusicas con disfunción sexual asociada a los ISRS. Un ensayo aleatorizado de sildenafilo 50 ó 100 mg en 98 mujeres con depresión mayor en remisión de los ISRS se encuentran que el sildenafil durante ocho semanas, en comparación con el placebo, significativamente mejores puntajes para el funcionamiento sexual global y la respuesta orgásmica (25). el uso de Sildenafil no tuvo impacto sobre el deseo sexual y no tuvo ningún efecto y no tuvo ningún efecto sobre los niveles de la hormona o de las medidas de la depresión. Aunque no se han realizado estudios sobre el uso de otros inhibidores de la PDE-5, tales como el tadalafilo y vardenafilo, en ISRS la disfunción sexual inducida, es probable que ellos tienen una efectividad similar debido a su mecanismo de acción compartidos. los datos aleatorios ensayo también sugieren que los inhibidores de la PDE-5 puede ser útil en el tratamiento de la disfunción sexual en mujeres con diabetes, esclerosis múltiple o lesiones de médula espinal (25). Se necesitan más estudios en estas poblaciones.
Los posibles efectos secundarios de los inhibidores de la PDE-5 incluyen dolor de cabeza, sofocos y náuseas. Estos fármacos están contraindicados en pacientes que toman nitratos. Los pacientes deben ser informados de que la PDE-5 uso de las mujeres no ha sido aprobado por la FDA.
Psicotrópicas agentes
La apomorfina es un agonista de la dopamina que se ha utilizado como una inyección subcutánea para el tratamiento de la enfermedad de Parkinson, y ha sido investigado como un agente oral para el trastorno de la excitación. Los resultados han sido concluyentes, y la droga también se ha asociado con el vómito. Un pequeño estudio evaluó el efecto de la apomorfina 3 mg, en tanto los cambios subjetivos y objetivos en el ciclo de la respuesta de las mujeres diagnosticadas con disfunción orgásmica. Encontró que las velocidades pico del clítoris hemodinámicos fueron significativamente mayores en el grupo de medicación, que se traduce en la excitación y la lubricación significativamente mejor (26). Los investigadores concluyeron que la apomorfina fue beneficiosa en mujeres con problemas orgásmicos. Los efectos secundarios y los eventos adversos fueron poco frecuentes, leves y transitorios. Aunque este estudio fue bastante pequeña, muchos profesionales de la salud sexual son optimistas acerca de esta droga provocativa.
La tibolona
La tibolona es esteroide sintético cuyo metabolitos tienen propiedades estrogénicas, progestagénicas y androgénicos. No ha sido aprobado por el debido a las preocupaciones sobre el riesgo de cáncer de mama y accidente cerebrovascular FDA. Es ampliamente utilizado en Europa, pero actualmente no está disponible en los Estados Unidos. Se ha demostrado que reduce los sofocos y aumento de la densidad mineral ósea (DMO), y las mujeres reportan que disminuye la sequedad vaginal y la dispareunia y mejora el deseo sexual femenino. Hay algunas preocupaciones médicas con respecto al metabolismo de lípidos, la hemostasia, y los riesgos cardiovasculares y el cáncer a largo plazo. En los ensayos aleatorios, la tibolona parece ser más efectiva que el estrógeno / progestina terapia para el tratamiento de la disfunción sexual en mujeres posmenopáusicas (27). Sin embargo, los efectos beneficiosos de cualquiera de estos tratamientos sobre la sexualidad son modestos y no superan los riesgos. Los ensayos comparativos de la tibolona en comparación con la testosterona no se han realizado.
Emergentes Terapéutica sexual
Hoy en día, la carrera para desarrollar medicamentos farmacológicos no hormonales para la disfunción sexual femenina que son seguros y eficaces, con un perfil de efectos secundarios de baja. Una gran variedad de formulaciones orales y tópicos son objeto de investigación en posibles opciones de tratamiento para las mujeres quejas sexuales. La mayor parte de este trabajo es aún preliminar, pero es alentador que tanto los investigadores farmacéuticos y profesionales de la salud han comenzado a abordar estos trastornos angustiosos.
Flibanserina - Es un 5-HT 1A agonist/5-HT dos antagonistas, es un nuevo fármaco prometedor que pronto podrían estar disponibles para el tratamiento de DSH. Objeto de investigación en todo el mundo, actualmente se encuentra en ensayos de fase 3 en los Estados Unidos. Ha demostrado su eficacia con mínimos efectos secundarios (por ejemplo, náuseas, mareos, fatiga, insomnio). Aumento del sangrado puede asegurarse si flibanserina se utiliza con aspirina o analgésicos no esteroideos.
Alprostadil - Es la prostaglandina PGE1, una, de origen natural potente vasodilatador que se ha utilizado para tratar la disfunción eréctil masculina, y también pueden tener un papel importante en la regulación del flujo sanguíneo en el tracto reproductor femenino. Se potencia la actividad de los nervios sensoriales aferentes, de manera que la aplicación local en el clítoris puede aumentar vasocongestión vaginal, dando lugar a aumento de la excitación sexual, física y subjetiva. Alprostadil no está aprobado por la FDA para el tratamiento de la disfunción excitación femenina. Los posibles efectos secundarios incluyen reacciones aplicación in situ, dolor genital transitoria, baja la presión arterial y síncope temporal. Los estudios aleatorizados, doble ciego han demostrado resultados mixtos, y más investigación está en marcha (28).
Hormona melanocito estimulante (MSH) - El análogo MSH PT-141 es un agonista del receptor de melanocortina bajo investigación para el tratamiento de las quejas sexuales femeninas. Un pequeño cruce Fase 2A estudio piloto examinó este medicamento en mujeres premenopáusicas con diagnóstico de trastorno de la excitación, e informó de resultados alentadores. Los sujetos fueron tratados con placebo o PT-141, 20 mg por vía intranasal, seguido por fotopletismografía vaginal para medir el flujo sanguíneo y la amplitud del pulso y un cuestionario de satisfacción con el tratamiento. Aunque no hubo cambios en el flujo sanguíneo, hubo cambios significativos frente a placebo en la excitación y el deseo en el período de 24 horas después de la administración de PT-141.
Fentolamina - Se ha utilizado en forma oral y vaginal como una solución para aumentar la excitación sexual. En este estudio (29), este bloqueador α-adrenérgicos en las mujeres posmenopáusicas concluyó con resultados no concluyentes y la droga sigue siendo objeto de investigación por los posibles efectos terapéuticos.
Lasofoxifeno - Es un modulador selectivo del receptor de estrógeno (SERM), que ha sido formulado para tratar la osteoporosis, mostrando ahorradores y cardio-efecto protector del hueso sin estimulación uterina. También puede ser utilizado en el tratamiento del cáncer de mama y la terapia adyuvante. Se ha demostrado en algunos estudios para aumentar la DMO y disminución de baja densidad niveles de colesterol de las lipoproteínas, así como la mejora de los parámetros de la función sexual. Sin embargo, lasofoxifeno aún no ha sido aprobado por la FDA.
Seguimiento
Después de la iniciación de la disfunción sexual, los pacientes deben ser vistos para regular las visitas de seguimiento, aproximadamente cada tres meses, hasta las intervenciones eficaces se identifican y el problema sexual ha mejorado. Los pacientes a continuación se puede ver cada 6 a 12 meses, dependiendo de los riesgos potenciales de los tratamientos seleccionados. Los pacientes que usan terapias farmacológicas que deben ser supervisados por los riesgos relacionados con las drogas y los efectos secundarios de estas visitas. La eficacia del tratamiento es la mejor evaluada por el propio paciente el informe de la mejora de los síntomas.
Sexo y religión
Pensamos en las personas religiosas como fiel devoto a sus creencias y observancias. Estas creencias ayudarles a ordenar su mundo, dar sentido a sus vidas, y se brindan pautas para el comportamiento, incluyendo las actividades sexuales. La violación de estas enseñanzas tanto, se considera la irreverencia a Dios. Consejo o tratamiento que countermands creencia también es visto como irreverente. Hoy la gente disfrutar de una gran movilidad global. Reubicación de un continente a otro es mucho más simple de lo que era hace 30 años. Junto con sus familias y las profesiones, la gente trae sus creencias y prácticas espirituales, que pueden ser tan extranjeros como los nombres de los pueblos de los que emigraron. los residentes nativos también pueden tener creencias espirituales que no son familiares para los proveedores de salud. En consecuencia, los proveedores de atención médica puede ser abordado por los pacientes de diferentes orígenes religiosos y culturales que tengan preguntas o inquietudes acerca de la sexualidad. Hablar de religión con los pacientes puede ser tan incómodo de discutir la sexualidad. Al mismo tiempo, parece que los pacientes con beneplácito un debate acerca de las creencias religiosas y su relación con las cuestiones de salud en diversas condiciones. De hecho, un estudio en un grupo de médicos que se encuentran que el malestar personal con temas de discusión religiosa fue el único predictor multivariado de comportamiento clínico religiosa (30). Después de cuatro principios básicos pueden ayudar a los proveedores para reducir las barreras a la atención y mejorar los resultados para sus pacientes religiosa:
- Pregunte acerca de las creencias religiosas durante la visita inicial. Una simple pregunta como "lo que la fe fue criado en?" seguido por "¿Sigue la práctica de esa fe?" deberá proporcionar información suficiente para ir con respeto hacia adelante más adelante si los problemas sexuales se presentan. Realizado en una rutina, la materia de la moda hecho, esta simple intervención puede abrir puertas más adelante los problemas sexuales deben ser el centro de tratamiento para un paciente atento religiosamente.
- Pregunte acerca de las enseñanzas religiosas sobre el comportamiento sexual. Si los problemas sexuales están en la agenda del paciente, pregunte acerca de las enseñanzas específicas de su religión con respecto a la conducta sexual y, específicamente, el comportamiento que es problemático para su paciente. Una fuente informativa sobre diversas cuestiones sexuales es confesional del Instituto de Religiosas de recursos de estados (31). Este recurso en línea contiene las enseñanzas oficiales de los asuntos relacionados sexual de muchas de las principales denominaciones religiosas EE.UU..
- En caso de duda, consultar con un experto religioso. Cuando se trabaja con pacientes religioso observador, hablando directamente con un miembro del clero es la mejor manera de acceder a información precisa acerca de las enseñanzas de la religión. A veces una consulta es fundamental, sobre todo si el paciente ha interpretado erróneamente la doctrina y esto supone una barrera a la terapia.
- ayudar a las parejas establecer expectativas razonables, compatibles con sus creencias. Religiosamente observantes pareja por lo general no existen en un mundo aislado de la cultura popular. Si bien pueden restringir o seleccionar cuidadosamente los programas de televisión y películas que van a ver, un mundo sexualizado no está totalmente fuera de su vista. Hay formas de crear expectativas razonables para los pacientes en terapia sexual que tienen valor para los pacientes de la mayoría de las confesiones religiosas. Un modelo sugiere que los terapeutas discutir las interacciones sexuales con la idea de que no hay "Ultimates" en la interacción sexual. En cambio, las parejas se les anima a ver que el sexo puede variar de un encuentro a otro, que van desde muy bueno a mediocre o peor. La terapia se centra en el concepto de que las interacciones sexuales que producen satisfacción mutua y el confort son un objetivo razonable. Esto varía de pareja a pareja y de un caso al otro. Hecho con el respeto a las creencias y valores religiosos de la pareja, este enfoque puede ser de gran alcance, ya que permite a cada pareja a decidir lo que es cómodo para ellos.
Resumen
La disfunción sexual femenina es un problema común, que afecta a cerca de 25% a 63% de todas las mujeres. Ginecólogos tienen la oportunidad de desempeñar un papel central en la identificación y tratamiento de esta forma a menudo complicada de la disfunción. Todos los pacientes, independientemente de la naturaleza de su queja ginecológica inicial, deben ser defendidos para la disfunción sexual femenina. Los pacientes encontró que la disfunción sexual femenina debe ser derivado a un terapeuta sexual para la detección y asesoramiento adicional. Aunque las opciones de tratamiento para la disfunción sexual femenina se encuentran todavía en su infancia, es importante identificar a estos individuos para que una mayor comprensión de este problema común que puede lograrse. quejas sexual en las mujeres toman muchas formas y la etiología es a menudo complejo. Diagnóstico de la disfunción sexual femenina se basa en una historia completa, la evaluación psicosocial, y un examen físico. El tratamiento es a menudo multidimensional y puede abarcar varias disciplinas diferentes. Los problemas psicológicos como depresión, ansiedad, dificultades interpersonales, la corriente o el abuso sexual en el pasado, y el abuso de sustancias tienen un impacto negativo sobre la función sexual y complican las estrategias de tratamiento. Hay varias situaciones en que la remisión a un terapeuta sexual puede ser útil en el tratamiento de la disfunción sexual femenina. la disfunción sexual de muchos años o de por vida es a menudo asociada con la ira, la ansiedad de rendimiento, y evitar comportamientos sexuales y pueden necesitar asesoramiento. Si un paciente presenta más de una disfunción, puede ser difícil identificar la causa inicial de los problemas sexuales.
Lecturas recomendadas
- World Health Organization
Measuring Sexual Health: Conceptual and practical considerations and related indicators - National Institutes of Health (NIH)
Sexual Problems in Women
Referencias
- Laumann EO, Paik A, Rosen RC. Sexual dysfunction in the United States: prevalence and predictors. JAMA 1999;281:537-544
- Bancroft J, Loftus J, Long JS. Distress about sex: a national survey of women in heterosexual relationships. Arch Sex Behav 2003;32:193-208
- World Health Organization. Measuring sexual health: conceptual and practical considerations and related indicators. WHO (2010)
- Basson R, Berman J, Burnett A, et al. Report of the international consensus development conference on female sexual dysfunction: definitions and classifications. J. Urol 2000;163:888-893
- Kaplan HS. Disorders of Sexual Desire and Other New Concepts and Techniques in Sex Therapy. New York, NY: Brunner/Mazel Publications; 1979
- Basson R. Female sexual response: the role of drugs in the management of sexual dysfunction. Obstet Gynecol 2001;98:350-353
- Sarrel PM. Effects of hormone replacement therapy on sexual psychophysiology and behavior in postmenopause. J Womens Health Gend Based Med 2000;9(suppl 1):S25-S32
- Lindau ST, Schumm LP, Laumann EO, et al. A study of sexuality and health among older adults in the United States. N Engl J Med 2007;357:762-774
- Bo K, Fincherhagen HB. Vaginal palpation of pelvic floor muscle strength: inter-test reproducibility and comparison between palpation and vaginal squeeze pressure. Acta Obstet Gynecol Scand 2001;80:883-887
- Shifren JL, Monz BU, Russo PA, et al. Sexual problems and distress in United States women. Obstet Gynecol 2008;112:970-978
- Dennerstein L, Dudley E, Burger H. Are changes in sexual functioning during midlife due to aging or menopause? Fertil Steril 2001;76:456-460
- Basson R. Clinical practice. Sexual desire and arousal disorders in women. N Engl J Med 2006;354:1497-1506
- Krychman ML. Sexual rehabilitation medicine in a female oncology setting. Gynecol Oncol 2006;101:380-384
- US Department of Health and Human Services. Food and Drug Administration Center for Drug Evaluation and Research. Guidance for Industry. Female Sexual Dysfunction 2000. Available at: http://www.fda.gov/ScienceResearch/SpecialTopics/WomensHealthResearch/ucm133202.htm Retrieved 22 October 2010
- Lindau ST, Schumm LP, Laumann EO, et al. A study of sexuality and health among older adults in the United States. N Engl J Med 2007;357:762-774
- Billups KL, Berman LA, Berman JR, et al. A new non-pharmacological vacuum therapy for female sexual dysfunction. J Sex Marital Ther 2001;27:435-439
- Ju YH, Doerge DR, Helferich WG. A dietary supplement for female sexual dysfunction, Avilmil, stimulates the growth of estrogen-dependent breast tumors (MCF-7) implanted in oveariectomized athymic nude mice. Food Chem Toxicol 2008;46:310-315
- North American Menopause Society. The role of testosterone therapy in postmenopausal women: position statement of The North American Menopause Society. Menopause 2005;12:496-511
- Wierman ME, et al. Androgen therapy in women: An Endocrine Society Clinical Practice Guideline. J Clin Endocrin Metab 2006;91:3697-3716
- Braunstein GD, Sundwall DA, Katz M, et al. Safety and efficacy of a testosterone patch for the treatment of hypoactive sexual desire disorder in surgically menopausal women: a randomized, placebo-controlled trial. Arch Intern Med 2005;165:1582-1589
- Davis SR, Moreau M, Kroll R, et al. Testosterone for low libido in postmenopausal women not taking estrogen. N Engl J Med 2008;359:2005-2017
- Basson R. Sexuality and sexual disorders in women. Clinical Updates in Women's Health Care 2003;2:1-94
- Segraves RT, Clayton A, Croft H, et al. Bupropion sustained release for the treatment of hypoactive sexual desire in premenopausal women. J Clin Psychopharmacol 2004;24(3):339-342
- Berman JR, Berman LA, Toler SM, et al. Safety and efficacy of sildenafil citrate for the treatment of female sexual arousal disorder: a double-blind, placebo controlled study. J Urol 2003;170:2333-2338
- Nurnberg HG, Hensley RL, Heiman JR, et al. Sildenafil treatment of women for the antidepressant-associated sexual dysfunction: a randomized controlled trial. JAMA 2008;300:395-399
- Bechara A, Bertolino MV, Casabe A, et al. Double-blind randomized placebo control study comparing the objective and subjective changes in female sexual response using sublingual apomorphine. J Sex Med 2004;1:209-214
- Nijland EA, Weijmar-Schultz WC, Nathorst-Boos J, et al. Tibolone and transdermal E2/NETA for the treatment of female sexual dysfunction in naturally menopausal women: results of a randomized active-controlled trial. J Sex Med 2008;5:646-651
- Kielbasa LA, Daniel KL. Topical alprostadil treatment of female sexual arousal disorder. Ann Pharmacother 2006;40:1369-1376
- Robio-Aurioles E, Lopez E. Lopez M, et al. Phentolamine mesylate in postmenopausal women with female sexual arousal disorder: a psycho-physiological study. J Sex Marital Ther 2002;28(Suppl 1): 205-215
- McCord G, Gilchrist VJ, Grossman SD, et al. Discussing spirituality with patients: a rational and ethical approach. Ann Fam Med 2004;2:356-361
- Religious Institute. Denominational Statements: www.religiousinstitute.org/denominational-statements Accessed 28 October 2010
Publicado: 22 February 2011
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


