Vulvodynia
Boletín de la práctica de WHEC y pautas clínicas de la gerencia para los abastecedores del healthcare. La concesión educativa proporcionó por Health de Women's y el centro de la educación (WHEC).
Los desórdenes de Vulvovaginal se reconocen como una
fuente del dolor y del malestar importantes y conducen cada vez más a
una disminución substancial de la calidad de la vida para muchas
mujeres. Condición que ahora sabemos como el vulvodynia
primero fue descrito en 1889 como "'' sensible" o "del
hyperesthesia excesivo de la vulva por Skene, que observó que a
pesar de la ausencia de la manifestación visible de la enfermedad
vulvar, algunos pacientes experimentamos dolor exquisito.
Más que un siglo más adelante, esta descripción del
vulvodynia sigue siendo conveniente.
El dolor del vulvodynia puede extenderse de de menor
importancia a severo donde incluso el tacto de arropar contra la piel
produce una sensación agonizing. Es un malestar o un dolor
crónico caracterizado por quemarse, la picadura, la irritación, y el
rawness de los órganos genitales femeninos. Las mujeres con
vulvodynia pueden experimentar dolor contínuo o intermitente.
Además, el dolor puede ser difunde a través del área
vulvar o localizado a un lugar específico. El
vestibulitis vulvar, un subconjunto de vulvodynia, refiere al
dolor se experimenta que solamente cuando la presión se aplica al
vestíbulo, el área que rodea inmediatamente la abertura vaginal.
El propósito de este documento es discutir señales, síntomas y la gerencia del vulvodynia. El vestibulodynia provocado, designado antes síndrome vulvar del vestibulitis, se sospecha para ser el tipo más frecuente de vulvodynia en mujeres premenopausal. Además de interrumpir el funcionamiento sexual, hay evidencia preliminar para sugerir que este problema del dolor puede afectar al contrario bienestar psicologico general y la calidad de la vida total. A pesar de su alto predominio y sequelae negativos asociados, hay una penuria de estudios controlados del resultado del tratamiento que se centran en vulvodynia. Aunque ahora hay varios estudios publicados la evaluación de diverso tratamiento se acerca para el vestibulodynia, allí es solamente un puñado de los ensayos seleccionados al azar, dando por resultado una mezcolanza de los interventions para los cuales hay soporte poco empírico. Así, las pautas actuales y las recomendaciones se basan en gran parte en observaciones clínicas y datos incontrolados más bien que se anclan en resultados de estudios rigurosos.
Incidencia:
Aunque pocos datos determinan cómo es el vulvodynia frecuente, una incidencia de el 15% se ha divulgado. La literatura describe un grupo de características comunes a las víctimas del vulvodynia: los 97% son blancos, los 55% son nulliparous (no tenían ningún embarazo) y la edad media es 36 años (gama 11-80 años). La mayoría han experimentado el malestar vulvar por años antes de buscar ayuda, y la mayoría extensa considera a médicos múltiples en su búsqueda para la relevación. Un estudio population-based reciente sugiere que el 16% de mujeres en los Estados Unidos solamente puedan experimentar dolor vulvar inexplicado crónico, o vulvodynia, durante su curso de la vida. Es caracterizado por un severo, quemarse, o un dolor afilado que ocurra en respuesta a la presión localizada al vestíbulo, con las estimaciones del predominio extendiéndose a partir de la 12% en la población en general hasta el 15% en la práctica ginecológica general (1). Muy poco se sabe sobre la historia natural del vestibulodynia y donde la magnitud de efectos del placebo que resultan de interventions del dolor se piensa para ser alta. Algunos clínicos celebran reservaciones sobre cirugía y advierten que debe ser recomendado solamente después de falla de tratamientos más conservadores; otros demandan que hay pocos datos para justificar esta declaración cautionary.
Terminología y clasificación:
Divulgan los individuos con vulvodynia a menudo a la
ayuda de la búsqueda de clínicos múltiples en una tentativa de
establecer una diagnosis para su condición y aligeramiento eficaz de
sus síntomas. Muchas mujeres experimentan dolor y el malestar
vulvar que afecta la calidad de sus vidas. Vulvodynia es
descrito por la mayoría de los pacientes como quemarse, la picadura,
la irritación, o rawness. Es una condición en la cual el
dolor es presente aunque la vulva aparece normal (con excepción
de eritema). La terminología y la clasificación más recientes
del dolor vulvar de la sociedad internacional para el estudio de la
enfermedad de Vulvovaginal define vulvodynia como "malestar
vulvar, descrito lo más a menudo posible como dolor que se quema,
ocurriendo en ausencia de resultados visibles relevantes de un
específico, clínico desorden identificable, neurológico" (2).
La clasificación del vulvodynia se basa en el sitio del
dolor, si está generalizada o localizada, y si está provocada,
unprovoked, o se mezcló. Aunque el dysesthesia vulvar del término se ha
utilizado en el pasado, ahora hay consenso para utilizar el
vulvodynia del término y
subcategorize lo como (3) localizado o generalizado.
Caracterizar el dolor:
Allodynia: una respuesta dolorosa de la piel
normal al estímulo no-nocivo.
Hiperalgia: un sentido anormalmente creciente del dolor.
Dysesthesia: una sensación desagradable, anormal
producida por los estímulos normales.
Los pacientes con vulvodynia pudieron tener tres variaciones.
Es puro o mezclado, primario o secundario, y orgánico o
idiopathic.
Etiología:
Porque la etiología del vulvodynia es desconocida, es
difícil decir si vulvodynia localizado (designado previamente
vestibulitis) y el vulvodynia generalizado es diversas
manifestaciones del mismo proceso de la enfermedad (4). En
muchos casos del vulvodynia, la etiología sigue siendo evasiva, y
no hay factor que se ha probado satisfactoriamente como causativo.
Las fuentes potenciales del daño son:
Estímulos desconocidos
Irritación de piel crónica de la aplicación de
esteroides, del podophyllin, de 5-florouracil, y de los
productos femeninos de la higiene
Estrógeno - estados deficientes (vulvodynia
atrophic)
Compresión neurológica (daño del estiramiento,
transacción del nervio, de la infección del nervio)
Daños de Neuromal (tumores, quistes)
Pendiente pélvica del piso (prolapso con estirar del
nervio pudendal a través del canal de Alcock)
Daño suave del tejido fino (la entrega vaginal,
ablación agresiva de la piel vulvar, presión del retractor,
accidente del laser del automóvil, monta daño, dolor de la
episiotomía a horcajadas)
Daños comprensiva (cirugía)
El Proceso Diagnóstico:
Una historia cuidadosa, una examinación física, y una prueba de laboratorio son toda la parte de la evaluación inicial del paciente con vulvodynia. Una historia detallada es la parte más importante de la evaluación y de la diagnosis. Además del carácter, de la calidad, y de la duración de los síntomas, preguntan el paciente si ella recuerda un factor o un uso de una medicación particular o una relación que inicia a la menstruación. Los perfiles clínicos sugieren que más que la mitad de mujeres con vulvodynia puedan sufrir de condiciones crónicas adicionales de la salud, tales como infección repetida de la levadura, de síndrome crónico de la fatiga, y de síndrome irritable del intestino.
Categorizando el nivel del dysparunia que la experiencia de los pacientes ayuda a menudo a clínicos a seguir su trayectoria la mejoría (o carecer de eso) de síntomas en un cierto plazo. El malestar de las causas del dysparunia del nivel 1 pero no previene cópula; el nivel 2 previene a veces cópula; y 3 nivelados previene totalmente cópula.
Examinación Física: Una examinación cuidadosa de los órganos genitales externos es importante en pacientes con Vulvodynia. La prueba de la esponja de algodón es útil para la evaluación del dolor (5). La prueba es realizada tocando la vulva pálido en áreas específicas con una esponja de algodón salino-humedecida y pidiendo que el paciente clasifique su grado de malestar en una escala de cero a cinco, con la sensación pálida de representación cero sin dolor y la picadura máxima de representación cinco y el dolor ardiente. Un diagrama de las ubicaciones del dolor puede ser provechoso en la determinación del dolor en un cierto plazo.
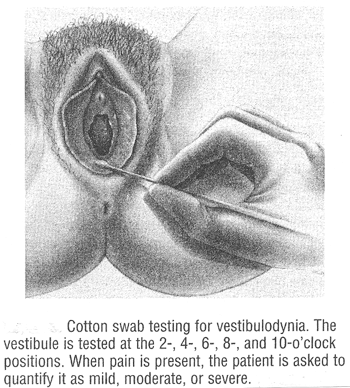
Durante la examinación interna de la vagina, del médico palpate el músculo pélvico, determinar para el dolor en las áreas del coxis, del pubis de Mons y del muslo interno, determinar para el prolapso y remontar el curso del nervio pudendal. La vagina debe ser examinada, y las pruebas, incluyendo el montaje mojado, pH vaginal, cultura fungicida, y mancha del gramo, se deben realizar según lo indicado. La cultura fungicida puede identificar pero la sensibilidad que prueba generalmente no se requiere. La prueba para la infección humana de Papillomavirus (HPV) es innecesaria. Colposcopy se realiza a veces para eliminar las condiciones tales como se hacen una biopsia el vaginitis del condiloma, los dystrophies vulvares y cualquier lesión sospechosa. Las biopsias de Vulvar se realizan generalmente con anestesia. Finalmente, una examinación neurológica es necesaria evaluar tono de la esfinge, función de la médula espinal, y Babinski, tendón profundo y los reflejos sacral.
Prueba De Laboratorio:
Las secreciones de la vagina pero también de las áreas específicas del malestar, incluyendo la vulva y el anus, se toman para eliminar cualquier infección. Los análisis de sangre se hacen para eliminar desórdenes autoinmunes y de la endocrina. Si la falla ovárica perimenopausal o prematura es una posibilidad, la sangre se debe atraer para la medición del estradiol del suero de la luteal-fase y de los niveles de la hormona foli'culo-que estimulan (FSH). Vulvodynia puede ser muy difícil de diagnosticar y de tratar.
Tratamiento:
El tratamiento se centra en la eliminación o relevar de
malestar. Si se identifica la etiología subyacente, el
tratamiento se centra en tratar la causa si es posible.
Aconsejan los pacientes usar la ropa suelta, refrenarse de
ejercitar excesivamente, y evitar las actividades que pudieron
producir la irritación perineal excesiva, incluyendo montar en
bicicleta, montar a caballo de la motocicleta, y a caballo montar.
Los prolapsos y las cicatrices se reparan quirúrgico.
Aconsejan los pacientes eliminar irritantes; las mujeres
son probables comenzar a sentirse mal antes de que comiencen a
sentirse mejor.
El cuidado general de la vulva se aconseja. Las medidas vulvares siguientes del cuidado pueden disminuir irritaciones vulvar: ropa interior 100% del algodón del desgaste (ninguna ropa interior en la noche); evitar los irritantes vulvar (perfumes, tintes, champúes, detergentes) y el douching; usar los jabones suaves para bañarse, con ningunos se aplicó a la vulva, limpiando la vulva con agua solamente; evitar el uso de los secadores de pelo en el área vulvar; acariciando al área seca después de bañarse, y aplicando un emoliente preservativo-libre (tal como aceite vegetal o petrolato llano) tópico para sujetar la humedad en la piel y para mejorar la función de la barrera; el cambiar a los cojines menstruales 100% del algodón (si los cojines regulares son irritantes); usar la lubricación adecuada para la cópula; la aplicación del gel fresco embala al área vulvar; el aclarar y la acaricia secan la vulva después del urination.
Diversas medicaciones se han intentado como tratamientos para el dolor vulvar. Éstos incluyen medicaciones tópicas, orales, y del intralesional, tan bien como bloques pudendal del nervio. Los agentes anestésicos tópicos, tales como benzocaine y lidocaína, se pueden también utilizar para disminuir o dolor vulvar embotado, pero no cambian el curso de ni eliminan la causa del dolor subyacente. Aunque los esteroides tópicos no ayudan generalmente a pacientes con vulvodynia, las inyecciones del disparador-punto de una combinación del esteroide y del bupivacaine han sido acertadas para algunos pacientes con el vulvodynia localizado (6). Los esteroides tópicos son también a veces provechosos. Los pacientes con vestibulitis vulvar pueden beneficiar de la terapia tópica del estrógeno aplicada a la abertura de la glándula dos veces un día. el Uno mismo-informe de las infecciones crónicas de la levadura y las infecciones de la zona urinaria (cada uno definida como 3 o más infecciones en el plazo de 12 meses) eran los predictors más fuertes del vulvodynia en modelos univariate y multivariate. Constante con este encontrar, casos del casi 30% creyó que su vulvodynia fue causado en parte por infecciones de la levadura (7).
Biofeedback y la terapia física también se utilizan en el tratamiento del vulvodynia localizado y generalizado. Las técnicas físicas de la terapia incluyen la movilización suave interna (vaginal y rectal) y externa del tejido fino y el lanzamiento myofascial; presión del disparador-punto; manipulación visceral, urogenital, y común; estímulo eléctrico; ejercicios terapéuticos; entrenamiento pélvico activo del piso; instrucción en revisiones dietéticas; ultrasonography terapéutico; y dilatación vaginal casera.
Cuando el dolor del vulvodynia ha estado presente por un período prolongado y una etiología exacta no puede ser identificada, los pacientes pueden ser comenzados en los antidepresivos orales del antineuralgia. Es importante explicar al paciente que los antidepresivos están utilizados para su efecto represivo sobre conclusiones de nervio cutáneos, y no para su efecto psychotropic; si no, un paciente pudo asumir que la están tratando secretamente para un desorden depresivo. El amitriptyline tricíclico del antidepresivo se ha encontrado para ser eficaz en esta aplicación. El paciente debe ser comenzado con la dosis baja del magnesio 10 diario, aumentando 10 incrementos del magnesio de cada 1 a 2 semanas, en caso de necesidad, a una dosificación diaria del máximo del magnesio 60. Los pacientes deben continuar en la dosis más alta que pueden tolerar para un mínimo de 2 a 6 meses. Cuando se obtiene la relevación, la dosis se puede graduar a la dosis mínima requerida para controlar los síntomas.
Gerencia quirúrgica: A veces como terapia del recurso pasado, la supresión quirúrgica de las glándulas vestibulares principales y de menor importancia puede ser eficaz en relevar este tipo del dolor vulvar (8). Vestibulectomy ha sido provechoso para muchos pacientes con el dolor localizado que no ha respondido a los tratamientos anteriores. Los pacientes deben ser evaluados para el vaginismus y si el presente, tratado antes de un vestibulectomy se realiza. Por otra parte, un resultado más pobre de estos tratamientos se puede predecir por dolor y eroto-eroto-phobia crecientes del pre-tratamiento - la tendencia a responder con la negativa afecta a las señales sexuales. Para quemarse vulvar generalizado insensible a los tratamientos del comportamiento y médicos anteriores, la remisión para doler a especialista puede ser (9) provechoso. Sobretodo, el reconocimiento que el dolor es verdadero - incluso cuando su causa exacta no puede ser encontrada - es esencial.
Resumen:
Vulvodynia es una condición secreta que, a un gran grado, continúa eludir la comprensión médica. En años recientes, sin embargo, el progreso se ha hecho en identificar las terapias que pueden relevar la agonía asociada a esta condición. El dolor y el malestar pueden ser devastadores a una calidad de la vida de las mujeres (10). Aunque la causa del vulvodynia sigue siendo a menudo evasiva, es sin obstrucción que la condición no es psicógena, pero algo patofisiológica ahora en origen. Vulvodynia es un desorden complejo que puede ser difícil de tratar. Es descrito por la mayoría de los pacientes como quemarse, la picadura, la irritación, o rawness. Muchas opciones del tratamiento se han utilizado, incluyendo medidas vulvar del cuidado, la medicación, el entrenamiento del biofeedback, la terapia física, modificaciones dietéticas, el asesoramiento sexual, y la cirugía. Una prueba de la esponja de algodón se utiliza para distinguir enfermedad generalizada de enfermedad localizada. Nadie tratamiento es eficaz para todos los pacientes. Un número de medidas se pueden tomar para prevenir la irritación, y varias medicaciones se pueden utilizar para tratar la condición. La resolución rápida es inusual, uniforme con terapia apropiada. Las expectativas para la mejoría necesitan ser tratadas realista con el paciente. El soporte emocional y sicológico es importante para muchos pacientes, y la terapia del sexo y el asesoramiento pueden ser beneficiosos.
References:
- Harlow BL, Stewart EG. A population-based assessment of chronic unexplained vulvar pain: have we underestimated the prevalence of vulvodynia? J Am Med Womens Assoc 2003;58:82-88
- Moyal-Barraco M, Lynch PJ. 2003 ISSVD terminology and classification of vulvodynia: a historical perspective. J Reprod Med 2004;49:772-777
- ACOG Committee Opinion. Vulvodynia. Number 345, October 2006
- Haefner HK, Collins ME, Davis GD et al. The vulvodynia guide line. J Low Genit Tract Dis 2005;9:40-51
- Haefner HK. Critique of new gynecologic surgical procedures: surgery for vulvar vestibulitis. Clin Obtet Gynecol 2000;43:689-700
- Segal D, Tifheret H, Lazer S. Submucous infiltration of betamethasone and lidocaine in the treatment of vulvar vestibulitis. Eur J Obstet Gynecol Reprod Biol 2003;107:105-106
- Bornstein J, Livnat G, Stolar Z et al. Pure versus complicated vulvar vestibulitis: a randomized trial of fluconazole treatment. Gynecol Obstet Invest 2000;50:194-197
- Goldstein AT, Klingman D, Christopher K et al. Surgical treatment of vulvar vestibulitis syndrome: outcome assessment derived from a postoperative questionnaire. J Sex Med 2006;3:923-931
- Bergeron S, Khalife S, Glazer HI et al. Surgical and behavioral treatments for vestibulodynia. Obstet Gynecol 2008;111:159-166
- Arnold LD, Bachmann GA, Rosen R et al. Vulvodynia: characteristics and associations with comorbidities and quality of life. Obstet Gynecol 2006;107:617-624
Publicado: 23 September 2009
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


