Actualización sobre Terminología colposcópica
WHEC Boletín de la práctica clínica y directrices de gestión de los proveedores de atención médica. Educación subvención concedida por la Salud de la Mujer y el Centro de Educación (WHEC).
Desde su descripción en 1925, la colposcopia ha servido como una herramienta que ha ayudado a salvar las vidas de muchas mujeres con lesiones precancerosas y el cáncer cervical. Para describir e interpretar los hallazgos colposcópicos, colposcopistas utilizar la terminología de la Federación Internacional de Patología Cervical y Colposcopia (IFCPC). El actual comité de nomenclatura se estableció en 2008 la Federación Internacional de Patología Cervical y Colposcopia Congreso Mundial en Auckland, Nueva Zelanda. El Comité examinó los últimos tres años la Federación Internacional de Patología Cervical y Colposcopia terminologías de 1975, 1990 y 2002 mediante la revisión de las publicaciones que analizan críticamente cada signo colposcópico, con el objetivo de crear una terminología basada en la evidencia (1). En Estados Unidos, el número de casos de cáncer cervical diagnosticados cada año se ha mantenido estable durante más de una década, aproximadamente 11.000, el número de muertes por cada número de años a la vuelta de 4000 (2). Estas cifras se mantienen estables a pesar del crecimiento de la población y el rápido aumento de la incidencia de pre-invasiva enfermedad desde la década de 1960, coincidiendo con el aumento del número de parejas sexuales y la edad de inicio más temprano de las relaciones sexuales en la población general. Es importante tener en cuenta que más de la mitad de las mujeres diagnosticadas con y morir a causa de cáncer cervical nunca han sido objeto de análisis citológico, o han sido examinados adecuadamente. Las mujeres mayores, mujeres socio-económicamente desfavorecidos y los inmigrantes recientes a los Estados Unidos procedentes de países en vías de desarrollo se encuentran en mayor riesgo debido a la falta de controles adecuados. Durante las últimas tres décadas, hemos llegado a comprender que los virus de los papilomas humanos (VPH) están presentes en prácticamente todos neoplasia cervical verdad, explicar la epidemiología de la enfermedad. De los más de 100 tipos de VPH de aproximadamente 40 puede implicar el tracto anogenital. Aproximadamente 15 tipos de HPV oncogénicos son considerados, lo que prácticamente todos los casos de cáncer cervical. VPH 16 representa por sí solos más del 50% de los cánceres y el VPH 18 es responsable de un 10-15% adicional (3). Identificados los factores de riesgo para el cáncer cervical, como la edad temprana en la primera relación sexual y múltiples compañeros sexuales son sustitutos de riesgo de infección por VPH. Sin embargo, la infección por VPH es muy común y el cáncer cervical no lo es. Los co-factores como el tabaquismo, la paridad elevada y respuesta inmune del huésped también juegan un papel.
El propósito de este documento es una revisión nueva colposcopia terminología y su aplicación para el diagnóstico, tratamiento e investigación. Este documento ha sido ampliado para incluir terminología de ambos cuello uterino y la vagina. Varios papilomas humanos de virus (HPV) y la neoplasia intraepitelial lesiones pueden aparecer en la vagina como una lesión primaria o en continuo con neoplasia intraepitelial cervical. Aunque una zona de transformación puede ocurrir, por ejemplo en el dietilestilbestrol (DES) pacientes expuestos, donde islas de epitelio columnar se pueden encontrar dentro del epitelio escamoso (adenosis), los tipos de transformación del cuello del útero de la zona son irrelevantes en la vagina. Como órgano representativo de las sociedades nacionales de la colposcopia y patología cervical, la IFCPC recomienda que la terminología 2011 reemplazar todas las otras terminologías y aplicarse sin demora en el diagnóstico, tratamiento e investigación.
Colposcopia: El Colposcopio e Instrumentación
Introducción
El propósito de la colposcopia es un examen del cuello uterino e inferior epitelio del tracto genital bajo ampliación, la identificación de zonas con riesgo de displasia o cancerosas, y la realización de biopsias dirigidas de áreas anormales para proporcionar un diagnóstico histológico. Dr. Hans Hinselmann realizó el examen colposcópico primer montaje de lentes en una pila de libros y colocar una lámpara ordinaria por encima de su cabeza. El colposcopio primera verdadera desarrolló un instrumento binocular fijo que estaba montada en un trípode y equipado con una fuente de luz y un espejo para dirigir la luz. Desde ese momento, una gran variedad de avances se han hecho que mejorar el funcionamiento y la capacidad de la colposcopio.
El colposcopio Moderno
Un colposcopio se define típicamente como un microscopio binocular estereoscópico campo con una longitud focal larga y potente fuente de luz. Colposcopios Vídeo y colposcopios ópticos con canal de video permiten paciente y enseñanza de los estudiantes y facilitar la captura de la imagen digital. Hoy en día, colposcopios permitir aumentos entre x2 y x40, aunque el trabajo más rutinario colposcopia puede realizarse en x10 a x15 aumentos (4). Algunos osciloscopios tienen un nivel único aumento fijo. Otros tienen una serie de par-focales lentes o una capacidad de zoom suave que permite un fácil ajuste de la amplificación a través de perilla o rotor. Bajo magnificación da una visión más amplia y una mayor profundidad de campo para la observación. Un mayor aumento puede revelar características pequeñas, como patrones anormales de los vasos sanguíneos y otros detalles más finos. A medida que aumenta el nivel de aumento, el campo de visión y los niveles de iluminación generalmente disminuyen. Oculares intercambiables con distintos niveles de ampliación están disponibles para la mayoría de colposcopios. Cambio de la ampliación de los oculares altera los niveles de aumento obtenidos por el ámbito de aplicación. Algunos oculares se pueden ajustar individualmente para compensar por la variación en la visión individual del usuario. A escala de dioptrías en el lado del ocular puede identificar estos.
Oculares se puede ajustar de una manera similar a los microscopios para ajustar la distancia interpupilar de cada colposcopista. Capuchas ocular o collares se puede ampliar, o puede ser plegada o eliminado si el colposcopista lleva gafas durante el examen. Cambio de la potencia de las lentes del objetivo también altera la ampliación y la distancia de trabajo (espacio entre la cabeza del alcance y el punto focal) de la mira telescópica. La distancia de trabajo habitual (longitud focal) de un colposcopio es de 30 cm. Cuanto más corta sea la longitud focal, más cerca de la cabeza del alcance debe ser el introito de enfoque claro, por lo que es más difícil de usar instrumentos mientras se visualiza a través de la mira telescópica. Esto también hace que sea más difícil de trabajar en la vagina con el ámbito de aplicación en su lugar. Longitudes focales más largas puede ser incómodo para colposcopistas con brazos más cortos. Macroscópicamente mover la cabeza del alcance hacia adelante o hacia atrás centra groseramente ámbitos más estándar. Esto se puede lograr por levantar y mover físicamente el alcance, el balanceo o la inclinación del ámbito de aplicación sobre una base estacionaria, rodar sobre ruedas, o de giro del brazo de soporte. La mayoría de ámbitos también tienen un mango enfoque fino que está unido a un tornillo de máquina, debajo del soporte de montaje para la cabeza colposcopio. La aplicación de presión a este identificador se puede utilizar para controlar sutilmente la alineación del ámbito de aplicación, y la torsión que produce muy gradual hacia adelante o hacia atrás los movimientos de la cabeza para un exquisito control de enfoque fino.
Un flexible brazo articulado giratorio o colposcopio sobrecarga auge tipo puede ser montado en una base estable (con o sin ruedas), la pared, o una mesa de examen. Un ámbito de columna o la palanca de montaje puede ser fácilmente movido de un lugar a otro. Un buen alcance debe ser fácilmente ajustable en ambas direcciones vertical y horizontal. Una base ponderada colposcopio o gama impide inadvertida de vuelco del alcance y el daño a la cabeza o a la óptica. La mayoría de los colposcopios están montados sobre ruedas, pero la plataforma / bases universales comunes también están disponibles. La elección del sistema de montaje depende de los requisitos del examen espacio de la habitación, la necesidad de movilidad, y la preferencia de la colposcopista. Un colposcopio tiene generalmente una fuente de luz potente, con un reóstato para ajustar el nivel de iluminación. Bombillas de repuesto debe ser fácilmente accesible, ya que puede tener que ser cambiado durante un procedimiento. Bulbos pueden ser halógeno, xenón, tungsteno o incandescente. Las lámparas halógenas producen una luz blanca fuerte y son a menudo preferidos por colposcopistas. Algunos colposcopios tienen lámparas montadas en la cabeza del alcance, mientras que otras se monten en otro lugar, y la luz se realiza mediante un cable de fibra óptica a la cabeza del colposcopio. Scopes con cables de fibra óptica se pueden utilizar más calientes bombillas más brillantes, pero los cables pueden ser dañados si dobla o se tuerce, la producción de iluminación menos en general. El colposcopio debe estar equipado con un filtro verde o azul (libre de rojo de filtro). Estos filtros eliminan la luz roja, lo que mejora vascular detalle haciendo que los vasos sanguíneos se ven oscuras. Existen numerosas opciones disponibles para muchos de los ámbitos, y los precios son a menudo sujetos a descuentos. WHEC no avala ni recomienda cualquiera de colposcopios específicos o fabricantes. Los ámbitos se justifica por períodos de tiempo.
Accesorios para Multimedia
Cuando el colposcopio fue desarrollada por primera vez, el colposcopista sería visualizar el cuello uterino y luego hacer un dibujo de hallazgos normales y anormales en la historia clínica del paciente. El sistema para hacer y etiquetar dibujos se ha vuelto más normalizado desde entonces, pero hacer un dibujo de los hallazgos colposcópicos en la historia clínica sigue siendo el estándar de cuidado para documentar el examen colposcópico. De hecho, algunos expertos médico-legales han expresado la opinión de que colpophotographs rutina puede aumentar el riesgo legal, ya que un "experto" siempre puede ser contratado que se puede encontrar algo equivocado en casi cualquier fotografía (5). Sin embargo, con el advenimiento de la mejor óptica y cámaras de carga acoplada (CCD), más opciones están disponibles para el colposcopista para la documentación y la educación. Fotográficos y de vídeo digital-impresoras pueden producir registros permanentes de la patología exacta encontrada. Recientemente, los ordenadores se han añadido al sistema para permitir que los registros médicos totalmente informatizados, con fotografías digitales y la capacidad para hacer telemedicina.
Accesorios multimedia se puede añadir a colposcopios a través de tres mecanismos principales. El método más simple de conectar un dispositivo sensible a la luz a un colposcopio es reemplazar un ocular ocular con una cámara o un dispositivo que redirige el haz de luz a una cámara o aparato de visualización otro. Lamentablemente, esto a veces elimina este canal de luz por el uso de visión estereoscópica. Otro método de adición de accesorios multimedia es tener un sistema independiente óptica suministrar un puerto separado óptica que puede tener un tubo de enseñanza, la cámara, o de vídeo CCD o una cámara fotográfica adjunta. Como el canal de luz multimedia y los canales de visualización debe tener un conjunto completamente separado de lentes y objetivos, esto aumenta el coste, y el puerto de accesorios a menudo sólo tiene un nivel de ampliación con independencia del número de niveles de ampliación de los puertos de visión. El método más popular de la adición de accesorios puertos multimedia es a través del uso de un divisor de haz. El divisor de haz divide en realidad un haz de luz en un medio y envía la imagen a dos puertos distintos, uno a un puerto de visualización y una a un puerto del accesorio. La ventaja de esta disposición es que ambos puertos presentan esencialmente la misma imagen al mismo tiempo. Esto es especialmente útil en la enseñanza con la enseñanza de los tubos o de vídeo, ya que el profesor y el alumno ver la misma imagen al mismo tiempo. También proporciona al paciente el beneficio añadido de la evaluación de la experiencia colposcopista enseñanza y de entrada durante el procedimiento.
Colpophotography
Colpophotographic sistemas son útiles para la documentación de los resultados del tratamiento o patología que pueden tener que ser seguida en serie en el tiempo. Producen registros más detallados de la patología que dibujos a mano y puede ser útil con la documentación y consulta en los hallazgos inusuales. También producen imágenes permanentes que pueden ser útiles en la educación de pacientes y personal en prácticas de colposcopia. Colpophotographs puede retrospectiva compara con los resultados de patología para perfeccionar la capacidad del colposcopista a lesiones de alto grado. Cuando se utiliza colpophotography, un puerto de la cámara permanente es deseable para que menos oportunidades imagen se pierden, mientras que encontrar o colocar la cámara en el colposcopio. La mayoría de colposcopios permitir el uso de un 35mm o cámara Polaroid. Algunos sistemas hacen uso de alta intensidad destellos estroboscópicos, que permiten velocidades de obturación más que disminuyen el problema común de borrosidad en la imagen debido al movimiento de la colposcopio o el paciente. Algunos fabricantes también tienen cámaras disponibles con sistemas de datos que registran información vital del paciente en los colpophotographs. Remoto de mano o pie interruptores de liberación del obturador son útiles en la reducción de desenfoque por movimiento involuntario durante la activación del disparador. Colpophotography digital se ha introducido. Algunos colposcopios tiene un ocular reemplazable cámara digital que se puede utilizar como una cámara digital normal o puede ser puesto en el puerto ocular de un microscopio o colposcopio. Colposcopios Otros tienen un accesorio que se ajusta a la mayoría de los divisores de haz y permite la fijación de ciertas cámaras digitales disponibles en el mercado.
Videocolposcopio
Sistemas videocolposcopio se puede utilizar para los mismos fines que colpophotography, con la ventaja añadida de debate en tiempo real de los pacientes con patología o pasantes. Co-visualización puede permitir al paciente a darse cuenta de la anatomía normalmente inaccesibles. Al permitir la visualización y la oportunidad de hacer preguntas, los pacientes pueden sentir un cierto control sobre el procedimiento, lo que disminuye la ansiedad. También proporciona un mayor nivel de satisfacción del paciente. Además, el paciente tiene el beneficio añadido de la evaluación de un colposcopista con experiencia docente y de entrada durante el procedimiento. Este tipo de sistema es especialmente útil en la enseñanza de la colposcopia, ya que el profesor y el alumno ver la misma imagen al mismo tiempo, lo que permite al profesor evaluar de forma activa y crítica de las habilidades cognitivas y táctil del alumno durante el procedimiento. Jefes de Enseñanza proporcionar capacidades de enseñanza similares pero son menos eficientes debido a que requieren la proximidad física al alcance (que puede ser incómodo para el observador, colposcopista, o el paciente), producen una menor profundidad de campo realista, y se oponen a cualquier beneficio que el paciente pueda derivar de ver el procedimiento. Debido a las limitaciones inherentes del dispositivo de acoplamiento disponibles en la actualidad de carga (CCD) cámaras, la imagen en un monitor de vídeo es casi siempre menos nítida que la imagen vista a través de los oculares. Esto es menos pronunciada con un videocolposcope integrado. Con cualquier tipo de instrumento, con un aumento ligeramente superior generalmente resuelve los problemas de resolución. Con el advenimiento reciente de pequeñas cámaras CCD (cámaras digitales) que están conectados a través de cable para placas de digitalización de vídeo, la cámara puede ahora ser montado en el ámbito de aplicación sin interferir con el examen colposcópico. La señal eléctrica poner fuera de la cámara de vídeo CCD puede ser grabada por VHS estándar o Super-VHS dispositivos de grabación, o capturado por una computadora. Las imágenes también pueden imprimirse mediante una impresora de vídeo estándar o de alta resolución. Grabadas en vídeo exámenes colposcópicos puede ser útil como un medio para la detección experto secundaria. Salida de la cámara también puede ser digitalizada y transmitida a lugares remotos para que colposcopistas distantes o rurales pueden consultar directamente o supervisados por colposcopistas expertos en los principales centros médicos a través de Internet o recursos de telemedicina (6).
Colposcopía Computarizada
Con el advenimiento de las cámaras CCD modernas pegadas a las piezas de digitalización, se hizo posible la creación de imágenes de alta resolución digitales del cuello uterino que se puede mostrar en tiempo real, o (junto con el paciente y los datos pertinentes de examen) almacenarse, imprimirse, o manipulado por un ordenador. La imagen capturada puede ser crítica y recuperadas si no óptima, a diferencia con colpophotography donde se desarrolla la fotografía en una fecha posterior. Áreas de interés puede ser ampliado, mejorado o de medida. Las imágenes también pueden ser almacenados y recuperados para su comparación en las visitas futuras o para la consulta con colpscopists expertos. A medida que la medicina hacia una mayor informatización de las historias clínicas, la colposcopía computarizada permite una fácil integración en las historias clínicas electrónicas. Tratamiento informático digital de imagen también puede facilitar un método más cuantitativo para el seguimiento de las lesiones displásicas en el tiempo. Se están realizando estudios en el ordenador con ayuda de la colposcopia, que puede ayudar a mejorar la formación y la exactitud de la impresión colposcópica (7). Muchos de los sistemas informatizados de colposcopia fueron originalmente sistemas independientes realizados por colposcopia, pero los sistemas integrados han sido desarrollados.
Instrumentos
Visualización del cuello del útero es uno de los componentes técnicos más críticos del procedimiento de colposcopia. Numerosos espéculos vaginales están disponibles para este propósito. Espéculo A Grave medio es adecuado para la mayoría de las mujeres. Pederson espéculos tienen hojas estrechas para su uso en las vírgenes (raro en colposcopia) y las mujeres con un diámetro vaginal estrecha. A Grave espéculo de metal grande se puede requerir para las mujeres obesas, mujeres embarazadas y mujeres con la laxitud de la pared vaginal. Las mujeres con una vagina extremadamente largo puede requerir el uso de una Tumba de largo o espéculo Pederson. La fuente de luz desde el colposcopio puede ser utilizado para inserción del espéculo vaginal. Iluminado internamente espéculos de plástico también puede ser usada pero tienden a tener más delgadas cuchillas que espéculos graves estándar. Si el paciente tiene paredes vaginales extremadamente laxas, laterales vaginales retractores de pared lateral puede ser útil. El uso de estos instrumentos requiere un grado de habilidad, ya que si la alineación perpendicular adecuada con el espéculo vaginal no se mantiene, pellizcos vaginal severa. Alternativamente, un condón, un drenaje de Penrose, una vaina ultrasonido látex sonda vaginal con el fin, hasta que el dedo medio de corte o el pulgar de un guante de látex con el fin eliminado se puede colocar sobre las hojas del espéculo para sujetar suavemente las paredes laterales de nuevo y permitir una mejor visualización del cuello uterino y fondo de saco vaginal. El propósito de la pinza de biopsia colposcópica consiste en tomar una muestra de tejido limitado pero suficiente de tejido del tracto genital inferior. Muchos tipos de pinzas de biopsia se han desarrollado. Los cuatro tipos más comunes de fórceps que se utilizan en los Estados Unidos son el Tischler, Baby Tischler, Eppendorfer, y Kevorkian pinza de biopsia. WHEC no avala ni recomienda marcas específicas, pinzas u otros instrumentos específicos de muestreo.
Para obtener una colposcopia satisfactoria, la visualización de toda la unión escamo-columnar (SCJ) es necesario. Cuando la SCJ o parte de una lesión pasa a un segundo conducto cervical, la colposcopia puede ser necesario aplicar presión cerca del orificio con un aplicador con punta de algodón con el fin de abrir el canal. Si esto no es adecuado para la visualización, un espéculo endocervical puede ser necesario. Kogan espéculo endocervical: Láminas por lo general vienen en 2 mm, 4 mm o 6 mm de tamaño. Las cuchillas se pueden insertar en el orificio cervical y suavemente abre para permitir una mejor visualización. Las hojas del espéculo endocervical se inserta en el canal para retraer suavemente tejido para la visualización adecuada. Este procedimiento generalmente no es doloroso a menos que el sistema operativo esté en tensión. Varios de estos instrumentos deben estar disponibles, puesto que un tamaño debería ser seleccionado para cada paciente que es lo suficientemente grande para permitir la visualización, pero no tan grande que se extiende el sistema operativo. Espéculos endocervicales vienen en varios tamaños, desde 2 mm para estenótica os a 6 mm para grandes multíparas os. Algunos colposcopistas quitar los tornillos de apriete manual o cierre de cremallera en los espéculos endocervicales para permitir un control más dinámica y precisa del instrumento. Visualización de la unión escamoso-cilíndrica que antes era utilizado para triage mujeres con neoplasia intraepitelial cervical (CIN) para ablativo (láser, crioterapia) o (Large Loop escisión de la zona de transformación [LLETZ], cono frío) excisional tratamiento (8). Mientras visualización insatisfactoria de la SCJ aún mandatos terapia escisión, las mujeres con un SCJ profunda pero visible también pueden necesitar terapia de escisión, cuando los tratamientos disponibles ablación no puede llegar lejos en el canal endocervical.
Agentes Químicos
Varias soluciones se utilizan durante el examen colposcópico. La solución salina normal se utiliza como una solución de humectación y limpieza durante la colposcopia. No altera el epitelio cervical. Por lo general se obtiene en botellas de valores estándar de los proveedores o de las farmacias. Ácido acético (3% -5%) se utiliza como una solución de contraste para mejorar la detección de la neoplasia cervical durante el examen colposcópico. Se puede obtener de un supermercado como vinagre blanco o de una fuente de suministros médicos. Puede ser ligeramente diluido a una solución de 3% en un intento de disminuir la sensación de escozor al paciente, pero esto también disminuye su tiempo de acción en el cuello uterino. La mayoría de colposcopistas utilizar sin diluir soluciones al 5%. Solución acuosa de Lugol es una solución de contraste a base de yodo que se utiliza principalmente cuando se examina la vagina, pero también puede ser utilizado en la colposcopia cervical. Solución de Lugol es menos irritante y tan eficaz cuando se diluye a un medio de resistencia mediante la adición de una cantidad equivalente de agua del grifo o solución salina. Los pacientes siempre deben ser preguntado por una posible alergia al yodo antes de la aplicación de la solución de Lugol. La solución de Monsel (subsulfato férrico) es el agente hemostático más común usado después del tracto genital inferior biopsia o escisión. Se desempeña mejor cuando tiene una consistencia espesa, pasta de dientes. Se puede comprar de esta manera o producido permitiendo que la solución madre para sentarse expuesta al aire en un pequeño recipiente abierto. Esto permite la evaporación y espesamiento del agente, un proceso que puede ser mejorada mediante la colocación del contenedor abierto en un lugar cálido, como por ejemplo en la parte superior de un refrigerador. La textura de la pasta resultante se puede mantener al mantener la pasta en un recipiente cerrado y mediante la adición de pequeñas cantidades de solución de Monsel cuando la pasta se vuelve excesivamente gruesa. Aplicación de palos de nitrato de plata y gelatina de espuma / polvo son métodos menos utilizados de la hemostasia.
2011 Terminología colposcópico del cuello uterino
El examen colposcópico deben ser evaluados por tres variables:
- Adecuada o inadecuada, con la razón dada;
- Unión escamoso-cilíndrica (UEC) visibilidad;
- Transformación tipo de zona
Evaluación general
Los términos populares "colposcopia satisfactoria" y "colposcopia insatisfactoria" han sido sustituidos. "Adecuado o inadecuado para la razón": este debe ser el discurso de apertura de cada examen colposcópico. El examen puede ser inadecuada debido a que el cuello uterino está oscurecida por la inflamación, sangrado o formación de cicatrices.
Escamocolumnar visibilidad unión: la unión escamo-columnar puede ser completamente visible cuando 360 ° de la unión escamo-columnar se ve y parcialmente visible cuando la mayor parte de la unión escamo-columnar es visible, pero una parte del mismo se encuentra dentro del canal endocervical o cuando una lesión cubre la unión escamo-columnar con su borde interno en el canal endocervical. La unión escamo-columnar puede no ser visible cuando todos o la mayor parte de la unión escamo-columnar no puede verse porque está en el canal endocervical. Puede ser descrito como "completamente visible", "parcialmente visible", o "no visible". La razón por la que la visibilidad y el sitio de la unión escamo-columnar son tan importantes es que se determina la capacidad de hacer un examen satisfactorio y, cuando está indicado el tratamiento, el grado y el tipo de escisión. Los términos "adecuación" y "escamocolumnar visibilidad unión" no son mutuamente excluyentes. Por ejemplo, la unión escamo-columnar puede ser "parcialmente visible" porque una porción de su margen interior se encuentra elevada en el canal endocervical, mientras que la prueba todavía es "adecuada" porque el propio cuello uterino no está oscurecida por la sangre o la inflamación.
El tercer parámetro implica asignar un tipo de zona de transformación (9) . Se superpone en cierta medida, pero no completamente, con la visibilidad de la unión escamo-columnar. La zona de transformación y la unión escamo-columnar no son la misma cosa: la unión escamo-columnar es el "interior" margen de la zona de transformación. Ambos tipos 1 y 2 de la zona de transformación son "completamente visible", pero la diferenciación entre los dos puede ser importante, sobre todo para planificar el tratamiento.
Terminología Actualización colposcópico del cuello uterino
http://www.ifcpc.org/documents/nomenclature7-11.pdf| Section | Pattern |
| General assessment | Adequate or inadequate for the reason (e.g. cervix obscured by inflammation, bleeding, scar); Squamo-columnar junction visibility: completely visible, partially visible, not visible; Transformation zone types 1, 2, 3 |
| Normal colposcopic findings | Original squamous epithelium: mature, atrophic; Columnar epithelium; ectopy / ectropion; Metaplastic squamous epithelium; nabothian cysts; crypt (gland) openings; Deciduosis in pregnancy |
| Abnormal colposcopic findings | General principles; Location of the lesion: inside or outside the transformation zone; location of the lesion by clock position; Size of lesion: number of cervical quadrants the lesion covers; Size of lesion as percentage of cervix; Grade 1 (minor): Fine mosaic; fine punctation; thin acetowhite epithelium; irregular, geographic border; Grade 2 (major): sharp border; inner border sign; ridge sign; dense acetowhite epithelium; coarse mosaic; coarse punctation; rapid appearance of acetowhitening; cuffed crypt (gland) openings; Non-specific: leukoplakia (keratosis, hyperkeratosis), erosion; Lugols staining (Schillers test): stained or non-stained |
| Suspicious for invasion | Atypical vessels; Additional signs: fragile vessels, irregular surface, exophytic lesion, necrosis, ulceration (necrotic), tumor or gross neoplasm |
| Miscellaneous findings | Congenital transformation zone, condyloma, polyp (ectocervical or endocervical), inflammation, stenosis, congenital anomaly, post-treatment consequence, endometriosis |
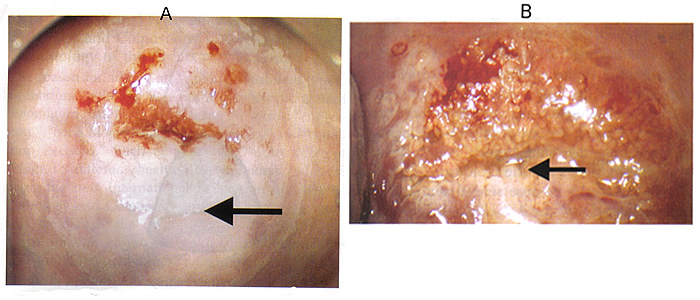
La figura. 1 Los hallazgos anormales colposcópicos, la ubicación de la lesión dentro o fuera de la zona de transformación. A: Señal de frontera interior. La flecha señala la clara demarcación entre las zonas acetoblancas delgadas y densas que existe dentro de la misma lesión. B: Muestra Ridge. La flecha apunta a la protuberancia opaco que está presente en el área de un epitelio blanco dentro de la zona de transformación.
Resultados colposcópicos anormales
Ubicación de la lesión es relativa a la original unión escamo-columnar. "Inside" ubicación significa medial a la original unión escamoso-cilíndrica (hacia el orificio cervical) y viceversa. El borde de una lesión es un borde afilado que es una regla de una lesión cervical acetoblanca. Otras definiciones borde son margen de plumas o geográficos, por lo general asociada a una lesión de bajo grado, y rodó peeling bordes que pueden estar asociados con una lesión de alto grado (1). El signo frontera interior es una clara demarcación entre las zonas acetoblancas delgadas y densas dentro de la misma lesión (como se muestra arriba). La señal de cresta (13) es una protuberancia opaco en la zona de un epitelio blanco dentro de la zona de transformación (como se muestra más arriba).
En el "hallazgo colposcópico anormal", la localización de la lesión a ya sea dentro o fuera de la zona de transformación se ha añadido en la terminología. Una lesión dentro de la zona de transformación, en contraposición a uno exterior, se ha demostrado que es un predictor independiente de una lesión de alto grado o carcinoma (10). El tamaño de la lesión cervical se ha encontrado que tienen un valor predictivo de un alto grado histológico (11). Por lo tanto, varios factores determinantes de tamaño, así como de la ubicación de las lesiones cervicales se incluyen en esta última terminología: el número de cuadrantes cervicales las lesiones cubiertas, tamaño de la lesión como un porcentaje del cuello uterino, y la ubicación de la lesión por la posición de reloj ( s). Los tres parámetros se incorporan en la terminología porque los parámetros de tamaño y la ubicación no se superponen, por ejemplo, una lesión puede ocupar tres cuadrantes pero estar compuesto de una fina capa de epitelio anormal que ocupa sólo el 5% del cuello del útero. Puede extenderse por la mañana a las 2 en punto 8 posiciones.
La introducción de las dos nuevas señales, "signo frontera interior" y "signo cresta" al grado 2 (lesiones graves) sección es el resultado de su validez significativa como marcadores de alto grado de neoplasia cervical intraepitelial (12),(13). Borde agudo también se ha asociado con una lesión más grave. El término leucoplasia o queratosis se considera una lesión importante en la terminología porque leucoplasia o queratosis ha demostrado tener un 25% de valor predictivo independiente de contener neoplasia de alto grado o invasivo (14). No específica categoría puede representar un tumor benigno o una lesión intraepitelial severa. Traslado de la prueba de tinción de Lugol (prueba de Schiller) desde el "grado menor" categoría a la "no específica" categoría de lo "anormal hallazgos colposcópicos" sección se debe a que varios estudios tales como los relacionados con el Estudio de Triage ASCUS-LSIL mostró pobre fiabilidad de la tinción de Lugol (15),(16). Un pólipo cervical es un hallazgo frecuente y está en las "conclusiones diversas", como su origen como exocervical o endocervical.
Varios hallazgos: Post-tratamiento efecto puede o no ser una característica adversa, por ejemplo, estenosis, la deformación o distorsión, engrosamiento de la cicatrización, o aumento de la fragilidad de la mucosa, endometriosis cervical.
Terminología colposcópica Actualización de la vagina
| Section | Pattern |
| General assessment | Adequate or inadequate for the reason (e.g. inflammation, bleeding, scar) transformation zone |
| Normal colposcopic findings | Squamous epithelium: mature or atrophic |
| Abnormal colposcopic findings | General principles: Upper third or lower two-thirds Anterior, posterior, or lateral (right or left) Grade 1 (minor): Thin acetowhite epithelium, fine punctation fine mosaic; Grade 2 (major): Dense acetowhite epithelium, coarse punctation coarse mosaic; Suspicious for invasion: Atypical vessels; Additional signs: fragile vessels, irregular surface, exophytic lesion, necrosis ulceration (necrotic), tumor or gross neoplasm; Columnar epithelium (adenosis) Lesion staining by Lugols solution (Schillers test): stained or non-stained, leukoplakia |
| Miscellaneous findings | Erosion (traumatic), condyloma, polyp, cyst, endometriosis, inflammation, vaginal stenosis, congenital transformation zone. |
Terminología Actualización colposcópico del cuello uterino - Addendum
La razón por la adición de un "tipo de escisión de tratamiento" addendum es evitar el uso de términos: "conización", "biopsia de cono", "escisión con asa grande", y "escisión con asa pequeña". Cada uno de ellos puede significar diferentes cosas para diferentes proveedores de salud, mientras que el uso de los nuevos tipos de tratamiento IFCPC escisión estandarizará las descripciones de la zona de transformación. La escisión de cada uno de los tipos de la zona de transformación está asociada con una técnica diferente, así como el riesgo de alterar la escisión incompleta y la morbilidad posterior. El fundamento para la inclusión de las dimensiones de la probeta extirpados en la terminología 2011 IFCPC es similar. Varios estudios han demostrado que el tamaño de la muestra extirpada del cuello uterino tiene implicaciones sobre el resultado del embarazo futuro. Por lo tanto, existe una necesidad de estandarizar la descripción de las dimensiones de la probeta extirpados (17). Hay una falta de consenso en la literatura publicada sobre los términos "longitud", "profundidad" y "altura" de la muestra. En algunas publicaciones "longitud": la distancia desde el margen exocervical al margen endocervical. En otros artículos este parámetro se denomina "profundidad" o incluso de "altura". Para aclarar esto, la terminología propuesta aconseja abandonar el término "profundidad" y "altura" y en su lugar propone los términos "longitud" y "grueso" (17). Cuando múltiples muestras de escisión se obtienen, como es el caso de un endocervical top- espécimen sombrero, cada muestra se mide por separado.
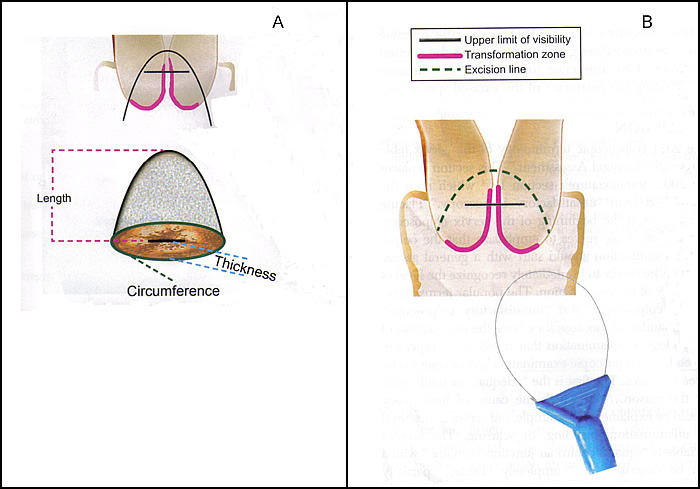
La figura. 2 colposcópico del cuello uterino terminología - Adición: tipos de escisión de tratamiento. A: La línea de dibujo de la excisión amplia de la muestra de la zona de transformación después de la eliminación, con dimensiones utilizadas para designar espesor, longitud, y circunferencia. B: Tipo 3 escisión. La resección de una zona de tipo de transformación 3. Se incluye una cantidad más larga y más grande de tejido de tipo 1 o de tipo 2 escisiones y una cantidad significativa de epitelio endocervical.
Terminología Actualización colposcópico del cuello uterino - Addendum
| Section | Pattern |
| Excision treatment types | Excision type 1, 2, 3 |
| Excision specimen dimensions | Length the distance from the distal or external margin to the proximal or internal margin; Thickness the distance from the stromal margin to the surface of the excised specimen; Circumference (optional) the perimeter of the excised specimen |
Tipos de escisión de tratamiento
Los tipos de escisión que corresponden a la zona de transformación del tipo de clasificación se describen tres tipos, que se clasifican según el sitio, tamaño y visibilidad de la zona de transformación. La propia escisión se puede llevar a cabo mediante cualquiera de los métodos aceptados: excisión amplia de la zona de transformación (LLETZ), que es idéntico al procedimiento de escisión electroquirúrgica con asa, por aguja escisión de la zona de transformación, por escisión alambre recto de la zona de transformación , o por conización con bisturí frío.
Escriba una escisión: Es una reseca completamente exocervical o tipo 1 zona de transformación.
Tipo 2 escisión: Se reseca tipo 2 zona de transformación. Se resecar una pequeña cantidad de epitelio endocervical que es visible con un colposcopio.
Tipo 3 escisión: Es un tipo 3 reseca zona de transformación. Se resecar una cantidad más largo y más grande de tejido de tipo 1 o de tipo 2 escisiones y se incluirá una cantidad significativa de epitelio endocervical. También puede ser utilizado para tratar la enfermedad glandular o enfermedad microinvasor o mujeres que han recibido tratamiento previo.
Resumen
La Federación Internacional de Patología Cervical y Colposcopia recomienda que la terminología 2011 sustituir a todos los demás y aplicarse para el diagnóstico, tratamiento e investigación. Los términos populares "colposcopia satisfactoria" y "colposcopia insatisfactoria" han sido sustituidos. El examen colposcópico deben ser evaluados por tres variables: 1) adecuados o inadecuados, con la razón dada, 2) escamocolumnar visibilidad unión, 3) tipo de zona de transformación. Otras adiciones fueron la localización de la lesión a ya sea dentro o fuera de la zona de transformación y factores determinantes del tamaño así como la localización de las lesiones cervicales. Dos nuevos signos se incluyen en la terminología - el "signo frontera interior" y "signo cresta". Las definiciones siguientes se han agregado: Zona congénita de transformación, pólipo (exocervical o endocervical), estenosis, anomalía congénita, y las consecuencias post-tratamiento. Además, la terminología incluye la normalización de escisión cervicales tipos de tratamiento y cervicales dimensiones de la probeta de escisión.
Lecturas recomendadas
International Federation of Cervical Pathology and Colposcopy (IFCPC)
2011 Colposcopic Terminology
www.ifcpc.orgFinanciamiento
La serie sobre la prevención del cáncer de cuello uterino fue financiado por WHEC Iniciativas para la Salud Global. Este programa se lleva a cabo con los socios de la Salud de la Mujer y el Centro de Educación (WHEC) para eliminar / reducir el cáncer cervical en todo el mundo. Póngase en contacto con nosotros si desea contribuir y / o unirse a los esfuerzos.
Referencias
- Hammes LS, Naud P, Passos EP, et al. Value of the International Federation for Cervical Pathology and Colposcopy (IFCPC) Terminology in predicting cervical disease. J Low Genit Tract Dis 2007;11:158-165
- Castle PE, Wacholder S, Sherman ME, et al. Absolute risk of a subsequent abnormal pap among oncogenic human papillomavirus DNA-positive, cytologically negative women. Cancer 2002;95(10):2145-51
- Schiffman M, Wheeler CM, Castle PE. Atypical Squamous Cells of Undetermined Significance/Low-Grade Squamous Intraepithelial Lesion Triage Study Group. Human papillomavirus DNA remains detectable longer than related cervical cytologic abnormalities. J Infect Dis 2002; 186(8): 1169-72
- Modern Colposcopy Textbook and Atlas, Second Edition. American Society for Colposcopy and Cervical Pathology. Kendall-Hunt Publishing Co., Dubuque, 2004. Chapter 6
- Colposcopy - Cervical Pathology: Textbook and Atlas 3rd edition. Burghardt E, Pickel H, Girardi F. Theime New York 1998
- Etherington IJ, Dunn J, Shafi MI, et al. Video colpography: A new technique for secondary cervical screening. Br J Obstet Gynaecol 1997; 104(2):150-3
- Cristoforoni PM, Geraldo D, Perino A, et al. Computerized colposcopy: Results of a pilot study and analysis of its clinical relevance. Obstet Gynecol 1995; 85:1011-6
- Cox JT. ASCCP practice guidelines: Endocervical curettage. J Lower Genital Tract Disease 1997; 1:251-6
- Bowring J, Strander B, Young M, et al. The Swede score: evaluation of a scoring system designed to improve the predictive value of colposcopy. J Low Gen Tract Dis 2010;14:301-305
- Massad LS, Jeronimo J, Katki HA, Schiffman M. National Institutes of Health/American Society for Colposcopy and Cervical Pathology (NIN/ASCCP) Research Group. The accuracy of colposcopic grading for detection of high grade cervical intraepithelial neoplasia. J Low Genit Tract Dis 2009;13:137-144
- Shaw E, Sellors J, Kaxzorowski J. Prospective evaluation of colposcopic features in prediction CIN: degree of acetowhite change most important. J Low Genit Tract Dis 2003;7:6-10
- Sheungraber C, Glutig K, Fechtel B, et al. Inner border - a specific and significant colposcopic sign for moderate or severe dysplasia (cervical intraepithelial neoplasia 2 or 3). J Low Genit Tract Dis 2009;13:1-4
- Scheungraber C, Koenig U, Fechtel B, et al. The colposcopic feature ridge sign is associated with the presence of cervical intraepithelial neoplasia 2/3 and human papillomas virus 16 in young women. J Low Genit Tract Dis 2009;13:13-16
- Seidl D. Reflections on the international colposcopic nomenclature. Geburtshilfe und Frauenheilkunde 2005;65:1028-1030
- Ferris DG, Litaker MS; ALTS Group. Prediction of cervical histologic results using an abbreviated Reid Colposcopic Index during ALTS. Am J Obstet Gynecol 2006;194:704-710
- El-Shalakany AH, Saeed MM, Abdel-Aal MR, et al. Direct visual inspection of the cervix with Lugol's iodine for the detection of premalignant lesions. J Low Genit Tract Dis 2008;12:193-198
- Bornstein J, Bentley J, Bösze P, et al. 2011 colposcopic terminology of the International Federation for Cervical Pathology and Colposcopy. Obstet Gynecol 2012;120:166-172
Publicado: 19 September 2012
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


