Patogenesia del adenocarcinoma cervical
Boletín de la práctica de WHEC y pautas clínicas de la gerencia para los abastecedores del healthcare. La concesión educativa proporcionó por Health de Women's y el centro de la educación (WHEC).
La investigación cervical regular ha tenido un impacto significativo en la incidencia y la mortalidad asociadas al cáncer cervical. La meta de defender en los E.E.U.U. es identificar lesiones precancerosas así que pueden ser quitadas antes de la progresión del cáncer invasor. El uso combinado de la citología y de la sensibilidad de prueba de los aumentos de la DNA de HPV pero disminuye la especificidad (1). En marcha de 2003, la administración del alimento de los E.E.U.U. y de la droga aprobó la prueba híbrida de la DNA de la captura 2 HPV (HC2) para el uso en la investigación cervical primaria de las mujeres envejecidas 30 años y arriba cuando estaba utilizada conjuntamente con la citología cervical. Por lo tanto, la combinación de la prueba de HPV y la citología cervical proporcionan no solamente el mayor reaseguro que el pre-ca'ncer y el cáncer cervicales no se han faltado, pero también predicen el nivel del riesgo para el futuro, que no es investigación directa obtenible con la citología sola.
El propósito de este documento es repasar métodos citológicos de la investigación, de prueba de la DNA y las características patológicas de las anormalidades glandulares de las células. Las pautas del consenso están disponibles para la gerencia de mujeres con anormalidades citológicas cervicales y precursores cervicales del cáncer. Estas pautas evidencia-basadas fueron desarrolladas en 2001 por una conferencia experta del consenso patrocinada por la sociedad americana para Colposcopy y la patología cervical. Las vacunas se están desarrollando actualmente para reducir susceptibilidad a la infección de HPV y a la infección persistente. La aceptación extensa de estas vacunas debe reducir perceptiblemente la incidencia de la enfermedad HPV-asociada, de tal modo aliviando una fracción significativa de la morbosidad asociada a infecciones de HPV.
Pautas para la citología cervical:
La sociedad americana del cáncer (ACS) y la universidad americana de los obstétricos y de los ginecólogos (ACOG) endosan la prueba de Pap convencional o la preparación li'quido-basada (LBP) para la investigación citológica. El ACOG recomienda las prácticas siguientes de optimizar la citología cervical (2): las células se deben cerco antes de la examinación de dos manos, y el cuidado se debe tomar para evitar de contaminar la muestra con el lubricante. Si se van las muestras cervicales a cerco para probar para las enfermedades sexual transmitidas (STDs), la colección de la célula para la citología cervical se debe emprender primero. Idealmente, la porción entera de la cerviz debe ser visible cuando se obtiene la muestra. El limpiar rutinario de la descarga de la cerviz puede dar lugar a muestras citológicas de la celularidad escasa. En un esfuerzo de reducir el artefacto de sequía del aire, el espécimen se debe transferir y fijar lo más rápidamente posible. Un espécimen ' satisfactorio ' para el análisis citológico ha sido definido por el taller 2001, un taller de Bethesda del consenso convocado por el instituto nacional del cáncer y co-patrocinado por 44 sociedades profesionales (3). Debe haber por lo menos 8.000-12.000 células squamous bien-visualizadas para los borrones de transferencia convencionales y 5.000 células squamous para las preparaciones li'quido-basadas. Debe haber por lo menos 10 bien-preservo' las células metaplastic endocervical o squamous. Un espécimen se considera ' obscurecido en parte ' cuando 50-75% de células epiteliales no puede ser visualizado; los especímenes con más el de 75% de células epiteliales obscurecidas son ' insatisfactorios '.
Las anormalidades glandulares de la célula menos severas que adenocarcinoma se pueden clasificar en las categorías siguientes: células glandulares anormales células endocervical, endometrial, o glandulares (de AGC), especificadas no de otra manera; células glandulares anormales (AGC) y adenocarcinoma endocervical in situ (AIS). Las células epiteliales anormales del término ' se pueden utilizar para los casos donde un squamous contra un origen glandular no se puede determinar (4). Una categoría intermedia ' células endocervical anormales, favorece neoplástico ' y las ' células glandulares anormales de la significación indeterminada, probablemente neoplásticas ' se aplican a los casos que demuestran algunas características sugestivas de, pero no suficientes alcanzar una interpretación, adenocarcinoma de in situ (AIS).
Células Glandulares:
Esta sección incluye las células endometrial benignas, las células glandulares anormales de la significación minada (AGUS) derivada de las células endocervical o endometrial, y los adenocarcinomas (que originan en el endocervix, el endometrio, o el área extrauterina). "el epitelio glandular" o acolumnado de la cerviz es cephalad localizado a la ensambladura squamo-acolumnada. Cubre una cantidad variable del ectocervix y alinea el canal endocervical. Se abarca de una sola capa de células de mucin-secrecio'n. El epitelio se lanza en los dobleces y los invaginations longitudinales que hacen para arriba las glándulas endocervical supuestas (no son glándulas verdaderas). Estas criptas y canales infolding hacen la detección cytologic y colposcopic de neoplasia menos confiable y más problemática. La arquitectura compleja de las glándulas endocervical da a epitelio acolumnado un aspecto papilar a través del colposcope y un aspecto granoso sobre la inspección visual gruesa. La capa unicelular permite que la coloración del vasculature subyacente sea considerada más fácilmente. Por lo tanto, el epitelio acolumnado aparece más rojo en comparación con el epitelio squamous más opaco.
Citología del epitelio glandular: El epitelio glandular de la zona genital femenina incluye la guarnición del endocervix, del endometrio, y del tubo de falopio. El borrón de transferencia del Pap no es casi como bueno una prueba de investigación para las lesiones glandulares pues está para las lesiones squamous. Las células de Endocervical son altas y acolumnadas, y pueden ser secretoras o ciliated. Las células de Endocervical se pueden considerar solo o en tiras u hojas. Vea los cuadros abajo:
Las células de Endometrial pueden también formar los racimos tridimensionales de células glandulares, sin el tejido conectador central. Las células son pequeñas y apretadas, y los núcleos se degeneran generalmente y carcinoma hyperchromatic del imitador de la lata in situ. Un problema diario común en diagnosis del borrón de transferencia del Pap está distinguiendo las células endometrial de las células endocervical. Esto puede ser importante, puesto que el vertimiento de células endometrial es anormal por la mitad segundo del ciclo menstrual (especialmente más allá de 40 años de la edad) o en caulquier momento en mujeres postmenopausal. El vertimiento anormal de células endometrial lleva con él un riesgo creciente de la hiperplasia o del neoplasia endometrial. Vea el cuadro abajo:
Células benignas de Endometrial - las células endometrial del hacia fuera-de-ciclo benigno se excluyen del sistema de Bethesda, mientras que ésos de mujeres postmenopausal no en las hormonas exógenas deben ser explicados. Las células de Endometrial pueden ser presente cuando son desalojadas del segmento uterino más bajo por cepillar endocervical. También pueden ser vistas debido a los polyps o hiperplasia benignos. De vez en cuando, sin embargo, son vertiente secundaria a la hormona produciendo los neoplasmas de los tubos u ovarios.
Las células glandulares anormales de la significación indeterminada (AGUS) - la definición de AGUS según el sistema de Bethesda, son células que demuestran la diferenciación endometrial o endocervical que exhibe el atypia nuclear que excede cambios reactivos o reparativos obvios pero carecen características inequívocas del adenocarcinoma invasor. La diagnosis debe ser calificada si es posible indicar si las células están pensadas para estar de origen endocervical o endometrial. Las células endocervical anormales pueden ser subclasificadas más lejos según si un proceso reactivo o neoplástico está favorecido. Los criterios para separar las células endometrial anormales no son haber definido bien y por lo tanto esta categoría no es (5) subdividido adicional.
Células anormales de Endometrial - las fronteras citoplásmicas son enfermedad definida, y puede haber vacuolas. Los cambios nucleares incluyen la ampliación, el hyperchromasia, y el micronucleoli.
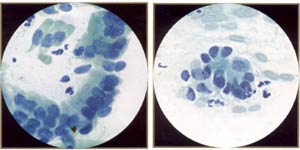 | |
AGUS (células endocervical anormales). Estas células endocervical son algo hyperchromatic, apretado, y estratificado, las características que pueden sugerir neoplasia glandular endocervical. Sin embargo, estas células representan la metaplasia robal. Observe alrededor, más bien que alargado, los núcleos y suave, más bien que grueso, chromatin. También la nota ciliated las células. | AGUS (células endocervical anormales). Estas células endocervical están formando una estructura microacinar, una característica que pueda sugerir neoplasia glandular endocervical. Sin embargo, estas células también representan la metaplasia tubal, con los núcleos suaves, redondos. |
Células Glandulares Anormales - Cytomorphology Comparativo:
| Características Distintivas | Reactivo | LSIL | HSIL | Adenocarcinoma |
|---|---|---|---|---|
| Estructura | Monolayered | Apretado | Llenado | De varias capas |
| Citoplasma | Definido | +/- | +/- | +/- |
| Núcleos: 1. Contorno 2. Chromatin | Liso Muy bien | Liso Smudgy | Irregular Grueso | Irregular Agrupado |
| Nucleolos | Macro | +/- | Micro/Macro |
Adenocarcinoma cervical in situ (AIS):
La relación entre el AIS y pocos grados de neoplasia glandular cervical es más polémica. Está convenciendo evidencia de que el AIS sea una lesión del precursor. La edad media de la diagnosis del AIS es 15 años más joven que ésa para el adenocarcinoma invasor. El AIS coexiste con frecuencia con el adenocarcinoma invasor en especímenes histologic. El sistema de Bethesda incluye una categoría para las células glandulares anormales de la significación indeterminada (AGUS). Los pacientes con informes del borrón de transferencia de AGUS tienen un riesgo del 30% a del 50% del tener enfermedad cervical de alto grado. La lesión subyacente es CIN de alto grado, que ocurre en el hasta 25% de los pacientes, AIS, adenocarcinoma cervical, y enfermedad endometrial, incluyendo hiperplasia y carcinoma, ocurre lo más con frecuencia posible el hasta 20% de pacientes (6). El atypia de Cytologic (manifestado por hyperchromasia y pleomorphism nucleares) y las figuras mitotic crecientes son las dos características que identifican más importantes. La presencia de cuerpos apoptotic numerosos es otra pista de diagnóstico. Los mucins secretados por las glándulas malas ines situ pueden ser similares a los de la mucosa endocervical normal o pueden asemejarse al patrón de las células intestinales del cubilete. La mayoría de las lesiones son positivas para CEA, menos que a medias queratina, y un décimo para el componente secretor, esas figuras que son más bajas que para los tumores invasores. Una diagnosis diferenciada importante del adenocarcinoma cervical in situ está con la hiperplasia tubal o tubal-endometrial, complicado adicional por el hecho de que un tipo tubal de adenocarcinoma endocervical in situ se ha descrito.
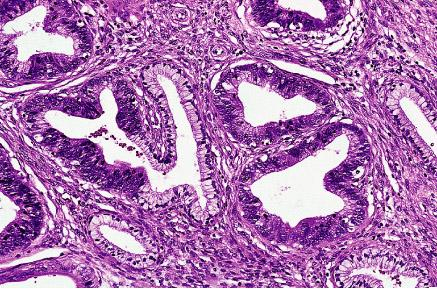
Adenocarcinoma in situ con la preservación parcial de
glándulas endocervical
Adenocarcinoma:
Adenocarcinoma cervical de Microinvasive: Se ha definido en las líneas similares a ésas convenidas en previamente para el carcinoma squamous microinvasive de la célula (7). Los términos tales como "primero tiempo" y "invasor temprano" también se han utilizado. El criterio generalmente usado para su reconocimiento es la presencia en un en-situ-in-situ-adenocarcinoma, de un foco de la invasión stromal que no excede 5 milímetros en profundidad. El tratamiento es dependiente sobre la extensión horizontal y si la invasión vascular está presente o ausente.
Variantes morfológicas del adenocarcinoma cervical
Adenocarcinoma de Endometrioid: Se asemeja de cerca a sus contrapartes endometrial y
ováricas. Puede ser haber distinguido extremadamente bien, y
puede ser visto en la asociación con un carcinoma síncrono o
metachronous del endometrioid del ovario. La incidencia de
este tipo del tumor se parece estar en la subida. La diagnosis
diferenciada incluye el adenocarcinoma del endometrioid del
endometrio, que se puede acompañar por un patrón muy engañoso de la
extensión cervical.
Carcinoma serous papilar: Es análogo en aspecto al neoplasma uterino y ovárico homónimo, incluyendo la ocurrencia común de los cuerpos del psammoma.
Malignum del adenoma: Constituye el aproximadamente 1% de todos los adenocarcinomas endocervical. Algunos casos se asocian al síndrome de Peutz-Jeghers, y las mutaciones del gene STK11 (un gene del supresor del tumor responsable de este síndrome) han sido adentro encontrada mitad excesiva de los casos de este tipo del tumor. Es un tipo de adenocarcinoma cervical distinguido estructural y citológico eso puede ser diagnosticado solamente como malo debido a la presencia de glándulas torcidas con los contornos irregulares colocados profundamente en la cerviz y el hecho de que una porción del tumor de la infiltración está asociada a una respuesta stromal. Además, sobre la mitad de los casos tenga focos pequeños con un aspecto menos bien distinguido. La invasión vascular y perineurial puede estar presente. El mucin producido está predominante de tipo de los nervios. El malignum del adenoma carece generalmente evidencia HPV y p53 de la mutación de riesgo elevado (8).
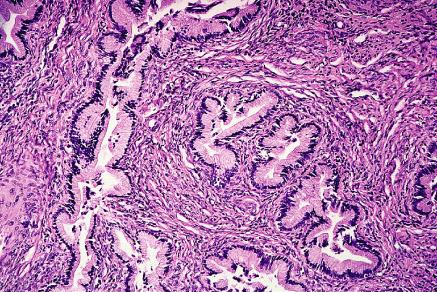
"malignum supuesto del adenoma" (adenocarcinoma
mínimo de la desviación) de la cerviz
Carcinoma (mezclado) de Adenosquamous: Combina los patrones del adenocarcinoma con un componente squamous bien definido. Este tipo del tumor se parece ser particularmente común durante embarazo. Es probable que la célula del origen de carcinomas adenosquamous y de la mayoría de los adenocarcinomas de la cerviz sea igual que para el carcinoma squamous ordinario de la célula (eg, la célula subcolumnar de la reserva). El adenocarcinoma como definido previamente debe ser distinguido de carcinoma squamous de la célula sin formaciones glandulares pero con mucin intracelular histochemically demostrable. Los carcinomas de Adenosquamous se han demostrado en una cierta serie para tener un pronóstico total peor que carcinoma squamous puro o adenocarcinoma de la célula, por lo menos en lesiones de la avanzar-etapa. Esto es probablemente debido al hecho de que la mayoría de ellos son tumores mal distinguidos, según lo apoyado por la mayor proporción de células de vástago altas-ploidy encontradas en estas lesiones cuando están sujetada al análisis de la DNA. Sin embargo, cuando el grado comparado por el grado y gradualmente con los adenocarcinomas y los carcinomas squamous de la célula, ningunas diferencias pronósticas se encuentran (9).
Carcinoma vidrioso de la célula: Se ha descrito como un tipo distinto de carcinoma adenosquamous mal distinguido. Ocurre en una categoría de edad más joven (edad media, 41 años) que otros neoplasmas cervicales y se ha asociado a menudo a embarazo. Las células del tumor tienen una cantidad moderada de citoplasma con un cristal de tierra o finalmente un aspecto granular, una pared de célula eosinófila y PAS-positiva prominente, y los núcleos grandes con los nucleolos prominentes. Mitoses es numeroso. Un inflamatorio prominente infiltra, a menudo rico en eosinophils, se ve regularmente en el tejido conectador adyacente, y esto se puede acompañar por eosinofília periférica de la sangre. En casos puros del carcinoma vidrioso de la célula, la diferenciación glandular o squamous está ausente, aunque puede ser detectada constantemente por la examinación ultraestructural. El pronóstico es pobre, un hecho relacionado probablemente con su naturaleza mal distinguida.
Adenocarcinoma (papilar) de Villoglandular: Presenta como lesión exophytic del polypoid con las papilas alineadas por endocervical, endometrial, o el intestinal-tipo epitelio que demuestra atypia suave. El aspecto de la porción superficial es similar a el del adenoma villous colorectal. La mayoría de los casos se asocian al adenocarcinoma in situ y/o a CIN, y hay generalmente evidencia de la infección de HPV. El pronóstico es excelente.
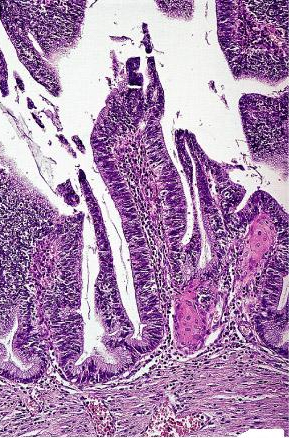
Variante de Villoglandular del adenocarcinoma
endocervical; la arquitectura es evocadora de adenoma
villous colorectal
Carcinoma básico adenoideo: Debe ser distinguido de carcinoma enquistado adenoideo y de carcinoma del basaloid (célula squamous). Aunque comparte muchas características phenotypical con carcinoma enquistado adenoideo, es una lesión muy de calidad inferior, en contraste con los dos neoplasmas con los cuales puede ser confuso. Se descubre generalmente incidentemente, no produce una lesión total, y nunca ha dado lugar a metástasis. La presencia constante de HPV-16 se ha documentado. La lesión mezcla con el proceso que se ha llamado hiperplasia básica adenoidea. Brainard et el al han propuesto el agrupar de estas dos condiciones debajo del epitelio básico adenoideo del término para acentuar su naturaleza indolente.
Carcinoma enquistado adenoideo: Es una variante específica del adenocarcinoma cervical que tiende para ocurrir en mujeres negras del multigravid mayor y que se asocia a un pronóstico particularmente pobre. El aspecto morfológico es similar a el de los tumores homónimos de glándulas salivales. Como el anterior, puede ser cribriform (el patrón más común) o crecer en una manera predominante sólida.
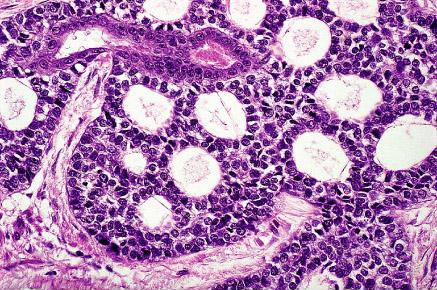
Carcinoma enquistado adenoideo de la cerviz con un patrón
típico del cribriform del crecimiento
Carcinoma claro de la célula de la cerviz: Está de origen müllerian más bien que mesonephric. La presencia de cambios ines situ en el área de la ensambladura squamocolumnar en algunos de los casos y las características microscópicas del electrón se parecen proporcionar la evidencia concluyente para esta interpretación. Las glándulas alineadas por las células grandes con citoplasma claro abundante son características. las células del "clavo" son comunes, al igual que las proyecciones papilares intraglandular. Grueso, el tumor es generalmente exophytic. Ésta es la forma más común de carcinoma cervical en hembras jóvenes, aunque ocurre en todas las categorías de edad, y demuestra a segundo pico en la edad 70 años. El pronóstico es relativamente bueno. La relación con la exposición intrauterina del diethylstilbestrol y otras características de este tumor son igual que para los neoplasmas vaginales análogos. Es también evidente, sin embargo, que los casos idénticos ocurren morfológico en ausencia de la exposición a esta hormona, particularmente en más viejas mujeres.
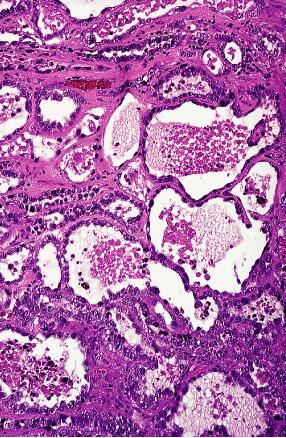
Adenocarcinoma claro de la célula de la cerviz que
demuestra características tubulares, microcystic, y
tubulocystic
Carcinoma de Mesonephric (adeno): Es un tumor muy raro. La mayoría de los casos que se han divulgado como tal en el pasado representan probablemente el müllerian-tipo adenocarcinomas o tumores del saco de la yema de huevo. Los carcinomas mesonephric verdaderos se encuentran adyacente a hiperplasia mesonephric (a veces florid y anormal) y pueden a menudo exhibir una variedad de patrones, tales como ductal (asemejándose al adenocarcinoma del endometrioid), de tubular pequeño, de retiform, de sólido, sexo-cuerda-como, y de huso. El perfil immunehistochemical es similar a el de restos mesonephric, e incluye la positividad de CD10 y del calretinin, dos que interesan pero resultados no enteramente específicos.
Otras variantes: Por ejemplo adenocarcinoma endocervical, todos excesivamente raros, son un tipo micro-enquistado, un tipo asociado a la enfermedad de Paget, un tipo del anillo del signet, un tipo (entérico) intestinal pequeño, y un tipo con la diferenciación choriocarcinomatous y del hepatoid.
Resumen:
El AIS es el precursor reconocible al adenocarcinoma invasor. Desemejante de carcinoma squamous de la célula, precursores neoplásticos anteriores (lesiones de calidad inferior o de alto grado) al AIS y el adenocarcinoma bien-no se caracterizan. La duración de la progresión del AIS al adenocarcinoma se ha estimado para ser 5-13 años. El AIS origina en la ensambladura squamocolumnar de la zona de la transformación y puede generalmente extender bien para arriba en el canal endocervical. Se ha postulado que los tipos oncogenic del virus infectan las células de la reserva de la zona de la transformación que están confiadas a la diferenciación glandular, que conduce eventual a la proliferación de las células glandulares anormales (AGC) y de AIS (10). La investigación convencional de Papanicolaou no está como sensible en la detección de AGC o del AIS, que conducen al adenocarcinoma. La probabilidad mejorada de obtener las células glandulares anormales del endocervix y de las regiones más altas de la zona de la transformación se puede alcanzar con el uso del cepillo endocervical después del muestreo del ectocervix y la zona de la transformación con extendido-inclina la espátula.
Reconocimiento: La salud de las mujeres y el centro de la educación (WHEC) expresa gratitud al Dr. Bradley J. Monk, al profesor de asociado y al director de la investigación, división de la oncología de Gynecology, universidad del centro médico de California Irvine, California (los E.E.U.U.) para su ayuda priceless en desarrollar el manuscrito. Estamos mirando adelante para colaborar con él por muchos años para venir. Esta información se diseña para ayudar a abastecedores del healthcare en tomar decisiones sobre cuidado apropiado del cuidado obstétrico y ginecológico. Las variaciones se pueden autorizar en la práctica basaron en las necesidades del paciente, de los recursos, y de las limitaciones individuales únicas a la institución o al tipo de práctica.
References:
- Mandelblatt JS, Lawrence WF, Womack SM, et al. Benefits and costs of using HPV testing to screen for cervical cancer. JAMA 2002;287:2372-2381
- ACOG Practice Bulletin. Clinical management guidelines for obstetrician-gynecologists, no. 45, August 2003. Cervical cytology screening (replaces committee opinion 152, March 1995). Obstet Gynecol 2003;102:417-427
- Solomon D, Davey D, Kurman R, et al. The 2001 Bethesda System: terminology for reporting results of cervical cytology. JAMA 2002;287:2114-2119
- Saslow D, Runowicz CD, Solomon D, et al. American Cancer Society guideline of the early detection of cervical neoplasia and cancer. CA Cancer J Clin 2002;52:342-362
- Zaino RJ. Symposium part I: adenocarcinoma in situ, glandular dysplasia, and early invasive adenocarcinoma of the uterine cervix. Int J Gynecol Pathol 2002;21:314-326
- Sharpless KE, Schnatz PF, Mandavilli S, et al. Dysplasia associated with atypical glandular cells on cervical cytology. Obstet Gynecol 2005; 105:494-500
- Bai H, Sung CJ, Steinhoff MM. Thin-Prep Pap test promotes detection of glandular lesions of the endocervix. Diagn Cytopathol 2000;23:19-22
- Koh WJ, Paley PJ, Comsia ND, et al. Radical management of recurrent cervical cancer. In: Eifel PJ, Levenback c, eds. American Cancer Society atlas of clinical oncology: neoplasms of the female genital tract. Hamilton, Ontario: BC Decker; 2001 (Level III)
- Rosi J. Morphologic variants of cervical adenocarcinoma. In: Rosai and Acherman's Surgical Pathology. Ninth edition; 2004
- Herzog TJ, Monk BJ. Reducing the burden of glandular carcinomas of the uterine cervix. Am J Obstet Gynecol 2007;197;566-571
Publicado: 2 December 2009
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com