La prueba de Papanicolaou
Dr. Bruce R. Dziura
Chief, New England Pathology Associates
Springfield, MA (USA)
En colaboración con la Women's Health and Education Center (WHEC)
Antes de la prueba de Papanicolaou fue introducido en la práctica clínica, el carcinoma de cuello uterino es la principal causa de muerte por cáncer entre las mujeres estadounidenses. Ninguna otra prueba ha sido tan exitosa como la prueba de Papanicolaou en la erradicación del cáncer de cuello uterino. El cáncer cervical sigue siendo una causa principal de muertes por cáncer en mujeres en frotis de Papanicolaou no está ampliamente disponible. El cribado del cáncer cervical y sus precursores, con pruebas de Papanicolau representa la más exitosa estrategia de detección de cáncer se haya desarrollado. La citología cervical ha seguido siendo una herramienta sumamente eficaz para la erradicación del cáncer de cuello uterino, ya que lleva años o décadas para que los primeros cambios de la neoplasia intraepitelial cervical (NIC) para progresar a cáncer invasivo, la mayoría de los casos de NIC regresión espontánea, y la mayoría de las mujeres sean examinadas más de una vez (1).
Este documento refleja los avances clínicos y científicos emergentes. Esta información no debe ser construida como dictando un curso exclusivo de tratamiento o procedimiento que debe seguirse. La variación en la práctica puede ser justificada sobre la base de las necesidades de cada paciente, los recursos y las limitaciones únicas para el tipo de práctica o institución.
El Colegio Americano de Obstetras y Ginecólogos (ACOG) Recomendación sobre la frecuencia de los exámenes Papanicolau son: Todas las mujeres que están o que han alcanzado la edad de 18 años deberían someterse a una prueba anual de Papanicolaou y el examen pélvico. Después de una mujer ha tenido tres o más consecutivos, los exámenes anuales con resultados satisfactorios normal, la prueba de Papanicolaou puede realizarse con menos frecuencia en mujeres de bajo riesgo a la discreción de su médico (2).
Algunos factores de alto riesgo han sido asociados con el desarrollo de la neoplasia intraepitelial cervical y el carcinoma de cuello uterino. La ACOG recomienda que, cuando uno o más de estos factores de riesgo está presente, más frecuentes las pruebas de Papanicolaou puede ser requerida. Factores de alto riesgo incluyen:
- Las mujeres que han tenido múltiples parejas sexuales o cuyas parejas sexuales han tenido múltiples parejas sexuales
- Las mujeres que comenzaron las relaciones sexuales a una edad temprana
- Las mujeres cuyas parejas sexuales han tenido otras parejas sexuales con el cáncer cervical
- Las mujeres con el virus del papiloma humano actual o anterior (VPH) o condilomas o ambos
- Las mujeres con infección actual o anterior virus del herpes simple
- Las mujeres que están infectadas con el virus de la inmunodeficiencia humana (VIH)
- Las mujeres con antecedentes de otras enfermedades de transmisión sexual
- Las mujeres que están inmunodeprimidos (como los que han recibido trasplante renal)
- Los fumadores y los que abusan de otras sustancias, incluido el alcohol
- Las mujeres que tienen una historia de la displasia cervical o cáncer de endometrio o de cuello uterino, vaginal o valvular cáncer
- Las mujeres de los estratos socioeconómicos bajos de estado (bajo nivel socio-económico parece ser un sustituto para un número de factores de riesgo estrechamente relacionados que estas mujeres en mayor riesgo de cáncer de cuello uterino)
El coste-efectividad del cribado citológico para neoplasia vaginal después de la extirpación del cuello uterino para la enfermedad benigna, no ha sido demostrada. Sin embargo, la evaluación citológica periódica de la vagina, en estos casos, sobre la base de los factores de riesgo arriba se justifica.
Métodos de Recogida:
En el pasado reciente, la adaptación de la colección y los métodos de preparación, los nuevos métodos de interpretación, y la introducción de pruebas adyuvante ha demostrado que mejorar la sensibilidad de la prueba de Papanicolaou sin disminuyendo marcadamente su especificidad. Originalmente, las células del cuello uterino muestras se obtuvieron de la piscina posterior de la vagina. Se ha demostrado repetidamente que ésta es una fuente pobre de las células y que la muestra debe ser recogida únicamente de la portio y endocérvix. Las muestras de citología cervical debe ser obtenido utilizando una espátula y un cepillo endocervical o un instrumento que puede recoger las células de ectocérvix y tanto el endocérvix.
Slide Preparación:
El método tradicional: el método convencional de preparación para el laboratorio es la difusión del material recogido en un portaobjetos de vidrio y fijar de inmediato, ya sea por aspersión la diapositiva o sumergiéndolo en un vial de preservativo. Para evitar el secado al aire errores en la interpretación de la diapositiva debe fijarse de inmediato. A veces las manchas de puestos en el portaobjetos de vidrio son gruesas y difíciles de analizar.
El ThinPrep: el líquido de un sistema basado utiliza un fijador de propiedad en la que el médico coloca los dispositivos de captación. Los dispositivos se agita durante un período determinado, y el vial que contiene el fijador está sellado, etiquetado, y se remitirán al laboratorio, donde la caída es realmente preparados. La Administración de Alimentos y Fármacos de EE.UU. (FDA) permite que la técnica de ThinPrep que se comercializan como más capaces de detectar tanto las de bajo grado y lesiones de alto grado intraepitelial escamosa (LIE de bajo grado y LIE de alto grado, respectivamente) que el método convencional de preparación (3).
El Sistema de SurePath, sino que también utiliza una solución conservante de propiedad en que se coloca un dispositivo de recogida suministrado. El líquido y el dispositivo de recogida se envían al laboratorio. La FDA ha aprobado esta técnica para el uso y le permite ser comercializados como equivalentes a la prueba de Papanicolaou convencional. Varios otros métodos de recogida de células y la preparación en la actualidad están en desarrollo. Ninguno de ellos había recibido aún la aprobación de la FDA.
Automatizado Slide Interpretación:
Debido a que la interpretación de la citología cervical es la mano de obra intensiva, ha habido gran interés en el desarrollo de sistemas basados en computadoras que pueden leer la citología cervical con precisión. El generador de perfiles de diapositivas FocalPoint ha sido aprobado por la FDA para el cribado primario de la citología de cuello uterino. Este dispositivo identifica hasta un 25% de las diapositivas como negativos para CIN para las que no es necesaria la revisión humana (4). Dado que la interpretación informatizada puede disminuir a su vez-en torno a tiempo y puede ser potencialmente ahorro de costes, una serie de empresas están desarrollando productos de interpretación de diapositivas. The 2001 Bethesda Terminología Comité sugirió que siempre que una diapositiva se preparan o se interpreta en cualquier forma de automatización, que se hará mención en el informe que se devuelve al clínico.
Varios de diagnóstico de terminología:
| Tradicional nomenclatura | CIN nomenclatura | Nomenclatura del Sistema Bethesda (SIL) |
|---|---|---|
| Atipia escamosa | Atipia escamosa | ASCUS |
| Condiloma | Condiloma | SIL de grado bajo |
| La displasia leve | NIC I | SIL de grado bajo |
| Displasia moderada | NIC II | SIL de alto grado |
| Displasia severa | CIN III | SIL de alto grado |
| Carcinoma in situ (CIS) | CIN III | SIL de alto grado |
I. La citología de epitelio escamoso:
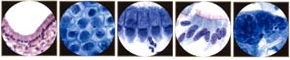
Durante la maduración normal, el epitelio escamoso de cuello uterino puede ser conceptualizada como la diferenciación entre basal o células de reserva para las células parabasales a las células intermedias a las células superficiales. Estos cuatro células son las claves del problema, el más común de diagnóstico a diario en la citología. El citoplasma proporciona información sobre el origen y la diferenciación funcional de la célula. Por esta razón, las características citoplasmáticas se utilizan para determinar el grado de diferenciación escamosa. Las características del citoplasma de la diferenciación de células escamosas son distintas y los límites de la acumulación de citoplasma denso. El núcleo proporciona información sobre la salud de la célula (si es normal, inflamadas, hiperplásica o neoplásica). Nuclear características determinar en el proceso continuo de transformación neoplásica, o carcinogénesis, la célula puede ser. Cambios en el tamaño nuclear, la configuración y de la cromatina (hipercromasia, brutalidad, y finalmente la distribución irregular) y la aparición de nucléolos visibles son las principales características nucleares de la subsiguiente carcinogénesis.
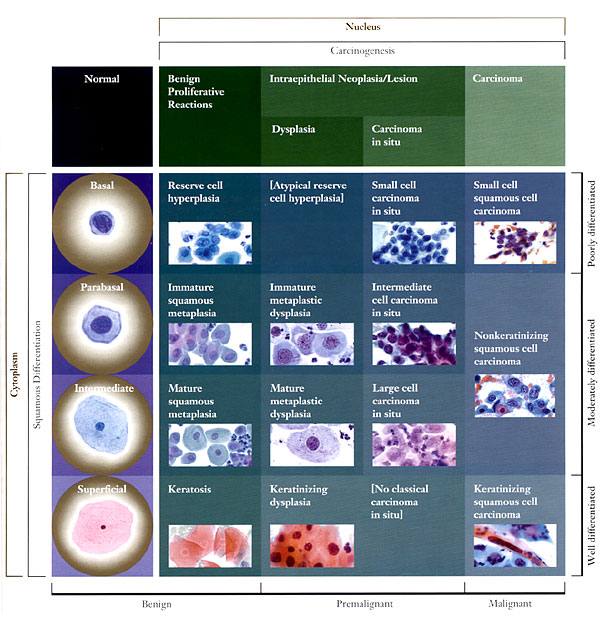
Matriz de categorías de diagnóstico
Los cambios inflamatorios y las infecciones específicas:
Prurito y secreción vaginal se encuentran entre las razones más comunes que una mujer busque atención médica de su ginecólogo. Aunque la prueba de Papanicolaou puede ser útil en la identificación de agentes infecciosos específicos, no debe usarse en lugar de pruebas de diagnóstico más eficaz. Muchas cosas pueden causar la inflamación, la mera presencia de cambios inflamatorios en la prueba de Papanicolaou es un mal indicador de la presencia de la infección. Cambios inflamatorios pueden imitar la displasia. Los pacientes con cambios inflamatorios persistentes están en alto riesgo de alteración de buena fe escamosas (neoplasia intraepitelial cervical o lesión intraepitelial escamosa).
Diagnóstico diferencial de la displasia vs inflamatoria Cambio: Inflamación de los núcleos son grandes, pero no oscuro, u oscuro, pero no muy grande. Red núcleos indican inflamación. Displásicos núcleos son grandes y oscuros. Núcleos azules indican displasia verdad. Vs Displasia inflamación: cuestión de grado: más pleomórficas, grandes núcleos; esquema nuclear más irregular, más anormales de la cromatina nítidas y claras, y el desorden más celulares. Halos: kilocytotic vs inflamatoria (5).
| Trichomonas vaginalis: se trata de un organismo en forma oval o de pera, que varía de 8 a 30 micro m. El núcleo tricomonas (delgado, elíptica) deben ser identificados para diagnosticar esta infección. Gránulos de color rojo en el citoplasma puede ser visto. Núcleos oscuros ligeramente ampliada, y halos perinucleares son comunes, imitando a la displasia de bajo grado. | 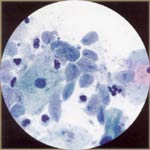 |
| Leptothrix: es lactobacilos mezclados. Los organismos son largos y delgados (menos de la mitad del grosor de Candida) y flexible. Si leptothrix está presente, Trichomonas suele estar presente, pero lo contrario no es cierto. | 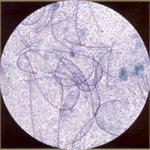 |
| Las especies de Candida: Se asocia con un cambio en la flora de glucógeno vaginal o el pH. Por ejemplo: el embarazo, la fase lútea tardía del ciclo, la diabetes mellitus, inmunosupresión, enfermedad debilitante, los esteroides, las píldoras anticonceptivas, antibióticos de amplio espectro, la quimioterapia se asocian con la infección por Candida. Seudohifas (bastones) y la levadura (piedras) se ven. | 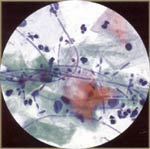 |
| Actinomyces: se asocia con el uso del DIU, rara vez se asocia con otros objetos extraños (tampones y óvulos). El paciente puede ser asintomático o dolor pélvico. Hallazgos citológicos son colonias de bacterias gram-positivas de forma variable, largo y delgado, las bacterias filamentosas que son de color rojizo, ramas están irregularmente cuentas, y se irradian de la zona central. | 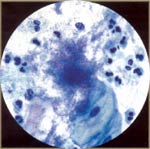 |
| Herpes: puede ser asintomática o presentarse como ampollas, que pueden ulcerarse y ser dolorosa. El herpes simple tipo I y II son morfológicamente indistinguibles. Las células más características son multinucleadas y el molde de los núcleos entre sí. Los núcleos están agrandados y margina la cromatina, lo que resulta en una apariencia de vidrio esmerilado. Puede ser de color rojo inclusiones nucleares. Los cambios de última hora son característicos y de diagnóstico, los cambios tempranos pueden imitar CIN III. Los pacientes con infección por herpes están en el grupo de alto riesgo para CIN / SIL. | 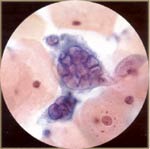 |
| Gardnerella vaginalis (vaginosis bacteriana): es una gram-negativa, en forma de coma cocobacilo. Las bacterias tienden a aglomerarse en las células escamosas (células de la pista). Los frotis suelen mostrar una característica fondo azul granular de cocobacilos pequeños, pero el fondo es otra forma limpia, a menudo acompañados de paraqueratosis leve. | 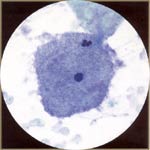 |
| Chlamydia trachomatis: es una bacteria intracelular obligado que se asocia con inclusiones citoplasmáticas granulares. Es la causa más común de la uretritis no gonocócica / cervicitis. Puede causar 20 a 25% de los casos de enfermedad inflamatoria pélvica, que puede causar infertilidad y embarazos ectópicos. Chlamydia trachomatis es frecuentemente asintomática. El valor de la citología en el diagnóstico de la clamidia es incierto. Vacuolización fina de células de metaplasia (con un "come la polilla" apariencia) se correlaciona con un alto riesgo de infección. Órganos Nebular aunque rara y difícil de ver, puede ser más específico. La clamidia puede simular cambios de displasia de bajo grado. | 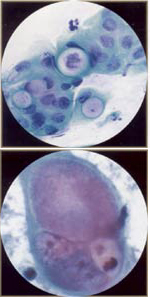 |
II. Citología del epitelio glandular:
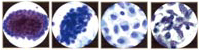
El epitelio glandular del tracto genital de la mujer incluye el revestimiento de la endocérvix, endometrio y trompas de Falopio. Prueba de Papanicolaou no es tan buena prueba de detección de las lesiones glandulares como lo es para las lesiones escamosas. Las células endocervicales son altos y columnas, y puede ser secretor o ciliado. Células endocervicales pueden verse por separado o en tiras o en hojas. Ver imágenes de abajo:
Las células del endometrio también se pueden formar grupos de tres dimensiones de las células glandulares, sin estroma central. Las celdas son pequeñas y lleno de gente, y los núcleos suelen ser degenerado y hipercromáticos puede simular un carcinoma in situ. Un problema común de todos los días en el diagnóstico de frotis de Papanicolaou es la de distinguir las células endometriales a partir de células endocervicales. Esto puede ser importante, ya que desprendimiento de células del endometrio es anormal en la segunda mitad del ciclo menstrual (especialmente los últimos 40 años de edad) o en cualquier momento en mujeres posmenopáusicas. Vertimiento anormal de las células endometriales conlleva un mayor riesgo de hiperplasia endometrial o neoplasia. Mire la imagen inferior:
Cribado molecular del cáncer cervical:
Desde la introducción del Papanicolaou (Pap) años de prueba a más de 60 años, ha habido una disminución del 70% en la mortalidad por cáncer cervical en los Estados Unidos, en gran parte a la aplicación y aceptación general de un programa de exámenes citológicos del cuello uterino. Más de la mitad de las mujeres en los Estados Unidos que desarrollan cáncer cervical nunca han sido controlados o no han sido controlados en los últimos 5 años. Sin embargo, la citología cervical ha reconocido las limitaciones con una sensibilidad estimada de sólo el 51%, resultando en la necesidad de repetir la citología cervical a intervalos regulares para adaptarse a su limitación. En los Estados Unidos, la mayoría de las pruebas de Papanicolau utilizan una tecnología basada en líquido, en comparación con la citología convencional. La infección persistente con oncogénicos [de alto riesgo (HR)] el virus del papiloma humano (VPH) ha sido identificado como la causa subyacente de cáncer de cuello uterino (6), llevando a algunos a creer que es hora de pasar de exámenes citológicos a una pantalla molecular para detectar el VPH ADN. Es altamente reproducibles, de fácil seguimiento, y proporciona un resultado objetivo. Es mucho más sensible que la citología en la detección de alto grado de neoplasia intraepitelial cervical. Sin embargo, la prueba de VPH tiene una menor especificidad y es más caro (7). Un menor especificidad podría resultar en la prueba más abajo, como los procedimientos de extirpación y la colposcopia, incluidos los procedimientos de escisión con asa de electrocauterio en pacientes con infecciones sólo transitoria.
Los resultados de la primera proyección de la Agencia Canadiense de Cáncer Cervical de prueba son de reciente publicación (4). Los resultados de este ensayo son consistentes con la división anterior de la muestra y los estudios aleatorios, que reveló una sensibilidad mayor (55% vs 94,6%) las pruebas de ADN para el VPH, en comparación con la citología cervical convencional, pero una menor especificidad. Como esta es la primera ronda de selección, los autores no fueron capaces de abordar la duración de la protección que ofrece un resultado negativo del ADN del VPH. Otro reciente estudio de una sueca programa de cribado del cáncer de cuello uterino reportó una reducción en la incidencia de neoplasia intraepitelial cervical 2 / 3 en el posterior estreno en las mujeres que inicialmente fueron seleccionados con el ADN del VPH y citología convencional solo (8). Sus resultados son consistentes con otros ensayos utilizando la citología cervical y pruebas de ADN del VPH. Uso de ambas pruebas (ADN del VPH y citología) elevado sustancialmente el coste inicial de cribado. Citología de base líquida reduce el número de resultados falsos negativos, en comparación con la citología convencional para las poblaciones de riesgo promedio de las mujeres, aunque no para las poblaciones de alto riesgo. Esta tecnología también reduce la proporción de muestras insatisfactorias en comparación con los frotis convencionales (3). Citología de base en el potencial de mejorar la sensibilidad de base líquida, en comparación con la citología convencional, el aumento en la sensibilidad de la prueba de ADN del VPH puede ser reducida. Un ensayo aleatorio de las pruebas de VPH y citología de base líquida en un cribado cervical primario participación de 25.000 mujeres llamada A Randomized Trial en la selección para mejorar la citología (artística), debería abordar esta cuestión (6).
Los estudios actuales sugieren que publicó detección de ADN como examen de rutina en el horizonte. Sin embargo, los proyectos de demostración a gran serán necesarios para evaluar los nuevos paradigmas para la investigación, incluida la clasificación de las pruebas de ADN del VPH positiva con tal vez repetir la prueba o, posiblemente seguida de la citología cervical. La duración de la protección conferida por una prueba negativa de ADN del VPH espera de datos a largo plazo de selección para determinar el intervalo óptimo de cribado. La posibilidad de auto-recogieron muestras vaginales de ADN del VPH podría reducir aún más el costo y aumentar el acceso a un examen si rápida, sencilla, precisa y accesible el VPH se desarrollan las pruebas de ADN (9). El objetivo final de detección de cáncer cervical es reducir la incidencia y la mortalidad por cáncer de cuello uterino invasivo en todo el mundo con un coste-efectivo, de fácil acceso de prueba. Todavía no hemos alcanzado ese objetivo. Potencial de nuevos paradigmas para la detección incluyen clasificación de las pruebas de ADN del VPH positiva con tal vez repetir la prueba o, posiblemente seguida de la citología cervical. La Administración de Alimentos y Fármacos de EE.UU. (FDA) en marzo de 2009 decidió la primera prueba de ADN que identifica a los dos tipos de virus del papiloma humano (VPH) que causan la mayoría de los cánceres de cuello uterino entre las mujeres en los Estados Unidos (10). La prueba, llamada Cervista VPH 16/18, detecta las secuencias de ADN de VPH tipo 16 y el VPH tipo 18 en las células cervicales. Diferenciar estos tipos de VPH ofrece a los profesionales de atención de salud más información sobre el riesgo de un paciente de desarrollar posteriormente cáncer de cuello uterino. Un resultado positivo Cervista 16/18 resultado de la prueba indica si el tipo de VPH 16, 18 o ambos tipos están presentes en la muestra del cuello uterino. La FDA también aprobó la prueba de VPH Cervista de recursos humanos, que es la segunda prueba de ADN que detecta prácticamente todos los tipos de VPH de alto riesgo en las muestras de células del cuello uterino. La prueba del VPH Cervista HR utiliza un método similar a la del VPH Cervista 16/18 prueba para detectar las secuencias de ADN de estos tipos de VPH. En las mujeres mayores de 30 años o mujeres con citología límite, el VPH Cervista 16/18 examen se puede utilizar junto con la citología y la prueba de VPH Cervista de recursos humanos para evaluar el riesgo de enfermedades del cuello uterino.
Resumen:
Aunque la prueba de Papanicolaou puede dejar a muchos niveles, irónicamente, el error más importante es el fracaso de las mujeres a hacerse la prueba de Papanicolaou en el primer lugar. El carcinoma de cuello uterino es precedido por un pródromo de la enfermedad a largo preinvasiva que pueden ser detectados y tratados, lo que debería hacer posible para evitar este tipo de cáncer. La prueba de Papanicolaou es sólo una prueba de detección del cáncer de cuello uterino, tiene un bajo, pero significativo porcentaje de error de diagnóstico. Un "negativo" el informe no garantiza la ausencia de cáncer cervical. De vigilancia estrecha de los pacientes de alto riesgo, incluyendo aquellos con múltiples infecciones y la inflamación pesados, es importante. Todos los resultados anormales de Papanicolaou debe ser objeto de seguimiento, y de gran importancia las lesiones sospechosas deben hacer una biopsia y síntomas sospechosos investigados, incluso cuando el Papanicolaou es negativo.
Referencias:
- ACOG Technology Assessment in Obstetrics and Gynecology. No 2, December 2002
- Nanda K, McCrory DC, Myers ER et al. Accuracy of the Papanicolaou test in screening for and follow-up of cervical cytologic abnormalities; a systemic review. Ann Int Med 2000;132(10):810-819
- Noorani HZ, Brown A, Skidmore B et al. Liquid-based cytology and human papillomavirus testing in cervical cancer. Ottawa: Canadian Coordinating Office for Health Technology Assessment; 2003. Technology report no 40.
- Mayrand MH, Durato-Franco E. Rodrigues I et al. Human papillomavirus DNA versus Papanicolaou screening tests for cervical cancer. N Engl J Med 2007;357(16):1579-1588
- Rosai J. Uterine cervix - cytology. In: Rosai and Acherman's Surgical Pathology. Publisher: Mosby; ninth edition; 2004
- Kitchener HC, Almonte M, Wheeler P et al. HPV testing in routine cervical screening: cross sectional data from the ARTISTIC trial. Br J Cancer 2006;95(1):56-61
- Koliopoulos G, Arbyn M, Martin-Hirsch P et al. Diagnostic accuracy of human papillomavirus testing in primary cervical screening: a systematic review and meta-analysis of non-randomized studies. Gynecol Oncol 2007;104(1)232-246
- Naucler P, Ryd W, Tornberg s et al. Human papillomavirus and Papanicolaou screening test for cervical cancer. N Engl J Med 2007;357(16):1589-1597
- Wright TCJr, Denny L, Kuhn L et al. HPV DNA testing of self-collected vaginal samples compared with cytologic screening to detect cervical cancer. JAMA 2000;283(1):81-86
- FDA approved first DNA test for two types of human papillomavirus. 2009; http://www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm149544.htm Accessed 22 October 2009
Publicado: 2 December 2009
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com