Mise à jour sur la terminologie colposcopique
Bulletin WHEC pratique et directives cliniques de gestion pour les fournisseurs de soins de santé. Subvention à l'éducation fournie par la santé des femmes et Education Center (WHEC).
Depuis sa description en 1925, la colposcopie a servi comme un outil qui a contribué à sauver la vie de beaucoup de femmes avec des lésions précancéreuses du col utérin et le cancer. De décrire et d'interpréter les résultats de la colposcopie, colposcopistes utiliser la terminologie de la Fédération internationale de pathologie cervicale et de colposcopie (IFCPC). Le comité actuel a été établi à la nomenclature de la Fédération internationale 2008 de pathologie cervicale et de colposcopie Congrès mondial à Auckland, en Nouvelle-Zélande. Le comité a examiné les trois dernières Fédération internationale de pathologie cervicale et terminologies Colposcopie de 1975, 1990 et 2002 en passant en revue les publications qui analyse critique de chaque signe colposcopique, dans le but de créer une terminologie fondée sur des preuves (1). Aux États-Unis, le nombre de cas de cancer du col de l'utérus sont diagnostiqués chaque année est stable depuis plus d'une décennie à environ 11.000, le nombre de décès chaque numéro année qui vient autour de 4000 (2) . Ces chiffres restent stables malgré la croissance démographique et l'augmentation rapide de l'incidence de la maladie invasive pré-depuis les années 1960, coïncidant avec l'augmentation du nombre de partenaires sexuels et un âge plus précoce du début des relations sexuelles dans la population générale. Il est important de noter que plus de la moitié des femmes diagnostiquées avec et meurent de cancer du col utérin n'ont jamais subi de dépistage cytologique, ou ont été suffisamment examinés. Les femmes âgées, socio-économiquement défavorisés femmes et les immigrants récents aux États-Unis en provenance de pays sous-développés sont plus à risque de l'absence de dépistage adéquat. Au cours des trois dernières décennies, nous avons fini par comprendre que les virus humains papillomes (HPV) sont présents dans la quasi-totalité néoplasie cervicale vraie, expliquant l'épidémiologie de la maladie. Parmi les plus de 100 types de HPV peuvent impliquer environ 40 tractus anogénital. Environ 15 types de VPH sont considérés comme oncogène, entraînant pratiquement tous les cas de cancer du col de l'utérus. HPV 16 représente à lui seul plus de 50% des cancers et le VPH 18 est responsable pour une période supplémentaire de 10-15% (3). Facteurs de risque identifiés pour le cancer du col comme le plus jeune âge au premier rapport sexuel et de multiples partenaires sexuels sont des substituts risque d'infection par le VPH. Toutefois, l'infection au VPH est très fréquente et cancer du col utérin n'est pas. Les co-facteurs tels que le tabagisme, la parité élevée, et l'hôte réponses immunitaires jouent également un rôle.
Le but de ce document est de nouveaux avis colposcopie terminologie et sa mise en uvre pour le diagnostic, le traitement et la recherche. Ce document a été élargi pour inclure la terminologie des deux col de l'utérus et le vagin. Des défenseurs des papillomes virus (HPV) et des lésions néoplasie intra-épithéliale peut se produire dans le vagin comme une lésion primaire ou dans le continuum à une néoplasie cervicale intra-épithéliale. Même si une zone de transformation peut se produire, par exemple dans le diéthylstilbestrol (DES) patients exposés, où les îles de l'épithélium peuvent être trouvés dans l'épithélium pavimenteux (adénose), les types de zone de transformation du col utérin ne sont pas pertinents dans le vagin. En tant qu'organe représentatif des sociétés nationales de la colposcopie et de pathologie du col utérin, le IFCPC recommande que la terminologie remplacer tous les 2011 autres terminologies et être mis en uvre sans délai pour le diagnostic, le traitement et la recherche.
Colposcopie: Le colposcope et Instrumentation
Introduction
Le but de la colposcopie est l'examen du col de l'utérus et inférieure épithélium du tractus génital à la loupe, l'identification des zones à risque d'dysplasiques ou cancéreuses, et les performances des biopsies dirigées des zones anormales de fournir un diagnostic histologique. Dr. Hans Hinselmann effectué le premier examen colposcopique par montage des verres sur une pile de livres et de placer une lampe ordinaire au-dessus de sa tête. Le colposcope premier vrai qu'il a développé est un instrument binoculaire fixe qui a été monté sur un trépied et équipé d'une source de lumière, avec un miroir pour diriger la lumière. Depuis ce temps, une grande variété de progrès ont été réalisés qui permettent d'améliorer le fonctionnement et les capacités du colposcope.
Le Colposcope moderne
Un colposcope est généralement défini comme un microscope binoculaire stéréoscopique domaine avec une longue focale et puissante source de lumière. Colposcopes vidéo et colposcopes optiques avec flux vidéo permettent aux patients et l'enseignement des étudiants et de faciliter la capture d'images numériques. Aujourd'hui, colposcopes permettent un grossissement x2 et x40 entre, bien que la plupart routine de travail colposcopique peut être accompli à x10 à x15 grossissements (4). Certains oscilloscopes possèdent un grossissement unique fixe. D'autres ont une série de par-focales des lentilles ou une capacité de zoom lisse qui permet un réglage facile de l'agrandissement par bouton ou du rotor. Grossissement plus faible donne une vision plus large et une plus grande profondeur de champ pour l'observation. Grossissement plus élevé peut révéler des petits éléments tels que les modèles de vaisseaux sanguins anormaux et des détails plus fins autres. Comme les augmentations de niveau d'agrandissement, le champ de vision et les niveaux d'éclairement diminuent habituellement. Oculaires interchangeables avec différents niveaux de grossissement sont disponibles pour la plupart des colposcopes. Modifier le grossissement de l'oculaire modifie les niveaux de grossissement obtenus par la portée. Certains oculaires peuvent être ajustés individuellement pour compenser la variance dans la vision utilisateur individuel. Une échelle de dioptrie sur le côté de l'oculaire peut identifier ceux-ci.
Oculaires peuvent être réglés d'une manière similaire aux microscopes de s'adapter à chaque écart pupillaire colposcopiste. Hottes oculaire ou des colliers peut être prolongée, ou peut être repliée ou supprimées si le colposcopiste porte des lunettes lors de l'examen. Modification de la puissance de la lentille de l'objectif modifie également le grossissement et la distance de travail (espace entre la tête de la portée et le point focal) de la portée. La distance habituelle de travail (longueur focale) d'un colposcope est de 30 cm. Le plus court la longueur focale, plus le chef de la portée doit être de l'orifice vaginal pour objectif clair, qui rend plus difficile d'utiliser des instruments tout en regardant dans le champ. Cela rend également plus difficile de travailler dans le vagin de la portée à la place. Des focales plus longues peut être inconfortable pour colposcopistes avec des bras plus courts. Grossièrement déplacer la tête de la portée avant ou en arrière se concentre grossièrement les étendues les plus classiques. Ceci peut être accompli par soulever et déplacer physiquement la portée, à bascule ou décentrement de l'ampleur sur une base fixe, il roule sur des roulettes, ou pivotement du bras de support. La plupart des champs aussi une mise au point fine poignée qui est fixée à une vis de la machine sous le support de montage pour la tête colposcope. Appliquant une pression sur cette poignée peut être utilisée pour contrôler l'alignement subtilement de la portée, et en le tournant produit très progressive vers l'avant ou vers l'arrière les mouvements de la tête pour un contrôle exquis mise au point fine.
Un bras pivotant articulé souple ou colposcope type aérien flèche peut être monté sur un socle stable (avec ou sans roulettes), le mur ou une table d'examen. Un champ de colonne ou de bâton sur des rails peuvent facilement être déplacé d'un endroit à l'. Une bonne portée doit être facilement réglable dans les deux directions verticale et horizontale. Une base pondérée colposcope ou large empêche de basculement accidentel de la portée et des dommages à la tête ou à l'optique. La plupart des colposcopes sont montés sur roues, mais la plate-forme / universelles bases communes sont également disponibles. Le choix du système de montage dépend des exigences d'examen Salle d'espace, besoin de mobilité, et de préférence le colposcopiste. Un colposcope est généralement une puissante source de lumière, avec un rhéostat pour régler le niveau d'éclairage. Ampoules de rechange doivent être facilement accessibles, car ils peuvent être modifiés au cours d'une procédure. Ampoules d'halogène peut être, le xénon, le tungstène, ou à incandescence. Les ampoules halogènes produisent une lumière blanche forte et sont souvent préférées par colposcopistes. Dans certains colposcopes ampoules montées dans la tête de la portée, tandis que d'autres sont montés ailleurs et la lumière est livré avec un câble à fibre optique à la tête du colposcope. Lunettes de visée câbles à fibres optiques peuvent utiliser des ampoules lumineuses les plus chauds, mais les câbles peuvent être endommagés si tordu ou déformé, produire un éclairage moins globale. Le colposcope doit être équipé d'un filtre vert ou bleu (filtre vert). Ces filtres éliminent la lumière rouge, ce qui améliore détail vasculaire en rendant les vaisseaux sanguins apparaissent sombres. Il ya de nombreuses options disponibles pour la plupart des champs, et les prix sont souvent l'objet de réductions. WHEC ne cautionne ni ne recommande ni colposcopes spécifiques ou des fabricants. Les portées sont garantis pour des durées variables.
Accessoires Multimédia
Lorsque le colposcope a d'abord été mis au point, le colposcopiste serait visualiser le col de l'utérus et ensuite faire un dessin de résultats normaux et anormaux dans le dossier du patient. Le système de fabrication et d'étiquetage des dessins est devenue plus normalisée depuis ce temps, mais faire un dessin de résultats de la colposcopie dans le dossier médical reste la norme de soins pour documenter l'examen colposcopique. En effet, certains experts médico-légaux ont exprimé une opinion qui colpophotographs routine peut augmenter le risque juridique, car un «expert» peut toujours être embauché qui peut trouver quelque chose de mal en photo presque tous les (5). Cependant, avec l'avènement de meilleures optiques et dispositifs à couplage de charge (CCD), d'autres options sont maintenant disponibles pour le colposcopiste pour la documentation et l'éducation. Photographiques et vidéo numérique-imprimantes peuvent produire des archives permanentes de la pathologie exacte trouvé. Récemment, les ordinateurs ont été ajoutés au système pour permettre pleinement dossiers médicaux informatisés, complets avec les photos numériques et la capacité de faire de la télémédecine.
Accessoires multimédias peuvent être ajoutés à colposcopes à travers trois mécanismes principaux. La méthode la plus simple de fixer un dispositif sensible à la lumière d'un colposcope est de remplacer un oculaire oculaire avec une caméra ou un appareil qui redirige le trajet de la lumière à une caméra ou un appareil de visualisation d'autre part. Malheureusement, cela supprime parfois ce canal de lumière de l'utilisation de la visualisation stéréoscopique. Une autre méthode d'ajout d'accessoires multimédia est d'avoir un système indépendant optique fournissant un port distinct optique qui peut avoir un tube d'enseignement, un appareil photo ou d'une vidéo caméra CCD ou photographique attaché. Depuis le canal de lumière multimédia et les canaux de visualisation doit avoir un jeu à part entière de lentilles et objectifs, ce qui ajoute des coûts, et le port accessoire a souvent qu'un seul niveau d'agrandissement quel que soit le nombre de niveaux d'agrandissement des ports d'écoute. La méthode la plus populaire d'ajouter des accessoires ports multimédias se fait par l'utilisation d'un séparateur de faisceau. Le diviseur de faisceau divise en fait un faisceau de lumière en deux et envoie l'image à deux ports distincts, l'un pour un orifice d'observation et une pour un port accessoire. L'avantage de cette disposition est que les deux ports présentent essentiellement la même image en même temps. Ceci est particulièrement utile dans l'enseignement à l'enseignement de tubes ou de la vidéo, car l'enseignant et de l'apprenant voir la même image en même temps. Il fournit également le patient avec l'avantage supplémentaire d'évaluation de l'expérience de l'enseignement et colposcopiste d'entrée pendant la procédure.
Colpophotography
Colpophotographic systèmes sont utiles pour la documentation des résultats de traitement ou de pathologie qui peuvent avoir à suivre en série au fil du temps. Ils produisent des dossiers plus détaillés de la pathologie que la main-dessins et peut être utile de documenter et de consultation sur les résultats inhabituels. Ils produisent aussi des images permanentes qui peuvent être utiles dans l'éducation des patients et des stagiaires colposcopie. Colpophotographs peut être vérifiée a posteriori par rapport aux résultats de pathologie de parfaire la capacité du colposcopiste de lésions de haut grade. Lors de l'utilisation colpophotography, un port de la caméra permanente est souhaitable afin que les opportunités sont manquées moins d'images, tout en trouvant ou fixer l'appareil photo sur le colposcope. La plupart des colposcopes permettre l'utilisation d'un appareil photo Polaroid 35mm ou. Certains systèmes utilisent des haut clignote stroboscopiques à haute intensité, ce qui permet des vitesses d'obturation plus élevées qui réduisent le problème commun de flou sur l'image dû au bougé de l'colposcope ou le patient. Certains fabricants de caméras disponibles avec les systèmes de données que l'information des patients sur les actes d'état civil colpophotographs. Commutateurs distants main ou à pied déclencheur sont utiles pour diminuer le flou dus au mouvement par inadvertance lors de l'activation d'obturation. Colpophotography numérique est mis en place. Dans certains colposcopes un oculaire appareil photo numérique remplaçable qui peut être utilisé comme un appareil photo numérique normal ou peut être mis dans le port oculaire d'un microscope ou colposcope. Colposcopes autres ont un attachement qui convient à la plupart faisceau-répartiteurs et permet la fixation de certains appareils photo numériques disponibles dans le commerce.
Videocolposcopy
Videocolposcopy systèmes peuvent être utilisés aux mêmes fins que colpophotography, avec l'avantage supplémentaire de discussion en temps réel de la pathologie des patients ou des stagiaires. Co-visualisation peut permettre au patient de prendre conscience de l'anatomie normalement inaccessibles. En permettant la visualisation et la possibilité de poser des questions, les patients peuvent se sentir un certain contrôle sur la procédure, ce qui diminue l'anxiété. Il fournit également des niveaux plus élevés de satisfaction des patients. En outre, le patient a l'avantage supplémentaire d'évaluation de l'expérience d'un colposcopiste enseignement et d'entrée pendant la procédure. Ce type de système est particulièrement utile dans l'enseignement de la colposcopie, car l'enseignant et de l'apprenant voir la même image en même temps, ce qui permet à l'enseignant d'évaluer activement et de critiquer les compétences cognitives et tactile de l'apprenant au cours de la procédure. Têtes d'enseignement offrent des capacités d'enseignement similaires, mais sont moins efficaces car ils nécessitent une proximité physique à la portée (qui peut être mal à l'aise à l'observateur, colposcopiste, ou le patient), de produire une profondeur de champ moins réaliste, et ne permettent pas au bénéfice du patient pourrait tirer de voir l'intérieur. En raison des limites inhérentes au dispositif à couplage de charge actuellement disponible (CCD), l'image sur un moniteur vidéo est presque toujours moins nette que l'image vue à travers les oculaires. Ceci est moins prononcée avec un videocolposcope intégré. Quelle que soit la nature de l'instrument, en utilisant un grossissement légèrement plus élevé se résout habituellement des problèmes de résolution. Avec l'avènement récent des petites caméras CCD (appareils photo numériques) qui sont connectés via un câble vidéo aux conseils de numérisation, l'appareil photo peut maintenant être monté sur le cadre sans interférer avec l'examen colposcopique. Le signal électrique lancé par la caméra CCD peut être enregistré par la norme VHS ou d'enregistrement de Super-VHS, ou capturé par un ordinateur. Les images peuvent également être imprimées via une imprimante vidéo standard ou haute résolution. Filmées colposcopie peut être utile comme moyen de dépistage d'experts secondaire. De sortie de l'appareil peut également être numérisés et transmis à des endroits éloignés pour que colposcopistes éloignées ou rurales pouvez directement consulter ou être supervisé par colposcopistes experts dans les grands centres médicaux par les ressources de télémédecine ou Internet (6).
Colposcopie informatisé
Avec l'avènement des caméras CCD modernes attachés aux conseils de numérisation, il est devenu possible de créer des images haute résolution numérique du col de l'utérus qui pourraient être affichées en temps réel, ou (avec des patients et les données pertinentes d'examen) mémorisées, imprimées, ou manipulés par un ordinateur. L'image capturée peut être examiné et repris si le sous-optimale, contrairement à colpophotography où la photographie est développée à une date ultérieure. Les domaines d'intérêt peut être agrandie, améliorée ou mesurée. Images peuvent également être stockées et récupérées à titre de comparaison lors de visites futures ou pour la consultation des experts colpscopists. Comme déplace vers la médecine plus informatisation des dossiers médicaux, la colposcopie informatisé facilite l'intégration dans les dossiers médicaux électroniques. Informatisé de traitement d'image numérique peut également faciliter une méthode plus quantitative pour la suite de lésions dysplasiques au fil du temps. Des études sont en cours sur assistée par ordinateur colposcopie, qui peuvent aider à améliorer la formation et la précision de l'impression colposcopique (7). De nombreux systèmes informatisés colposcopie étaient à l'origine des systèmes autonomes faites une colposcopie, mais les systèmes intégrés ont été mis au point.
Instruments
Visualisation du col de l'utérus est l'une des composantes les plus importantes techniques de la colposcopie. De nombreux spéculums vaginaux sont disponibles à cet effet. Un spéculum Grave médium est approprié pour la plupart des femmes. Pederson spéculums ont des lames étroites pour une utilisation chez les vierges (rare en colposcopie) et les femmes ayant un diamètre étroit vaginale. Un spéculum Grave métalliques de grande taille peut être exigé pour les femmes obèses, les femmes enceintes et les femmes ayant laxisme paroi vaginale. Les femmes avec un vagin extrêmement longue peut nécessiter l'utilisation d'une longue Grave ou Pederson spéculum. La source de lumière à partir de la colposcope peut être utilisée pour l'insertion du spéculum vaginal. Éclairé de l'intérieur spéculums en plastique peuvent aussi être utilisés, mais ont tendance à avoir plus minces lames que spéculums Grave norme. Si le patient a laxisme extrême des parois vaginales, latéraux des parois vaginales écarteurs peut être utile. L'utilisation de ces instruments nécessite une certaine habileté, car si bon alignement perpendiculaire avec le spéculum vaginal n'est pas maintenu, sévère pincement du vagin se produit. Alternativement, un préservatif, un drain Penrose, une échographie vaginale gaine en latex sonde avec la fin supprimé ou coupé le doigt du milieu ou le pouce d'un gant de latex avec la fin retirée peut être placé sur les lames du spéculum pour tenir doucement les parois latérales arrière et permettre une meilleure visualisation du col de l'utérus et du fornix vaginal. Le but de pinces à biopsie colposcopique est de prendre un petit échantillon de tissu mais suffisant de tissus du tractus génital inférieur. De nombreux types de pinces à biopsie ont été développés. Les quatre types les plus communs de forceps utilisés aux États-Unis sont le Tischler, Baby Tischler, Eppendorfer et Kevorkian pince à biopsie. WHEC ne cautionne ni ne recommande des marques spécifiques, des pinces ou des instruments d'échantillonnage.
Pour obtenir une colposcopie satisfaisante, la visualisation de l'ensemble de la jonction pavimento-cylindrique (JPC) est nécessaire. Lorsque l'ACS ou partie d'une lésion régresse dans le canal endocervical, le colposcopiste peut être nécessaire d'appliquer une pression à proximité de l'os avec un coton-tige afin d'ouvrir le canal. Si ce n'est pas suffisant pour la visualisation, un spéculum endocervical peut être nécessaire. Kogan endocervical spéculum: Lames viennent généralement en 2mm, 4mm ou 6mm tailles. Les lames peuvent être insérées dans le canal cervical et lentement ouvert pour permettre une meilleure visualisation. Les lames du spéculum endocervical sont insérés dans le canal doucement écarter le tissu pour une visualisation correcte. Cette procédure n'est habituellement pas douloureuse, sauf l'os est étiré. Plusieurs de ces instruments devraient être mis à disposition, car une taille devrait être choisi pour chaque patient qui est assez grand pour permettre la visualisation mais pas si grand qu'il s'étend de l'orifice. Spéculums endocervicales viennent en plusieurs tailles, de 2 mm de sténose os à 6mm pour les grands pares os. Certains colposcopistes retirer les vis ou cran d'arrêt sur les spéculums endocervicales pour permettre un contrôle plus dynamique et plus précise de l'instrument. La visualisation de la jonction pavimento-cylindrique était autrefois utilisé pour le triage des femmes à la néoplasie intraépithéliale cervicale (CIN) pour ablatif (laser, cryothérapie) ou d'exérèse (résection à l'anse large de la transformation Zone [LLETZ], cône froid) traitement (8). Bien visualisation satisfaisante de l'ACS toujours mandats thérapie excision, les femmes atteintes d'un CSM profonde mais visible peut aussi avoir besoin de thérapie exérèse lorsque les traitements d'ablation disponibles ne peuvent pas pénétrer loin dans le canal endocervical.
Agents chimiques
Plusieurs solutions sont utilisées lors de l'examen colposcopique. Une solution saline normale est utilisée comme une solution de mouillage et de nettoyage au cours de colposcopie. Il ne modifie pas l'épithélium du col utérin. Il est généralement obtenu dans des bouteilles standard en stock auprès des fournisseurs ou dans les pharmacies. L'acide acétique (3% -5%) est utilisé comme produit de contraste pour améliorer la détection de la néoplasie cervicale pendant la colposcopie. Il peut être obtenu à partir d'un supermarché, vinaigre blanc ou d'une source d'approvisionnement médical. Il peut être légèrement diluée à une solution à 3% dans une tentative pour diminuer la sensation de brûlure pour le patient, mais cela diminue également son temps d'action sur le col. La plupart des colposcopistes utiliser non dilué solutions 5%. Solution aqueuse de Lugol est un produit de contraste à base d'iode qui est principalement utilisé lors de l'examen du vagin, mais il peut aussi être utilisé en colposcopie du col utérin. La solution de Lugol est moins irritant et tout aussi efficace lorsqu'il est dilué au demi-force en ajoutant une quantité équivalente d'eau du robinet ou une solution saline. Les patients devraient toujours être posées sur une allergie à l'iode potentiel avant l'application de la solution de Lugol. La solution de Monsel (subsulfate ferrique) est l'agent le plus commun hémostatique utilisé après tractus génital inférieur biopsie ou excision. Il fonctionne mieux quand il a une consistance épaisse pâte dentifrice,. Il peut être acheté de cette façon ou produite en laissant la solution mère de s'asseoir à l'air dans un petit récipient ouvert. Cela permet l'évaporation et l'épaississement de l'agent, un processus qui peut être améliorée en plaçant le récipient ouvert dans un endroit chaud, comme sur le dessus d'un réfrigérateur. La texture pâte obtenue peut être maintenue en maintenant la pâte dans un récipient fermé et en ajoutant de petites quantités de solution Monsel chaque fois que la pâte est trop épaisse. Application des bâtons de nitrate d'argent et de gélatine mousse / poudre sont des méthodes moins courantes de l'hémostase.
2011 Terminologie colposcopique du col de l'utérus
L'examen colposcopique doit être évaluée pour trois variables:
- Suffisant ou insuffisant, la raison donnée;
- Jonction pavimento-cylindrique (JPC) la visibilité;
- Type de zone de transformation
Évaluation générale
Les termes populaires "colposcopie satisfaisant» et «colposcopie non satisfaisante» ont été remplacés. "Adéquate ou inadéquate pour la raison": ce devrait être le discours d'ouverture de chaque examen colposcopique. L'examen peut être insuffisante parce que le col est obscurcie par une inflammation, des saignements ou des cicatrices.
Visibilité jonction pavimento-cylindrique: la jonction pavimento-cylindrique peut être complètement visible lorsque 360 ° de la jonction pavimento-cylindrique qui est vu et partiellement visibles lorsque plus de la jonction pavimento-cylindrique est visible, mais une partie de celui-ci est à l'intérieur du canal endocervical ou quand une lésion couvre la jonction pavimento-cylindrique avec sa frontière intérieure dans le canal endocervical. La jonction pavimento-cylindrique peut ne pas être visible lorsque la totalité ou la plupart de la jonction pavimento-cylindrique n'est pas visible parce qu'il est dans le canal endocervical. Il peut être décrit comme «complètement visible», «partiellement visible» ou «non visible». La raison pour laquelle la visibilité et l'emplacement de la jonction pavimento-cylindrique est si important, c'est qu'il dicte la capacité de faire un examen satisfaisant et, lorsque le traitement est indiqué, l'étendue et le type d'excision. Les termes «adéquat» et «visibilité jonction pavimento-cylindrique" ne s'excluent pas mutuellement. Par exemple, la jonction pavimento-cylindrique peut être «partiellement visible» car une partie de sa marge intérieure est situé haut dans le canal endocervical, alors que le test est toujours «adéquat» parce que le col lui-même n'est pas obscurci par le sang ou l'inflammation.
Le troisième paramètre consiste à attribuer un type de zone de transformation (9) . Elle chevauche dans une certaine mesure, mais pas complètement, avec la visibilité de la jonction pavimento-cylindrique. La zone de transformation et la jonction pavimento-cylindrique ne sont pas la même chose: la jonction pavimento-cylindrique est le "intérieure" marge de la zone de transformation. Types 1 et 2 de la zone de transformation sont «complètement visible», mais la différenciation entre les deux peut être important, surtout pour la planification du traitement.
Mise à jour de la terminologie colposcopique du col de l'utérus
http://www.ifcpc.org/documents/nomenclature7-11.pdf| Section | Pattern |
| General assessment | Adequate or inadequate for the reason (e.g. cervix obscured by inflammation, bleeding, scar); Squamo-columnar junction visibility: completely visible, partially visible, not visible; Transformation zone types 1, 2, 3 |
| Normal colposcopic findings | Original squamous epithelium: mature, atrophic; Columnar epithelium; ectopy / ectropion; Metaplastic squamous epithelium; nabothian cysts; crypt (gland) openings; Deciduosis in pregnancy |
| Abnormal colposcopic findings | General principles; Location of the lesion: inside or outside the transformation zone; location of the lesion by clock position; Size of lesion: number of cervical quadrants the lesion covers; Size of lesion as percentage of cervix; Grade 1 (minor): Fine mosaic; fine punctation; thin acetowhite epithelium; irregular, geographic border; Grade 2 (major): sharp border; inner border sign; ridge sign; dense acetowhite epithelium; coarse mosaic; coarse punctation; rapid appearance of acetowhitening; cuffed crypt (gland) openings; Non-specific: leukoplakia (keratosis, hyperkeratosis), erosion; Lugols staining (Schillers test): stained or non-stained |
| Suspicious for invasion | Atypical vessels; Additional signs: fragile vessels, irregular surface, exophytic lesion, necrosis, ulceration (necrotic), tumor or gross neoplasm |
| Miscellaneous findings | Congenital transformation zone, condyloma, polyp (ectocervical or endocervical), inflammation, stenosis, congenital anomaly, post-treatment consequence, endometriosis |
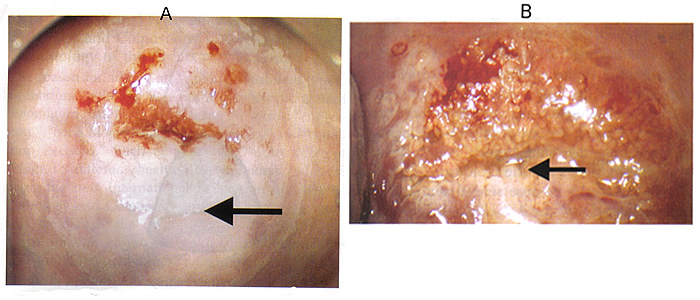
Fig. 1 Observations colposcopiques anormales, l'emplacement de la lésion à l'intérieur ou à l'extérieur de la zone de transformation. A: borne frontière intérieure. La flèche pointe vers la ligne de démarcation nette entre les régions acidophiles fines et denses qui existent au sein de la même lésion. B: signe Ridge. La flèche est opaque à la protubérance qui est présent à la surface d'un épithélium blanc à l'intérieur de la zone de transformation.
Anomalies dans les résultats colposcopiques
Localisation de la lésion par rapport à l'original jonction pavimento-cylindrique. "Intérieur" signifie lieu en dedans de l'original jonction pavimento-cylindrique (vers l'orifice cervical) et vice versa. La frontière de la lésion est une frontière nette qui est un bord droit d'une lésion acidophile col de l'utérus. Définitions de pointe autres marge de plumes ou géographique, généralement associée à une lésion de bas grade, et roulé épluchage bords qui peuvent être associés à une lésion de haut grade (1). Le signe bordure intérieure est une ligne de démarcation nette entre minces et denses des régions acidophiles au sein de la même lésion (voir ci-dessus). Le signe nervure (13) est une protubérance opaque à la surface d'un épithélium blanc à l'intérieur de la zone de transformation (comme indiqué ci-dessus).
Dans la "constatation colposcopique anormal», la localisation de la lésion à l'intérieur ou à l'extérieur de la zone de transformation a été ajouté dans la terminologie. Une lésion au sein de la zone de transformation, par opposition à un extérieur, a été montré pour être un facteur prédictif indépendant d'une lésion de haut grade ou de carcinome (10) . La taille de la lésion cervicale a été trouvé pour avoir une valeur prédictive pour un grade histologique élevé (11) . Par conséquent, plusieurs déterminants de la taille ainsi que de la localisation des lésions cervicales sont inclus dans cette dernière terminologie: le nombre de quadrants du col des lésions couvertures, de la taille de la lésion en pourcentage du col de l'utérus, et l'emplacement de la lésion par la position d'horloge ( s). Les trois paramètres sont incorporés dans la terminologie car les paramètres de taille et l'emplacement ne se chevauchent pas, par exemple, une lésion peut occuper trois quadrants, mais se compose d'une mince couche d'épithélium anormal qui occupe seulement 5% du col de l'utérus. Il peut se prolonger pendant 2 à l'heure les heures, 8 positions.
Introduction de deux nouvelles enseignes, "signe frontière intérieure» et «signe crête" à la 2 e année (lésions importantes) de l'article est le résultat de leur validité significative en tant que marqueurs de haute qualité néoplasie intraépithéliale cervicale (12),(13). Frontière Sharp a également été associée à une lésion plus grave. Le terme leucoplasie ou kératose est considérée comme une lésion majeure dans les terminologies parce leucoplasie ou kératose est montré pour avoir un 25% valeur prédictive indépendante de contenir une néoplasie de haut grade ou invasive (14) . Non-catégorie spécifique peut représenter soit une tumeur bénigne ou d'une lésion intra-épithéliale sévère. Déplacer le test de coloration de Lugol (test de Schiller) de la "qualité mineur" catégorie de la "non spécifique" catégorie du «anormal colposcopique conclusions" section est parce que plusieurs études telles que celles associées à l'étude de triage des ASCUS-LSIL montré pauvres fiabilité de coloration Lugol (15),(16). Un polype du col utérin est une conclusion commune et se trouve dans les "constatations diverses», y compris son origine comme étant l'exocol ou endocervical.
Divers résultats: Post-traitement effet peut ou ne peut pas être un aspect négatif, par exemple, la sténose, de déformation ou de distorsion, des cicatrices, un épaississement ou une augmentation de la fragilité de la muqueuse, l'endométriose cervicale.
Mise à jour de la terminologie colposcopique du vagin
| Section | Pattern |
| General assessment | Adequate or inadequate for the reason (e.g. inflammation, bleeding, scar) transformation zone |
| Normal colposcopic findings | Squamous epithelium: mature or atrophic |
| Abnormal colposcopic findings | General principles: Upper third or lower two-thirds Anterior, posterior, or lateral (right or left) Grade 1 (minor): Thin acetowhite epithelium, fine punctation fine mosaic; Grade 2 (major): Dense acetowhite epithelium, coarse punctation coarse mosaic; Suspicious for invasion: Atypical vessels; Additional signs: fragile vessels, irregular surface, exophytic lesion, necrosis ulceration (necrotic), tumor or gross neoplasm; Columnar epithelium (adenosis) Lesion staining by Lugols solution (Schillers test): stained or non-stained, leukoplakia |
| Miscellaneous findings | Erosion (traumatic), condyloma, polyp, cyst, endometriosis, inflammation, vaginal stenosis, congenital transformation zone. |
Mise à jour de la terminologie colposcopique du col de l'utérus - Addendum
La raison de l'ajout d'un «type de traitement excision" addendum est d'éviter d'utiliser des termes: "conisation", "conisation", "excision grande boucle", et "l'excision petite boucle." Chacun d'eux peut signifier différentes choses pour différents fournisseurs de soins de santé, tandis que l'utilisation des nouveaux types de traitement IFCPC excision permettra de standardiser les descriptions de la zone de transformation. L'excision de chacun des types de zones de transformation est associée à une technique différente ainsi que le risque d'exérèse incomplète modifié et la morbidité subséquente. La justification de l'inclusion des dimensions des éprouvettes excisées dans la terminologie IFCPC 2011 est similaire. Plusieurs études ont montré que la taille de l'échantillon excisé du col de l'utérus a une incidence sur l'issue de la grossesse future. Par conséquent, il est nécessaire de normaliser la description des dimensions de l'éprouvette excisées (17). Il ya un manque de consensus dans la littérature concernant les termes "longueur", "profondeur" et "height" de l'échantillon. Dans certaines publications de la «longueur» désigne la distance à partir de la marge de l'exocol à la marge endocervicale. Dans d'autres articles de ce paramètre est appelé «profondeur» ou même «hauteur». Pour clarifier ce point, la terminologie proposée conseille d'abandonner le terme de "profondeur" et "height" et propose à la place des termes «longueur» et «épaisseur» (17). Lorsque les échantillons sont obtenus par excision multiples, comme c'est le cas avec un endocervical haut spécimen chapeau, chaque échantillon est mesurée séparément.
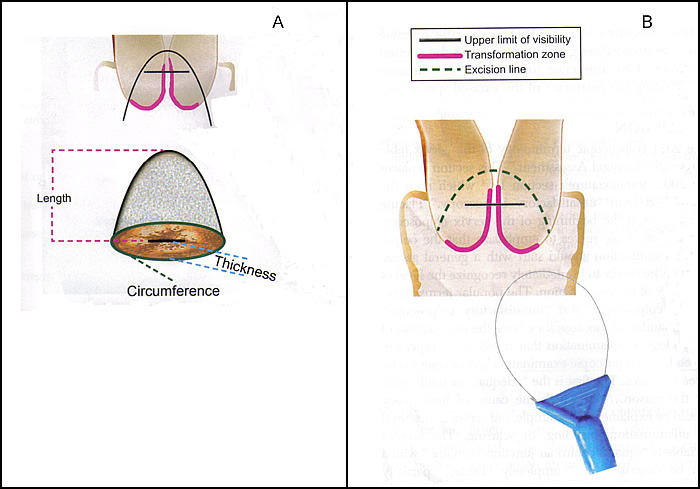
Fig. 2. colposcopique du col terminologie - avenant: les types de traitement excision. A: Dessin au trait d'une excision large boucle de l'échantillon zone de transformation après l'enlèvement, avec des dimensions utilisées pour désigner l'épaisseur, la longueur et la circonférence. B: Type 3 excision. Résection d'une zone de transformation de type 3. Il comprend un montant de plus en plus grande de tissus de type 1 ou de type 2 excisions et une quantité importante de l'épithélium endocervical.
Mise à jour de la terminologie colposcopique du col de l'utérus - Addendum
| Section | Pattern |
| Excision treatment types | Excision type 1, 2, 3 |
| Excision specimen dimensions | Length the distance from the distal or external margin to the proximal or internal margin; Thickness the distance from the stromal margin to the surface of the excised specimen; Circumference (optional) the perimeter of the excised specimen |
Types de traitement d'excision
Les types d'excision correspondant à la zone de transformation de type classification décrit trois types, qui sont classés en fonction du site, de la taille et de la visibilité de la zone de transformation. L'excision lui-même peut être effectué par l'une des méthodes reconnues: l'excision grande boucle de la zone de transformation (LLETZ), qui est identique à la résection à l'anse diathermique, par excision d'aiguille de la zone de transformation, par excision fil rectiligne de la zone de transformation , ou par conisation au bistouri froid.
Type 1 excision: Il résèque un tout l'exocol ou de type 1 zone de transformation.
L'excision de type 2: Il résèque de type 2 zone de transformation. Il réséquer une petite quantité de l'épithélium endocervical qui est visible avec un colposcope.
Type 3 excision: Il résèque un type 3 zone de transformation. Il réséquer un montant plus en plus grande de tissu de type 1 ou de type 2 excisions et comprennent une part importante de l'épithélium endocervical. Il peut également être utilisé pour traiter la maladie glandulaire ou d'une maladie micro-invasif ou les femmes qui ont eu un traitement antérieur.
Résumé
La Fédération internationale de pathologie cervicale et de colposcopie recommande que la terminologie 2011 remplacerait tous les autres et être mis en uvre pour le diagnostic, le traitement et la recherche. Les termes populaires "colposcopie satisfaisant» et «colposcopie non satisfaisante» ont été remplacés. L'examen colposcopique doit être évaluée pour trois variables: 1) adéquates ou inadéquates, la raison donnée; 2) la visibilité jonction pavimento-cylindrique; 3) le type de zone de transformation. D'autres ajouts sont la localisation de la lésion à l'intérieur ou à l'extérieur de la zone de transformation et les déterminants de la taille ainsi que la localisation des lésions cervicales. Deux nouveaux panneaux sont inclus dans la terminologie - le «signe frontière intérieure» et «signe crête". Les définitions suivantes ont été ajoutées: congénitale zone de transformation, polype (exocol ou endocervical), une sténose, une anomalie congénitale, et après le traitement suite. En outre, la terminologie comprend normalisation des cervicales types de traitement excision et du col utérin dimensions pièce d'exérèse.
Suggestions de lecture
International Federation of Cervical Pathology and Colposcopy (IFCPC)
2011 Colposcopic Terminology
www.ifcpc.orgFinancement
La série sur la prévention du cancer du col de l'utérus a été financé par des initiatives en matière de WHEC pour la santé mondiale. Ce programme est entrepris avec les partenaires de la santé des femmes et de l'Education Center (WHEC) pour éliminer / réduire le cancer du col dans le monde entier. Contactez-nous si vous souhaitez contribuer et / ou se joindre aux efforts.
Références
- Hammes LS, Naud P, Passos EP, et al. Value of the International Federation for Cervical Pathology and Colposcopy (IFCPC) Terminology in predicting cervical disease. J Low Genit Tract Dis 2007;11:158-165
- Castle PE, Wacholder S, Sherman ME, et al. Absolute risk of a subsequent abnormal pap among oncogenic human papillomavirus DNA-positive, cytologically negative women. Cancer 2002;95(10):2145-51
- Schiffman M, Wheeler CM, Castle PE. Atypical Squamous Cells of Undetermined Significance/Low-Grade Squamous Intraepithelial Lesion Triage Study Group. Human papillomavirus DNA remains detectable longer than related cervical cytologic abnormalities. J Infect Dis 2002; 186(8): 1169-72
- Modern Colposcopy Textbook and Atlas, Second Edition. American Society for Colposcopy and Cervical Pathology. Kendall-Hunt Publishing Co., Dubuque, 2004. Chapter 6
- Colposcopy - Cervical Pathology: Textbook and Atlas 3rd edition. Burghardt E, Pickel H, Girardi F. Theime New York 1998
- Etherington IJ, Dunn J, Shafi MI, et al. Video colpography: A new technique for secondary cervical screening. Br J Obstet Gynaecol 1997; 104(2):150-3
- Cristoforoni PM, Geraldo D, Perino A, et al. Computerized colposcopy: Results of a pilot study and analysis of its clinical relevance. Obstet Gynecol 1995; 85:1011-6
- Cox JT. ASCCP practice guidelines: Endocervical curettage. J Lower Genital Tract Disease 1997; 1:251-6
- Bowring J, Strander B, Young M, et al. The Swede score: evaluation of a scoring system designed to improve the predictive value of colposcopy. J Low Gen Tract Dis 2010;14:301-305
- Massad LS, Jeronimo J, Katki HA, Schiffman M. National Institutes of Health/American Society for Colposcopy and Cervical Pathology (NIN/ASCCP) Research Group. The accuracy of colposcopic grading for detection of high grade cervical intraepithelial neoplasia. J Low Genit Tract Dis 2009;13:137-144
- Shaw E, Sellors J, Kaxzorowski J. Prospective evaluation of colposcopic features in prediction CIN: degree of acetowhite change most important. J Low Genit Tract Dis 2003;7:6-10
- Sheungraber C, Glutig K, Fechtel B, et al. Inner border - a specific and significant colposcopic sign for moderate or severe dysplasia (cervical intraepithelial neoplasia 2 or 3). J Low Genit Tract Dis 2009;13:1-4
- Scheungraber C, Koenig U, Fechtel B, et al. The colposcopic feature ridge sign is associated with the presence of cervical intraepithelial neoplasia 2/3 and human papillomas virus 16 in young women. J Low Genit Tract Dis 2009;13:13-16
- Seidl D. Reflections on the international colposcopic nomenclature. Geburtshilfe und Frauenheilkunde 2005;65:1028-1030
- Ferris DG, Litaker MS; ALTS Group. Prediction of cervical histologic results using an abbreviated Reid Colposcopic Index during ALTS. Am J Obstet Gynecol 2006;194:704-710
- El-Shalakany AH, Saeed MM, Abdel-Aal MR, et al. Direct visual inspection of the cervix with Lugol's iodine for the detection of premalignant lesions. J Low Genit Tract Dis 2008;12:193-198
- Bornstein J, Bentley J, Bösze P, et al. 2011 colposcopic terminology of the International Federation for Cervical Pathology and Colposcopy. Obstet Gynecol 2012;120:166-172
Publié: 19 September 2012
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


