乳腺癌的病理
Dr. Bruce R. Dziura
Chief, Pathology Director, Cytopathology
New England Pathology Associates, P.C.
Springfield, MA (USA)
在与妇女健康和教育中心号巡逻艇(WHEC)
认识乳腺癌已作为乳腺癌适当的管理的必要因素承认病理特征。目前已通过病理分析两预言一般方法。第一癌分类,根据具体的特点,认识到所谓的特殊型癌。第二种方法的评估,如核异型或腺形成(等级)癌,个人特征。认识到特种癌因此可以认同一个非常好的预后的一组病人,往往接近或等于的总人口。相反,谁的病人有一个非常贫穷的预后可以识别(约占25%,肿瘤浸润性乳腺癌的一个子集)的精心组织学分级。
本文件的目的是审查浸润性乳腺癌病理组织学,强调行之有效的和潜在的环境中,它提供预后的信息。是次乳腺导管癌首次承认在20世纪初被确定为细胞的细胞学形态相似,浸润性癌,但只限于那些管结构。短期和长期与特定的组织学类型的变体或在原位癌也本章所讨论的有关长期风险。
导管原位癌(原位癌):
该条款导管原位癌(原位癌)和小叶原位癌(集装箱检查系统)曾经被用来表示不同的解剖起源-一个在管道和其他的小叶。这一概念现已被接受为一个时代错误。目前,这个词是指乳腺导管上皮细胞异常的真正管突出参与的癌原位(独联体)类别,没有足够的局部治疗的局部复发的高风险相关的扩散模式。终端导管(TDLUs)小叶单位共同为双方的导管和小叶的类型以及相应的肿瘤性病变(1)增生的发展解剖部位。原位癌包括一个异构的非一批具有不同形貌和以后的复发和外来侵入性肿瘤的风险转化增殖。原位癌的平均年龄是50年代末和70%的妇女在绝经后发生的。临床症状有乳腺肿块,Paget 's病和/或乳头溢液。 X线标志-微钙化及随后的发病风险约30%-50%为10-18岁。随后浸润癌网站在同一乳房的99%,而在其他乳房1%。
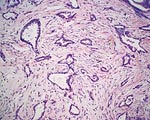
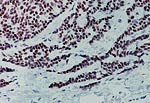
| 对不同的乳腺病变活检标本中可见类型细胞学特征 | ||
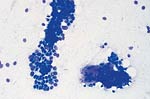 | 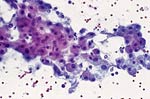 | 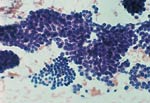 |
| 甲,纤维腺瘤。 | 乙,大汗腺化生。 | 荤,浸润性导管癌。 |
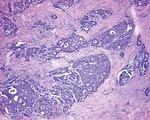
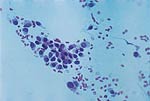 | 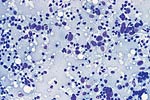 | 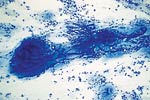 |
| 研发,浸润性导管癌。 | 位置,髓样癌。 | 男,粘液性癌。 |
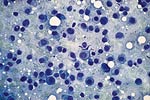 | ||
| 克,浸润性小叶癌。 | ||
摘要的分类原位癌 -尽管核级和坏死似乎界定与原位癌的风险,一些建筑出现的模式进行的最重要的核级独立。高等级原位癌具有广泛坏死和高核分级;中间体-联络或没有坏死中级核级;低度-低核分级缺席坏死。关于多中心和多灶性原位癌文学依然让人感到困惑,因为不同的定义,组织处理和抽样方法,以及用在调查的角度不同技术。高档原位癌是在逐渐地演变到入侵和转移能力,高风险,很明显,广泛高档病变不易治愈,而且即使是常见的复发放射治疗后病变。仔细原位癌病变的病理组织学评估,包括模式,等级,规模和利润的地位也是实现最佳的临床管理,并应被视为任何原位癌乳房活检报告的重要组成部分。
小叶原位癌(集装箱检查系统):
1941年富特和斯图尔特期集装箱检查系统介绍和上皮增生性病变(非侵入性或原位人类乳腺癌)被称为小叶 。关键的定义和概念是由三个主要标准诊断集群:腹胀,失真和填充制作细胞的特征鲜明的人口小叶单位的图片。还必须在所有的概率的定义,是超过60%的癌症与入侵具有类似细胞学癌细胞单一存档提出有这样原位病变在同一乳房存在。它发生在40年代后期和70%的患者在绝经前。临床症状可能是无人能及乳腺没有具体迹象。随后癌风险约23%-30%为15-20岁。随后浸润癌网站在同一乳房的50%-60%,而在其他乳房40%-50%。因此,小叶原位癌(集装箱检查系统),小叶增生(LH)和非典型小叶增生(ALH公司)继续意味着以后的一个发展或者癌症乳腺癌和其他有用的互动协会增加的风险仍然有待充分评估(2)。阿目前关注的是寻找ALH公司和/或穿刺活检集装箱检查系统的重要性。有多方面的意见,关于与小明显的协议进一步可能需要切除。很可能是疾病的重要程度在这里有几个小叶单位只显示标准ALH公司不应该没有必要正式切除其他迹象。
组织学类型浸润癌:
目前已通过病理分析两预言一般方法。第一癌分类,根据具体的特点,认识到所谓的特殊型癌。第二种方法的评估,如核异型或腺形成(等级)癌,个人特征。认识到特种癌因此可以认同一个非常好的预后的一组病人,往往接近或等于的总人口。相反,谁的病人有一个非常贫穷的预后可以识别(约占25%,肿瘤浸润性乳腺癌的一个子集)的精心组织学分级。我们支持组织学分类,承认特殊类型的组织学标准的具体界定乳腺肿瘤:小叶,管,髓和粘液。一般来说,这些特殊类型与较少的比普通的癌肿瘤的潜力,缺乏这些特殊功能。
管癌:
也许最重要的特殊类型,是因为遥远的管状癌转移潜能的是极不可能的肿瘤时,这是纯粹的形式存在。诊断时作出的特点是成角管,用低度核细胞组成的,包括至少90%的癌。这些肿瘤管是随意排列,经常发现有良性的结构与现有的渗透。低品位导管原位癌和非典型增生是常见的结果。管癌,也被称为高分化癌,但这个名称缺乏准确性,因为没有特殊类型的肿瘤也可以分化良好。 X线功能包括支持或不相关的钙化或较少不对称密度和建筑相关的钙化扭曲推测质量。在看到小管癌细针穿刺标本的诊断功能,已被描述(3)。
侵入性筛状癌:
密切相关的组织学和生物学的管状癌浸润筛状癌(ICC)的。这些癌渗透作为细胞具有与筛状型导管原位癌岛屿基质相同的外观。在鉴别筛从国际刑事法院就地可能很难,因为歪曲和疤痕。不规则的蜂窝集群标志着岛屿侵入性的过程。另一个有用的特点是,在国际刑事法院的入侵岛屿通常间隔均匀,而且往往是统一的大小。在纯小管癌和国际商会的一个或两个正面低腋窝淋巴结存在的研究没有生存产生不利影响。纯度的模式的重要性,强调由于癌的存在不符合特殊类型的标准增加了,不仅结参与的可能性,而且更短的生存。
粘液癌:
粘液(胶质)癌时,在其纯粹的形式存在,也是一个良好的预后。它的定义组织学特征是粘蛋白在低度肿瘤总量似乎暂停外池。与小管癌,纯模式的重要性,必须确保良好的预后(90%,10年生存率的辅助化疗(4)的情况下)。纯和混合粘液癌也有不同的X线亮相。而纯粹的粘液性癌有一个限制,对乳房X光小叶轮廓;混合癌有一个不明确的,不规则的X线轮廓。缺少这种环境化对应病理之间浸润癌和经常间质纤维化的接口。
浸润性小叶癌(ILC)的:
在两个特色的浸润性小叶癌(ILC)的是细胞学和渗透模式。经典的国际劳工大会是由具有相同的原位:定期,圆形,细胞核和细胞质乏味的小叶癌的细胞学偶尔卵胞浆内网眼小细胞的功能。形态典型的国际劳工公约中核分析表明,核小体积,增加了量化措施的细胞学标准。这些细胞浸润单文件,经常包围(所谓的靶样模式)现有的结构。当这两个特点结合发现,经典的(或纯)国际法委员会的模式诊断。正是这种对国际法的形式是最常见的小叶原位癌相关。变异模式已被描述中,无论是细胞学特征或浸润模式存在。其中包括国际劳工大会的固体,肺泡,混合和多形性的变种。他们往往是多灶性和双边,特别是多形性变异。这些功能不大,无论在整体存活率或无病存活率结果保守治疗后的影响。国际劳工大会提出的臭名昭著的诊断困难,临床及放射学检查。虽然经常与国际劳工大会是一个离散的质量,这些大部份相关的病变很难发现,因为他们阴险的增长模式。当比没有特殊类型的癌症,但同样大小的,国际法委员会的病人有一个更好的生存。
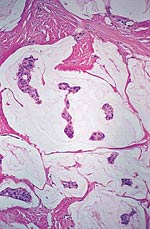
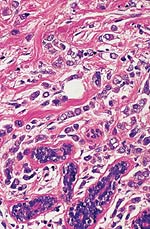 | 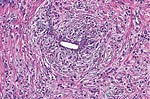 |
| 浸润性小叶癌。肿瘤细胞小而均匀的圆形核,成长在印度文件的方式。 | 典型的目标,如肿瘤细胞的生长围绕在浸润性小叶癌导管未卷入。 |
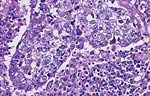
髓样癌:
它的特征X线,临床和病理密切相关。髓样癌是一种常见的遗传性乳腺癌的表型,是谁的妇女因突变的癌症风险是在肿瘤抑制基因BRCA1基因发现。这种遗传特性是由于病人的(5)从小在很大程度上。与众不同的光滑,推动边境的髓样癌反映mammographically作为质量大打折扣。眼观,髓样癌有一个统一的,柔软的一致性。组织学的基本功能包括肿瘤细胞的岛屿有不规则的边界,没有锋利的边缘,经常是连接(合胞体的增长模式)。这些岛屿不侵略邻近乳腺组织,相反,他们似乎反对推向与毗邻的正常乳腺组织造成的顺利接口。在髓质癌,细胞核很大,染色质与成群,经常核仁和核分裂容易识别的多形性。其他必需的组织学特征是突出的淋巴细胞和浆细胞浸润在活细胞岛屿之间的结缔组织。不像其他器官髓样癌,髓样癌乳腺很少与微卫星不稳定性有关。淋巴结阴性预测,髓样癌预后良好,否则预测实用程序不明确。一个所谓的髓质变种,即非典型髓样癌预后较好,是不是超出了预计将是一个普通的中等没有特殊类型等级癌预期。
乳腺浸润性癌无特殊型:
大约有3侵入性乳腺癌四分之三没有组织病理学特点,允许将其列入上述类别。这些都被称为导管,因为他们没有小叶前面描述的模式。这一共同使用无论如何,这些肿瘤没有得到证实出现在管,实际上,他们是通过排除诊断,因为它们不属于特别类型的任何一类。名称-没有特殊类型(NST)的同时使用。这些纳思达癌的特点是,各种模式,从固体到小巢,紧密团结单细胞浸润模式。腺的形成可能存在,而且往往是这些模式的混合物是在个别癌找到。这些肿瘤的浸润NST的预后最差。
浸润癌异常的类型:
他们代表总数不到2%的乳腺癌。虽然罕见,具体诊断条件应在病理使用,因为内在的关联的临床报告。 分泌癌:通常是小和良好的限制。组织学特征的特点是丰富的细胞和细胞外分泌含有明确的地区的存在。与碘酸希夫染色污渍分泌的物质和其他黏膜物质的污渍。它通常出现于年轻患者,但也影响到老年妇女。功能,确保良好的预后,包括年轻的年龄,肿瘤直径小于2厘米,在病变(6)周边,没有质浸润。 鳞状细胞癌 :这可能是纳思达癌特征;鳞状细胞癌纯模式明显是不寻常的。通常囊性,乳腺鳞状细胞癌也可能承担与角化坚实的模式。在其认可的重要性在于更好地后来转移事件的理解。对乳腺鳞状细胞癌预后可能是相同的,中间的普通高档癌NST的。很少,乳房癌显示相同的模式,以及接受的唾液腺肿瘤 。其中最重要的唾液腺肿瘤中腺样乳腺癌类型是因为在预后可能出现的混乱囊性癌 。乳腺粘液表皮样癌具有与唾液腺反零件相同的病理特征。的显着特点-粘蛋白的生产和鳞状分化却可以,是一个非乳腺癌NST的特定功能。一词包括了化生癌肿瘤组同时显示上皮和间质的特点。间质成分可能会显示鳞癌,梭形,软骨或骨分化。
雌激素受体(ER):
在免疫的雌激素受体(ER)组织化学测定石蜡包埋组织密切合作,产生的结果,同时生化测定。这些组织切片分析,有利,原因如下:(一)同一组织中,是为了使诊断中的应用是对雌激素受体分析中使用,因此组织的保护。 (二)存在的急诊室发现的病理情况。因此,医生是确保了积极的信号检测到,不再产生良性上皮癌。在生化分析是基于组织匀浆,所以不可能知道哪些细胞是积极的信号负责。这也是如果原位癌是生化测定,而不是侵入性的组成部分,这个问题。 (三)更加敏感是可以实现的免疫组织化学法。如果不是很肿瘤细胞或如果有很多污染基质或炎症细胞,由此导致稀释效应可能会在遇到生化检测。相反,即使阳性细胞非常少见容易识别免疫组织化学。虽然临床生化方法的预测能力已经建立了良好确定ER状态的免疫组织化学方法优于预测响应辅助内分泌治疗(7)。
预后意义的附加因素:
一般来说,淋巴管是最常见的船只在乳腺癌中的参与,虽然有时含有血管癌。在软组织曲解空格或淋巴位在导管内癌癌肿瘤往往是负责淋巴结转移过度诊断。这些错误可能是可以避免的,如果医生需要由内皮细胞层,使血管组织学的决心入侵空间的肿瘤细胞栓子的存在。癌涉及真皮的独特临床炎性乳腺癌的实体往往造成淋巴空间。这时作出诊断乳房癌是包含红,水肿,和温暖。这是非常罕见的与炎性癌患者生存5年,尽管多模的方法-多智能体化疗,手术和放射能提高生存率(8)。总之,预言肿瘤分期的基础上,对癌和认真组织学病理分级的特殊类型识别被证明预测的因素。手术病理报告是不完整的没有他们。新的预后因素的研究应包括独立的意义,归根到底,这些证明的因素。
开放式活检和冰冻切片:
开放的乳腺病变活检通常是切除肿瘤时键入措施2.5厘米或以下 和较大的肿瘤切口类型。由冰冻切片和切除活检后开放的业绩,如果是癌的诊断一直是几十年来对乳腺结节的标准方法。该过程是非常准确的,假阳性率基本上是零,假阴性率低于1%,而延迟诊断的人数不到5%(9)。冰冻切片在最困难的发现与乳头状增生的评价,因此它是例行公事的政策推迟到永久部分,可在这些病变的诊断价值。发生了很大变化,近年来关于为若干因素而冻结部分的指示:希望与病人的治疗方法诊断后,已经取得,是认识到,几天之间或活检术星期后不不影响预后;核心的针活检和细针穿刺活检增加其他用途;并注意到越来越多的案件涉及小非明显病变。事实上,执行此需要时间悠久的程序已被越来越强烈的质疑,最强大的其中一个原因是,该病变最终解释可能会变得困难,甚至不可能,如果整个标本已被冻结。下列建议已根据设置(9):
- 阿肿块,通常直径超过1厘米的措施,提供了充足的组织冰冻切片,永久部分,激素受体。因此,没有太大的危害做冰冻切片,即使是有问题的医疗指示的结果。
- 阿非肿块在乳房X光检查发现,往往小于1.0公分。这不应该提交冰冻切片。如果它原来是一个浸润癌,激素受体测定可以做免疫的石蜡包埋材料。
- 阿才进行活检没有群众不应该冻结钙化。而应该是X线检查标本。
应该补充的是术中细胞学检查是非常有用的,而这个过程通常被用于与(或代替结合一些作者)的冰冻切片过程。当由有经验的人的解释,涂片更准确的冰冻切片。最后,冰冻切片已有效地用于评价再切除乳房肿瘤切除术的利润。
循环肿瘤细胞(委员会):
随着细胞检索系统的发展,它已成为可能的措施,循环肿瘤细胞(反恐委员会)重复性高的水平,反恐委员会目前正在测试用于与美国转移性乳腺癌患者的临床。循环肿瘤细胞(CTCs)可以发现,在约50例转移性乳腺癌患者外周血%。他们的人数是一个独立的预测病人的 无进展生存期(PFS)和总生存率(OS)。然而,迄今为止,没有研究进行了反恐委员会确定最常用的系统,由美国食品和药物管理局批准(该小区搜索系统)审查了内部的反恐病人人数的变化,一个变化,并能够影响预后的评估。已经结束在美国的一些临床试验,为乳腺癌患者,测量反恐水平既可以是一个准确的指标和转移的患者预后的重要举措。为了评估在乳腺癌中的试验研究(10)患者检验中心人数可能昼夜变化进行中,这些细胞除了量化,12小时(上午8:00和下午8时00分同一天一)队列的转移性乳腺癌患者的住院。在转移性乳腺癌患者外周血检验中心的数目没有显着不同的上午8:00从晚上8点,因此,就表明在这些患者人数反恐昼夜节律的缺乏。
摘要:
乳腺原位癌谅解已因改变原位癌介绍,转变观念和治疗方法相一致的挑战。这是不可能懂得历史背景原位癌。的条款和过去10多年来发展的概念似乎为大多数的DCIC介绍,高,低,与中间精确风险类别的分类,我们很好,和特殊类型类别,等待进一步的研究。多中心和双边性有时被认为在某些方面有关。在确定肿瘤的关系,多困难不应掩盖认识到,重要的是它只能作为治疗预测价值的成功或失败。真正的多中心是指独立的肿瘤指标来源。很难估计,它的发生要少得多,往往已经出版。
参考文献:
- Jacobs TW et al. Carcinomas in-situ of the breast with indeterminate features: role of E-cadherin staining in categorization. Am J Clin Pathol 2001;115:85-96
- Shin SJ, Rosen PP. Excisional biopsy should be performed if lobular carcinoma in-situ is seen on needle core biopsy. Arch Pathol Lab Med 2002;126:697-775
- Diab SG et al. Tumor characteristics and clinical outcome of tubular and mucinous carcinomas. J Clin. Oncol. 17:1442; 1999.
- Andre S et al. Mucinous carcinoma of the breast: a pathologic study of 82 cases. J Surg. Oncol. 58:162; 1995.
- Eisenger F et al. Mutations at BRCA1: the medullary breast carcinoma revisited. Cancer Res. 58:1588; 1998.
- Fitzgibbons PL et al. Prognostic factors in breast cancer: College of American Pathologists consensus statement 1999, Arch Pathol Lab Med 2000;124:966-977
- Harvey JM et al. Estrogen receptor status by immunohistochemistry is superior to the ligand-binding assay for predicting response to adjuvant endocrine therapy in breast cancer. J Clin Oncol 17:1474; 1999.
- Page DL. Special types of invasive breast cancer, with clinical implications. Am J Surg Pathol 2003;27:832-839
- Roasi J. Breast. In: Rosai and Ackerman's surgical pathology. Volume two; 9th edition. Publisher Mosby; 2004
- Martin M, Garcia-Saenz A, DE Las Casas ML et al. Circulating tumor cells in metastatic breast cancer: timing of blood extraction for analysis. Anticancer Res 2009;29(10):4185-4187
发布时间: 2 December 2009
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com