Рак молочной железы Хирургическое лечение осложнений и лимфедема
Бюллетень WHEC Практика и клинической управления для медицинских работников. Образование гранта, предоставленного здоровья женщин и образовательный центр (WHEC).
Осложнения после любой операции могут быть сведены к минимуму благодаря тщательной предоперационной оценке, тщательная техника, гемостаз и закрытия раны. В дополнение к стандартной оценке онкологических, предоперационная оценка включает оценку общего физиологического состояния пациента, с особым акцентом на переносимость анестезии, неконтролируемый диабет, гипертония, анемия, коагулопатия, или стероидные зависимости. Лимфедема это страшное осложнение операции на молочной железе рак. Пациенты с тяжелыми лимфедема имеют хронические, часто изнурительными руку опухоль с последующей боли, снижение функции, снижению качества жизни и косметической деформации. Из-за хронического характера, а также отсутствие проверенных долгосрочных методов лечения, развития лимфедемы является, пожалуй, самым опасным осложнением операции на молочной железе рак как для пациентов и хирургов. Эффективное лечение лимфедемы доступна. Ранняя диагностика важна, так как лечение наиболее эффективно, когда лимфедема диагностирована на ранней стадии. Каждый пациент с лимфедема должны иметь доступ к эффективному лечению созданы для этого условия. Лимфедема не вылечить, но можно успешно управлять, если правильно поставлен диагноз и лечение.
Целью данного документа является обзор часто используемых подходов к уходу после мастэктомии раны и адреса осложнения встречаются у этих пациентов. Реабилитация после мастэктомии пациентов производит задач различной сложности. Патофизиологии, профилактики и управления лимфедема также обсуждаются. Мастэктомия является безопасной эксплуатации с низкой заболеваемостью и смертностью. Хотя частота послеоперационных осложнений невысок, врачи должны быть осведомлены о заболеваемости уникальным для мастэктомии и подмышечные рассечение узла. Риск развития лимфедемы не уменьшается со временем, но на протяжении всей жизни риск. Прогрессивная лимфедема осложняет рецидивирующие инфекции, незаживающие раны, дискомфорт или боль, трудности с повседневными задачами, эмоционального и социального стресса.
Уход после мастэктомии ран
Техника при эксплуатации и закрытия раны является неотъемлемой частью раны. Тщательная гемостаза должна быть подтверждена до закрытия сессии. Закрытые всасывания стоки должны быть помещены на сайт раны мастэктомию, потому что большинство пациентов может развиться серома. Мы отдаем предпочтение закрытым всасывающим катетер дренаж раны мастэктомии, имеющиеся в продаже, как Блейк (Ethicon) или Джексона-Пратта трубки (Baxter), и каждая система должна быть размещен надлежащим при эксплуатации, чтобы superomedial и нижнелатеральному позиционирования для обеспечения тщательного, в зависимости аспирации. После рана закрыта, трубка подключена к обеспечению устранения всех рану содержимое (например, сгустки, сыворотки). Дренажных Всасывающий катетер, как правило, необходимо от 5 до 10 дней после операции. Регулярно, катетеры удаляются только тогда, когда менее 30 мл серозного или серозно-геморрагический дренаж очевидно, в течение двух последовательных 24-часовым интервалом.
Кожа закрыта в двух слоев с помощью рассасывающиеся нити. Свет, сухой марлевой соусом подается на разрез. Давление повязки над расчлененным закрылки коже не нужны и не уменьшают объем и скорость серома образование (1) . После операции рана тщательно осмотрены в связи с соблюдением лоскут, и пациент предлагается возобновить предоперационной деятельности. В большинстве случаев больной раком молочной железы позволило начать постепенное возобновление предоперационной деятельности. Молодые женщины обычно восстановить полный объем движений руки и плеча вскоре после того, утечка удаления, тогда как некоторые пациенты пожилого возраста может потребоваться интенсивная (руководитель) осуществляет в течение нескольких месяцев до достижения прежнего уровня активности. Домашние визиты медицинских работников из приходящая медсестра ассоциации (ВНА) имеют особую ценность для психосоциального и физического выздоровления после мастэктомии пациента. Реконструкция молочной железы является важным дополнением в лечении рака молочной железы. Преимущества реконструкции груди с точки зрения качества жизни, хорошо документированы (2) . Кроме того, последние исследования опровергли многие из опасения относительно возможных последствий реконструкции груди на молочной железе управления (3) . Например, большой серии показали, что реконструкция груди не влияет на поведение биологических рака молочной железы, не значительно задержать или помешать администрации адъювантной химиотерапии, и не связано с задержкой в диагностике рака молочной железы, рецидив (4) . Однако, несмотря на то, что реконструкция груди в настоящее время осуществляется в обычном порядке, нет никаких данных относительно влияния реконструкции груди на развитие лимфедемы.
Осложнения мастэктомия
- Раневой инфекции: после модифицированной радикальной мастэктомии темпы раневой инфекции в диапазоне от 2,8% до 15% (5) . Заражение раны мастэктомии или ипсилатеральной руки может представлять серьезную заболеваемости в послеоперационном пациента и производит инвалидность, которая может перейти в отдаленном послеоперационном лимфедемы в руке. Целлюлит видели в раннем послеоперационном периоде, реагирует на лечение антибиотиками в большинстве случаев. При образовании абсцесса происходит, попытки должны быть направлены на культуру рана для аэробных и анаэробных организмов с немедленной грамотрицательных пятна идентифицировать штаммы документ бактериальных загрязнений. Преобладающей организмы S золотистый и эпидермальный S. Факторы, которые могут увеличить риск инфекции включают открытую биопсию до мастэктомии, возрастом, длительное дренажного катетера всасывания, и изменения в механизмы иммунной защиты.
- Серома: Это коллекция серозной жидкости в хирургической полости, что является клинически очевидным. После мастэктомии, сером происходят в мертвое пространство под повышенным закрылки кожи и представляют собой наиболее частое осложнение мастэктомии, развивающихся примерно в 30% случаев (6) . С хирургической аблации груди, промежуточные лимфатические протоки и жировой ткани резекции единым блоком, поэтому сосуды и лимфатические железы являются пересекаются. Таким образом, транссудации лимфы и скопление крови в операционном поле не ожидается. Оперативная техника должна минимизировать утечки лимфатической и транссудации сыворотки для обеспечения быстрого присоединения кожных лоскутов на глубинные структуры без компромиссов кровотока в кожных лоскутов или подмышечной впадины. Использование закрытой системе дренажного катетера всасывания в течение последних 20 лет в значительной степени облегчает сокращение длительной сыворотке коллекций. Пациенты с более высоким индексом массы тела (ИМТ) имеют повышенную скорость образования серома. Частота формирования серома также увеличивается с возрастом (7) . Большинство онкологических хирурги рекомендуют - позволяет руке подвижность сразу после операции, но задержка структурированные упражнения регулярно, пока после стоков были удалены.
- Пневмоторакс: Это редкое осложнение, развивается, когда хирург перфорирует париетальной плевры с расширенными рассечение тканей или с попытками гемостаза для перфораторов в мышцах межреберные. Пневмоторакс чаще видел у пациентов, перенесших радикальную мастэктомию после удаления большой грудной мышцы. Дыхательная недостаточность, отражается в оперативном или немедленной послеоперационной периодов и пневмоторакс подтверждается рентген грудной клетки. Немедленное вмешательство с закрытого дренажа дренирование плевральной полости из плевральной полости имеет важное значение, как только пневмоторакс проверяется.
- Некроз тканей: общепризнанные осложнение хирургии груди является некроз разработаны кожных лоскутов кожи или краев. Блэнд и его коллеги наблюдали падение на 21% для мелких и крупных некроз мастэктомии кожных лоскутов с соответствующими раневой инфекции (7) . Местные хирургическая обработка раны, как правило, нет необходимости в небольшие участки некроза (<2 см площади). Большие площади частичной или полной потерей толщины кожи требуется хирургическая обработка раны и при случае применения сплит-толщина трансплантатов кожи. Вращательное композитных закрылки кожи и подкожной ткани кожи можно использовать из боковой стенке грудной клетки или груди контралатеральной для покрытия дефекта.
- Кровоизлияние: По сообщениям СМИ, как послеоперационное осложнение у 1% до 4% больных и проявляется в чрезмерной отек полы операционного (8) . Ранняя диагностика этого осложнения является обязательным условием. Аспирационные сжиженного гематомы и установление проходимости катетера всасывания может лечить кровотечение. Применение свет соусом сжатие армированных эластопласт-лента должна уменьшаться повторение этого нежелательного явления. Рано тяжелые кровотечения чаще всего связаны с артериальной перфораторы из thoracoacromial сосудов или внутренней грудной артерии. Прямая перевязки шва является целесообразным. Миллер и партнеров к выводу, что использование электрокоагуляции для развития кожных лоскутов в исполнении мастэктомия снижает потери крови, не неся большую частоту раневых осложнений (8) .
- Нейро-сосудистых структур Травмы: Травма плечевого сплетения является редким осложнением мастэктомии и избежать, если тщательно (холодный скальпель) резкое рассечение в и о нервно-сосудистого пучка и через развитие тканей самолеты, которые параллельно neurilemma и стены подмышечной вены, чтобы целиком резекция лимфатических структур и жировой ткани. Сенсорной иннервации груди происходит от боковых и передней кожной ветви второго по шестой нервы межреберные. Пациент обычно испытывает умеренные боли в оперативном сайта, плечо и руку в раннем послеоперационном периоде. Из-за необходимости широкого развития клапан, пациента можно отметить, гиперестезии и парестезии, а также время от времени "фантомные" гиперестезия в мастэктомии сайт. Phantom груди синдром продолжал сенсорных наличие груди после того, как были удалены. Это фантомные боли в 17,4% случаев, а в 11,8% случаев, и он представляет как без болезненного ощущения фантомных такие как зуд, ощущение сосков, и предменструального типа груди дискомфорт (9) .
Менее распространенными являются травмы нерва thoracodorsal и длинный грудной нерв (дыхательная) из Bell. Thoracodorsal или лопаткой, нерв иннервирует мышцы спины lattissimus в его ход с thoracodorsal (подлопаточной) судов и обычно жертву, когда лимфатические обнаруживаются принимать участие с метастазами в подмышечные рассечение. Травма или сделку долго грудной нерв Белл производит нестабильности и неприглядные известность лопатки ("крылатых лопатки"). Пациент сохранения такой травмы часто жалуются на боли в плече в покое и при движении в течение многих месяцев после процедуры. Все попытки должны быть направлены на сохранение этого нерва, однако его причастность к инвазивной опухоли или узловой расширение может потребовать, чтобы оно было принесено в жертву обеспечения адекватного блока ан расширение. Латеральной и медиальной грудные нервы большой грудной мышцы и иннервации двигатель малой грудной мышцы выхода плечевого сплетения, чтобы войти в задние аспекты этих мышц в проксимальных подмышечной впадины. Сохранение большой грудной мышцы, и его функция заключается цель модифицированной радикальной мастэктомии. Таким образом поддержание целостности медиальной и латеральной грудных нервов имеет первостепенное значение для обеспечения последующего функции большой грудной мышцы.
Лимфедема
Лимфедема вызвано аномалией лимфатической системы, ведущие к чрезмерному накоплению тканевой жидкости, которая формирует лимфы, известный как межклеточной жидкости. Застойная жидкости лимфатических содержит белок и сотовых мусора, который вызывает отек пораженных тканей. Лимфатические отвечает за транспортировку существенных иммунных химических веществ и клеток. Лимфедема является накопление богатой белком жидкости в мягких тканях в результате прерывания лимфоток. Это происходит чаще всего в конечностях, но он также может быть найден в головы, шеи, живота, легких и половых регионах. В пост-мастэктомии пациентов, хроническая лимфедема имеет потенциал, чтобы стать постоянным, прогрессивные условия. Если это позволено прогресса, условие может стать чрезвычайно стойкие и лечение в большинстве случаев не может быть полностью освобожден либо медицинские или хирургические средства. При отсутствии лечения лимфедемы приводит к хроническому воспалению, инфекции и упрочнения кожи, которые, в свою очередь, приводит к дальнейшему повреждению лимфатических сосудов и искажение формы пораженных частей тела (11) . Интерстициальная жидкость может накапливаться в любой области тела, которое не имеет достаточно лимфодренаж и вызвать лимфедема. Лимфедема это состояние, которое развивается медленно и как только настоящее, как правило, прогрессивной (12) . Лимфедема подразделяется на две формы: первичная и вторичная лимфедема лимфедема. Люди могут родиться с отклонениями в лимфатической системе. Этот тип лимфедема известен как основной лимфедема. В зависимости от тяжести условие, опухоль может присутствовать при рождении или может развиться в более позднем возрасте. Первичная лимфедема связано с отклонениями в развитии в лимфатическую систему, может проявляться у новорожденных (врожденная), подростков (ргаесох), или у больных пожилого возраста чем 35 лет (Тарда). Вторичный лимфедемы является наиболее распространенной формой лимфедемы. Это обычно происходит после онкологической операции или лучевой терапии. Состояние возникает в результате повреждения метастатической болезни лимфатической системы, пост-излучения изменений в базовые структуры кожи, или хирургическое удаление одной или нескольких лимфатических бассейнов лимфоузлы. Большинство лимфедемы в Соединенных Штатах, является вторичной лимфедемы. Этот тип лимфедема возникает в результате повреждения лимфатической системы, обычно от рака и его лечении, но и от травмы кожи, таких как от ожогов или инфекции (13) . Лимфедема после рака молочной железы изучали больше всего, но лимфедема может произойти в результате других видов рака, включая меланому, гинекологического рака, рака головы и шеи или саркома.
Подсчитано, что около 30% -50% всех пациентов, которые подвергаются подмышечных лимфатических узлов перейти к разработке той или иной форме лимфедемы (10) . Изменчивость в Зарегистрированная заболеваемость лимфедемы является отчасти из-за отсутствия стандартного определения (14) . Кроме того, хотя большинство пациентов, у которых развивается лимфедема сделать это в течение 3-х лет после операции, начало лимфедема происходит до 25% пациентов (10) . В дополнение к измеряемой руке опухоль, многие пациенты воспринимают или субъективных отек руки, который трудно дать количественную оценку (15) . Достижения в области управления рака молочной железы, в первую очередь появлением дозорных биопсию лимфоузлов (SLNB), снизилась заболеваемость лимфедема. Однако недавние долгосрочные исследования показали, что даже у пациентов, перенесших SLNB один, и объективно, и субъективно измеряется лимфедема может произойти в 3% -5% (15)(16) . Таким образом, ясно, что даже незначительные возмущения в подмышечных тип рисунка, которые происходят с SLNB может в некоторых случаях причиной лимфедемы.
Содействие Факторы лимфедема
Шесть факторов, как было показано, влияют на заболеваемость плечевой отек после лечения рака молочной железы: лучевая терапия, ожирение, возраст, операционного, тип разреза и истории инфекции. Добавление лучевой терапии было показано, что увеличение заболеваемости лимфедемы с 20% до 52% (17) . Заболеваемость лимфедема уменьшается, если вместо того, поперечные косые разрезы используются (18) . Степень подмышечной диссекции является важным фактором. Ограничение подмышечной диссекции к уровню I И II узлов и сохранение уровня III узлов и каналов лимфатической залога вокруг плеча может снизить заболеваемость острыми и хроническими лимфедема. Последние технологии ввел понятие отображения лимфатической и SLNB для женщин с инвазивным раком молочной железы. С гипотезой, что гистология SLNB отражает гистологии остальных узлов в бассейне, полном постановки узловых информацию можно получил с простой биопсии лимфатического узла из одного или нескольких узлов. Такой подход может ограничить возможности лимфедема только тех женщин, с гистологические признаки метастазов в подмышечной впадине.
Хроническая лимфедема является существенной проблемой с ограниченными возможностями лечения (19) . В Соединенных Штатах, наиболее частая причина лимфедемы является подмышечных лимфатических узлов для рака молочной железы (19) . Большинство авторов классифицировать руку опухоль более 5 см по сравнению с исходными / контралатеральной руке или, как объем разницей больше чем на 40% по сравнению с исходным как тяжелая лимфедема (17)(20) . Умеренный лимфедема обычно определяется как 2-5 см увеличивается окружность плеча. Некоторые авторы определили мягкий лимфедема, как различия в руки измерений, которые являются менее чем на 2 см, но связаны с субъективным ощущением отека. Использование пациента восприятия в определении лимфедемы является важным и выступают Американского онкологического общества (ACS). Таким образом, пациент направлен интервью и проверки документов, которые оценивают лимфедема симптомы были разработаны и позволяют сочетание пациента восприятие и объективных измерений (21) . Наступлением относительного лимфедема к хирургическому вмешательству непредсказуема и может происходить в течение нескольких лет. Большой клинический серии выявили ряд факторов риска развития лимфедемы. Наиболее последовательно выявлены факторы риска включают ожирение, послеоперационная набирать вес, послеоперационные хирургические сайта / руку инфекции и лучевой терапии в подмышечной впадине (22) .
Постановка лимфедема
Этап I:
- Характеризуется точечной отека и обратимо с высоты руку.
II этап:
- Отек уже не спонтанно обратимой;
- Развитие богатой белком отеки;
- Распространение фиброзных тканей.
Стадия III:
- Известный как elephantitis;
- Массивный отек конечностей;
- Богатой белком жидкости;
- Соединительной и рубцовой ткани;
- Закалка кожных тканей;
- Папилломатоз.
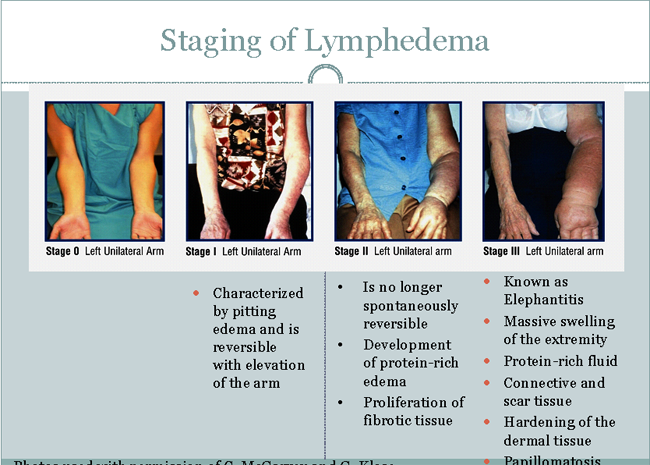
Рис. 1. Постановка лимфедема
Диагностика и симптомы
Диагноз может быть установлен на основе точной истории и тщательный медицинский осмотр. Оценка прогрессирования отека имеет важное значение в послеоперационный уход за пациентами. Фотографии в предоперационном и послеоперационном посещений может быть очень полезным в определении возникновения и прогрессирования лимфедемы. Окружная измерений с использованием опорных точек для костлявые ориентиры также могут быть практичным и простым способом следовать лимфедема пациента. Различия в окружной измерение между двумя противоположными конечностей отмечены на многочисленных достопримечательностей. Эти измерения составил для каждой конечности и сравниваться. Если есть разница превышает 10 см, лимфедема существует. Водоизмещение является наиболее точным методом документирования изменений в отеках. Это, казалось бы, лучше всего объективный критерий, с которым судить лимфедема и реакции на лечение. Однако, эти методы требуют много времени, и они ограничены к объектам, которые имеют оборудование для проведения исследования. Биоэлектрического импеданса методы самых последних событий для оценки накопление жидкости в пораженных конечностей. Симптомы хронической лимфедемы, как правило, вызывали, взяв точную историю пациента. Больные жалуются на общее увеличение или "наполненность" конечности, с соответствующим «тяжести» и снижение функциональных способностей.
Мягкие ткани изображений: Магнитно-резонансная томография (МРТ), компьютерная томография (КТ) и некоторые виды УЗИ (США) способны обнаруживать наличие дополнительной жидкости в тканях (23) . Жидкость, которая находится вне клеток (внеклеточный), а также за пределами судов (внесосудистое) называется тканевой жидкости или тканевой жидкости. Лимфедема является одним из видов тканевой жидкости наращивание, которое происходит, когда жидкость не удаляется от лимфатических сосудов. МРТ, КТ и США может показать наличие повышенной тканевой жидкости, но не могу сказать причину. Эти методы визуализации, должны быть объединены с историей, медицинский осмотр, а иногда и другие тесты изображений. Другие условия, такие как сердечная недостаточность или низкая белков в крови от болезни печени или недостаточного питания может привести к жидкости накапливаться в тканях. МРТ, КТ и США могут потребовать, чтобы определить причину лимфедема, особенно если есть опасение, что лимфедема может быть результатом необработанной рака.
Изображений Лимфатические судна: лимфосцинтиграфии является ядерной изучать медицину использоваться для работы с изображениями лимфатических сосудов и лимфатических узлов (24) . Радио-меченых частиц белка вводят под кожу в области тела для включения в образ. Обычно технеция помечены коллоидной серой используется. Лимфосцинтиграфии является точной для обнаружения нарушения лимфатической системы в конечностях, независимо от причины. Это свидетельствует о медленном или отсутствует лимфоток и области рефлюкс (обратный поток). Оно может выявить нарушения лимфатических потребление в лимфатических узлах с некоторыми формами лимфедемы. Он прогнозирует ответ на лечение и показывает основные, более крупные лимфатические сосуды, базовая архитектура периферической лимфатической системы и узлы (24) . Она не показывает глубокие лимфатические транспортных судов, перевозящих лимфы из узлов обратно в кровообращение. Лимфосцинтиграфии идентифицирует лимфатическая аномалии на поздней стадии, после лимфедема произошло. Новая техника для судов визуализации лимфатических ближней инфракрасной расцвета Imaging (НИР), используя вещества, известного как индоцианина зеленый (МКГ) (25) . МКГ вводится в кожу и сразу же полученную с использованием динамических (реального времени) инфракрасного расцвета камерой. С NIR-МКГ, даже очень мелкие сосуды лимфатической можно увидеть. Он может диагностировать лимфедема и найти нарушений на ранней стадии, возможно, до отека очевидна. Хотя этот метод представляется перспективным для диагностики лимфедемы, в настоящее время доступны в очень немногих центрах, большинство из которых участвуют в научных исследованиях.
Меры Объемы: Меры конечностей (рук и ног) объем был стандартный способ обнаружения лимфедема течение многих лет и показали, чтобы быть точным, если правильно сделать (26) . Замерено на 3 основных метода: ленту измерения, perometry и водоизмещение. Лента измерения проводятся через определенные промежутки времени, с использованием геометрических формул для расчета общего объема. Эта техника может быть неточным, если это делается в точности так же каждый раз, и является наиболее точным, когда тот же человек принимает измерения каждый раз. Perometry использует инфракрасные оптико-электронного сканера и компьютера, чтобы рассчитать объем части тела. Perometry является точной, если часть тела находится точно так же каждый раз и машины был откалиброван для точности. Perometry было продемонстрировано, чтобы обнаружить всего лишь 3% изменения объема конечности у оставшихся в живых рака молочной железы следует с течением времени (27) . Водоизмещение, скамейки «золотым стандартом» для оценки объема, редко используется в наши дни из-за неудобства.
Электрические Испытания Проводимость: биоимпедансный спектроскопии (BIS) является метод измерения содержания воды в тканях. Он был использован на протяжении многих лет для оценки общего содержания воды в теле и состав тела в целях фитнес и потеря веса. BIS теперь доступен для измерения тканевой жидкости в качестве компонента оценки, ведущие к диагностике лимфедемы и было показано, для получения достоверных данных, которые будут использоваться в диагностике рака молочной железы, связанных лимфедема (28) . БМР является сделать через небольшие, безболезненные, электрического тока через конечности и измерения сопротивления током (импеданс). Машина использует электрический ток определенной частоты, чтобы определить, существует больше жидкости по сравнению с контралатеральной конечности. Он делает это сравнение различий в устойчивости к электроэнергии проходит через тканевой жидкости по сравнению с внутриклеточной жидкостью. BIS в настоящее время осуществляется на всей конечности так как сопротивление тока для стандартной методике рассчитывается длина части тела. Чем выше содержание воды в интерстициальной ткани, тем ниже сопротивление (импеданс). BIS не является точным заранее, фиброзных отек.
Изменения биомеханических свойств тканей: Эти меры биомеханических свойств тканей являются важными для исследований. Надеюсь, дальнейшее развитие приведет к более совершенные инструменты для клинического применения, так что методы диагностики будет включать в себя количественные методы кожи и подкожной клетчатки изменений, связанных с прогрессивными лимфедема. Лимфедема причины пораженные участки кожи и подкожных тканей к воспалению и закаленные (фиброзной). В настоящее время эти изменения кожи являются документально медицинский осмотр ткани текстуры, точечной, увеличенные складки кожи и других дерматологических заболеваний, таких как раны и папиллом (доброкачественных наростов на коже в области лимфедема). Методы, доступные для измерения текстуры кожи и сопротивления количественно являются: диэлектрическая проницаемость тканей и тонометрии (29) .
Важность раннего скрининга лимфедема
Как правило, лимфедема диагностируется только тогда, когда он визуально очевидно, в какой момент лечения часто оказываются неэффективными. Основное внимание в программе скрининга WHEC онкологического центра в том, чтобы диагностировать состояние в его субклинические состояния, когда раннее вмешательство может предотвратить развитие клинических признаков и симптомов. Измерение базовых и периодических измерений после лечения рака молочной железы являются жизненно важными для постановки точного диагноза. Измерение занимает всего три минуты, используя perometer - устройство, которое использует инфракрасную технологию, чтобы точно проверить руку объема. Рука измерения, которая в настоящее время частью стандартной клинической оценки помогло нам лучше выявлять и лечить состояния и также привело к более глубокому пониманию факторов риска. Ранние вмешательства, такие как ношение сжатия рукав в течение 12 недель может предотвратить прогрессирование этого заболевания. Женщины, которые до умеренного прогресса лимфедема находятся в ведении более агрессивным меры, такие ночные перевязки, массаж и сжатия, в дополнение к ношению рукав, являются полезными. Некоторые женщины испытывают переходные формы состоянии; они демонстрируют признаки субклинического лимфедема, но не прогресс клинических симптомов. Отличительные две группы имеет решающее значение для обеспечения того, чтобы женщины не получают ненужное лечение (40) . В этом исследовании ученые установили, что переживает лимфатических узлов или рассечение излучения на лимфатические узлы увеличивает риск женщины развития лимфедемы. До 8% пациентов, которые имеют дозорного узел биопсии и от 20 до 25% женщин с подмышечных лимфатических узлов развивать лимфедемы на какое-то время после лечения (40) . Адъювантная лучевая терапия и послеоперационная инфекция увеличивает риск развития лимфедемы, равно как и с индексом массы тела более 25.
n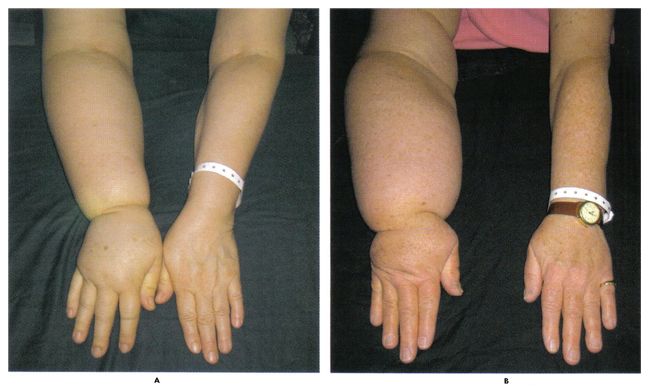
Рис. 2. Потенциально необратимые формы явных физических лимфедема может помешать руку функции и часто диагностируется слишком поздно, чтобы лечение было эффективным. Женщины на фото выше опытные руки объем увеличивается на 31% () и 54% (В).
Варианты лечения
- Профилактика: радикальную мастэктомию в прошлом был заменен на более консервативные процедуры, которые имеют потенциал для снижения заболеваемости лимфедема. Новая методика картирования лимфатической и дозорных биопсию лимфоузлов обещает обеспечить полную постановки узловых информацию с простой биопсии лимфатического узла. Лимфедема должны быть несуществующей после этой процедуры. Первичное заживление создает меньше, чем фиброз рубцов вторичным натяжением. Внимание к деталям и хорошие хирургические методы резкого рассечение, адекватный гемостаз, всасывающий дренаж, и закрытие без напряжения должно уменьшить вероятность послеоперационных лимфедема. Раневой инфекции и сепсиса следует избегать, предложив роль для периоперационной антибиотиков. Лучевая терапия после люмпэктомии не должны включать подмышечной впадины, если вероятность повторения в подмышечной впадине является подавляющим. Если подмышек, включаются в поле излучения, частота лимфедема может достигать 52% (30) .
- Лечение: начальное лечение хронической вторичной лимфедемы должно осуществляться через нехирургические меры. Физиотерапия, в сочетании со сжатием одежды или последовательного градиента сжатия типа насосов, недавно была добавлена в общий уход за больными с хронической лимфедемы. Медикаментозное лечение должно включать междисциплинарный подход в длительном лечении пациента. Это включает в себя обучение пациента, обучение дома физические упражнения терапия, поддержание нормального объема движений и силы в пораженной конечности, а также сохранение существующих движения.
Лимфедема Контрольный Руководство (30) :
DO:
- Как сохранить кожу чистой
- Как увлажнять кожу
- Как поднять конечность во время сна и путешествия
- Как промыть гипоаллергенные мыло и чистящие средства
- У использовать электрические бритвы не прямо, чтобы удалить волосы
- У использовать мягкие моющие средства для одежды
- Как поддерживать температуру в доме постоянная
- Ешьте сбалансированную питательную диету
- У раннего лечения инфекций и во всем с антибиотиками, прописанные врачом
- Есть ли упражнения: ходить, плавать, предписанные изометрии
- Носите предписано одежды и / или бинты
- Как избежать порезов, ожогов и укусов насекомых
- Как избежать солнечных ожогов - использование солнечных блок
- Носите свободную одежду
НЕ:
- Отсутствуют процедуры должны быть выполнены на пораженной конечности.
- Нет крови рисования
- Нет инъекций
- Нет внутривенно красителя рентгеновских исследований
- Нет акупунктуры
- Нет липосакции
- Нет тестирование кровяного давления
- Нет тяжелых, травматических, или повторяющихся упражнений
- Не поднимая тяжелые предметы
Полное противозастойный терапия (CDT)
Его еще называют комбинированные, сложные или Всеобъемлющее противозастойный терапия (CTD). Это главный лечения лимфедемы, которая считается "золотым стандартом" лечения. CDT было показано, чтобы быть эффективным и безопасным. Он состоит из начальной фазы восстановительного (фаза I), а затем поддерживающей фазы (фаза II) (31) . На первом этапе, основными целями являются сокращение размера пораженной части и улучшения кожи. После фазы I, человек с лимфедема необходимо продолжать второго этапа, продолжается, индивидуальный самоуправления фазе, чтобы убедиться, завоевания Фаза I сохраняются в долгосрочной перспективе. Компоненты CDT являются: ручной лимфодренаж, многослойные, короткие-стретч сжатие перевязки; лимфатической упражнений; по уходу за кожей; образование в лимфедема самоуправления, и эластичное белье сжатия. Воздействие CDT являются: уменьшение отека; дренаж увеличение лимфатических из густонаселенных районах, снижения кожи фиброза и улучшить состояние кожи, повышения функционального состояния пациента; уменьшить дискомфорт и улучшить качество жизни, снизить риск целлюлита и Стюарт-Трев-синдром , редкая форма ангиосаркома.
Оптимально, Фаза I CDT осуществляется ежедневно (5 дней / неделю) до снижения объема жидкости достиг плато, которое может занять от 3 до 8 недель (31) . Некоторые пациенты могут иметь хороших результатов от CDT с изменениями частоты и продолжительности лечения. CDT частоты и продолжительности должен быть индивидуализирован, чтобы произвести наибольшее снижение отека и улучшения состояния кожи в кратчайшие сроки. В завершение первой фазы CDT, человек с лимфедема устанавливается на самоуправление программа, которая включает в себя самостоятельной лимфодренаж (иногда называемые простые лимфодренаж), упражнения дома лимфатической, режим ухода за кожей, и сжатие одежды или бинтов, что индивидуальный учится применять. Некоторые люди могут потребоваться принятие дополнительных мер с липучкой, специализированной одежды монтажной пены, и устройства пневматические сжатия. Фаза II обслуживание должны контролироваться и периодически меняться, как и лечение любого другого хронического заболевания. Сжатие одежды должен быть заменен каждые 4-6 месяцев, чтобы быть эффективными. Специализированное оборудование требует обслуживания и замены в соответствии с указаниями производителя. Фаза II CDT и периодического медицинского контроля имеют важное значение для долгосрочного успеха лечения лимфедемы. Диуретики минимальной помощи в лечении хронической лимфедемы в результате онкологических операций или метастатическим распространением болезни. Сжатие насосы быстро становятся основным фактором в медицинском лечении пациентов с хронической лимфедемы. Исследователи недавно обратил внимание на воссоздание благотворное влияние массажа с помощью механических средств или сжатия, что приводит к развитию сжатия устройств. Эти сжатия машины основаны на двух основных принципах. Первый одноклеточных отсек системы, обеспечивающей абсолютного давления. Эти устройства не дают направление для жидкости транспорта, что приводит к некоторым обратным лимфатической жидкости. Второе поколение устройств состоят из нескольких клеточных систем на основе последовательного сжатия конечности. Он обеспечивает сжатие при том же давлении в каждом одежды участке от дистальной к проксимальной. Однако это не подражает нормальной мышечной и сосудистой деятельности конечности. Мало препаратов изучается для лечения хронической лимфедемы. Benzopyrones может уменьшиться общий объем с высоким содержанием белка-концентрат отеки, стимулируя протеолиза. Venalot, бензопирен является препаратом, который расщепляет большие белковые молекулы, что облегчает поглощение белков в сосудистой системы на уровне капилляров (32) .
Периодические сжатия Пневматические терапия (МПК)
МПК, также известный как компрессионная терапия насос, может быть полезно в некоторых пациентов в качестве дополнения к Фаза I CDT или необходимым компонентом успешной программы дома для Фазы II CDT (33) . Приемлемые насосы должны иметь приборы (насос одежды) с несколькими камерами и последовательное давление подачи с камеры сжатия в определенной схеме определяется индивидуально для постановки диагноза пациента и характера лимфедема. Рекомендуемое давление насоса обычно находится в диапазоне от 30-60 мм рт.ст., хотя и ниже или выше давление может быть указан. В общем, более низких давлениях, считаются более безопасными, но давление должно быть индивидуальным для диагностики пациента и состояния кожи. Длина каждого лечения, как правило, один час. МПК не "самостоятельным" лечения. Используем наряду со стандартными CDT, чтобы сохранить контроль над лимфедема дома. Для поддержания отека контроля, компрессионное белье, или короткое протяжение повязки, следует носить между насосом лечения, а также при МПК терапия прекращается. Пациенты, рассматриваемых для МПК должны быть оценены врачом или врачом с опытом работы в лимфедема. Важно, чтобы обеспечить безопасный выбор надлежащего устройства и целесообразности МПК. Рецепт должен включать интенсивность давления и характер давления необходимо, принимая во внимание несколько аспектов ситуации пациента, включая определение необходимо для программируемых давление для лечения фиброзных областях, адрес лечения язв, а также настроить на уровне пациента от боли и чувствительности кожи (34) . Если ствол, груди или половых опухоль присутствует, врач должен определить, является ли насос, который обеспечивает техники для лечения этих районах необходимо или если пациент может управлять ствол опухоль через самопознание ручной лимфодренаж или одежды. Если насос только с вложениями конечности используется, тщательный контроль должен быть предъявлен для обнаружения увеличения отека или фиброзные (жесткий) тканей над устройством рукав, называемый fibroscelerotic кольцо. Если это произойдет, следует рассмотреть вопрос об использовании устройство, которое относится к стволу, в дополнение к конечностям. Кроме того, врач или врач должны оценивать влияние различных других заболеваний, которые обычно считаются противопоказаниями для пневматического компрессионная терапия, включая острые инфекции, тяжелой артериальной сосудистых заболеваний, острых поверхностных или глубоких вен флебит (воспаление или сгусток), рецидивирующий рак пораженный участок, или некомпенсированной застойной сердечной недостаточности.
Хирургическое вмешательство
Хирургия для лимфедемы не лечебными, но она была использована в конкретных обстоятельствах, за контроль над тяжелом состоянии. Обстоятельства, когда хирургическое вмешательство может рассматриваться являются: снижение веса пораженной конечности, сводя к минимуму частоту воспалительных атак, улучшение косметического вида, или установки конечностей в одежде. Хирургическое лечение должно быть начато для пациентов, для которых предыдущие медицинские условия не смогли или для тех, кто имел долгосрочные осложнения. Есть несколько типов хирургических процедур, доступных, которые были использованы для лимфедемы: (а) эксцизионной операций, в том числе debulking и липосакция, (б) передает ткани, и (с) микрохирургических лимфатической реконструкции. Предыдущие исследования показали, что раневой инфекции и инфекции ипсилатеральной руки существенные факты риск развития лимфедемы. Многие врачи предполагают немедленной реконструкции груди увеличивают риск лимфедемы, как следствие увеличения потенциала для хирургической инфекции сайта. В этой серии (35) , немедленной реконструкции не было связано с повышенным риском заражения. Кроме того, те пациенты, которые имели инфекций не имели повышенный риск развития лимфедемы. Это последнее замечание следует интерпретировать с осторожностью. Однако, как только небольшое число пациентов в текущей серии было осложнений инфекции, тем самым ограничивая статистической мощности. В заключение исследования показали, что реконструкция груди с тканью мастэктомии следующий расширитель не увеличивает риск лимфедемы. Эта информация важна для консультирования пациентов.
Debulking: Она удаляет жесткие соединительной ткани и любые крупные складки жировой ткани связано с лимфедема пострадавшие части тела (36) . Потенциальные риски этой операции включают длительной госпитализации, плохое заживление ран, повреждения нерва или потеря, значительное рубцов, уничтожение оставшихся лимфатических сосудов в этой части тела, потеря конечности функции, возвращение отеки, плохой косметический результат, и снижения качества жизни. В послеоперационном периоде сжатия одежды по-прежнему необходимо для поддержания конечности и должны носить пожизненно из-за рубцевания лимфатических от этих операций и лимфатической недостаточности. Липосакция для лимфедема очень похож, но не точно такие же, как косметические липосакции. Риск липосакции включают кровотечения, инфекции, кожные потери, ненормальные ощущения (такие как онемение, покалывание, "покалывания" чувство), и лимфедема возвращения.
Микрохирургическая Лимфатический Реконструкция: Есть новые микро-хирургических методов, которые в настоящее время пытается с помощью либо лимфатической-венозных шунтов (LVSs) или лимфатических-венозного анастомоза (LVA). Эти процедуры позволяют лимфатической выход жидкости в венозное кровообращение. Они проводятся в сочетании с несколькими fasciotomies конечностей и может улучшить лимфатический дренаж через мышцы и глубинной циркуляции лимфатической. Осложнения включают тромбофлебит и лимфангит (37) . У пациентов с диффузным интерстициальным фиброзом, более традиционный вариант от общего числа поверхностных иссечение лимфатических сосудов (Servelle) или частичное иссечение лимфатических сосудов поверхностные (Kondoleon в) рекомендуется. Альтернативный метод микрохирургические описывается Campisi, Boccardo и Tacchella включает в себя проведение вмешательство аутологичных лимфатической-венозно-лимфатической (LVL) анастомоза. Эта процедура представляет собой альтернативу прямой LVSs и основан на обилие крупнокалиберных притоки вен. Анастомоза LVL состоит из вставки достаточно большой и длительной аутологичных трансплантатов венозных коллекторов между лимфатической выше и ниже места препятствия к лимфоток. Противопоказаниями к этой процедуре включает лимфатических узлов гиперплазии или аплазия и обширная облитерация поверхностных и глубоких лимфатических коллекторов. Сокращение объема конечности были зарегистрированы и ряд предварительных исследований были сделаны, но Есть никаких долгосрочных исследований об эффективности этих методов (38) .
Дополнительное, интегративной и альтернативные методы лечения
Ряд перспективных лечения не было, но они еще не были подвергнуты достаточной тщательных исследований рекомендовать в качестве стандарта лечения. Эти процедуры включают холодный лазер, электростимуляция, вибрационная терапия, терапия колебаний, Endermologie и аква-лимфатической терапии (39) . Все эти методы выполняются в сочетании с компонентами CDT. Акупунктура показала выгоду для некоторых симптомов рака и лечения рака, включая усталость, приливы, мышечные или суставные боли, нейропатии и тошнота. Есть нет строгих исследований по использованию акупунктуры для лечения лимфедемы или с помощью акупунктуры на конечностях лимфедема (39) . Rebounder батуты были выступают некоторые для лечения лимфедемы, но Есть нет опубликованных исследований по данному обращению. Восстанавливается является хорошим упражнением, она, но не известно, что они превосходят другие виды аэробных упражнений у лиц с лимфедема. Из-за потенциального взаимодействия натуральные добавки по рецепту лекарства и другие негативные побочные эффекты, пациенты должны проконсультироваться со своим лечащим врачом или врачом, прежде чем принимать какие-либо природные добавки.
Резюме
Точное знание физиологии и патофизиологии лимфедема необходимо понимать, обоснование методов лечения доступны. Точную оценку степени нарушения должны быть установлены до начала либо краткосрочной или долгосрочной помощи. Хотя хирургическое вмешательство и лечение были опробованы в прошлом, стандарт медицинской помощи в настоящее время является консервативным руководством врачей. Междисциплинарный подход необходим для максимального использования имеющихся схем лечения. Хирургов, медсестер, физические и профессиональные врачи играть активную роль в уходе за хроническими больными лимфедема. Соответствующее образование пациента и инструкций по вопросам самостоятельного ухода имеют первостепенное значение в длительном лечении пациентов. Реалистичный подход к долгосрочному уходу этого условия в сочетании с терапевтическими и эмоциональную поддержку могут обеспечить продуктивную и менее изнурительным образом жизни для пациентов с хронической лимфедемы конечностей. Есть в настоящее время нет стандартных критериев для определения лимфедема. Подавляющее большинство клинических серий изучения лимфедема использовали руку измерений на различных расстояниях проксимальных и дистальных для локтевого отростка процесса. Расширитель ткани реконструкции молочной железы у пациентов, перенесших SLNB или SLNB и подмышечных лимфатических узлов не увеличивает риск развития измеряется или предполагаемой лимфедема. Лечение лимфедемы следует проводить только после тщательного диагностического обследования было сделано в соответствии с принятыми руководящими принципами квалифицированных практиков. CDT было показано, что эффективность в большом количестве тематических исследований, демонстрирующих конечностей уменьшение объема в 50-70% и более, улучшить внешний вид конечности, уменьшение симптомов, улучшение качества жизни и уменьшение числа инфекций после лечения. Даже люди с прогрессивным лимфедемы в течение 30 и более лет, а начиная CDT Было показано, что ответить. Все мероприятия по лимфедема должна иметь цели и поддержание вызывающие уменьшение объема, предотвращения осложнений, улучшение состояния кожи, уменьшение инфекции, повышения приверженности пациентов и повышение комфорта и качества жизни.
Благодарность: Особая благодарность д-р Стивен М. Schonholz, медицинский директор, рака молочной железы Центра милосердия медицинский центр, Спрингфилд, штат Массачусетс (США) за мнения экспертов и помощь в подготовке рукописи.
Ссылки
- O'Hea BJ, Ho MN, Petrek JA. External compression dressing versus standard dressing after axillary lymphadenectomy. Am J Surg 1999;177:450-455
- Elder EE, Brandber Y, Bjorklund T, et al. Quality of life and patient satisfaction in breast cancer patients after immediate breast cancer reconstruction: a prospective study. Breast 2005;14:201-208
- McCarty CM, Pusic AL, Sclafani L, et al. Breast cancer recurrence following prosthetic, postmastectomy reconstruction: incidence, detection, and treatment. Plast Reconstr Surg 2008;121:381-388
- Howard MA, Polo K, Pusic AL, et al. Breast cancer local recurrence after mastectomy and TRAM flap reconstruction: incidence and treatment options. Plast Reconstr Surg2006;117:1381-1386
- Morrow M, Jagsi R, Alderman AK, et al. Surgeon recommendations and receipt of mastectomy for treatment of breast cancer. JAMA 2009;302:1551-1556
- Vinton AL, Traverso LW, Jolly PC. Wound complications after modified radical mastectomy compared with tylectomy with axillary lymph node dissection. Am J Surg 1991;161:584-589
- Banerjee D, et al. Obesity predisposes to increased drainage following axillary node clearance: a prospective audit. Ann R Coll Surg Engl 2001;83:268-272
- Miller PJ, et al. Scalpel versus electrocautery in modified radical mastectomy. Am Surg 1988;54:284-293
- Kroner K, et al. Long-term phantom breast syndrome after mastectomy. Clin J Pain 1992;8:346-354
- Petrek JA, Senie RT, Peters M, et al. Lymphedema in a cohort of breast carcinoma survivors 20 years after diagnosis. Cancer 2001;92:1368-1377
- Foldi E, et al. The science of lymphedema bandaging in Caine, S. Editor. European Wound Management Association (EWMA). Focus Document: Lymphedema Bandaging in Practice. London: MEP Ltd, 2-4, 2005
- Lawenda B, et al. Lymphedema: A primer on the identification and management of chronic condition in oncologic treatment. Cancer Journal for Clinicians 2009:59:8-24
- Pillar N. Phlebolymphoedema/chronic venous lymphatic insufficiency: an introduction to strategies for detection, differentiation and treatment. Phlebology 2009;24:51-55
- Armer JM, Stewart BR. A comparison of four diagnostic criteria for lymphedema in a post-breast cancer population. Lymphat Res Biol 2005:3:208-217
- Mclaughlin SA, Wright MJ, Morris KT, et al. Prevalence of lymphedema in women with breast cancer 5 years after sentinel lymph node biopsy or axillary dissection: patient perceptions and precautionary behaviors. J Clin Oncol 2008;26:5220-5226
- Mclaughlin SA, Wright MJ, Morris KT, et al. Prevalence of lymphedema in women with breast cancer 5 years after sentinel lymph node biopsy or axillary dissection: objective measurement. J Clin Oncol 2008;26:5213-5219
- Segerstrom K, et al. Factors that influence the incidence of brachial edema after treatment of breast cancer. Scand J Plast Reconstr Surg Hand Surg 1992;26:223-229
- Cody HS III. The learning curve for sentinel lymph node biopsy in breast cancer. Arch Surg 2000;135:605-606
- Soran A, D'Angelo G, Begovic M, et al. Breast cancer-related lymphedema -- what are the significant predictors and how they affect the severity of lymphedema? Breast J 2006;12:536-543
- Sener SF, Winchester DJ, Martz CH, et al. Lymphedema after sentinel lymphadenectomy for breast carcinoma. Cancer 2001;92:748-752
- Armer J, Fu MR, Wainstock JM, et al. Lymphedema following breast cancer treatment, including sentinel lymph node biopsy. Lymphology 2004;37:73-91
- Hinrichs CS, Watroba NL, Rezaishiraz H, et al. Lymphedema secondary to postmastectomy radiation: incidence and risk factors. Ann Surg Oncol 2004;11:573-580
- Astrom K, et al. Imaging of primary, secondary and mixed forms of lymphedema. Acta Radiol 2001;42:409-416
- Szuba A, et al. Diagnosis and treatment of concomitant venous obstruction in patients with secondary lymphedema. J Vasc Intervent Radiol 2003;13:799-803
- Rasmussen J, et al. Lymphatic imaging in humans with Near-Infrared Fluorescence. Curr Opin Biotechnol 2009;20:74-82
- Hayes S, et al. Comparison of methods to diagnose lymphedema among breast cancer survivors: 6 month follow up. Br Ca Res Treat 2005;89:221-226
- Zuther JE. Lymphedema Management: The Comprehensive Guide for Practitioners. 2nd ed. New York, NY: Thieme; 2009
- Mayrovitz H. Suitability of single tissue dielectric constant measurements to assess local tissue water in normal and lymphedematous skin. Clin Physiol Imaging 2009;29:123-127
- Mayrovitz H. Assessing lymphedema by tissue indentation force and local tissue water. Lymphology 2009;42:88-98
- Bland & Copeland. The Breast: Comprehensive Management of Benign and Malignant Disorders. 3rd edition, Volume two. Pp 969; 2004. Publisher: Saunders; an imprint of Elsevier
- Mayrovitz HN. The standard of care for lymphedema: current concepts and physiological considerations. Lymphat Res Biol 2009;7:101-108
- Casley-Smith J, Morgan R, Piller N. Treatment of lymphedema of the arms and legs with 5,6-benzo- [alpha]-pyrone. N Engl J Med 1993;329:1158-1164
- Ridner S, et al. Home-base lymphedema treatment in patients with cancer-related lymphedema or non-cancer-related lymphedema. Oncol Nurs Forum 2008;35:671-680
- Olszewski W. Anatomical distribution of tissue fluid and lymph in soft tissues of lower limbs in obstructive lymphedema-hints for physiotherapy. Phlebolymphology 2009;16:283-289
- Avraham T, Daluvoy SV, Riedel ER, et al. Tissue expander breast reconstruction in not associated with an increased risk of lymphedema. Ann Surg Oncol 2010;17:2926-2932
- Salgado CJ, Sassu P, Gharb BB, et al. Radical reduction of upper extremity lymphedema with preservation of perforators. Ann Plast Surg 2009;63(2):302-306
- Campisi C, et al. Lymphatic microsurgery for the treatment of lymphedema. Microsurgery 2006;26(1):65-69
- Narushima M, et al. The intravascular stenting method for treatment of extremity lymphedema with multiconfiguration lymphaticovenous anastomosis. Plast Reconstr Surg 2010;125:935-943
- National Lymphedema Network. Position Statement of the National Lymphedema Network. http://www.lymphnet.org/lymphedemaFAQs/positionPapers.htm Accessed 15 July 2011
- Ancukiewicz M, et al. Standardized method for quantification of developing lymphedema in patients treated for breast cancer. Int J Radiat Oncol 2011;79(5):1436-1443
Опубликован: 22 August 2011
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


