Рак молочной железы: раннее обнаружение
WHEC Практика бюллетень и клинической Управление Руководящие принципы для медицинских работников. Образовательного гранта, предоставляемых Здоровье женщин и центр образования (WHEC).Предполагается, что 217640 новых случаев рака молочной железы диагностируется в США в этом году, более 99% этих случаев рака молочной железы приходится на женщин. Рак молочной железы является наиболее распространенным злокачественным среди женского населения США и является второй ведущей причиной смерти от рака среди американских женщин (рак легкого первого). Пожизненный риск женщины (80-летний срок службы) развития рака молочной железы составляет 12,5%, или 1 из 8. Раннее обнаружение рака молочной железы было показано снижение смертности. Технология продолжает развиваться, чтобы повысить точность обнаружения.
Цель этого документа заключается в обсуждении обоснованности нынешних руководящих принципов раком молочной железы и оценки доказательств в отношении отбора методов. Она также уделяет внимание маммографии и другие методы обнаружения как скрининг инструменты для определения Non-ощутимое поражение. Эта информация предназначена для практикующих помощи в принятии решений о соответствующем уходе. Вариации на практике может быть оправданным с учетом потребностей каждого конкретного пациента, ресурсов и ограничений уникального учреждения или вида практики.
Факторы риска:
Аналитическая эпидемиология - Почему женщины получают рак молочной железы не так хорошо понимали. Несколько факторов были определены с повышенным риском, таких как: доброкачественным заболеванием молочной железы, генетические факторы, диеты, экзогенные гормоны, алкоголь и курение, травма груди и вирусы. Увеличивает риск рака молочной железы, будучи женщиной и стареет, 70% раковых заболеваний возникает в возрасте старше 50 лет. История семьи раком молочной железы в начальной относительной (мать, сестру или дочь) увеличивает риск. Другими факторами являются: раннее начало менструаций (Начало периода в возрасте до 12 лет), не давая рождение или первая беременность в возрасте старше 30 лет, весом более чем на 40% выше идеального веса тела и воздействию ДДТ (пестицид), ПХД, или чрезмерным излучения к грудной клетке.
Несколько исследований показали, что наиболее важные патологические факторы риска для последующего развития рака являются степень и характер (типичные или атипичные) пролиферации эпителия.
Диагностика патологии груди сгруппированных по риска развития рака (1):
- Нет Увеличение риска
- Аденоз, склерозирующий или витиеватые апокринный метаплазия
- Киста, макро или микро -
- Ductal эктазией
- Фиброаденома
- Фиброз или (легкое) гиперплазия
- Мастит
- Periductal мастит
- Плоскоклеточная метаплазия
- Несколько увеличился риск
- Гиперплазии, умеренной или витиеватые
- Папилломы, твердая или папиллярная, при фиброзно-сосудистой основной
- Умеренная Увеличение риска
- Атипичная гиперплазия; Канальные / Lobular
Скрининг рака молочной железы
Скрининг инструментов же эффективен, как их возможности для оказания помощи в профилактике болезней. Идеальный метод скрининга должно определить биологически и статистически значимых изменений, связанных с раком развития. Она должна быть также применимы к разумной долей риска лица, и оно должно быть минимально инвазивной. Кроме того, эффективное вмешательство и превентивные меры должны быть доступны. Поиск по лучшим методам профилактики рака груди и обнаружения продолжается с целью значительного сокращения смертности, как это произошло с раком шейки матки.
Акушеров-гинекологов, находятся в благоприятном положении для диагностики заболеваний молочной железы в своих пациентов. Первым шагом в этом направлении является обследование груди при визуальном осмотре и пальпации и она должна быть неотъемлемой частью первоначального акушерской и все полное гинекологическое обследование. Пациенты должны быть проинструктированы в технике пожизненного периодического самоанализ груди и информировали о важности самоанализа.
Самообследованию молочных желез (БФБ):
Несмотря на отсутствие окончательных данных за или против самостоятельного осмотра груди (BSE), самостоятельного осмотра груди имеет потенциал для выявления рака молочной железы ощутимыми и должна быть рекомендована. Рак молочной железы является наиболее самоуправления обнаружено случаев заболевания раком. В самом деле, большинство рака молочной железы в США обнаруживаются при пальпации. Самообследованию молочных экзамены (БФБ) должно быть сделано в удобной комнате, которая находится кровать (в том числе подушка), зеркало и хорошее освещение. Вы можете выполнять БФБ, когда вы в душе, а некоторые женщины считают, что мокрые руки полезны в выявлении изменений в груди. Не забывайте выполнять BSE лежа в дополнение к стоя. Груди органов и динамического изменения могут происходить ежемесячно и в течение всех стадий жизни (подростковый возраст, рождение детей, климакс). США по продовольствию и лекарствам одобрил BSE СПИДа, которые предназначены для улучшения тактильных ощущений. Это хорошая идея сделать набросок того, что вы чувствуете себя в БФБ и по случаю вашего календаря.
Имейте в виду, что большинство кусков груди не являются злокачественными. В самом деле, было подсчитано, что лишь один из 11 кусков это опухоль. БФБ является бесплатным и не токсичен и некоторые врачи считают, что BSE помогает расширить возможности женщин взять под контроль их собственного здоровья. Собственное ежемесячно себе грудь экзамен, через несколько дней после окончания менструального цикла и клинических экзамен грудь подготовку поставщиком медицинских услуг один раз в год, предлагается.
Шаги по самообследованию молочных желез
Маммография:
Большинство женщин с диагнозом рак молочной железы не имеют очевидных факторов риска. В 1966 году Макдональд оценкам инвазивным раком удвоения в пределах от 23 до 209 дней, в среднем 128 дней для локализованных раком и 85 дней для метастатическим раком. Граф на основе математических расчетов 100-дневной удвоение показали 8-летний доклинической фазе и 4-летний этап клинических рака груди рост, который происходит до обычного размера, когда диагноз рака молочной железы. Маммографии потенциально может определить довольно ощутимая масса около 1 мм до 1 см в ходе предварительной стадии клинических 3 лет, прежде чем оно становится ощутимым (2). Большинство исследований использование маммографии смертности как конечные точки, поэтому значение отбора часто основывается исключительно на уровень смертности. В нескольких исследованиях принимают во внимание последствия раннего обнаружения на качество жизни, или тот факт, что лечение на ранних стадиях имеет меньше заболеваемости. В 1982 году рака груди Демонстрационный проект создан применимости выявления рака молочной железы с помощью маммографии, чтобы определить, не-ощутимое поражение. 5-летняя результат показал, что 8,7% случаев рака молочной железы были обнаружены только физическое обследование, 41,6% были обнаружены только при маммографии, а 47,3% были обнаружены как маммография и физическое обследование. Проникновения в рак молочной железы размером менее 1 см, 52,6% были выявлены только при маммографии. Среди 4240 женщин, у которых рак молочной железы был выявлен и лечение, 10-летняя выживаемость составила 79% (3).
На основе Плана медицинского страхования Большого Нью-Йорка и рака груди данного демонстрационного проекта, по оценкам свинцово-время (время между обнаружением на маммографию и при поражении клинически обнаружения) для инвазивного рака молочной железы составляет 1,7 лет (диапазон: 0,4 -3 лет), которые показывают, что оптимальный интервал отбора будет не более 1,7 лет. Большинство маммографии клинических испытаний, верхний возрастной предел критериев, начиная от 64-74 лет. Медицинская сопутствующих заболеваний, а средняя продолжительность жизни должна быть рассмотрена в рак груди скрининг-программа для женщин в возрасте 75 лет или старше, потому что выгоды к риску отношения маммографии продолжает смещаться неблагоприятно с возрастом. Консенсусом рекомендаций не существует. Тем не менее, мета-анализа был сделан вывод, что маммографии у женщин в возрасте 70-79 лет умеренной экономически эффективным и дает небольшое увеличение средней продолжительности жизни (3).
Рекомендации по Скрининг рака молочной железы:
- Американского колледжа акушеров и гинекологов (ACOG)
- Маммография должна проводиться каждые 1-2 лет для женщин 40-49 лет, а затем ежегодно.
- Все женщины должны проходить ежегодную тщательную экспертизу груди и выполнять ежемесячно себе грудное экспертизы, лучше сделать во время фолликулярной фазы (после менструальный цикл закончен) цикла.
- American Cancer Society (ACS)
- Женщина 40 лет и старше должны иметь ежегодную маммографию, имеют ежегодный клиническое обследование груди исполнении профессиональных здравоохранении, а также выполнять ежемесячно самоанализа. Клиническое обследование молочных желез должно проводиться недалеко от запланированного маммографии.
- Женщины в возрасте 20-39 лет должны иметь клиническое обследование молочной железы исполнении профессиональных здравоохранении каждые 3 года и должны выполнять ежемесячно себе грудь допроса.
Неблагоприятные последствия маммографии:
Первоначально озабоченность по поводу опасности излучения (например, индукции рака молочной железы радиацией) были в значительной мере смягчить за счет улучшения маммографии техника, технология и клинического опыта. Ложно-положительных маммографию (т.е. тех, с отклонениями воспринимается требующих дальнейшей оценке чтобы убедиться, что поражение не является раком) являются предметом постоянной озабоченности. Ложно-положительных маммография скрининга требуют диагностическую маммографию с дополнительного просмотра, УЗИ, биопсии и даже в 20-30% случаев, в попытке достичь точного диагноза. Психологические последствия маммографического обследования были выявлены не были рассмотрены и эти психологические, поведенческие и качество их жизни вопросы, как представляется, присущи страх рака молочной железы.
Другие методы отбора:
Ультрасонографию установленным дополнением к маммографии в оценке изображения. Это полезно при оценке безрезультатного маммографического результатов, в оценке молодых пациентов и другие женщины, с плотной ткани груди, в руководящее ядро тканей пункционная биопсия биопсия и другие методы, а также в дифференциации кист из твердой массой. Тонкая игла цитологии стремление, особенно в Европе, заменил эксцизионной биопсии для оценки маммографического аномалии. Много раз окончательный диагноз не представляется возможным, главным образом из-за его неспособности проводить различие с инвазивными на месте рак. Stereotactically руководствуясь основными биопсии (СНБ), которая использует большого диаметра иглы, как представляется, имеют ряд преимуществ перед тонкую иглу цитологии аспирации. CNB обходится дешевле, чем эксцизионной биопсии, приводит к меньшей заболеваемости и не оставляет никаких заметных шрамов. Некоторые доброкачественные повреждения, имеют сравнительно высокий уровень сосуществует рак, и CNB с малым объемом ткани не могут быть достаточными, чтобы исключить рак.
Магнитно-резонансная томография может быть полезным дополнением к диагностической маммографии, но стоимость, продолжительность экзамена, а введение контрастного вещества не запрещает его использование в качестве обычного, население основе отбора техники. Цветной Допплер УЗИ, автоматизированное обнаружение, позитронно-эмиссионная томография, маммография scinti-, степ-косо маммографии, термографии и показали обещания в конкретные, отдельные ситуации, но остаются под клиническое исследование и не предлагается в качестве эффективных методов скрининга.
Ductal-Lavage в профилактике рака груди:
Хотя текущее изображение исследований, доказавших свою эффективность в выявлении злокачественных, они имеют ограниченные возможности для выявления на месте повреждения. Ductoscopy является неинвазивным, и требует седации и анестезии. Различные процедуры можно получить протоковая клетки для оценки, такие как сбор сосков аспирации жидкости (НВС), случайные периареолярный стремление тонкой иглой, и протоковой-промывание желудка. Средний сосков груди содержит пять к девять молоко поры. Каждый пору простирается в центральной протоке, которая боковой лобулярного единица, где молоко производится в период лактации. Дольки конца на терминале протоковая лобулярного единица, где молоко производится в период лактации. Исследования высказал предположение, что сотовые атипии является значительным биомаркеров, которая предшествует наиболее злокачественных опухолей, а также высоко интеллектуального развития молочной железы. Учитывая, что теория активных каналах чаще дают клеткам, пациенты должны быть выбраны на основе их способности давать соску жидкость аспирации (НВС) с нежным всасывания аспирации. Этот процесс также определяет отверстие жидкость уступая воздуховоды для промывания.
Для выполнения протоковая промывания, применяется актуальные анестезии и протоковой отверстия cannulated с гибким микро-катетер. Анестетик затем нередко вольется через катетер, чтобы обезболить протока. Соленая учитывающей полоскать через проточный лобулярного единицу, а затем собирают жидкость. Образец подготовлен при стандартном Пап окрашивание, и оценивать цитологически. Ductal Промывание следует использовать в сочетании с, а не в месте, клиническое обследование молочных желез и маммографию. American Cancer Society (ACS) считает, что промывание проточной могут быть полезными в оказании помощи небольшой группе пациентов высокого риска для дальнейшей оценки их риска и принимать решения относительно тамоксифен, гормональную терапию, хирургическое и профилактика. Американское общество рака молочной Хирурги также выпустил официальное заявление в поддержку проточного промывания.
Рак молочной железы Генетическое обследование:
Клетки имеют две копии - BRCA1 и BRCA2, и они гены супрессоры опухолевого роста. Белковые продукты этих генов взаимодействуют друг с другом в пути, что ремонт поврежденной ДНК. BRCA1 - 2 мутации увеличению риска заболевания раком больше, чем другие факторы, и эти мутации повышают риск раннего рака молочной железы болезни. Несмотря на примерно 50-80% пожизненный риск рака молочной железы для тех, кто несет в генах BRCA1 или BRCA2 мутация, мало кто посоветовал любые изменения в демографических принципов для маммографии в этой группе высокого риска. Признавая, что никаких данных наблюдения или связанных с ним клинические испытания для BRCA1 или BRCA2 перевозчиков, рак Генетические исследования консорциума предложили третьего уровня предварительная рекомендация 1) образование по себе грудь ежемесячно осмотр, 2) годовой или полугодовой клинических себе грудь допрос Начало в возрасте 25-35 лет, и 3) ежегодная маммография, начиная с возраста 25-35 лет (4).
Уроки, извлеченные из тестирования BRCA:
- Myriad, 2002 (10000 пациентам тестирование), - многие были носителями гена практически не семейная история груди / рак яичников.
- MC Кинг, 2003 (104 Ашкенази BRCA Перевозчиков) - половина не история груди / рак яичников у самок первой или второй степени родственники.
Заболеваемость BRCA1 & 2 Мутации в Ашкенази населения составляет 1 / 40 и в не-ашкенази населения она составляет 1 / 400 до 1 / 800. Если все Ашкенази женщинам пройти обследование на мутаций BRCA основателя? Аргументы в пользу являются: оно идентифицирует носителей мутации рано, ведущие к профилактике и ранней диагностике. Генетической дискриминации вряд ли будет вызывать обеспокоенность. Аргументы против относятся: ложные отрицательным, если только мутации основателя проверяются и ложного чувства безопасности для тех, кто негативно испытаний и проводить базовый риск развития рака.
Страхование является широко доступны для генетического тестирования. 97% завершено страховых претензий за 2000-2001 годы были возмещены в среднем на 94% расходов. Многие перевозчики страхования разработали руководящие принципы для определения права на консультирование и тестирование. Medicare теперь оплачивает для тестирования. Льготы: он предоставляет информацию о рисках для отдельных лиц и семей, предоставляет полезную информацию в области здравоохранения и результаты могут облегчить неопределенности и тревоги. Слабые стороны: отрицательный результат является наиболее окончательным, если есть известная мутация в семье. Некоторые генетические варианты неизвестного клинического значения.
Профилактика:
Поиск путей предотвращения рака молочной железы существует уже много лет. Тамоксифен (трифенилэтилена), которая является анти-эстроген, хотя он химически связанные с эстрогеном, было действительно первым селективный модулятор рецепторов эстрогена. Там уже более четверти века опыт тамоксифен в качестве вспомогательного средства у больных раком молочной железы. Поскольку данные свидетельствуют о значительном защиты в контралатеральной развития рака молочной железы у женщин, получающих тамоксифен против тех, кто не получает тамоксифен, большая грудь профилактики рака обвинения (С-1) была начата в 1992 году (National Surgical Адъювантная груди проекта [NSABP] / NCL) . Гейл модель, алгоритм оценки риска рака молочной железы, определяет высокий риск. Гейл модель предназначена для женщин в программу ежегодного скрининга с помощью маммографии.
Гейл модели для определения риска развития рака груди (5):
- Возраст
- Число затрагиваемых родственников первой степени родства
- Возраст менархе
- Возраст при рождении первого жить
- Количество предыдущих биопсии груди
- Наличие атипичной гиперплазии в биоптата
Эта модель предсказывает риск развития рака молочной железы в течение 5 лет или ожидаемой продолжительности жизни. Совсем недавно другие селективные эстроген-рецептор модуляторы стали доступны для проведения оценки; ралоксифен является наиболее хорошо изучена. Этот препарат в основном используется для определения предотвращению постменопаузального остеопороза у участников многочисленных Итоги Ралоксифен оценки (Дополнительный), которые лечились в течение 3 лет. Риск инвазивного рака молочной железы 76% ниже в группе ралоксифен, чем в контрольной группе. Это было обусловлено 90%-ное снижение развитии эстроген-рецептор-позитивные опухоли. Эти результаты привели к изучению тамоксифена и ралоксифен (СТАР) суд для оценки этих препаратов в профилактике инвазивного рака молочной железы у женщин в постменопаузе, которые подвергаются высокому риску этого заболевания.
Другие возможные Оценка рисков и диагностических средств:
Атипичная гиперплазия: это происходит в начале континуум гистологических изменений, которые представляют собой процесс перехода к злокачественным фенотипом. Гистологические или цитологические нахождения атипии является сильным фактором риска развития рака молочной железы. Риски более чем в два раза для женщин с семейной историей рака молочной железы (относительный риск: атипии в одиночку, ~ 5; атипии + семейную историю, 11-18), и примерно 40% из этих женщин будут развиваться рак молочной железы в течение всей жизни. Атипичная гиперплазия может быть использована как оценка риска развития рака молочной железы, поскольку в большинстве последующих рака молочной железы происходит в течение 5 лет после установления диагноза (6).
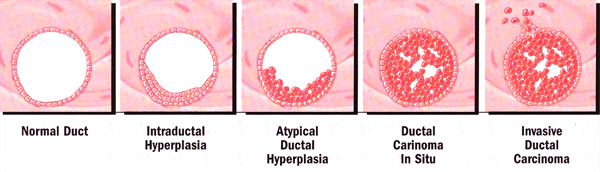
Развитие протоковой гиперплазии к инвазивным болезням
Маммографического груди Плотность: плотность женская грудь может быть оценена на регулярной маммографию и была коррелирует с риском развития рака груди. Маммографического паренхиматозный шаблон (грудь плотности) ссылается на сумму, соединительной и железистой ткани по отношению к жировой ткани в груди. Поскольку рак молочной железы, также состоят из плотной ткани, высокая плотность груди может маскировать опухолей на маммографию, предотвращение их раннего обнаружения. Высокая плотность груди также является фактором риска развития рака молочной железы, но могут быть независимы от воздействия эстрогена или эстроген-рецептор статуса (7). Таким образом, повышенный риск рака молочной железы связаны с плотностью груди может также быть результатом не-эстрогенных факторы, такие, как уровень инсулиноподобного фактора роста, питания и / или генетическими и экологическими факторами. Грудь плотность значительно варьируется среди женщин, и может иметь высокие (~ 63%) наследуемости. Компьютеризированный анализ текстуры маммографического изображения показали, что паренхиматозных структур с высокой степенью риска женщин, имеющих BRCA1 или BRCA2 мутации гена плотная, грубая, и имели более низкий контраст с меньшим локальные изменения, чем у женщин с низким риском развития рака молочной железы (8) .
Гистологические и цитологические анализа риска заболевания раком груди: обнаружения аномальных клеток в груди было показано, что является фактором риска развития рака молочной железы. Существуют различные методы получения образцов из груди. Традиционные методы сбора клеток для гистологических и цитологических анализ - штраф стремление иглой (FNA), соски аспираты, основные биопсии, хирургические и биопсия - все имеют ограничения (9). Случайная выборка с ПНС, например, инвазивные процедуры и часто приводит недостаточная тканей для анализа, особенно у пожилых женщин. Аналогичным образом, соски аспираты часто содержат недостаточное клеток. Core биопсии и хирургическим биопсии дают достаточное клеток, но являются инвазивными процедурами, которые не будут выполняться только для оценки риска. Новые, менее инвазивные методы используются для гистологических и цитологических анализ протоковая промывания, которая минимально инвазивная процедура, которая извлекает протоковая жидкости на основе актуальных анестезии и может проводиться в амбулаторных условиях. Из возможных кандидатов на промывание проточной женщины, которые оцениваются Гейл модель, подвергаются повышенному риску развития рака молочной железы.
Грудь Imaging: она была инструментом для прогнозирования вероятности диагностики рака молочной железы. Грудь Imaging отчетности и Data System (BI-РАДС), разработанный Американским колледжем радиологии, стандартизированную оценку изображениями, помогающими в определении соответствующих последующих мер. Подозрительный нарушений - поражения, которые требуют вмешательства (например, биопсия), но не обязательно злокачественные - относятся к категории 4. В ходе исследования, проводившегося для оценки применения Гейл модель в качестве дополнения к "БИ-РАДС оценка, женщинам, имеющим категорию 4 поражения и повышенной 5-летней Гейл риска (> 1,7%), значительно более злокачественно выводы на биопсию, чем те, с Категория 4 поражения и Гейл низким риском (42% против 21%, р <.0001; относительный риск 1,94). Следователи предположил, что данный метод может быть наиболее полезным в применении к "БИ-РАДС категории 3 поражения, но число женщин в этой категории была слишком мала для анализа (10). Использование изображений груди в качестве дополнения к Гейл моделью для повышения оценки рисков требует дальнейшего анализа.
Улучшение соответствии с рекомендациями:
Согласно теории поведения, восприятия выше риск приведет к увеличению использования скрининга, а восприятия низкого риска будут иметь противоположный эффект. Хотя это справедливо во многих случаях, этот вопрос является сложным. Исследования показали, что снижение предполагаемых рисков женщины не оказывает неблагоприятного воздействия своем намерении получить маммографию и могут иметь более строгого соблюдения проверка рекомендаций. Груди, связанных с раком психологического стресса (например, серьезные беспокойства) были связаны с плохим соблюдением скрининга рекомендациями, даже среди женщин, выявленных к группе высокого риска, в то время как умеренное беспокойство было связано с более высокой вероятности отбора. Было установлено, что отношения между беспокоиться о риске развития рака груди и маммографию получение связано с перевернутой U-образной модели. Женщины со средним уровнем тревоги, чаще имеют регулярной маммографии чем беспокоиться уровень был либо очень низким или очень высокий. Следователи предположил, что вызывает серьезные беспокоиться отрицания и недопущения поведения, тогда как умеренная бдительность озабоченность и мотивацию к использованию метода скрининга (11). Генетическое консультирование может обеспечить критическую оценку истории семьи, чтобы помочь определить вероятность того, унаследованный синдром восприимчивость рак и целесообразности генетического тестирования. Последующие клинические рекомендации для мутации перевозчику необходимо учитывать возраст пациента, стремление к будущим родам, и другого медицинского назначения истории, когда проверка профилактических вмешательств или хирургия (12). Практическое применение генетического тестирования на восприимчивость раком имеют возможность уменьшить бремя наследственных раковых заболеваний путем спасения жизни людей, снижению медицинской заболеваний и снижения психологического стресса.
Наследственные груди и рака яичников:
Наследственные молочной железы и рак яичников является наследственным раком восприимчивости синдром. Признаками этого синдрома являются несколько членов семьи с раком груди и раком яичников или обоих присутствии обоих раком груди и раком яичников на одного человека, а также ранний возраст начала рак груди (нередко в возрасте до 50). Подавляющее большинство наследственных молочной железы и рак яичников в связи с изменением или мутацию либо в генах BRCA1 или BRCA2. Эти мутации могут быть унаследованы от матери или отца. Текущая стратегия по уменьшению риска развития рака молочной железы у женщин с известными пагубных мутаций BRCA включают наблюдение, химиопрофилактики и хирургии. Рекомендуем наблюдения включает клиническое обследование молочных желез раз в полгода, а также как ежегодная маммография и ежегодные груди магнитное экранирование-резонансной томографии, в возрасте старше 25 лет или раньше, на основе раннего возраста начала в семье (14). Магнитно-резонансная томография является более чувствительным для выявления рака молочной железы, чем маммография, а также сочетание магнитно-резонансная томография, маммография, и клинические исследования груди обладает высокой чувствительностью для обнаружения рака молочной железы в группах высокого риска носителей мутаций BRCA. Риск сокращения удаление придатков матки снижает риск рака молочной железы на 40-70% (13). Эта защита скорее всего возникает, только если пациент пременопаузе на момент сокращения риска удаление придатков матки. Кроме того, исследования показали, BRCA1 носителей мутации могут иметь меньше защитный эффект от сокращения риска удаление придатков матки на рак молочной железы BRCA2 риск, чем носители мутации (14).
Важно, чтобы высокопоставленные лица риск остаться в контакте с опытными клиницистами в помощь женщинам с повышенным риском, в связи с быстро развивающимися исследований и уточнений в тестировании технологии. Например, тест на больших перестановок в BRCA1 и BRCA2 гена была разработана, которые могут помочь в выявлении мутации в небольшом проценте риска семей, которые ранее оказались негативными на эти гены. Генетическая оценка рисков рекомендуется пациентам с более чем 20-25% вероятность наличия наследственной предрасположенности к раку молочной железы и рака яичников. Гейл модель является утвержденным инструментом для кавказских женщин, что оценка риска абсолютного женского развития инвазивного рака молочной железы в течение ближайших 5 лет на основе факторов риска, которых говорилось выше. Существует ни одного инструмента, который может предсказать, какие именно женщины получают рак молочной железы. Национальный институт рака молочной железы инструмент оценки рисков и рисков калькулятора можно ознакомиться по адресу: http://www.cancer.gov/bcrisktool/
Резюме:
Женщины в возрасте 40-49 лет должны иметь маммографию каждые 1-2 года. Женщины в возрасте 50 лет и старше должна иметь ежегодной маммографии. Несмотря на отсутствие окончательных данных за или против самостоятельного осмотра груди, самостоятельного осмотра груди (BSE) имеет потенциал для выявления рака молочной железы ощутимыми и должна быть рекомендована. Все женщины должны иметь клиническое обследование груди ежегодно как часть физического исследования. Когда не непальпируемых массовой воспринимается на маммографии, пациент должен быть направлен к профессиональным опытом в диагностике рака молочной железы, с тем чтобы завершить работу изображениями деятельность может быть выполнена. Маммография является полезным в оценке женщин, которые подозревают, они имеют массу груди, врач не может ощупывать. В таких случаях, сфокусированного ультразвукового изображения может быть одним из компонентов полную оценку изображений в любом возрасте. Non-ощутимая масса может потребоваться биопсия локализации и стереотаксической биопсии.
Женщины могут пользоваться генетического консультирования и тестирования, если их семейный анамнез, включая возраст на момент диагноза и типов всех случаев раковых заболеваний (в каких-либо родственников, женский и мужской), говорит о возможности аутосомно-доминантный тип рака или, если мутации BRCA была обнаружена в их семье . Генетическое консультирование будут рассмотрены риски и выгоды от тестирования.
Дополнительная литература:
- World Health Organization
Screening for Breast Cancer - U. S. National Institutes of Health (NIH)
Breast Cancer - Center for Disease Control and Prevention (CDC)
Breast Cancer Continuing Medical Education Program
Список литературы:
- American Cancer Society. Cancer facts & figures 2003. Atlanta (GA): ACS; 2003. (Level II-3)
- Olsen O, Gotzsche PC. Screening for breast cancer with mammography (Cochrane review). In: The Cochrane Library, Issue 4, 2002. Oxford: Update Software (Meta-analysis)
- ACOG Practice Bulletin. Breast Cancer Screening. Number 42, April 2003
- Humphrey LL, Helfand M, Chan BK et al. Breast cancer screening: a summary of the evidence for the U.S. Preventive Services Task Force. Ann Intern Med 2002;137:347-360. (Meta-analysis)
- Fisher B, Costantino JP, Wickerham DL et al. Tamoxifen for prevention of breast cancer. J Natl Cancer Inst 1998;90:1371-1382
- Rivers A, Newman LA. Ductal lavage for breast cancer risk assessment. Surg Oncol Clin N Am 2005;14:45-68
- Kerlikowske K, Shepherd J, Creasman J et al. Are breast density and bone mineral density independent risk factors for breast cancer? J Natl Cancer Inst 2005;97:368-374
- Boyd NF, Dite GS, Stone J et al. Heritability of mammographic density, a risk factor for breast cancer. N Engl J Med 2002;347:886-894
- Vogel VG. Atypia in the assessment of breast cancer risk: implication for management. Diagn Cytopathol 2004;30:151-157
- Tice JA, Cummings SR, Ziv E et al. Mammographic breast density and the Gail model for breast cancer risk prediction in a screening population. Breast Cancer Res Treat 2005;94:115-122
- Quillin JM, Fries D, McClish D et al. Gail model risk assessment and risk perception. J Behav Med 2004;27:205-214
- Karlan BY, Berchuck A, Mutch D. The role of genetic testing for cancer susceptibility in gynecologic practice. Obstet Gynecol 2007;110:155-167
- Kauff ND, Domchek SM, Friebel TM et al. Risk-reducing salpingo-oophorectomy for the prevention of BRCA1- and BRCA2-associated breast and gynecologic cancer: a multicenter, prospective study. J Clin Oncol 2008;26:1331-1337. (Level II-2)
- ACOG Practice Bulletin. Hereditary breast and ovarian cancer syndrome. Number 103, April 2009
Опубликован: 6 November 2009
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


