最终的生活护理:疼痛评估和管理
WHEC实践公报和临床管理指南为医疗保健提供者。 教育捐赠的妇女提供健康和教育中心(WHEC)。
管理不足的痛苦是几个因素相关的病人和医生的结果。教育和开放的沟通是克服这些障碍的关键。医疗团队的每一个成员应加强与病人及家属对疼痛管理的准确信息。临床医生应主动对疼痛管理的谈话,特别是关于使用阿片类药物,少数患者会提出自己的问题,甚至表达他们的关切,除非他们特别要求(1)。鼓励病人要诚实的疼痛及其他症状也很重要。临床医生应确保患者明白,疼痛是多?维和强调重要性的通话吗?约POS医疗团队的成员吗?sible原因引起的疼痛,如情绪或精神困扰。医疗团队和患者应探讨社会心理和文化因素,可能会影响自我报告的疼痛,如关注的药物费用。疼痛的患病率在生命的尽头各有不同,范围8%至96%的报告(2)。因为疼痛的姑息治疗和临终关怀护理环境中经常遇到的,适当的诊断和扶贫的知识是非常重要的跨学科团队的所有成员。
这最终的生活护理系列的目的是提供一个概述,在生命的尽头疼痛的评估和管理,专注于提供最佳护理的组成部分。本文综述了疼痛的病因精确地评估疼痛的临床工具,通过使用等策略,包括使用口译;并选择适当的药物和/或非药物疗法结束时的生活和问题,有效的疼痛管理;疼痛的患者,在结束生命周期管理。
有效的疼痛管理中的问题
疼痛可以由多种因素引起的。对于癌症患者,最常见的来源的疼痛是底层的病变或疾病的过程本身。此外,频繁加剧疼痛等躯体症状和心理因素,如焦虑或抑郁症(3)。文化和人口因素也可能的contrib的?UTE缺乏有效的疼痛管理。跨文化表达?锡安的疼痛和止痛药的使用不同。例如,西班牙裔和菲律宾的患者已被证明是不愿意报告疼痛,因为害怕副作用或成瘾(2)。一些研究表明,黑人和他的恐慌患者在癌症中心是不太可能有有效的镇痛规定(4)。有效的阿片类药物时,已订明,访问可能会很困难,因为供应不足的阿片类药物更容易在药店主要非白人的社区(3), (4)。有关的疼痛程度与患者的沟通是一个重要的方面照顾的病人在生命的尽头。当有一个明显的断开由于缺乏熟练的英语语言病人的医生和病人之间的沟通过程中,需要一名翻译。病人的态度,是有效缓解疼痛的障碍包括:
- 对阿片类药物成瘾的恐惧;
- 担心疼痛,如果及早治疗,将不会有未来的疼痛治疗选项;
- 焦虑不愉快的止痛药物的副作用;
- 恐惧,疼痛加剧,这种疾病是越来越差;
- 渴望被一个"好"的患者;
- 关注成本高的药物。
还有其他几个临床医生可以减轻病人的担心止痛药的方法:
- 保障病人的止痛药不能用尽的可用性,总会有药物治疗,如果疼痛就变得更加严重;
- 应答副作用,可能会发生,但强调它们可以迅速而安全地管理和一些副作用会随着时间的推移而减轻;
- 解释说,疼痛和疾病的严重程度并没有必然关系。
鼓励病人要诚实的疼痛及其他症状也很重要。
疼痛评估
作为第五生命体征,疼痛,应评定为频繁等生命体征,结果应记录,以供参考由医疗团队的所有成员(5)。疼痛是一种主观体验,因此,病人的自我报告的疼痛是最可靠的指标。有研究表明,疼痛是卫生保健专业人士低估和高估了FAM ILY成员(5)。因此,它必须获得一个痛苦的历史,直接从患者,在可能的情况下,确定造成的痛苦和选择适当的治疗策略的第一步。当患者处于无法口头通信,必须使用其他策略来确定的疼痛的特点,如将要讨论的。应该问的问题,引起的疼痛的特点,包括它的位置,分布,质量,时间方面,INTEN?SITY的描述。此外,应询问病人加重或减轻因素。疼痛往往是觉得在一个以上的区域,和医生应该试图辨别,如果疼痛是焦点,多焦点,或广义的。局灶性或多灶性疼痛通常表明卡特一个潜在的组织损伤或病变,而全身疼痛,可能与中枢神经系统的损害。也可以被称为疼痛,通常是一个指标,内脏痛。
质量的疼痛,是指所经历的病人的感觉,而且经常暗示的病理生理的痛苦(6)。疼痛,以及本地化,并描述为疼痛,跳痛,尖锐的,或压力是最可能的体诺西?ceptive的疼痛。通常这种类型的疼痛相关的骨和软组织损坏。弥漫性疼痛通常被描述为挤压,腹部绞痛,或啃内脏伤害性疼痛。被描述为烧灼感,刺痛感,射击,或休克样的疼痛是神经性疼痛,这通常是一个影响神经系统的病变。疼痛时间方面是指其发作(急性,慢性,或"零的突破")。最近的一个字符?acterizes急性发作的疼痛,并有配套的迹象,广义多动的SYMPA?正题中枢神经系统(出汗,血压升高,心脏率)。急性疼痛通常盟友有可识别的,诱因,适当的治疗与止痛剂,减轻疼痛。当急性疼痛持续数天的发展与强度的增加,它被认为是亚急性。偶发的,或间歇性的,疼痛发生在定义的时间期间,按规则或不规则的(7)上。慢性疼痛是指疼痛至少持续3个月以上的急性疾病或损伤的日常。这种疼痛不伴有明显的疼痛行为(做鬼脸,呻吟)或交感神经功能亢进的证据。"突破"一词是用来形容短暂病情加重的剧烈疼痛,中度疼痛的基线(8)。休息一下?可以通过疼痛,沉淀出一种自愿的行为(如运动或咳嗽),没有突发事件或可能发生的事件疼痛或疼痛。通常情况下,突破性疼痛是疼痛管理不足的后果。
文档的疼痛强度的关键是,一些治疗决策依赖于强度的疼痛。例如,严重的,剧烈的疼痛,需要紧急救援,这会影响药物的选择和给药途径。许多评估工具被开发出来,其中比较常用的工具是威斯康星州的简明疼痛问卷调查表,纪念疼痛评估卡,McGill疼痛问卷(短格式)(9)。简单的形式包括数字测量疼痛的排名(率疼痛患者的规模为0到10)和视觉模拟评分法(率疼痛患者行从0到10)。"温和","中等"或"严重"来形容疼痛使病人的口头评定量表,也被认为是有效的。然而,有些患者可能有困难,疼痛评分,甚至使用简单的尺度。在未发表的研究涉及11名成年人患有癌症,皇贝克所面临的规模,在儿科设置,被认为是最容易使用的三种疼痛评估工具,包括评估疼痛(7)的面。
Wong-Baker 表情疼痛量表评分
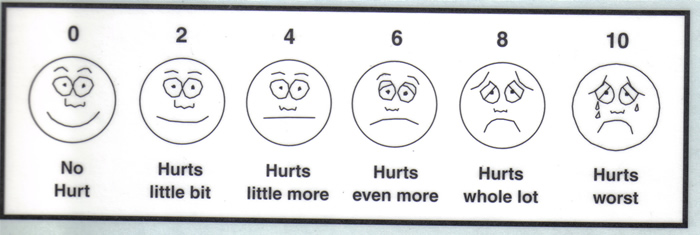
0-10疼痛量表,轻度,中度或重度
注:等价这两个尺度是:
1. 的观察或病人无痛苦拒绝痛苦 - 0 10
2. 轻度疼痛 - 1至3总分10
3. 中度疼痛 - 4 7 10
4. 严重的疼痛 - 8 10 10
功能评估是很重要的。的健康护理队伍应注意观察病人的疼痛限制运动,并应要求病人或家属的痛苦干扰了正常的活动。确定的功能限制,可以帮助提高患者的依从性报告,坚持止痛措施疼痛,,作为临床cians讨论实现既定的功能目标(1)在符合。体检可宝贵的阻止采矿疼痛的根本原因。审核痛苦的地区,可以检测到的证据的创伤,皮肤破裂,或骨性结构的变化。听诊可发现异常呼吸或肠鸣音,叩诊可检测液体积聚,触诊可发现压痛。也应进行神经学检查,以评估感觉和/或反射电机的损耗和变化。考试期间,临床医生应密切注视非言语的暗示,表明疼痛,如呻吟,表情痛苦,和保护的举动?MENTS。是无法口头沟通疼痛的病人进行检查时,这些线索是特别重要的。
非言语病人的疼痛评估/高级痴呆量表
| 0 | 1 | 2 | Score | |
|---|---|---|---|---|
| Breathing Independent of Vocalization |
Normal | Occasional labored breathing. Short period of hyperventilation. |
Noisy labored breathing. Long period of hyperventilation. Cheyne-strokes respirations. |
|
| Negative Vocalization | None | Occasional moan or groan. Low level of speech with a negative or disapproving quality. | Repeated troubled calling out. Loud moaning or groaning. Crying. |
|
| Facial Expression | Smiling, or Inexpressive. | Sad. Frightened. Frown. | Facial grimacing. | |
| Body Language | Relaxed. | Tense. Distressed pacing. Fidgeting. |
Rigid. Fists clenched, knees pulled up. Pulling or pushing away. Striking out. |
|
| Consolability | No need to console. | Distracted or Reassured by voice or touch. | Unable to console, distract or reassure. | |
| Document Intervention | Total, |
键:0-10级。任何需要的舒适性药物
疼痛管理
没有任何证据以支持特定的痛苦的人,agement的干预为一些生活限性的疾病,如心脏衰竭或痴呆症(10)的患者。然而,有强有力的证据支持的方法来治疗癌症疼痛;即,非steroi的DAL抗炎药(NSAIDs),阿片类药物和放射治疗(10)。骨痛(10),双膦酸盐是有效的。
药理学的总体目标管理的疼痛包括(11):
- 选择适当的药物,剂量,路线,时间间隔;
- 积极的药物剂量滴定;
- 预防疼痛的突破性疼痛缓解;
- 使用的适当合作镇痛药物;
- 预防和管理的副作用。
最好的做法是实现这些目标的前四个世界卫生组织(WHO)三阶梯止痛法,指定类型的止痛药,疼痛的严重程度(12)的基础上使用。步骤1世卫组织阶梯涉及使用非阿片类镇痛药,有或无的佐剂(肛门gesic)的代理,为轻度疼痛(疼痛,被评为10分的1至3)。第2步处理,建议?修补中度疼痛(得分为4至6),要求为低剂量的阿片类药物,其可以组合使用与步骤1的非阿片类镇痛剂的缓解的疼痛。第3步治疗重度疼痛(得分为7〜10)或第2步治疗后的疼痛,持续保留。阿片类药物的药物,在第3步的最佳选择,往往是在高剂量比在第2步。在任何步骤中,非阿片类药物和/或佐剂的药物可能会有所帮助。之前描述的各种非阿片类和阿片类镇痛药,两个重要的原则必须加以注意。首先,根据WHO镇痛阶梯治疗应符合的INTEN SITY疼痛的病人所描述的,无论是否在上一步骤的处理是汽车?址。例如,如果病人有剧烈的疼痛,初步评估时,治疗应在第3步开始,而不是第1步。第二,止痛药必须在管理上昼夜的剂量,而不是根据需要。不仅是更有效地控制疼痛,但这种方法的提示下一个剂量,也避免了不必要的痛苦。
非阿片类镇痛药,包括阿司匹林,乙酰氨基PHEN,和非甾体抗炎药。它们主要用于轻度疼痛(世卫组织阶梯的第1步),也可能是有帮助止痛药在步骤2和步骤3。对乙酰氨基酚的镇痛剂是其中的最安全的,但它有基本上没有消炎效果。给予高剂量(每天4000毫克)时,药物可引起肝功能障碍;?因此,应避免使用低剂量的患者有肾功能不全或肝功能衰竭(13)。非甾体抗炎药是最有效的疼痛与炎症有关。其中常用的非甾体抗炎药是布洛芬,萘普生,,和indometha?霉素。有几类非甾体抗炎药,并响应不同的患者;个别病人的药物的试验可能是必要的,以防止药物是最有效的(9), (15)的地雷。非甾体抗炎药具有抑制血小板聚集,增加出血的危险,也可能会损坏胃壁的黏膜,导致胃肠道出血?ING(38)。有一个上限的非阿片类镇痛药的效果,也就是说,有超过该剂量也没有进一步的镇痛效果。此外,许多非阿片类药物的副作用是严重的,可能会限制其使用或剂量。
根据世界卫生组织(WHO)梯形图成人疼痛的管理
| Drug | Typical Starting Dose and Routea | Onset of Action | Duration of Action (Hours) |
| WHO Step 1: Mild Pain (score of 1-3 on a 10-point scale) |
|||
| Aspirin | 650 mg PO | 30 min | 3-4 |
| Acetaminophen | 650 mg PO | 15 to 30 min | 3-4 |
| NSAIDs Ibuprofen Naproxen Indomethacin Piroxicam |
200-800 mg PO 250-275 mg PO 25-75 mg PO 10-20 mg PO |
30 min 60 min 30 min to several hrs Several hrs |
4-6 6-12 4-12 24 |
| Step 2: Moderate Pain (score of 4-6 on a 10-point scale) |
|||
| Acetaminophen combinations |
|||
| Plus codeine Plus oxycodone Plus hydrocodone |
60 mg PO 5-10 mg PO 10 mg PO |
30 min Unknown 30 to 60 min |
3-4 3-4 4-6 |
| Codeine | 30-60 mg PO 30 mg IV/SC |
30 to 45 min | 4-6 |
| Hydrocodone | 10-30 mg PO | 30 to 60 min | 4-8 |
| Morhpineb (immediate release) |
5-15 mg PO 2-10 mg/hr IV 4-15 mg SC |
30 min 10-30 min 10-15 min |
3-4 3-4 3-4 |
| Step 3: Severe Pain (score of >7 on a 10-point scale) |
|||
| Morphine (sustained release) | 15-30 mg PO | 60 min | 8-12 |
| Oxycodone (immediate release) | 5-10 mg PO | 10 to 15 min | 3-6 |
| Oxycodone (sustained release) | 10-20 mg PO | 30 min | 12 |
| Hydromorphone | 2-4 mg PO 0.3-1.5 mg IV |
15 to 30 min | 4-6 2-4 |
| Methadone | 5-10 mg PO 2.5-10 mg IV |
30 to 60 min | 4-8 |
| Levorphanol | 2-4 mg PO | 10 to 60 min | 6-8 |
| Fentanyl | 50-100 mcg IV Transdermal patch (25 mcg/hr) |
5-10 min 12 to 24 hr |
Varies 48-72 |
| a Doses given are guidelines for opioid-naive patients; actual doses should be determined on an individual basis. b Also used in Step 3. NSAIDs: non-steroidal anti-inflammatory drugs; IV: intravenous; SC: subcutaneous; PO: per oral route. |
中度疼痛(步骤2)可以用analge?原文如此剂,对乙酰氨基酚的组合,和阿片类药物,如可待因,羟考酮,二氢可待因酮。强阿片类药物用于严重的疼痛(步骤3)。有没有确凿的证据更胜一筹?性的阿片类药物在另一个(16)。吗啡,羟考酮,氢吗啡酮,和芬太尼在美国(17)是最广泛使用的阿片类药物。吗啡是最常用的步骤3中的阿片类药物,其疗效已建立(17)。吗啡是可在两个立即释放和持续释放的形式,后者的形式可以提高患者的顺从性。的缓释片剂不应该被切割,粉碎,或咀嚼,这抵消了缓释性能。羟考酮(氧?康丁)的持续释放的形式,已被证明是安全和有效的,作为癌症相关的疼痛的吗啡,并且它可以与不太常见的副作用,尤其是幻觉和谵妄(17)相关联。羟考酮也可在一个即时释放的的形式(Roxicodone)。氢吗啡酮和芬太尼是最有力的阿片类药物,应给予阿片类药物初治患者两种药物。这是四倍作为强有力如吗啡,氢吗啡酮,可立即释放形式。形式的氢吗啡酮缓释型在2004年由美国FDA批准,然而,暂停销售和市场营销的药物制造商在2005年因为潜在的严重副作用时,用酒精(18)。芬太尼是最强的阿片样物质(约80倍的效力吗啡),可作为经皮药物输送系统(芬太尼透皮贴剂)(18)。因为高峰的交付不会发生直到12小时,还必须考虑备用镇痛最初。芬太尼透皮贴剂是无法(或不愿)采取口服阿片类药物(16)的患者是有帮助的。芬太尼由于其效力,必须特别小心,与其使用相关的死亡。医生必须强调患者及家属密切的处方信息的重要性,以及医疗团队的成员应监测使用的药物。
等效镇痛剂量的芬太尼透皮贴剂(37)
| Dose of Fentanyl | Total Dose of Morphine | |
| Oral Dose | Parenteral Dose | |
| 25 mcg/hr | 25-65 mg/24 hr | 8-22 mg/24 hr |
| 50 mcg/hr | 65-115 mg/hr | 23-37 mg/24 hr |
| 75 mcg/hr | 116-150 mg/hr | 38-52 mg/24 hr |
| 100 mcg/hr | 151-200 mg/hr | 53-67 mg/24 hr |
| 125 mcg/hr | 201-225 mg/hr | 68-82 mg/24 hr |
| 150 mcg/hr | 226-300 mg/hr | 83-100 mg/24 hr |
美沙酮的使用,以减轻疼痛已大幅增加,在过去的几年中,从第二线或第三线药物的第一线药物治疗重度疼痛的患者生命的限制疾病(19)。医师必须是受过良好教育的药物适当的美沙酮的关系,当药物的严重不良事件(包括死亡)的风险是不给予适当的(20)。一个挑战?lenge使用美沙酮的在于在其效果的持续时间(4至6小时),其消除半衰期(范围:15至40小时,平均:24至36小时)(21)之间的差异。因此,如果美沙酮的剂量增加过快或过于频繁地管理,有毒积累重刑的药物可引起呼吸抑制和死亡。服用美沙酮时,必须格外小心剂量的药物时,并密切评估病人是必要的。丙氧芬是一种阿片类药物的化学性质相似的美沙酮。这是不推荐使用,因为毒性,即使在治疗剂量和缺乏疗效比安慰剂或对乙酰氨基酚(1), (9), (15)。同样,MEP?eridine不应该被用于姑息治疗的设置,因为有限的疗效和潜在的严重毒性。激动剂,拮抗剂阿片类药物(纳布啡,布托啡诺,喷他佐辛),建议不要使用纯阿片类药物,因为他们与他们竞争,导致可能出现的戒断症状。与非阿片类药物不同的是,阿片类药物不会有天花板效应,可滴定剂量,直到疼痛缓解或副作用变得不可收拾。对于阿片类药物初治患者或已接受低剂量的弱阿片类药物的患者,初始剂量要低。速释吗啡,氢吗啡酮和羟考酮是最好的选择(9)。的病人已经采取了强阿片类药物和疼痛仍然存在,剂量可在每天的基础上调高,直到疼痛控制。将需要多个路由的阿片类药物许多患者的生活护理,但在一般情况下,应给予阿片类药物口服,这条路线是最方便和最不昂贵?西伯。对于有吞咽困难的患者,经皮吸收的路线是最好的非肠道途径。静脉注射和皮下注射应保留患者有疼痛的危机还是相当的间歇性疼痛(22)。肌内注射剂,应加以避免。
额外的(救援)剂量的阿片类药物是必要的突破性疼痛。任何个人阿片类药物已被证明是比另一种更好的突发性疼痛(23)。齿用于控制疼痛的阿片类药物在柔最合适的选择是立即释放形式。这种方法提高了疗效,同时最大限度地减少不利影响的风险。然而,如果芬太尼或美沙酮是常规使用的药物,吗啡,氢吗啡酮的应用于救援剂量。救援剂量应该是24小时的剂量(22)的5%至15%。救援剂量可重复,在确定的时间间隔,给药途径,口服剂量可以重复每隔一小时,皮下注射可每30分钟一班,和intrave常识剂量可能会每隔5到10分钟。如果在一个24小时的时间内,需要三个或更多的救援剂量的常规使用的药物的剂量应该被滴定25%至100%,根据疼痛的强度(22)。有限的证据,经粘膜芬太尼提供了更快速的突破比吗啡疼痛缓解疼痛的。当疼痛反应不佳的升级剂量的阿片类药物,应考虑其他方法,包括其他给药途径,使用的替代阿片类药物(被称为阿片类药物的旋转或阿片类药物的切换),合作止痛药,非药物的方法。阿片类药物已被证明是旋转在50%以上的患者有慢性疼痛的反应不佳的阿片类药物(24)提供改善。当改变给药或阿片类的路由,新的阿片类药物的剂量应为50%至75%的等效剂量(24)。有证据表明,传统上建议的等效镇痛剂量的芬太尼透皮贴剂治疗与癌症相关的慢性疼痛患者,可能有必要更积极的方法。
阿片类药物:阿片类药物相关的副作用有许多副作用,其中最显着的是便秘,近100%的患者在发生。副作用授权的普遍性,一旦延长治疗阿片类药物开始用泻药,预防性治疗也必须启动。耐受性等副作用,如恶心,镇静,通常发展三到七天之内。有些病人可能说明,他们是"感冒",阿片类药物。医师,这是很重要的,探索时经历的患者服用该药物,在过去,许多患者作为过敏曲解副作用。真正的阿片类药物过敏是罕见的(1), (9)。患者和家属也担心高剂量的阿片类药物会加速死亡(所谓的双效果),这是不成立的研究。规定opiods时,仔细记录患者的病史,他们的考试,他们的待遇,他们的进步,和护理计划是特别重要的,从法律的角度来看。该记录必须提供的证据表明,患者的功能更好用的药物比不使用(15)。此外,医生必须注意的任何功能障碍或性虐待的证据。
佐剂代理:佐剂(共镇痛)剂经常被用来使用阿片类药物的结合,并且通常选择后使用的阿片类药物(15)已被优化。这些药物的主要标志是辅助性的,因为他们可以提供救济在特定情况下,尤其是神经性疼痛。辅助药的例子是三环类抗抑郁药,的背面,糖皮质激素,抗惊厥药,和局部麻醉的(见下表)。三环类抗抑郁药被推荐用于燃烧,刺痛,是连续的或潜在的抑郁症或失眠时,(24)。另外一类的反?抗抑郁药,选择性5 - 羟色胺再摄取抑制剂(SSRIs),一直是相对无效的,因为analge?原文剂(25)。建议为神经性疼痛,抽痛,阵发性疼痛(25)抗惊厥药。低剂量的强的松已发现的血管炎病变,骨骼疼痛,和其他癌症相关的疼痛是有效的。
佐剂镇痛药
| Indications | Drugs | Typical Starting Dose * | Titration Recommendations |
| Spinal cord compression, malignant bone and nerve pain | Prednisone | 20-40 mg PO, daily in divided doses | |
| Dexamethasone | 4-16 mg PO, daily in divided doses | ||
| Dysesthetic and paroxysmal lancinating pain | Gabapentin | 300-900 mg PO, 3-times daily | Increase by 100-300 mg every 1 to 3 days |
| Phenytoin | 200-300 mg PO, daily | ||
| Carbamazepine | 800 mg PO, daily | Increase every 3 days | |
| Lamotrigine | 25 mg PO, daily | Increase by 25-50 mg/day per week | |
| Topiramate | 25-50 mg PO, daily | Increase by 25-50 mg/day per week | |
| Oxcarbazepine | 300 mg PO, 2 times daily | Increase by 300 mg every week | |
| Levetiracetam | 500 mg PO, 2 times daily | ||
| Neuropathic and musculoskeletal pain | Amitriptyline Imipramine Doxepin Chlomipramine Desipramine Nortriptyline |
10-25 mg PO, daily at bedtime |
Increase to therapeutic dose of 50-150 mg daily in divided doses |
| Bone pain | Pamidronate | 90 mg IV (over 2 hr), monthly | |
| Visceral pain | Octreotide Scopolamine |
100-600 mg IV or SC, daily 0.8-2.0 mg SC, daily |
|
| Second-line treatment of neuropathic pain (used with anticonvulsants) | Baclofen |
5 mg PO, 2 times daily |
Increase by 5 mg every 3 days to reach target dose of 40-80 mg/24 hr |
| Neuropathic pain refractory to anticonvulsants and opioids | Lidocaine |
1-3 mg/kg IV, as loading dose (over 20 to 30 min), followed by infusion of 0.5-2 mg/kg/hr | |
| Post-herpetic neuralgia | Capsaicin cream | 0.075% cream, 4 times daily |
*剂量的指引,实际剂量应以个人为基础确定。
非药理管理
几个非药物的方法是尊者?peutic补充止痛药物,减轻的需要更高的剂量和可能减少副作用。这些措施可以帮助减少疼痛或痛苦,可能是contrib的吗?uting的疼痛感。采用的方法包括补充/替代方法,姑息性放疗,操控性和身体为基础的方法,和认知/行为上的技术。患者的偏好,这反过来,通常是基于过去的成功经验的基础上选择一个特定的非药物干预。
姑息性放疗是有效的管理与癌症相关的疼痛,尤其是骨转移(26)。骨转移是最频率quent与癌症相关的疼痛的原因,将有50%〜75%的患者发生骨转移疼痛,行动不便。外照射放疗是治疗骨转移疼痛支柱。中的至少一些的反应发生在70%至 据报道,80%的患者,中位缓解疼痛的持续时间为11〜24周。这需要一至四个星期,以达到最佳的治疗效果(26)。然而,姑息性放疗已经成为一个有争议的问题。虽然好处是有据可查的朋友临终放射治疗和临终关怀学和肿瘤学的专业人士认为,姑息性放射治疗是很重要的,这 治疗?MENT方法提供约24%的Medicare认证的独立的收容所,低于3%的临终关怀医院的病人正在接受治疗(27)。报销问题提出了一个主要障碍姑息性放疗的使用,许多收容所的治疗费用是高昂的, 尤其是较小的。利用姑息性放疗的其他障碍,寿命短,运输问题,病人的不便,缺乏的知识在基层医疗社区(28)姑息性放疗的好处。
补充/替代两种常见的方法缓解疼痛的针灸和瑜伽。针灸未来涉及的针插入下方的皮肤,刺激末梢神经,减轻疼痛。在一般情况下,救济发生刺激后15〜40分钟。救济似乎与内啡肽的释放和催眠易感性(1)。针灸reliev导致疼痛的疗效尚未被证实,作为研究样本已经很小。然而,它可能是有益的肌肉骨骼或神经疼痛(29)。在医疗方面最常用的哈达瑜伽是瑜伽的分支,它已被证明是缓解疼痛的患者有骨关节炎和腕管综合症,但它并没有被研究的患者在生命的尽头。瑜伽可能会在一些患者通过其对减少焦虑,间接地有助于缓解疼痛,提高强度和弯曲?ibility,提高呼吸(30)。瑜伽还可以帮助患者感到一种莫名的控制。操作与身体为基础的方法包括应用程序的严寒还是酷暑,按摩,振动TION,定位和运动。冷和热的应用是特别有用的地方吗?化疼痛,被认为是有效的与癌症相关的骨转移引起的疼痛或神经受累,以及突破性的事件疼痛的预防(1)。的热与冷交替的应用程序,可以舒缓对于某些患者,它常常与其他非药物干预措施相结合。冷可以通过套,凝胶包,冰包,薄荷脑。它提供了相关的骨骼肌痉挛引起的神经损伤和发炎的关节疼痛缓解。冷的应用程序不应该用于治疗周围血管疾病。热可以干(加热垫)或潮湿(炎热的保鲜膜,浴缸的水),应适用于不超过20分钟的时间,以避免烫伤导致的皮肤。不应该被施加热感觉减退的领域,或与血管供应不足,或出血性疾病的患者。按摩,大致可以定义为抚摸,挤压或敲击,导致疼痛居者有其屋计划重大和直接的改善?PICE设置(31)。两个振动按摩和肌肉痉挛,紧张或神经损伤,主要是有效的,并可以进行按摩,同时应用热或冷。按摩凝血吗?的TION异常或血栓性静脉炎的患者可能是有害的。
非药物的痛苦,还包括认知/行为管理方法,如放松和呼吸,图像和干扰。聚焦放松和呼吸可以帮助减轻疼痛,缓解肌肉紧张。渐进性肌肉放松,使病人按照序列的紧张和放松肌肉群,使病人感到更多的控制和体验痛苦少,(1)。这种技术应该是可以避免的,如果肌肉紧绷,太痛苦了。聚焦放松和呼吸的帮助分心的痛苦。分心吗?TION的其他方法包括背诵一首诗,冥想平静的短语,看电视或电影,玩ING卡,来访的朋友,或参加工艺品。意象是最有效的缓解疼痛的认知策略和工作ESPE分行正式当它涉及到许多网站和感官(32)。一些研究已经表明,音乐治疗的疗效是用于缓解疼痛(32)类似的放松。
音乐治疗,艺术治疗也被越来越广泛地使用非药物疼痛管理(33)选项。音乐治疗的效果最好时,由个人,培训,使用它可能涉及到患者选择听音乐,播放音乐的工具,或歌曲的创作指导。研究表明,艺术治疗有利于病人的幸福感(33)。艺术创作帮助病人及家属探索的想法和恐惧,在生命的尽头。一位艺术治疗师可以帮助创作者的艺术作品反映的影响。艺术治疗是特别有帮助的病人有难以表达的感情的话,身体或情绪上的原因。
疼痛评估和管理的首字母缩写
ABCDE缩写,是由机构卫生保健政策和研究,美国卫生和人类服务,公共卫生服务部癌性疼痛。虽然这个缩写为病人结束生命是非常合适的,无论其潜在的疾病。
A =经常询问疼痛。评估疼痛系统
B =相信在其报告中的痛苦和减轻它的病人和家属。
C =选择适合的病人,家属和设置的疼痛控制选项。
D =及时的,逻辑的和协调的方式提供干预措施。
E =帮助病人和他们的家属。使他们能够最大程度地控制自己的课程。
疼痛管理相关的法律和伦理问题
不当的暂停处方受控物质的恐惧,也很受欢迎,准确的处方止痛药会减轻管理监督的关注更深入的了解。医师必须平衡的罚款;一边,严格的联邦条例的附表II处方阿片类药物(吗啡,羟考酮,氢吗啡酮,美沙酮)改善药物管制局的调查,刑事指控和民事诉讼(34)恐惧。阿片类药物治疗的病人的医疗记录上的基本原则,详细记录是必不可少的(34)。在另一边,临床医师必须坚持的美国医学协会指出,治疗失败的痛苦是不道德的,道德的代码。部分代码:医生有责任,以减轻疼痛和痛苦,照顾濒临死亡的病人在他们的尊严和自主权。包括提供有效的姑息性治疗,即使它是可以预见加速他们的死亡(35)。此外,美国医学协会发表声明最终的生活护理状态,患者应该有可靠的保证,身体和精神上的痛苦会照顾和安慰措施集中在安全(35)。
医生应考虑不足的疼痛管理的法律后果,并了解相关的责任风险,同时治疗和治疗不足超过。下治疗的疼痛进行医疗事故责任的风险,而这种风险将增加一般人群?的TION成为更好的教育,对疼痛管理的有效方法的可用性结束时的生活(15)。建立弊端,需要证据的伤害和损害赔偿的违约责任和证明。的发展,疼痛管理的各项方针之前,很难建立一个违约责任,这一原则被定义为不遵守在指定的专业标准的护理。现在存在这样的标准,可用于医学专家的证词证明,医生不符合既定标准的护理,疼痛管理。分析医疗事故责任的另一个变化涉及人身伤害和损害。因为疼痛可以被视为独立于疾病的治疗和管理,因为未经处理的疼痛可导致长期的身体和感情的伤害,索赔可以疼痛和痛苦单独的,无过失致人死亡或一些其他损害的患者(36)。
总结
缓解的疼痛是患者的生命限性疾病,最大的恐惧之中。研究它演示的结果已经证实了这种恐惧导致的疼痛治疗各种慢性疾病的患者,甚至例患者的姑息治疗或临终关怀计划下。医疗保健专业人士也承认,对疼痛的治疗是不够的。医疗保健专业人士要努力提高自己的知识的关键战略,以实现高品质的疼痛管理,在生命的尽头,在这个过程。
推荐阅读
最终的人生决策
www.womenshealthsection.com/content/heal/heal022.php3参考文献
- Abrahm JL. A Physician's Guide to Pain and Symptom Management in Cancer Patients. 2nd ed. Baltimore, MD: Johns Hopkins University Press; 2005
- Goudas LC, Bloch R, Gialeli-Goudas M, et al. The epidemiology of cancer pain. Cancer Invest 2005;23:182-190
- Skaer T. Transdermal opioids for cancer pain. Health Qual Life Outcomes 2006;4:24-28
- Anderson KO, Mendoza TR, Valero V, et al. Minority cancer patients and their providers: pain management attitudes and practice. Cancer 2000;88:1929-1938
- American Pain Society. Treatment of Pain at the End of Life. Available at www.ampainsoc.org Accessed on 21 April 2012
- Berger AM, Portenoy RK, Weissman DE (eds). Principles & Practice of Palliative Care & Supportive Oncology. 2nd ed. Philadelphia, PA: Lippincott Williams & Wilkins; 2002
- Hockenberry M, Wilson D. Wong's Essentials of Pediatric Nursing. 8th ed. St. Louis: Mosby; 2008
- Lorenz KA, Lynn J, Dy SM, et al. Evidence for improving palliative care at the end of life: a systematic review. Ann Intern Med 2008;148(2):147-159
- Levy MH. Pain, general. In: ASCO Curriculum: Optimizing Cancer Care--The Importance of Symptom Management. Alexandria, VA: American Society of Clinical Oncology; 2001
- Qaseem A, Snow V, Shekelle P, et al. Evidence-based interventions to improve the palliative care of pain, dyspnea, and depression at the end of life: a clinical practice guideline from the American College of Physicians. Ann Intern Med 2008;148(2):141-146
- Librach L. Pain management. In: Ian Anderson Continuing Education Program in End-of-Life Care. Toronto, Canada: University of Toronto; 2000
- World Health Organization. WHO's Pain Ladder. Geneva: Available at: www.who.int/cancer/palliative/painladder/en/ Accessed on 2 may 2012
- Celli BR, Cote CG, Marin JM, et al. The body-mass index, airflow obstruction, dyspnea, and exercise capacity index in chronic obstructive pulmonary disease. N Engl J Med 2004;350:1005-1012
- Lanken PN, Terry PB, Delisser HM, et al. An official American Thoracic Society clinical policy statement: palliative care for patients with respiratory diseases and critical illnesses. Am J Respir Crit Care Med 2008;177(8):912-927
- Bailey FA. Palliative Response. Available at www.palliative.uab.edu/wp-content/uploads/palliative_response/palliative-response.pdf Last accessed 30 April 2012
- Mc Cleane G, Smith HS. Opioids for persistent noncancer pain. Anesthesiol Clin 2007;25:787-807
- Wiffen P, McQuay HJ. Oral morphine for cancer pain. Cochrane Database Syst Rev 2007(4):CD003868
- U.S. Food and Drug Administration. FDA Alert: Palladone extended release capsules (hydromorphone). 2005. Available at: www.fda.gov/Drugs/DrugSafety Last accessed 18 April 2012
- Shaiova L, Berger A, Blinderman CD, et al. Consensus guideline on parenteral methadone use in pain and palliative care. Palliat Support Care 2008;6(2):165-176
- Walker P, Palla S, Pei BL, et al. Switching from methadone to a different opioid: what is the equianalgesic dose ratio? J Palliat Med 2008;11(8):1103-1108
- Dart RC, Woody GE, Kleber HD. Prescribing methadone as an analgesic [letter]. Ann Intern Med 2005;143:620
- Loprinzi C. Supportive care. In: Cheson BD (ed). Oncology MKSAP. 3rd ed. Alexandria, VA: American Society of Clinical Oncology; 2004: 451-485
- Davies B, Sehring SA, Partridge JC, et al. Barriers to palliative care for children: perceptions of pediatric health care providers. Pediatrics 2008;121(2):282-288
- Mercadante S, Intravaia G, Villari P, et al. Intravenous morphine for breakthrough (episodic) pain in an acute palliative care unit: a confirmatory study. J Pain Symptom Manage 2008;35(3):307-313
- Knotkova H, Pappagallo M. Adjuvant analgesics. Anesthesiol Clin North Am 2007;25:775-786
- Dolinsky C, Metz JM. Palliative radiation therapy in oncology. Anesthesiol Clin North Am 2006;24:113-128
- Fine PG. Palliative radiation therapy in end-of-life care: evidence-based utilization. Am J Hospice Palliat Med 2002;19(3):166-170
- Berrang T, Samant R. Palliative radiotherapy knowledge among community family physicians and nurses. J Cancer Educ 2008;23(3):156-160
- Weiger WA, Smith M, Boon H, et al. Advising patients who seek complementary and alternative medical therapies for cancer. Ann Intern Med 2002;137:889-903
- Raub JA. Psychophysiologic effects of hatha yoga on musculoskeletal and cardiopulmonary function: a literature review. J Altern Complement Med 2002;8:797-812
- Polubinski JP, West L. Implementation of a massage therapy program in the home hospice setting. J Pain Symptom Manage 2005;30:104-106
- National Consensus Project for Quality Palliative Care Consortium Organizations. Clinical Practice Guidelines for Quality Palliative Care. Pittsburgh, PA: National Consensus Project; 2004
- Good M, Stanton-Hicks M, Grass JA, et al. Relaxation and music to reduce postsurgical pain. J Advanced Nurs 2001;33:208-215
- Schmidt C. Experts worry about chilling effect of federal regulations on treating pain. J Natl Cancer Inst 2005;97(8):554-555
- American Medical Association. AMA Statement on End-of-Life Care. Available at www.ama-assn.org/ama/pub/physician-resources/medical-ethics/about-ethics-group/ethics-resource-center/end-of-life-care/ama-statement-end-of-life-care.shtml Last accessed 3 May 2012
- Bagdasarian N. A prescription for mental distress: the principles of psychosomatic medicine with the physical manifestation requirement in N.I.E.D. cases. Am J Law Med 2000;26:401-438
- Swarm R, Abernethy AP, Anghelescu DL, et al. Adult Cancer Pain. J Natl Compr Canc Netw 2010;8:1046-1086; National Comprehensive Cancer Network. NCCN Practice Guidelines in Oncology. Version 1.2010. Available at www.jnccn.org/content/8/9/1046.full.pdf+html?sid=d1544c2e-137b-4963-bd3c-25442dc21bf6 Last accessed 20 July 2012
发布时间: 18 June 2013
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


