Dysfonction sexuelle féminine
Bulletin WHEC pratique et directives cliniques de gestion pour les fournisseurs de soins de santé. Subvention à l'éducation fournie par la santé des femmes et Education Center (WHEC).
L'intimité sexuelle est une partie intégrante de la vie et est étroitement liée à émotionnel et bien-être physique. La dysfonction sexuelle englobe un large éventail de questions dans les domaines psychologique, physique, les relations interpersonnelles, et physiologiques. Variation de la dysfonction sexuelle crée une détresse importante pour certaines femmes, mais depuis une souvent cité étude de 1999 a conclu que pas moins de 43% des femmes américaines entre 18 et 59 ans souffrent de dysfonction sexuelle (1) , les variations de la norme se transforment en maladies. Dans cette étude, 27-32% des femmes dans les différentes catégories d'âge ont signalé un manque d'intérêt de sexe, comparativement à 13-17% des hommes. Ces différences entre les sexes sont accrocheurs et conduire à toutes sortes d'physiologiques, sociologiques, psychologiques et les questions. Dans une enquête mondiale sur l'importance de la sexualité et l'intimité de 27.000 hommes et femmes âgés de 40 à 80 ans, 83% des hommes et 63% des femmes ont évalué le sexe comme extrêmement important, très important, ou modérément important dans leur vie (2) . Malgré l'importance d'une vie sexuelle saine pour la plupart des gens, la recherche suggère que la dysfonction sexuelle est monnaie courante. La dysfonction sexuelle féminine est un terme utilisé pour décrire différents problèmes sexuels, tels que le désir de faible ou de l'intérêt, l'excitation diminue, difficultés orgasmiques, et la dyspareunie. La plupart des définitions épidémiologiques de la dysfonction sexuelle féminine se référer à des problèmes sexuels sans nécessiter sexuellement détresse personnelle liée à présent, alors que les lignes directrices actuelles de diagnostic de l'American Psychiatric Association et Food and Drug Administration (FDA) exige de détresse personnelle dans le cadre des critères de diagnostic pour "dysfonctionnement ". Counseling individus et les couples en ce qui concerne les difficultés sexuelles est généralement un processus intimidant. Pourtant, les gens ne se faire soigner, avec l'espoir d'améliorer leur vie personnelle. Notamment, les hommes et les femmes sont plus disposés à parler de leur comportement sexuel lorsque la "interview est menée de façon respectueuse, confidentiel et professionnel".
Le but de ce document est de discuter de l'étiologie et le diagnostic de la dysfonction sexuelle chez la femme et de la discussion ci-dessous offre de base des approches thérapeutiques pour la gestion des plaintes sexuelles. Bien que les options pharmacologiques pour le traitement de la dysfonction sexuelle masculine continuent de proliférer, le développement de ces médicaments pour les femmes a pris beaucoup de retard. Maintenant, cependant, un certain nombre d'agents sont émergents qui peuvent aider à combler cette lacune. Une discussion détaillée de l'évaluation et la gestion de la dyspareunie et le vaginisme est au-delà du champ d'application de cet article, mais le diagnostic d'une étiologie de la douleur doit être recherchée. Les deux troubles peuvent bénéficier de l'éducation, la thérapie physique du plancher pelvien (y compris le biofeedback et massage), et un soutien psychologique.
Définition de la dysfonction
La définition de la santé sexuelle telle que définie par le World Health Organization (WHO): il s'agit d'un état de santé physique, émotionnelle, mentale et bien-être social en matière de sexualité, ce n'est pas seulement l'absence de maladie, de dysfonctionnement ou d'infirmité. La santé sexuelle exige une approche positive et respectueuse à la sexualité et les relations sexuelles et la possibilité d'avoir expériences plaisantes et sécuritaires sexuelle, libre de toute coercition, discrimination et de violence. Pour la santé sexuelle à atteindre et maintenir, les droits sexuels de toutes les personnes doivent être respectés, protégés et réalisés (3) . La quatrième édition du Manuel diagnostique et statistique des troubles mentaux (DSM-IV) divise le dysfonctionnement sexuel féminin en quatre catégories:
- trouble du désir sexuel hypoactif (baisse du désir sexuel) - une carence persistante ou récurrente ou l'absence de fantasmes sexuels et de désir d'activité sexuelle. trouble de l'aversion sexuelle, un sous-ensemble de la baisse du désir sexuel, est défini comme - l'aversion phobique ou récurrente persistant et l'évitement des contacts sexuels avec un partenaire sexuel, ce qui provoque une détresse personnelle (4) .
- trouble de l'excitation sexuelle féminine - un ou récurrente incapacité persistante d'obtenir ou de maintenir suffisante lubrification vaginale ou gonflement vulvaire (c.-à-excitation sexuelle). En 2003, l'American Urological Association Foundation; trouble de l'excitation subdivisé en:
- Combiné trouble de l'excitation - sentiments absent de l'excitation sexuelle de tout type de stimulation, ainsi que l'absence ou une déficience sexuelle excitation génitale (vulve et du vagin lubrification gonflement).
- Trouble de l'excitation subjective - les sentiments d'absence de l'excitation sexuelle et le plaisir de tout type de stimulation en présence de l'excitation sexuelle génitale (vulve et du vagin lubrification gonflement).
- trouble de l'excitation génitale - subjective de l'excitation sexuelle non génitale stimuli sexuels avec sensation réduite de toucher des organes génitaux et l'absence d'excitation sexuelle génitale de tout type de stimulation sexuelle.
- Homme désordre orgasmique - ou récurrente retard persistant dans la ou l'absence d'orgasme après une phase d'excitation sexuelle normale.
- trouble de la douleur sexuelle - ce trouble est subdivisé en trois catégories:
- Dyspareunie - persistant et récurrent douleur génitale associée aux rapports sexuels.
- Vaginisme - persistante ou récurrente spasme involontaire du tiers externe de la musculature vaginale, conduisant à la douleur pelvienne et de la détresse personnelle.
- Non-coïtale douleur sexuelle - persistantes et récurrentes douleurs pelviennes induites par la stimulation sexuelle coïtale-non (4) .
Il est impératif que nous commençons à comprendre les nuances des problèmes de nos patients sexuelle si nous voulons offrir des suggestions efficaces pour le traitement et la gestion. Objectivement déterminée trouble de l'excitation génitale très probable découle de causes neurovasculaires et est susceptible de répondre à la phosphodiestérase de type 5 (PDE-5) inhibiteurs, mais subjective trouble de l'excitation avec la vulve normale et un examen vaginal la lubrification n'est pas susceptible de répondre à ces agents. La complexité des troubles d'excitation sexuelle chez les femmes complique la recherche sur la physiopathologie et le traitement pharmacologique potentielle de ces conditions. Contradictoires données sur les avantages de l'inhibiteur de la PDE5, comme le sildénafil, dans le traitement de la dysfonction sexuelle chez les femmes provient vraisemblablement d'un manque de précision dans la définition des conditions de patients pour lesquels ces interventions sont appropriées.
Contexte
Sur la base de la recherche historique dans les années 1960, Masters et Johnson a élaboré un modèle linéaire 4-stade de la réponse sexuelle, qui comprend les phases d'excitation, plateau, l'orgasme et la résolution. Kaplan a proposé un modèle alternatif en 1979 et introduit la notion de désir comme la première étape du cycle de la réponse sexuelle normale. Dans ce modèle, le désir conduit à l'excitation, puis plateau, suivi par l'orgasme et la résolution. Ce modèle a été largement acceptée, et la plupart des définitions de vue dysfonction sexuelle comme une interruption de 1 ou plusieurs phases de ce cycle de la réponse. Ce modèle était destiné à refléter la réponse sexuelle chez les mâles et les femelles, mais les chercheurs ont reconnu que certaines femmes ne connaissent pas toutes les 5 phases du cycle et / ou ne peuvent le faire dans la progression séquentielle décrite. En tant que tel, ce modèle a été critiqué car il peut ne pas refléter la réelle expérience de femme de (5) . Basson a proposé un modèle alternatif au modèle linéaire classique pour tenir compte de la complexité de la sexualité féminine et son besoin impérieux de proximité et une intimité émotionnelle. Ce modèle cyclique est basée sur l'intimité et intègre intégrante stimuli sexuels, qui peuvent être influencées par des facteurs biologiques et psychologiques. désir spontané, comme les pensées sexuelles et conscient des lacunes et fantasmer, peut augmenter le cycle ainsi. Ce modèle reflète la dépendance sur l'interaction de l'esprit et le corps de la fonction sexuelle chez les femmes (6) . Spontanée lecteur le désir sexuel peut être ou ne pas être présent, d'autant plus que la femme vieillit (7) . Pour beaucoup de femmes, l'objectif de l'activité sexuelle est l'intimité, et ils peuvent chercher des relations sexuelles à cet effet. En réponse à des stimuli sexuel, l'excitation et le désir peut assurer peut alors suivre. L'expérience de pointe émotionnelle et la satisfaction émotionnelle et physique peut ou peut ne pas coïncider avec satisfaction physique ou à libération physiologique qui se produit pendant l'orgasme. En effet, il peut y avoir une infinie variété de réponses sexuelles pour les femmes.

Figure 1. Le modèle de Masters et Johnson décrit le cycle d'éveil d'une femme comme comprenant quatre étapes: excitation, plateau, l'orgasme et la résolution. Le modèle inclut la capacité des femmes qui ont atteint le stade de l'orgasme à éprouver des orgasmes multiples (ligne pointillée).
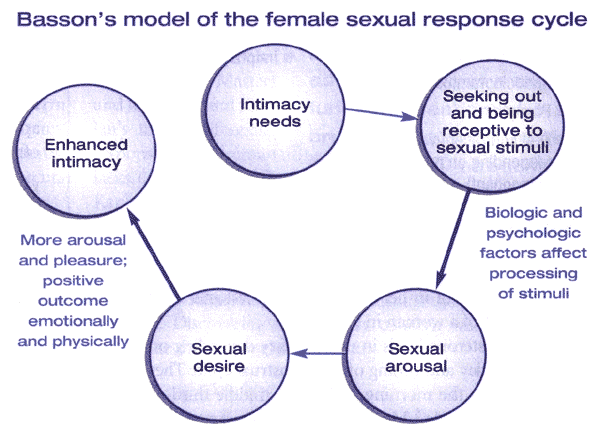
Figure 2. Le modèle Basson de la réponse sexuelle féminine combine des éléments du Masters et le modèle de Johnson (excitation, plateau, orgasme, résolution) et le modèle de Kaplan (désir, l'excitation et l'orgasme), tout en intégrant le désir d'intimité et de l'importance des besoins émotionnels.
Les facteurs prédisposants
La grande majorité des problèmes sexuels sont causées par une variété de facteurs, souvent une combinaison de problèmes biologiques, psychologiques, et la relation. Certaines conditions médicales et chirurgicales peuvent contribuer aux difficultés sexuelles comme des causes gynécologiques peuvent. Conditions qui influent sur l'énergie et le bien-être peuvent affecter indirectement le désir sexuel et la réponse ainsi. En outre, les conditions qui modifient le milieu hormonal peut entraver la réponse sexuelle. maladie néoplasique et de son traitement, y compris la chimiothérapie, la radiothérapie et la chirurgie, peut présenter un taux de mortalité, de modifier ou de supprimer les symboles physiques et psychologiques de la féminité, et affecter l'estime de soi, qui peut provoquer des sentiments de la sexualité a diminué. Traitement des maladies non néoplasiques ou leur traitement peuvent modifier l'image corporelle et l'estime de soi et peut affecter la sexualité. Essentiellement, tous les médicaments qui modifient le flux sanguin, affecte le système nerveux central, provoque une sécheresse de la peau et les muqueuses, ou affecte négativement le taux d'androgènes biodisponibilité peuvent potentiellement interférer avec la fonction sexuelle normale.
causes cardiovasculaires: hypertension, la maladie coronarienne, l'angine, d'infarctus du myocarde.
causes rénale: maladie rénale chronique; insuffisance rénale; dialyse.
causes endocriniennes: diabète, troubles thyroïdiens, l'hyperprolactinémie, les troubles des surrénales; troubles hypophysaires.
causes musculo-squelettiques: arthrite, le syndrome de Sjögren, les maladies auto-immunes.
Neurologiques causes: la sclérose en plaques; lésions de la moelle épinière, la maladie de Parkinson; neuropathies périphériques; événements vasculaires cérébraux; démence.
causes urinaire: l'incontinence.
causes gynécologique: infections (Bartholin ou des infections des glandes de Skene, cystite, vulvite focale); hymen intact ou épais tags hyménée; dystrophie vulvaire; dermatite; atrophie vaginale; vestibulite vulvaire;; cicatrices (de l'épisiotomie, la chirurgie vaginale, ou radiothérapie) vaginisme; pelvienne masses pelviennes (y compris les fibromes);; infection (maladie inflammatoire pelvienne, l'endométrite) endométriose; cystite interstitielle; cystocèle, rectocèle, prolapsus utérin; ovariectomie; cancers gynécologiques et de traitement.
Autres causes: le cancer du sein / mastectomie; colostomie; urostomie; troubles de la peau, l'abus d'alcool et de drogues, l'abus du tabac.
Effet des médicaments sur la fonction sexuelle:
| Médicaments | Trouble |
|---|---|
Antihypertenseurs
| Le désir, l'excitation Éveil Le désir, l'excitation Éveil Le désir, l'excitation |
Les médicaments psychoactifs
| Le désir, l'excitation, l'orgasme Le désir, l'excitation, l'orgasme Le désir, l'excitation, l'orgasme Le désir, l'orgasme Le désir, l'excitation Éveil |
Les agents hormonaux
| Le désir, l'excitation Désir Désir La sécheresse vaginale, la dyspareunie Désir |
| Les anticholinergiques | Éveil |
| Les antihistaminiques (H1 et H2-bloquants) | Le désir, l'excitation |
| Les amphétamines et les drogues connexes | L'excitation, l'orgasme |
| Des stupéfiants | Le désir, l'excitation, l'orgasme |
| Sédatifs (y compris l'alcool) | Le désir, l'excitation, l'orgasme |
Dépistage des troubles sexuels
Bien que la dysfonction sexuelle est monnaie courante, c'est un sujet que beaucoup de gens - patient et le médecin à l'identique - sont réticents à discuter. Dans les données obtenues à partir de la vie nationale de prévoyance sociale, la santé et le vieillissement du projet (NSHAP), seulement 38% des hommes et 22% des femmes âgées de 57 à 85 ont déclaré avoir discuté avec le sexe d'un médecin depuis l'âge de 50 ans, malgré la prévalence élevée (> 50%) des problèmes sexuels (8) . Médecin à l'initiative du questionnement sur la sexualité a été sensiblement accru aux patients de notifier à la dysfonction sexuelle (8) et devraient donc être intégrées à la pratique régulière. Tous les patients devraient être examinés pour la dysfonction sexuelle, et peut-être le moment le plus naturel de le faire est à la visite sanitaire annuelle ou périodique. En matière de dépistage, une histoire brève du statut sexuel peut être recouvert de quatre questions fondamentales:
- Êtes-vous active sexuellement?
- Votre vie sexuelle est satisfaisante pour vous?
- Est-ce votre activité sexuelle satisfaisante pour votre partenaire?
- Avez-vous des préoccupations au sujet de votre vie sexuelle ou de fonctionnement?
Un questionnaire peut également être incorporé dans un formulaire d'admission des patients et utilisé comme un outil de dépistage pré-consultation est souhaitée. L'évaluation d'un patient se plaignant de dysfonction sexuelle doit inclure un historique médical détaillé et sexuelle, un examen physique complet, et des tests de laboratoire, si nécessaire. Les zones qui peuvent être évalués sur une douleur ou un malaise, aucun traitement préalable, une première expérience sexuelle, la sexualité en ce qui concerne l'enseignement précoce, les infections sexuellement transmissibles, les grossesses et l'histoire de problèmes sexuels. histoires psychologiques, sociales et relationnelles sont également nécessaires. Le patient doit être évalué pour l'anxiété et la dépression en raison de leur effet potentiel sur l'intimité et le désir. Le partenaire peut souvent être une source importante d'informations. Par conséquent, il peut être avantageux d'avoir la présence de partenaires à un moment donné au cours de la visite du bureau et pendant le processus d'éducation.
L'Oxford Système de notation peut être utilisée pour quantifier le degré de dysfonction des muscles du plancher pelvien (9) . Après une anamnèse et un examen physique, un questionnaire validé et fiable de la fonction sexuelle, tels que le Questionnaire fonction sexuelle ou Female Sexual Function Index, devraient être administrés afin de mieux quantifier et qualifier le diagnostic. Ces questionnaires, qui portent sur six domaines différents (l'excitation, l'orgasme, le désir, la lubrification, la douleur et la satisfaction globale), il a été démontré pour être fiable des outils d'évaluation pour le dépistage. Les résultats des différents domaines aidera à identifier le sous-type de la dysfonction sexuelle chez la femme affectant le patient. La prévalence de la détresse des problèmes sexuels habituellement les pics de femmes d'âge moyen et est beaucoup plus faible que la prévalence des problèmes sexuels (10) . Cela souligne l'importance d'évaluer la prévalence de la détresse personnelle d'ordre sexuel dans l'estimation précise de la prévalence des problèmes sexuels qui peuvent nécessiter l'intervention clinique.
Approche de la gestion
La dysfonction sexuelle féminine est multifactorielle, souvent avec plusieurs étiologies différentes qui contribuent au problème. Néanmoins, une évaluation minutieuse et l'utilisation des traitements disponibles peuvent améliorer la fonction sexuelle pour de nombreuses femmes. Évaluer les objectifs du patient avant le début du traitement et d'utiliser ses objectifs pour évaluer les progrès. Cela donne également au clinicien la possibilité d'établir des attentes réalistes patient. Bien que certaines améliorations peuvent souhaiter modestes dans leur vie sexuelle, d'autres peuvent s'attendre à ce que le traitement leur permettra d'atteindre un idéal qui repose sur l'expérience passée ou des images culturelles de la sexualité. Évaluer et traiter les conditions associées, avant et pendant le traitement des dysfonctions sexuelles. La dysfonction sexuelle peut être complexe et leur traitement peut prendre beaucoup de temps et requiert une expertise particulière. Avec les décisions de la gestion du consentement du patient, de communication et doit être partagé entre le clinicien du patient et d'autres fournisseurs de soins de santé qui traitent le patient (par exemple, un cardiologue, un psychiatre). Aussi renvoi aux psychothérapeutes, sexologues, thérapeutes physiques ou pelvienne est souvent nécessaire pour traiter des aspects spécifiques de traitement. En outre, pour les femmes avec des partenaires, le partenaire doit être impliqué dans le traitement. Cela peut inclure le traitement de la dysfonction sexuelle partenaire, s'il est présent, et / ou la participation des partenaires à travailler avec la poursuite des problèmes de relations (11) .
Les défis de l'évaluation des traitements: une mesure qui peut être quantifié et comparé entre les études est un journal des événements, qui est la fréquence des événements sexuellement satisfaisante. Toutefois, un journal des événements n'est pas généralement d'évaluer les changements qualitatifs dans la fonction sexuelle, tels que l'intérêt sexuel ou le niveau de détresse. La plupart des études de traitement de la dysfonction sexuelle utilisation validé scores du questionnaire comme mesure des résultats. Il ya des questionnaires multiples, qui utilisent différentes questions et échelles. Il est donc difficile de comparer les données entre les études et les traitements. La dysfonction sexuelle féminine affecte généralement plus d'un aspect de la sexualité (par exemple, le désir, l'excitation) et la plupart des thérapies aussi un impact sur plusieurs aspects. Ainsi, il n'est généralement pas possible d'identifier un problème isolé sexuelle et sélectionner un traitement qui cible spécifiquement à cette préoccupation. Les principaux prédicteurs de la satisfaction sexuelle sont la santé physique et mentale, et la qualité de la relation avec le partenaire, et l'objectif du traitement doit être sur les interventions que d'optimiser la santé, bien-être et la relation de partenariat.
Thérapies non pharmacologiques
Comme tous les traitements pharmacologiques disponibles pour traiter la dysfonction sexuelle chez la femme sont d'une efficacité limitée et des effets secondaires et les risques potentiels, les options non pharmacologiques devraient comprendre le traitement initial pour la plupart des femmes.
Counseling - et la relation problèmes psychologiques souvent à la base, d'exacerber, ou sont amplifiés par la dysfonction sexuelle chez l'un ou les deux partenaires. A titre d'exemple, une cause majeure de baisse du désir sexuel et la réponse est une relation avec une communication limitée ou d'un conflit sous-jacent.
L'évolution des murs - Fatigue, stress et manque d'intimité contribuer de manière significative à la baisse de la libido et les problèmes sexuels des femmes. Souvent, la réduction du stress avec un groupe de soutien, le yoga ou autres techniques de relaxation ou l'exercice, ou de l'aide avec des responsabilités parentales et les résultats de travaux ménagers, l'intérêt sexuel et de la satisfaction. Encourager les couples à établir une base régulière "date-nuit» et de passer une nuit occasionnelle ou deux de leurs responsabilités familiales peuvent conduire à des améliorations significatives de l'intérêt sexuel. Recherche sur la fonction sexuelle démontre constamment augmentation de la libido et le plaisir dans des relations nouvelles. Bien que les femmes et les hommes ne devraient pas être encouragés à améliorer leur vie sexuelle tout simplement en cherchant de nouveaux partenaires, ils devraient être encouragés à apporter la nouveauté de leurs relations actuelles. Lire des livres sur la sexualité, la visite d'un magasin avec des articles conçus pour augmenter le plaisir sexuel et l'élargissement du répertoire sexuel typique augmenter efficacement la libido et la réponse.
Le sexe et la thérapie de couple - Les femmes présentant une dysfonction sexuelle bénéficient souvent de référence à un sexe et / ou thérapeute de couple. Les sexologues sont très souvent des conseillers formés, ayant une expertise particulière dans la sexualité humaine. Ils peuvent être des médecins, des psychologues ou des travailleurs sociaux une formation supplémentaire et de l'expérience. Les sexologues éduquer les femmes et les hommes sur le cycle de la réponse sexuelle normale et de traiter efficacement avec les préoccupations culturelles ou religieuses entourant la sexualité. Exemples d'exercices de thérapie sexuelle inclure un enseignement sur l'usage approprié des dilatateurs vaginaux, ce qui est très efficace dans le traitement de la plupart des cas de vaginisme et dyspareunie. Communiquer aime et n'aime pas sexuelle, d'une manière non-jugement, peut réinventer la nouveauté et l'amélioration de la satisfaction. Il est souvent nécessaire pour aider un couple rétablir l'intimité. Une telle approche comporte l'utilisation de la thérapie comportementale, sous la forme d'exercices sensation de mise au point ou d'un massage sensuel, où un partenaire offre le massage et l'autre partenaire fournit une rétroaction. Il est d'abord sans la participation des régions sexuelles. L'idée est d'améliorer le confort et la communication entre les partenaires, d'éliminer les attentes de rendement, d'accroître la sensibilisation des sensations corporelles, enlever le focus génitales, et d'élargir le répertoire sexuel (12) . Étant donné le degré d'efficacité et de sécurité élevé de la thérapie sexuelle, consultation avec un sexologue devrait généralement être considérée comme un préalable à un procès d'une pharmacothérapie pour la plupart des femmes ayant des dysfonctions sexuelles.
Pelvienne thérapie physique - Physiothérapeutes à la formation de surspécialité en anatomie pelvienne et la fonction sont très utiles pour les patients souffrant de dyspareunie, vaginisme, et des douleurs pelviennes (13) .
La thérapie psychodynamique - Bien que les conseillers et les thérapeutes relation sexuelle sont très utiles pour la santé des individus psychologiquement, les femmes atteintes de la maladie psychiatrique bénéficieront d'aiguillage appropriés. maladies psychiatriques, en particulier la dépression et l'anxiété, est associée à une probabilité accrue de la dysfonction sexuelle (14) . Le traitement du problème psychiatrique sous-jacent, à la pharmacologie appropriée et / ou la thérapie psychodynamique peut conduire à une amélioration de la vie sexuelle.
Améliorer l'image du corps - Une femme vue de son propre corps affecte son intérêt et la satisfaction sexuelle. les femmes en surpoids atteints de dysfonction sexuelle devrait être aidé à la perte de poids. En outre, beaucoup de femmes ressentent aucune amélioration dans leur vie sexuelle quand ils lancer un programme d'exercice régulier.
Lubrifiants - Lubrifiants pendant les rapports sexuels et non-hormonal hydratants vaginaux peut être utile pour les deux et chez les femmes ménopausées avant la sécheresse vaginale et la dyspareunie (15) .
Dispositifs - Un dispositif d'aspiration sous vide du clitoris, EROS CTDT, est Food and Drug Administration (FDA) a approuvé pour traiter la dysfonction sexuelle chez la femme. Son design est semblable au vide dispositifs utilisés pour traiter la dysfonction érectile chez l'homme. Elle peut améliorer l'excitation et la réponse locale en améliorant la circulation sanguine du clitoris (16) . Le dispositif est coûteux et probablement pas plus efficace que des appareils moins coûteux disponibles sans ordonnance, tels que les vibreurs.
Phytothérapie
Beaucoup de femmes sont intéressés à essayer de gré à gré-suppléments aux herbes, qui sont annoncés et prétendre à augmenter le désir sexuel et le plaisir. Les femmes devraient être informées que la sécurité et l'efficacité de ces produits ne sont pas prouvées, il est minime surveillance réglementaire, et ils sont souvent coûteux. Néanmoins, compte tenu de 30% prévue de réponse au placebo et peu d'effets secondaires signalés, les femmes peuvent choisir un procès de ces alternatives. Un tel produit est un mélange breveté de suppléments à base de plantes (T Avlimil). Bon nombre des composantes de T sont Avlimil oestrogéniques, et données de l'étude des animaux suggèrent que le produit peut stimuler la croissance des tumeurs du sein dépend-strogène (17) .
Hormonothérapie
Les choix thérapeutiques pour les troubles sexuels masculins ont progressé rapidement ces dernières années, et comprennent des options hormonal et non hormonal pour améliorer ou corriger la dysfonction érectile. En revanche, les femmes pharmacologie sexuelle est extrêmement limité. Bien que les hormones ont été le pilier de traitement pour les femmes plaintes sexuelles, elles ne sont pas approuvés par la FDA pour cette indication.
Les androgènes
Les niveaux d'androgènes endogènes ne prédisent pas la fonction sexuelle, mais le traitement androgénique qui augmente les concentrations sériques de la limite supérieure de la normale a toujours été montré pour améliorer la fonction sexuelle féminine dans certaines populations de femmes ménopausées (18) . Le North American Menopause Society (NAMS) précise en outre que la thérapie peut être considérée comme chez les femmes ménopausées s'ils présentent avec baisse du désir sexuel associé à une détresse personnelle et sans autre cause identifiable de sa plainte sexuelle. Enfin, les Etats NAMS que les tests de laboratoire de niveau de testostérone ne doit pas être utilisé pour diagnostiquer l'insuffisance de testostérone. essais en laboratoire ne sont pas précis pour détecter les concentrations de testostérone à une faible valeur l'on trouve généralement chez les femmes ménopausées (18) . Discussion des androgènes avec un patient doit comporter une explication complète des avantages et risques potentiels. Les femmes doivent comprendre que les données sur la sécurité et l'efficacité sont limitées, y compris les données sur l'utilisation à long terme, ou l'utilisation sans estrogénothérapie.
Disponible préparations androgènes - Les deux préparations de testostérone qui sont pratiques et sont plus susceptibles d'atteindre des niveaux thérapeutiques sont: 1) composé d'actualité crème à 1% de testostérone (0,5 grammes par jour) appliquée sur la peau des bras, des jambes ou l'abdomen ou 2) Intrinsa patch mcg 300 testostérone appliqué deux fois par semaine (disponible en Europe).
Différents produits utilisés comprennent:
- Oral - méthyltestostérone, la testostérone micronisée (doit être composé; uniquement sur ordonnance), la déhydroépiandrostérone (DHEA).
- Transdermique - timbres de testostérone et gels formulé pour les hommes atteints d'hypogonadisme; Intrinsa 300 mcg timbre de testostérone pour les femmes ménopausées (disponible en Europe), un onguent ou une crème de testostérone (composé topique 1% ou 2% par prescription).
- Injectables ou les implants - par voie intramusculaire injections de testostérone, les implants de testostérone.
L'utilisation de formulations orales est limité par le risque de changements défavorables dans les lipides et les tests de fonction hépatique suivantes premier passage hépatique du métabolisme (19) . Methyltestosterone en combinaison avec de l'oestrogène (Estratest) a été prise sur le marché des États-Unis en 2009. DHEA est disponible sans ordonnance; des doses de 25 à 50 mg / jour augmenter les niveaux de circulation dans les limites physiologiques (19) . Comme ce produit est soumis à une surveillance réglementaire minimal, la teneur en hormone est très variable. Les femmes ne devraient pas être donnés produits transdermiques formulé pour les hommes, tels que les timbres cutanés (par exemple Androderm ) et de gel (par exemple Androgel ). S'ils sont utilisés, ajustement de la dose attentive est requise, comme un dosage excessif résultera de doses norme prescrite pour les hommes. patches de coupe n'est pas conseillé, car aucune donnée n'est disponible sur la stabilité du produit ou résultant des taux de testostérone. Gels devrait être appliquée dans environ 1 / 10 ème de la dose prescrite de sexe masculin, que les niveaux de testostérone chez les femmes sont environ 10% de ceux des hommes. Comme la majorité des données contrôlées sur l'efficacité et l'innocuité de la thérapie de testostérone pour ménopausées avec baisse du désir sexuel a été obtenue en utilisant un timbre de testostérone transdermique (Intrinsa 300 mcg), ces patchs peuvent être le produit préféré des femmes élection traitement à la testostérone.
Efficacité - La testostérone est principalement utilisé pour traiter des problèmes avec le désir sexuel ou de la réactivité, même si tous les aspects de la fonction sexuelle générale, à améliorer, y compris l'éveil et la réponse orgasmique. La plus grande série d'essais cliniques contrôlés (20) ont utilisé un timbre transdermique de testostérone fournir 300 mcg / jour de testostérone chez les femmes ménopausées avec baisse du désir sexuel. En ce qui concerne le dosage, en général, les essais indiquent que la dose de 300 mcg / jour pendant six mois est sans danger et efficace chez les femmes qui reçoivent une estrogénothérapie. Il n'ya pas de différences dans l'efficacité du traitement entre les femmes à la ménopause naturelle versus chirurgie. En ce qui concerne la sécurité, le cancer du sein a été diagnostiqué chez quatre femmes qui ont reçu la testostérone, par rapport à aucun de ceux qui reçoivent un placebo. Bien que deux des cas probables étaient présents avant l'administration de testostérone, les auteurs ont conclu que les effets à long terme de la testostérone, y compris les effets sur la poitrine, restent incertaines. Lorsque l'on considère le traitement androgénique chez les femmes en âge de procréer, l'exposition accidentelle d'un ftus en développement doit être considéré comme un risque potentiel important.
Les effets indésirables et les contre - traitement androgénique chez les femmes peuvent potentiellement entraîner des androgènes, métaboliques, endocriniens ou des effets indésirables (19) (20) . Les androgènes doivent être utilisés avec prudence chez les femmes à risque ou qui ont actuellement les maladies cardiovasculaires, les maladies hépatiques, hyperplasie de l'endomètre ou le cancer, ou le cancer du sein. questions importantes concernant les effets secondaires incluent - cosmétiques effets androgènes, tels que l'hirsutisme et l'acné; changements irréversibles virilisante (par exemple, raucité de la voix, hypertrophie clitoridienne). La plupart des androgènes sont aromatisés en strogènes, donc des risques de la thérapie d'oestrogène sont également possibles avec un traitement androgénique.
androgénothérapie surveillance - Les femmes sous traitement androgénique doivent être surveillés pour les effets indésirables potentiels. Étant donné les effets potentiels sur les lipides et la fonction hépatique, les valeurs normales doivent être confirmées avant d'entreprendre un traitement androgénique, réévalué environ six mois après le début du traitement, puis annuellement par la suite. symptômes saignements utérins anormaux ou du sein (par exemple forfaitaire, un écoulement du mamelon) nécessitent une évaluation appropriée. mammographie annuelle doit être effectuée chez les femmes recevant un traitement androgène. Mesure d'un niveau de testostérone libre ou de l'index d'androgènes libres (testostérone totale / globuline liant les hormones sexuelles) chez les femmes utilisant des thérapies topiques de testostérone peut être utilisée comme une mesure de sécurité, avec l'objectif de maintenir la valeur de la valeur dans la plage normale de reproduction des femmes âgées fournies par le laboratoire d'essai. Les niveaux de testostérone ne doit pas être utilisé pour déterminer l'étiologie d'un problème sexuel ou de l'efficacité du traitement d'évaluer, comme plusieurs grandes études bien conçues confirmer l'absence d'une association significative entre les taux d'androgènes et de la fonction sexuelle (21).
Les strogènes
Bien que la preuve ne soutient pas un rôle pour l'hormonothérapie systémique ménopausées dans le traitement des problèmes sexuels, si une femme avec une vie sexuelle satisfaisante déjà présente avec des problèmes sexuels en même temps que l'apparition de bouffées de chaleur, sueurs nocturnes, troubles du sommeil et la fatigue qui en résulte, de traitement des symptômes de la ménopause avec une hormonothérapie systémique ménopausées peuvent conduire à l'amélioration du problème sexuel. La majorité des femmes ménopausées se développer atrophie urogénitale en l'absence de traitement par estrogènes. atrophie urogénitale est peut-être la cause la plus fréquente des troubles de l'excitation chez les femmes ménopausées. Traitement de l'atrophie avec une crème vaginale à l'strogène local, bague ou comprimé peut être efficace. strogénothérapie systémique peut être envisagée que si il n'ya pas de contre-indication à son utilisation et peut être supérieure à un traitement local seul quand il ya coexistence de baisse de désir sexuel. La voie transdermique d'administration peut être préféré à la supplémentation en strogènes par voie orale afin d'éviter une augmentation des niveaux de sexe globuline liant les hormones et une diminution subséquente de la testostérone biodisponible (22).
Bupropion
Cet antidépresseur, un inhibiteur de la recapture de la noradrénaline et agoniste de la dopamine, a été reconnu pour son absence d'effets secondaires d'ordre sexuel - contrairement à d'autres substances psychoactives telles que les inhibiteurs sélectifs de la recapture de la sérotonine (ISRS). Le bupropion est un inhibiteur faible de la sérotonine et la noradrénaline absorption, et a également été utilisé pour le sevrage tabagique. Un essai typique commence à la dose de 75 mg / jour, ce qui augmente progressivement en fonction des besoins. Les effets secondaires incluent l'insomnie, la nervosité et légères à modérées de la pression artérielle, ainsi que le risque d'abaisser le seuil épileptogène. Une étude décisive évalué une dose croissante de bupropion avec baisse du désir sexuel acquis ou idiopathique mondiale dans une étude randomisée, contrôlée contre placebo réglage (23). Toutes les mesures indiquées améliorer la réponse sexuelle, et un questionnaire de la fonction sexuelle démontré une augmentation de l'excitation sexuelle, la réalisation orgasmique, et la satisfaction sexuelle.
Les médicaments vasoactifs - Le sildénafil (Viagra)
Phosphodiestérase (PDE-5) inhibiteurs tels que le sildénafil (Viagra) efficacement traiter la dysfonction érectile, mais en général, n'ont pas réussi chez les femmes (24). La meilleure preuve disponible est un essai randomisé de près de 800 femmes pré-et post-ménopausées atteintes de troubles du désir, excitation, orgasme, et / ou la dyspareunie traités avec 10 à 100 mg de sildénafil, pendant 12 semaines. Sildenafil n'était pas plus efficace que le placebo pour augmenter la fréquence des événements agréables sexuelle ou l'amélioration de tout aspect de la fonction sexuelle (24). Cependant, les effets positifs du sildénafil sur l'excitation sexuelle et l'orgasme a été démontré chez les femmes préménopausées atteintes d'un dysfonctionnement sexuel ISRS sont associés. Un essai randomisé de 50 ou 100 mg de sildénafil chez 98 femmes atteintes de dépression majeure en rémission des ISRS a constaté que le sildénafil pendant huit semaines, comparé à un placebo, de manière significative meilleurs scores pour la fonction sexuelle globale et la réponse orgasmique (25). l'utilisation du sildénafil n'a pas d'incidence sur le désir sexuel et n'a eu aucun effet et n'a eu aucun effet sur les niveaux d'hormones ou des mesures de la dépression. Bien qu'il n'y ait pas eu d'études sur l'utilisation d'autres inhibiteurs de la PDE-5, comme le tadalafil et le vardénafil, le induits par les ISRS dysfonction sexuelle, il est probable qu'ils ont une efficacité similaire en raison de leur mécanisme d'action commun. Essai clinique randomisé comparant les données suggèrent également que les inhibiteurs de la PDE-5 peut être utile dans le traitement de la dysfonction sexuelle chez les femmes atteintes de diabète, la sclérose en plaques, ou lésions de la moelle épinière (25). Des études supplémentaires sont nécessaires dans ces populations.
Les effets secondaires potentiels des inhibiteurs de la PDE-5: maux de tête, bouffées vasomotrices et des nausées. Ces médicaments sont contre-indiqués chez les patients prenant des nitrates. Les patients doivent être informés que la PDE-5 utiliser pour les femmes n'a pas été approuvé par la FDA.
Agences de psychotropes
L'apomorphine est un agoniste dopaminergique qui a été utilisé comme une injection sous-cutanée pour le traitement de la maladie de Parkinson, et a été étudié comme un agent oral pour trouble de l'excitation. Les résultats ont été concluants, et la drogue a également été associée à des vomissements. Une petite étude a évalué l'effet de l'apomorphine 3 mg, à la fois subjective et objective des changements dans le cycle de la réponse des femmes diagnostiquées avec un dysfonctionnement orgasmique. Il a constaté que clitoridienne vitesses de pointe hémodynamiques étaient significativement plus élevés dans le groupe des médicaments, se traduisant par l'excitation nettement mieux et de lubrification (26). Les chercheurs ont conclu que l'apomorphine a été bénéfique chez les femmes ayant des problèmes de l'orgasme. Les effets secondaires et les événements indésirables ont été rares, bénins et transitoires. Bien que cette étude a été assez faible, de nombreux professionnels de la santé sexuelle sont optimistes quant à ce médicament provocateur.
Tibolone
Tibolone est stéroïde de synthèse dont les métabolites ont des propriétés oestrogéniques, progestagenic, et androgéniques. Il n'a pas été approuvé par la raison de préoccupations au sujet du risque de cancer du sein et d'AVC FDA. Il est largement utilisé en Europe, mais n'est pas actuellement disponible aux États-Unis. Il a été montré pour réduire les bouffées de chaleur et augmenter la densité minérale osseuse (DMO), et le rapport des femmes que cela diminue la sécheresse vaginale et la dyspareunie et améliore le désir sexuel des femmes. Il ya des préoccupations d'ordre médical en ce qui concerne le métabolisme des lipides, l'hémostase, et à long terme des risques cardiovasculaires et le cancer. Dans les essais randomisés, tibolone semble plus efficace que l'strogène traitement progestatif / pour le traitement de la dysfonction sexuelle chez les femmes ménopausées (27). Toutefois, les effets bénéfiques de l'une de ces traitements sur la sexualité sont modestes et ne peuvent pas l'emporter sur les risques. Des essais comparatifs de la tibolone versus testostérone n'ont pas été réalisées.
Émergents Therapeutics sexuelle
Aujourd'hui, la course est lancée pour développer des médicaments pharmacologiques non-hormonal de la dysfonction sexuelle féminine qui sont sûrs et efficaces, avec un profil d'effets secondaires faibles. Une grande variété de formulations orales et topiques sont à l'étude des options de traitements possibles pour les femmes plaintes sexuelles. La plupart de ce travail est encore au stade préliminaire, mais il est encourageant que les deux chercheurs pharmaceutiques et les professionnels de santé sont maintenant face à ces troubles douloureux.
Flibanserine - Il s'agit d'un-HT 1A, 5 agonist/5-HT 2 antagoniste, est un nouveau médicament prometteur qui pourrait bientôt être disponible pour traiter baisse du désir sexuel. En vertu de l'enquête à travers le monde, il est actuellement en phase 3 des essais aux États-Unis. Il a démontré son efficacité avec des effets secondaires minimes (par exemple des nausées, vertiges, fatigue, insomnie). Augmentation des saignements peut garantir si flibanserin est utilisé avec l'aspirine ou des analgésiques non-stéroïdiens.
Alprostadil - Il est de la prostaglandine PGE 1, un puissant vasodilatateur survenant naturellement qui a été utilisé pour traiter la dysfonction érectile, et peut également avoir un rôle important dans la régulation du flux sanguin vers le tractus génital féminin en matière de reproduction. Il potentialise l'activité des nerfs sensitifs afférents, tels que l'application locale sur le clitoris peut augmenter vasocongestion vaginale, ce qui conduit à une augmentation d'excitation sexuelle physique et subjective. L'alprostadil est pas actuellement approuvé par la FDA pour le traitement de la dysfonction excitation féminine. Les effets secondaires possibles, citons les réactions au site d'application, transitoires douleur génitale, abaisse la pression artérielle, et de syncope temporaire. Études randomisées, en double aveugle ont montré des résultats mitigés, et d'autres recherches sont en cours (28).
Hormone stimulatrice des mélanocytes (MSH) - L'analogue MSH PT-141 est un agoniste récepteur de la mélanocortine sous investigation pour le traitement des plaintes des femmes sexuelle. Une petite étude de phase 2a pilote crossover examiné ce médicament chez les femmes préménopausées un diagnostic de trouble de l'excitation, et fait état de résultats encourageants. Les sujets ont été traités avec un placebo ou PT-141, 20 mg par voie intranasale, suivie par photopléthysmographie vaginale pour mesurer le débit sanguin et l'amplitude d'impulsion et d'un questionnaire de satisfaction du traitement. Bien qu'il n'y ait eu aucun changement dans le flux sanguin, il ya eu des changements importants par rapport au placebo dans l'excitation et le désir dans la période de 24 heures suivant l'administration PT-141.
Phentolamine - Il a été utilisé sous forme orale et comme une solution par voie vaginale pour augmenter l'excitation sexuelle. Dans cette étude (29) ce bloqueur α-adrénergiques chez les femmes ménopausées conclus avec des résultats peu concluants et que le médicament est toujours sous enquête pour d'éventuels effets thérapeutiques.
Lasofoxifène - Il est un récepteur modulateur sélectif des strogènes (SERM) qui a été formulée pour traiter l'ostéoporose, montrant d'épargne et de protection cardio-effets sur les os sans stimulation utérine. Il peut également être utilisé dans le traitement du cancer du sein et un traitement adjuvant. Il a été démontré dans certaines études d'augmentation de la DMO et la diminution des niveaux de faible densité de cholestérol des lipoprotéines, ainsi que l'amélioration des paramètres de la fonction sexuelle. Toutefois, lasofoxifène n'a pas encore été approuvé par la FDA.
Suivi
Après le début de la dysfonction sexuelle, les patients doivent être vus pour un suivi régulier des visites, environ tous les trois mois, jusqu'à ce que des interventions efficaces sont identifiés et le problème sexuel s'est améliorée. Les patients peuvent alors être vus tous les six à douze mois, en fonction des risques potentiels des traitements sélectionnés. Les patients qui utilisent thérapeutiques pharmacologiques devront être surveillés pour les risques liés à la drogue et les effets secondaires lors de ces visites. L'efficacité du traitement est le mieux évalué par le patient d'auto-évaluation de l'amélioration des symptômes.
Sexe et religion
Nous pensons que des personnes religieuses comme étant fidèlement attachés à leurs croyances et leurs observances. Ces croyances afin de les aider à leur monde, donner un sens à leur vie, et propose des lignes directrices pour le comportement, y compris les activités sexuelles. La violation de ces enseignements est donc considéré comme l'irrévérence de Dieu. Conseils ou un traitement qui countermands croyance est également considéré comme irrévérencieux. Aujourd'hui, les gens jouissent d'une grande mobilité dans le monde. Relocalisation d'un continent à l'autre est beaucoup plus simple qu'elle ne l'était il ya 30 ans. Avec leurs familles et leurs professions, les gens apportent leurs croyances et pratiques spirituelles, qui peut être aussi étranger que les noms des villes à partir de laquelle ils ont émigré. résidents autochtones peuvent aussi avoir des convictions spirituelles qui ne sont pas familiers aux fournisseurs de soins de santé. Par conséquent, les fournisseurs de soins de santé peut être approché par des patients de diverses origines culturelles et religieuses qui ont des questions ou des préoccupations sur la sexualité. Discuter avec la religion patients peut être aussi inconfortable que parler de sexualité. Dans le même temps, il semble que les patients serait favorable à une discussion à propos de croyances religieuses et leur relation avec les questions de santé dans des conditions différentes. En fait, une étude dans un groupe de médecins ont constaté que l'inconfort personnel avec des sujets de discussion religieuse était le prédicteur unique multivariée du comportement religieux cliniques (30). Après quatre principes de base peuvent aider les prestataires à réduire les obstacles aux soins et améliorer les résultats pour leurs patients religieuses:
- Renseignez-vous sur les croyances religieuses au cours de la visite initiale. Une simple question comme «ce que la foi avez-vous été élevé?" suivi de «Pratiquez-vous toujours que la foi?" fournir des informations suffisantes pour aller respectueusement avant plus tard si des problèmes sexuels sont présentés. Fait dans une routine, la matière de la mode fait, cette intervention simple peut ouvrir des portes plus tard en cas de problèmes sexuels devenir le centre de traitement pour un patient religieux pratiquants.
- Renseignez-vous sur les enseignements religieux concernant le comportement sexuel. Si les problèmes sexuels sont à l'agenda du patient, poser des questions sur les enseignements spécifiques de sa religion en ce qui concerne les comportements sexuels et en particulier, le comportement qui pose problème à votre patient. Une source d'information sur diverses questions sexuelles est l'Institut religieux confessionnel de déclarations de ressources (31). Cette ressource en ligne contient les enseignements officiels sur les questions liées sexuellement de nombreuses confessions religieuses des États-Unis majeurs.
- En cas de doute, consulter un expert religieux. Lorsque l'on travaille avec les patients religieux pratiquants, parlant directement avec un membre du clergé est le meilleur moyen d'accéder à des informations précises sur les enseignements de la religion. Parfois, une consultation est essentielle, en particulier si un patient a mal interprété la doctrine, ce qui pose un obstacle à la thérapie.
- Aider les couples se fixer des attentes raisonnables, compatibles avec leurs croyances. Religieusement couples attentif en général n'existent pas dans un monde isolé de la culture populaire. Même si elles peuvent restreindre ou sélectionner avec soin les programmes de télévision et les films qu'ils vont voir, un monde sexuel n'est pas totalement hors de leur vue. Il ya plusieurs façons de créer des attentes raisonnables pour les patients en thérapie sexuelle qui ont une valeur pour les patients de la plupart des confessions religieuses. Un modèle suggère que les thérapeutes de discuter des rapports sexuels avec l'idée qu'il n'y a pas "les derniers" dans l'interaction sexuelle. Au lieu de cela, les couples sont encouragés de voir que le sexe peut varier de rencontre en rencontre, allant de très bon à médiocre ou pire. La thérapie est centrée sur l'idée que les interactions sexuelles qui produisent satisfaction mutuelle et le confort sont un objectif raisonnable. Cela varie d'un couple à partir de l'instance et à l'instance. Fait dans le respect des croyances et des valeurs du couple religieux, cette approche peut être puissante car elle permet à chaque couple de décider ce qui est confortable pour eux.
Sommaire
La dysfonction sexuelle féminine est un problème fréquent, touchant environ 25% à 63% de toutes les femmes. Gynécologues ont l'occasion de jouer un rôle central dans l'identification et le traitement de cette forme souvent compliquée d'un dysfonctionnement. Tout patient, quelle que soit la nature de sa plainte gynécologique initial, doivent être dépistés pour la dysfonction sexuelle chez la femme. Les patients ont constaté que la dysfonction sexuelle féminine doit être renvoyé à un sexologue pour un contrôle supplémentaire et de conseils. Bien que les options de traitement de la dysfonction sexuelle chez la femme sont encore à leurs balbutiements, il est important d'identifier ces personnes afin qu'une meilleure compréhension de ce problème commun peut être atteint. plaintes sexuelle chez les femmes prennent de nombreuses formes et l'étiologie est souvent complexe. Le diagnostic de la dysfonction sexuelle féminine est basé sur une histoire complète, l'évaluation psychosociale, et un examen physique. Le traitement est souvent multidimensionnelle et peut englober plusieurs disciplines différentes. Les problèmes psychologiques comme la dépression, l'anxiété, des difficultés interpersonnelles, actuelle ou passée d'abus sexuels et la toxicomanie ont un impact négatif sur la fonction sexuelle et de compliquer les stratégies de traitement. Il existe plusieurs situations dans lesquelles le renvoi à un sexologue peut être utile dans le traitement de la dysfonction sexuelle féminine. De longue date ou tout au long de la dysfonction sexuelle est souvent associée à la colère, l'anxiété de performance, et les comportements sexuels et l'évasion fiscale peut exiger des conseils. Si un patient se présente avec plus d'un dysfonctionnement, il peut être difficile d'identifier la cause initiale des problèmes sexuels.
Lecture suggérée
- World Health Organization
Measuring Sexual Health: Conceptual and practical considerations and related indicators - National Institutes of Health (NIH)
Sexual Problems in Women
Références
- Laumann EO, Paik A, Rosen RC. Sexual dysfunction in the United States: prevalence and predictors. JAMA 1999;281:537-544
- Bancroft J, Loftus J, Long JS. Distress about sex: a national survey of women in heterosexual relationships. Arch Sex Behav 2003;32:193-208
- World Health Organization. Measuring sexual health: conceptual and practical considerations and related indicators. WHO (2010)
- Basson R, Berman J, Burnett A, et al. Report of the international consensus development conference on female sexual dysfunction: definitions and classifications. J. Urol 2000;163:888-893
- Kaplan HS. Disorders of Sexual Desire and Other New Concepts and Techniques in Sex Therapy. New York, NY: Brunner/Mazel Publications; 1979
- Basson R. Female sexual response: the role of drugs in the management of sexual dysfunction. Obstet Gynecol 2001;98:350-353
- Sarrel PM. Effects of hormone replacement therapy on sexual psychophysiology and behavior in postmenopause. J Womens Health Gend Based Med 2000;9(suppl 1):S25-S32
- Lindau ST, Schumm LP, Laumann EO, et al. A study of sexuality and health among older adults in the United States. N Engl J Med 2007;357:762-774
- Bo K, Fincherhagen HB. Vaginal palpation of pelvic floor muscle strength: inter-test reproducibility and comparison between palpation and vaginal squeeze pressure. Acta Obstet Gynecol Scand 2001;80:883-887
- Shifren JL, Monz BU, Russo PA, et al. Sexual problems and distress in United States women. Obstet Gynecol 2008;112:970-978
- Dennerstein L, Dudley E, Burger H. Are changes in sexual functioning during midlife due to aging or menopause? Fertil Steril 2001;76:456-460
- Basson R. Clinical practice. Sexual desire and arousal disorders in women. N Engl J Med 2006;354:1497-1506
- Krychman ML. Sexual rehabilitation medicine in a female oncology setting. Gynecol Oncol 2006;101:380-384
- US Department of Health and Human Services. Food and Drug Administration Center for Drug Evaluation and Research. Guidance for Industry. Female Sexual Dysfunction 2000. Available at: http://www.fda.gov/ScienceResearch/SpecialTopics/WomensHealthResearch/ucm133202.htm Retrieved 22 October 2010
- Lindau ST, Schumm LP, Laumann EO, et al. A study of sexuality and health among older adults in the United States. N Engl J Med 2007;357:762-774
- Billups KL, Berman LA, Berman JR, et al. A new non-pharmacological vacuum therapy for female sexual dysfunction. J Sex Marital Ther 2001;27:435-439
- Ju YH, Doerge DR, Helferich WG. A dietary supplement for female sexual dysfunction, Avilmil, stimulates the growth of estrogen-dependent breast tumors (MCF-7) implanted in oveariectomized athymic nude mice. Food Chem Toxicol 2008;46:310-315
- North American Menopause Society. The role of testosterone therapy in postmenopausal women: position statement of The North American Menopause Society. Menopause 2005;12:496-511
- Wierman ME, et al. Androgen therapy in women: An Endocrine Society Clinical Practice Guideline. J Clin Endocrin Metab 2006;91:3697-3716
- Braunstein GD, Sundwall DA, Katz M, et al. Safety and efficacy of a testosterone patch for the treatment of hypoactive sexual desire disorder in surgically menopausal women: a randomized, placebo-controlled trial. Arch Intern Med 2005;165:1582-1589
- Davis SR, Moreau M, Kroll R, et al. Testosterone for low libido in postmenopausal women not taking estrogen. N Engl J Med 2008;359:2005-2017
- Basson R. Sexuality and sexual disorders in women. Clinical Updates in Women's Health Care 2003;2:1-94
- Segraves RT, Clayton A, Croft H, et al. Bupropion sustained release for the treatment of hypoactive sexual desire in premenopausal women. J Clin Psychopharmacol 2004;24(3):339-342
- Berman JR, Berman LA, Toler SM, et al. Safety and efficacy of sildenafil citrate for the treatment of female sexual arousal disorder: a double-blind, placebo controlled study. J Urol 2003;170:2333-2338
- Nurnberg HG, Hensley RL, Heiman JR, et al. Sildenafil treatment of women for the antidepressant-associated sexual dysfunction: a randomized controlled trial. JAMA 2008;300:395-399
- Bechara A, Bertolino MV, Casabe A, et al. Double-blind randomized placebo control study comparing the objective and subjective changes in female sexual response using sublingual apomorphine. J Sex Med 2004;1:209-214
- Nijland EA, Weijmar-Schultz WC, Nathorst-Boos J, et al. Tibolone and transdermal E2/NETA for the treatment of female sexual dysfunction in naturally menopausal women: results of a randomized active-controlled trial. J Sex Med 2008;5:646-651
- Kielbasa LA, Daniel KL. Topical alprostadil treatment of female sexual arousal disorder. Ann Pharmacother 2006;40:1369-1376
- Robio-Aurioles E, Lopez E. Lopez M, et al. Phentolamine mesylate in postmenopausal women with female sexual arousal disorder: a psycho-physiological study. J Sex Marital Ther 2002;28(Suppl 1): 205-215
- McCord G, Gilchrist VJ, Grossman SD, et al. Discussing spirituality with patients: a rational and ethical approach. Ann Fam Med 2004;2:356-361
- Religious Institute. Denominational Statements: www.religiousinstitute.org/denominational-statements Accessed 28 October 2010
Publié: 22 February 2011
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


