Vulvodynia
Bulletin de pratique en matière de WHEC et directives cliniques de gestion pour des fournisseurs de soins de santé. La concession éducative a fourni par Health de Women's et centre d'éducation (WHEC).
Des troubles de Vulvovaginal sont de plus en plus identifiés comme une source de douleur et malaise significatifs et mènent à une diminution substantielle de qualité de durée de vie pour beaucoup de femmes. Condition que nous savons maintenant comme le vulvodynia a été décrit la première fois dans 1889 comme ''"excessif sensible" ou "de hyperesthesia du vulva par Skene, qui a noté qu'en dépit de l'absence de la manifestation visible de la maladie vulvar, quelques patients avons éprouvé la douleur exquise. Plus qu'un siècle plus tard, cette description de vulvodynia reste convenable. La douleur du vulvodynia peut s'étendre de mineur à grave où même le contact de l'habillement contre la peau produit une sensation torturante. C'est un malaise ou une douleur chronique caractérisée en brûlant, en piquant, irritation, et rawness des organes génitaux femelles. Les femmes avec le vulvodynia peuvent éprouver la douleur sans interruption ou par intermittence. De plus, la douleur peut être répandent dans toute la zone vulvar ou localisé à un endroit spécifique. Le vestibulitis vulval, un sous-ensemble de vulvodynia, se rapporte à la douleur qui est éprouvée seulement quand de la pression est appliquée au vestibule, la zone entourant immédiatement l'ouverture vaginale.
Le but de ce document est de discuter des signes, des symptômes et la gestion du vulvodynia. On suspecte le vestibulodynia provoqué, ancien désigné sous le nom du syndrome vulvar de vestibulitis, pour être le type le plus fréquent de vulvodynia dans les femmes premenopausal. En plus de perturber le fonctionnement sexuel, il y a de preuve préliminaire pour suggérer que ce problème de douleur puisse compromettre le bien-être psychologique général et la qualité de la durée de vie générale. En dépit de sa forte présence et conséquences négatives associées, il y a une pénurie d'études contrôlées de résultats de traitement se concentrant sur le vulvodynia. Bien qu'il y ait maintenant plusieurs études éditées l'évaluation du traitement différent s'approche pour le vestibulodynia, il y a seulement une poignée d'épreuves randomisées, ayant pour résultat un mélange incongru des interventions pour lesquelles il y a support peu empirique. Ainsi, des directives courantes et les recommandations sont en grande partie basées sur des observations cliniques et des données non contrôlées plutôt que d'ancrées dans les résultats des études rigoureuses.
Incidence :
Bien que peu de données évaluent à quel point le vulvodynia répandu est, une incidence de 15% a été rapportée. La littérature décrit un ensemble de caractéristiques comparatrices aux victimes de vulvodynia : 97% sont blancs, 55% sont nullipares (n'ont eu aucune grossesse) et l'âge moyen est de 36 ans (gamme 11-80 ans). Les la plupart ont éprouvé le malaise vulvar pendant des années avant de chercher l'aide, et la grande majorité voit les médecins multiples à leur recherche pour le soulagement. Une étude basée sur la population récente suggère que 16% de femmes seuls aux Etats-Unis puisse éprouver la douleur vulval non expliquée chronique, ou vulvodynia, pendant leur vie. Elle est caractérisée par un grave, une brûlure, ou une douleur tranchante qui se produit en réponse à la pression localisée au vestibule, avec des évaluations de prédominance s'étendant de 12% dans la population générale à 15% en général la pratique gynécologique (1). Très peu est connu au sujet de l'histoire naturelle du vestibulodynia et où l'importance d'effets de placebo résultant des interventions de douleur est pensée pour être élevée. Quelques cliniciens maintiennent des réservations au sujet de la chirurgie et avertissent qu'il devrait recommander seulement après le défaut des traitements plus conservateurs ; d'autres réclament qu'il y a peu de données pour justifier ce rapport d'avertissement.
Terminologie et classification :
Des individus avec le vulvodynia sont souvent rapportés à l'aide de recherche des cliniciens multiples afin d'essayer de déterminer un diagnostic pour leur état et allégement effectif de leurs symptômes. Beaucoup de femmes éprouvent la douleur et le malaise vulvar qui affecte la qualité de leurs durées de vie. Vulvodynia est décrit par la plupart des patients en tant que brûlante, piquant, l'irritation, ou rawness. C'est une condition en laquelle la douleur est présent bien que le vulva semble normal (autre que l'erythema). La terminologie et la classification les plus récentes de la douleur vulvar par la société internationale pour l'étude de la maladie de Vulvovaginal définit le vulvodynia en tant que "malaise vulvar, le plus souvent décrit en tant que douleur de brûlure, se produisant en l'absence des résultats visibles appropriés d'un détail, cliniquement les troubles identifiables et neurologiques" (2). La classification du vulvodynia est basée sur l'emplacement de la douleur, si elle est généralisée ou localisée, et si elle est provoquée, unprovoked, ou s'est mélangé. Bien que le dysesthesia vulvar de condition ait été utilisé dans le passé, il y a maintenant consensus pour utiliser le vulvodynia de condition et subcategorize l'en tant que (3) localisé ou généralisé. Caractériser la douleur : Allodynia : une réponse douloureuse de peau normale au stimulus non-nocif. Hyperalgesia : un sens anormalement accru de douleur. Dysesthesia : une sensation désagréable et anormale produite par les stimulus normaux. Les patients avec le vulvodynia pourraient avoir chacune des trois variations. Il est pur ou mélangé, primaire ou secondaire, et organique ou idiopathique.
Étiologie :
Puisque l'étiologie du vulvodynia est inconnue, il est difficile de dire si vulvodynia localisé (précédemment désigné sous le nom du vestibulitis) et le vulvodynia généralisé sont différentes manifestations du même procédé de la maladie (4). Dans beaucoup de cas du vulvodynia, l'étiologie demeure évasive, et il n'y a aucun facteur qui a été d'une manière satisfaisante prouvé comme causatif. Les sources potentielles de dégâts sont : Stimulus inconnus Irritation de peau chronique de l'application des stéroïdes, du podophyllin, du 5-florouracil, et des produits féminins d'hygiène Oestrogène - conditions déficientes (vulvodynia atrophique) Compression neurologique (blessures de bout droit, transaction du nerf, de l'infection de nerf) Les dégâts de Neuromal (tumeurs, kystes) Origine généalogiquee pelvienne de sol (prolapsus avec l'étirage du nerf pudendal par le canal d'Alcock) Blessures douces de tissus (la livraison vaginale, ablation agressive de laser de peau vulvar, pression de rétracteur, accident d'automobile, écartent les jambes des blessures, la douleur d'episiotomy) Les dégâts sympathiques (chirurgie)
Le Procédé Diagnostique :
Une histoire complète, un examen physique, et un essai en laboratoire sont toute la partie de l'évaluation initiale du patient avec le vulvodynia. Une histoire détaillée est la partie la plus importante de l'évaluation et du diagnostic. En plus du caractère, de la qualité, et de la durée des symptômes, le patient est demandé s'il rappelle un facteur ou une utilisation d'un médicament particulier ou un rapport de lancement avec la menstruation. Les profils cliniques suggèrent que plus que la moitié des femmes avec le vulvodynia puissent souffrir des conditions chroniques additionnelles de santé, telles que l'infection répétée de levure, du syndrome chronique de fatigue, et du syndrome irritable d'entrailles.
Classant le niveau du dysparunia que l'expérience de patients aide souvent des cliniciens à suivre l'amélioration (ou manquer en) des symptômes dans le temps. Le malaise de causes de dysparunia du niveau 1 mais ne prévient pas des rapports ; le niveau 2 prévient parfois des rapports ; et 3 de niveau prévient complètement des rapports.
Examen Physique : Un examen soigneux des organes génitaux externes est important dans les patients avec Vulvodynia. Le test de tampon de coton est utile pour l'évaluation de la douleur (5). L'essai est réalisé en touchant le vulva légèrement dans des zones spécifiques avec un tampon de coton salin-humidifié et en demandant au patient de calibrer son degré de malaise sur une échelle de zéro à cinq, avec la sensation légère de représentation zéro sans la douleur et piquer cinq maximum de représentation et la douleur brûlante. Un diagramme des emplacements de douleur peut être utile en évaluant la douleur avec le temps.
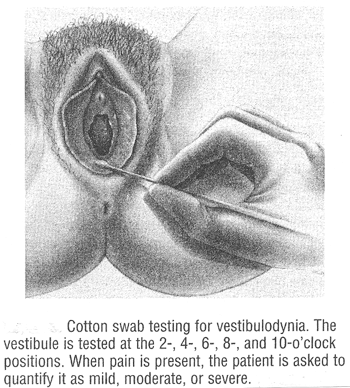
Au cours de l'examen interne du vagin, du médecin palpate le muscle pelvien, évaluer pour la douleur dans les zones du coccyx, du pubis de Mons et de la cuisse intérieure, évaluer pour le prolapsus et tracer le cours du nerf pudendal. Le vagin devrait être examiné, et des essais, y compris le bâti humide, pH vaginal, culture fongique, et tache de gramme, devraient être réalisés comme indiqué. La culture fongique peut identifier mais la sensibilité vérifiant habituellement n'est pas exigée. Déterminer l'infection humaine de Papillomavirus (HPV) est inutile. Colposcopy est parfois exécuté pour éliminer des conditions telles que le vaginitis de condyloma, les dystrophies vulval et toutes les lésions soupçonneuses sont biopsiés. Des biopsies de Vulvar sont habituellement exécutées avec l'anesthésie. En conclusion, un examen neurologique est nécessaire pour évaluer la tonalité de sphincter, le fonctionnement de cordon médullaire, et le Babinski, le tendon profond et les réflexes sacrés.
Essai en laboratoire :
Des sécrétions du vagin mais également des zones spécifiques du malaise, y compris le vulva et les anus, sont prises pour éliminer toutes les infections. Des analyses de sang sont faites pour éliminer des troubles autoimmuns et endocriniens. Si le défaut ovarien perimenopausal ou prématuré est une possibilité, du sang devrait être entraîné pour la mesure de l'estradiol de sérum de luteal-phase et des niveaux follicule-stimulants de l'hormone (FSH). Il peut être très difficile diagnostiquer et traiter Vulvodynia.
Traitement :
Le traitement est concentré sur éliminer ou soulager le malaise. Si l'étiologie fondamentale est identifiée, le traitement est concentré sur traiter la cause si possible. Des patients sont conseillés de porter l'habillement desserré, de s'abstenir à s'exercer excessivement, et d'éviter les activités qui pourraient produire l'irritation perineal excessive, y compris aller à vélo, équitation de moto, et à cheval la monte. Des prolapsus et les cicatrices sont chirurgicalement réparés. Des patients sont conseillés d'éliminer des irritants ; les femmes sont susceptibles de commencer à se sentir plus mauvaises avant qu'elles commencent à se sentir mieux.
Le soin général du vulva est conseillé. Les mesures vulval suivantes de soin peuvent réduire au minimum des irritations vulvar : sous-vêtements 100% de coton d'usure (aucuns sous-vêtements la nuit) ; éviter les irritants vulvar (parfums, colorants, shampooings, détergents) et douching ; l'utilisation des savons légers pour se baigner, avec aucun a appliqué au vulva, nettoyant le vulva avec de l'eau seulement ; éviter l'utilisation des sèche-cheveux sur la zone vulvar ; tapotant la zone sèche après s'être baigné, et appliquant un émollient préservatif-libre (tel que l'huile végétale ou la vaseline plate) topique pour maintenir l'humidité dans la peau et pour améliorer le fonctionnement de barrière ; changement aux tampons 100% menstruels de coton (si les tampons réguliers sont irritants) ; utilisation de la lubrification adéquate pour des rapports ; l'application du gel frais emballe à la zone vulvar ; le rinicage et le tapotement sèchent le vulva après urination.
Différents médicaments ont été essayés comme traitements pour la douleur vulvar. Ceux-ci incluent les médicaments topiques, oraux, et d'intralesional, comme les blocs pudendal de nerf. Des agents anesthésiques topiques, tels que le benzocaine et le lidocaïne, peuvent également être employés pour diminuer ou douleur vulvar émoussée, mais ne changent pas le cours de ou n'éliminent pas la cause de la douleur fondamentale. Bien que les stéroïdes topiques généralement n'aident pas des patients avec le vulvodynia, les injections de déclenchement-remarque d'une combinaison de stéroïde et de bupivacaïne ont été réussies pour quelques patients avec le vulvodynia localisé (6). Les stéroïdes topiques sont également parfois utiles. Les patients avec le vestibulitis vulvar peuvent tirer bénéfice de la thérapie topique d'oestrogène appliquée à l'ouverture de glande deux fois un jour art de l'auto-portrait-report des infections chroniques de levure et les infections d'appareil urinaire (chacune définie en tant que 3 infections ou plus dans les 12 mois) étaient les prédiseurs les plus forts du vulvodynia dans les modèles univariables et multivariables. Conforme à cette conclusion, cas presque de 30% a cru que leur vulvodynia a été provoqué en partie par des infections de levure (7).
La rétroaction biologique et la thérapie physique également sont utilisées dans le traitement du vulvodynia localisé et généralisé. Les techniques physiques de thérapie incluent la mobilisation douce interne (vaginale et rectale) et externe de tissus et le déblocage myofascial ; pression de déclenchement-remarque ; manipulation viscérale, urogénitale, et commune ; stimulation électrique ; exercices thérapeutiques ; formation pelvienne active de sol ; instruction dans des mises à jour diététiques ; ultrasonography thérapeutique ; et dilatation vaginale à la maison.
Quand la douleur du vulvodynia a été présente pendant une période prolongée et une étiologie précise ne peut pas être identifiée, des patients peuvent être commencés sur les antidépresseur oraux d'antineuralgia. Il est important d'expliquer au patient que des antidépresseur sont utilisés pour leur effet suppressif sur des fins de nerf cutanées, et pas pour leur effet psychotrope ; autrement, un patient pourrait supposer qu'il secrètement est traité pour des troubles dépressifs. L'amitriptyline tricycique d'antidépresseur s'est avéré effectif dans cette application. Le patient devrait être commencé par la dose basse du magnésium 10 quotidien, augmentant en 10 incréments de magnésium toutes les 1 à 2 semaines, au besoin, à un dosage quotidien de maximum du magnésium 60. Les patients devraient continuer à la dose la plus élevée qu'ils peuvent tolérer pour 2 à 6 mois au minimum. Quand le soulagement est obtenu, la dose peut être effilée à la dose minimum exigée pour contrôler les symptômes.
Gestion chirurgicale : Parfois comme thérapie de dernier recours, l'excision chirurgicale des glandes vestibulaires principales et mineures peut être effective dans le soulagement de ce type de la douleur vulvar (8). Vestibulectomy a été utile pour beaucoup de patients présentant la douleur localisée qui n'a pas réagi aux traitements précédents. Des patients devraient être évalués pour le vaginismus et si le présent, traité avant un vestibulectomy est exécuté. D'ailleurs, des résultats plus faibles de ces traitements peuvent être prévus par douleur et eroto-phobie accrues de traitement préparatoire - la tendance de répondre avec le négatif affectent aux sélections sexuelles. Pour la brûlure vulvar généralisée insensible aux traitements comportementaux et médicaux précédents, le transfert pour faire souffrir le spécialiste peut être (9) utile. Surtout, la reconnaissance que la douleur est vraie - même lorsque sa cause précise ne peut pas être trouvée - est essentielle.
Sommaire :
Vulvodynia est un état caché qui, dans une grande mesure, continue à éluder l'arrangement médical. Ces dernières années, cependant, le progrès a été accompli dans l'identification des thérapies qui peuvent soulager la agonie liée dans cette condition. La douleur et le malaise peuvent être dévastateurs à une qualité de femmes de la durée de vie (10). Bien que la cause du vulvodynia demeure souvent évasive, elle est maintenant claire que la condition n'est pas psychogenic, mais plutôt pathophysiologique d'origine. Vulvodynia est des troubles complexes il peut être difficiles traiter que. Il est décrit par la plupart des patients en tant que brûlante, piquant, l'irritation, ou rawness. Beaucoup d'options de traitement ont été utilisées, y compris les mesures vulvar de soin, le médicament, la formation de rétroaction biologique, la thérapie physique, les modifications diététiques, la consultation sexuelle, et la chirurgie. Un test de tampon de coton est employé pour distinguer la maladie généralisée de la maladie localisée. Unique traitement n'est effectif pour tous les patients. Un certain nombre de mesures peuvent être prises pour prévenir l'irritation, et plusieurs médicaments peuvent être employés pour traiter la condition. La définition rapide est peu commune, même avec la thérapie appropriée. Des espérances pour l'amélioration doivent être normalement adressées avec le patient. Le support émotif et psychologique est important pour beaucoup de patients, et la thérapie de sexe et la consultation peuvent être salutaires.
References:
- Harlow BL, Stewart EG. A population-based assessment of chronic unexplained vulvar pain: have we underestimated the prevalence of vulvodynia? J Am Med Womens Assoc 2003;58:82-88
- Moyal-Barraco M, Lynch PJ. 2003 ISSVD terminology and classification of vulvodynia: a historical perspective. J Reprod Med 2004;49:772-777
- ACOG Committee Opinion. Vulvodynia. Number 345, October 2006
- Haefner HK, Collins ME, Davis GD et al. The vulvodynia guide line. J Low Genit Tract Dis 2005;9:40-51
- Haefner HK. Critique of new gynecologic surgical procedures: surgery for vulvar vestibulitis. Clin Obtet Gynecol 2000;43:689-700
- Segal D, Tifheret H, Lazer S. Submucous infiltration of betamethasone and lidocaine in the treatment of vulvar vestibulitis. Eur J Obstet Gynecol Reprod Biol 2003;107:105-106
- Bornstein J, Livnat G, Stolar Z et al. Pure versus complicated vulvar vestibulitis: a randomized trial of fluconazole treatment. Gynecol Obstet Invest 2000;50:194-197
- Goldstein AT, Klingman D, Christopher K et al. Surgical treatment of vulvar vestibulitis syndrome: outcome assessment derived from a postoperative questionnaire. J Sex Med 2006;3:923-931
- Bergeron S, Khalife S, Glazer HI et al. Surgical and behavioral treatments for vestibulodynia. Obstet Gynecol 2008;111:159-166
- Arnold LD, Bachmann GA, Rosen R et al. Vulvodynia: characteristics and associations with comorbidities and quality of life. Obstet Gynecol 2006;107:617-624
Publié: 25 April 2011
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


