宫内避孕
WHEC实践公报和临床医疗服务管理的准则。 教育的拨款 , 由妇女健康和教育中心号巡逻艇(WHEC)。
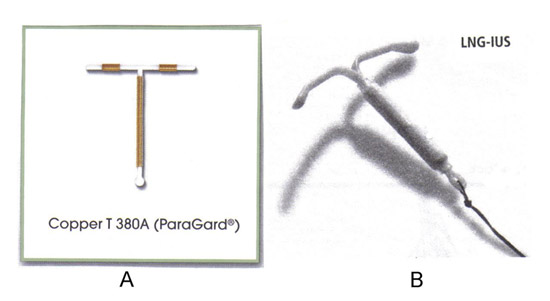
宫内节育器(IUD)是第二个最流行的避孕方法,全球灭菌后。今天的妇女有更多的控制选项生育比以往任何时候。而随着更多的选择方案来增加的期望。妇女要避孕是安全,有效,方便,几乎没有有害的副作用。 (避孕环)宫内节育器,以防止怀孕已使用了几百年。虽然宫内避孕(IUC的)是使用最广泛的生育率在世界调节可逆方法的今天,只有1.3 15岁至44%的美国妇女在2002年IUC的使用(1)。然而,由于美国的左炔诺孕酮引入宫内释放系统(液化天然气学联)在2001年,这些避孕药具的使用已大大增加。由于其方便性和有效性,IUC的兴趣正在迅速增长。液化天然气,学生联合会和含铜在有效性方面IUC的对手消毒设备,使妇女有吸引力的替代永久性绝育手术。事实上,在一些国家的液化天然气更多地使用曼月乐对应于输卵管绝育及子宫切除术减少。宫内避孕是安全的,有很多年了。两者(铜和激素)IUC的方法,由食品和药物管理局(FDA)批准的功能的低风险宫外孕,盆腔感染,子宫穿孔。坚持和继续在很大程度上决定了任何避孕方法的有效性。宫内避孕免于坚持关注妇女,其持续率超过荷尔蒙避孕的其他类型的(例如)口服避孕药。这应导致更大的利用和减少计划外怀孕。
本文件的目的是讨论有关证据的安全性和疗效的左炔诺孕酮宫内系统(液化天然气,学联)和含铜(TCu380A组),宫内避孕。为了实现更广泛的妇女中谁是适当的人选,医疗机构应了解风险,利益,适应症和禁忌宫内节育器使用的宫内避孕器的使用。宫内避孕器目前有两个在美国浏览:1)铜TCu380A组和2)左炔诺孕酮宫内系统(液化天然气,学联)。阿越来越多的证据证明了宫内节育器的安全性和有效性及其意外怀孕率的潜在作用。
历史视角:
宫内节育器的技术已经走过了很长的路因为第一塑料宫内避孕器(即利佩斯循环,螺旋格丽斯,苏丹武装部队- T的线圈等)的场景中出现
20世纪60年代。接近70年代末期,研究人员发现,增加铜的宫内节育器塑料产生了一种更加有效地防止怀孕,导致出血的问题不那么频繁。第一含铜宫内节育器,铜- 7,铜T - 200,和新的T出现在70年代初,但是它们需要更换每两年或三年。在70年代末生产的进一步研究第二代铜铜宫内节育器携带数量较多,其中较著名的例子:有TCu380A组,铜T - 220C协议,并Multiload - 375。这些设备不仅减少了副作用的发生率与往年相比宫内避孕器,而且大大降低了故障率。同时,在1970年代中期,发展和研究培训计划,在人类生殖酶(HRP)在世界卫生组织(世卫组织)已进入响应独立精心设计的研究,使科学和公众健康需要现场社区法官的设备在有限的时间太多的相对优点,将有助于各国政府和非(非政府组织)政府组织作出明智的选择哪些设备在其计划生育项目(2)。
在80年代中期,但是,宫内避孕器支持率急剧下降,当研究人员联系一宫内节育器的Dalkon盾,相对频繁的感染性堕胎(即人工流产或盆腔感染有关堕胎的威胁,在第二次怀孕三个月)。这宫内节育器,并于1971年在美国发起,于1974年被撤销在诉讼面对不利的新闻报道。整个宫内避孕器市场,然而,成为损害与Dalkon盾刷-它的使用与盆腔炎(PID)的,感染性自然流产,不育,甚至死亡。世卫组织在1986年召开了一个科学小组的专家来解决这个问题-他们的结论是"使用在发达国家和发展中国家应继续作为一个可逆的生育调节方法,可靠和安全的支持"(3)宫内节育器。专家们还指出,新的铜设备,特别是Multiload - 375和TCu380A组,是经过两年的使用,防止明显比他们的前辈怀孕更好。他们还认定,结果从长远已成为提供长期辣根过氧化物酶的研究证明,从2到至少5年,这些铜宫内避孕器的寿命延长。到2001年底,出现了三个避孕环从弗赖- TCu380A组,Multiload - 375,和曼月乐®(或LevoNova) - 1左炔诺孕酮释放装置在1984年和辣根过氧化物酶仍派出3个长期的国际多中心临床试验涉及广大妇女的人群。在世界范围内,宫内避孕器是最常见的可逆避孕方法,是由9000多万妇女使用。妇女,谁使用的避孕节育环,人数最多居住在中国-有40%的妇女使用避孕谁使用宫内节育器。与宫内节育器使用率高的国家还包括越南,挪威,芬兰和瑞典(3)。
宫内避孕概述(IUCs)目前在美国现有:
大多数现代的避孕环药,或者含有铜或孕激素,以提高设备的避孕措施。这些药宫内避孕器被称为(IUC的)宫内避孕。在孕含的设备也被称为一个宫内系统(学联)。有三种现代IUCs类别:
- 铜IUCs;
- 孕激素释放IUCs;
- 未服药(惰性)宫内节育器
对IUCs目前在美国上市的两种做法,在TCu380A组(ParaGard ®)和释放IUC的左炔诺孕酮(曼月乐®左炔诺孕酮学联)。然而,更多的铜和惰性宫内避孕器是在全球发售。一个例子是无框架IUC的(吉妮®),这是铜制管连接到一个尼龙线(4)。阿无框信息股可在几个国家,而不是美国。它是由几个铜罐未得塑料框共同到其他IUCs。阿无框液化天然气,学生联合会也在发展。早代无框装置是与一个驱逐率高,但随后的介绍人制度锚的设备到子宫似乎已经克服了这个问题。这些无框IUCs的效率,因此传统IUCs,可能更多的收养,以在子宫腔(4)形状的变化。
下面的图表提供了两个IUCs是目前在美国(5)提供的概述:
| 参数 | 铜TCu380A组(ParaGard ®) | 液化天然气-学生联合会(曼月乐®) |
|---|---|---|
| 有效性 时间的治疗效果,年 第一年使用怀孕率,完善的使用 第一年使用怀孕率,典型用途 7年累计妊娠率, 10年累计妊娠率, | "99% 12 0.6% 0.5至0.8% 1.6% 2.2% | "99% 7 0.1% 0.1%至0.2% 1.1% ----- |
| 激素 | 没有; 发布铜 | 是, 释放左炔诺孕酮 |
| 使用长度 | 高达10年的可逆避孕 | 高达5年的可逆避孕 |
| 妇女在未产妇使用 | 是, 可用于妇女不论平价 | 否, 建议谁有至少一个孩子的妇女 |
| 妇女使用的和历史的PID | 是, 然而,不应使用妇女急性PID或暗示的当前行为的PID高风险 | 否, 急性PID或历史的PID是,除非发生了随后的宫内妊娠禁忌。 |
机制的行动:
一种不同的机制的行动提出了一些对含铜宫内节育器。其中包括移民和精子活力,交通改变抑制卵子的速度,并破坏或毁灭的卵子。有证据表明这些预施肥效果构成了对怀孕的预防行动铜宫内节育器的主要机制。后施肥影响,包括破坏或受精卵的破坏,也可能会出现(6)。除了这些影响,液化天然气,曼月乐®的原因和抑制子宫内膜的变化的数量和宫颈粘液粘度。所有效果,无论是预施肥和后受精,着床之前发生。为了总结目前行动的IUCs科学的机制:
对精子的影响:
- 在生化育子宫腔内异物反应的结果和可能有毒的精子细胞的变化;
- 从TCu380A组公布的铜是杀精子或细胞毒;
- 增厚的液化天然气宫颈粘液,学联会妨碍通过子宫颈(6)精子的运输。
对施肥:
- 在用户的宫内节育器输卵管受精的卵子数量找到标记的妇女相比,减少了不使用避孕措施。
对子宫内膜(6):
- TCu380A组增加子宫内膜白细胞;
- 这两个IUCs改变在子宫内膜细胞因子及衬砌整合;
- 液化天然气,曼月乐的原因子宫内膜抑制,减少厚度和分泌物。
咨询和病人的选择:
咨询应包括风险和宫内避孕益处,相关的副作用及其管理,以及其他的避孕方法及其风险和效益情况。临床经验表明,大部分患者不满的是,从方法的结果有关的副作用可以通过避孕方法避免了深入讨论之前启动。特别是在培训,咨询有关宫内避孕可提高病人满意度(7)。宫内避孕是大多数女性的最佳选择,因为它是安全,高效,私营,性交独立,长效,可逆迅速,成本效益,几乎没有副作用。为IUC的理想人选是谁的妇女:在性传播疾病(性病)的低风险,没有打算为至少一年怀孕,要使用一个可逆的避孕,并且需要或者想要避免雌激素的方法。使用该信息股在其他人群也有道理,可能会说明。作为一个例子,液化天然气,学生联合会重型月经是妇女的最佳选择,因为它大大降低了出血。未产妇的妇女,妇女在非一夫一妻制的关系,青少年,哺乳期妇女,并与PID或宫外孕史的妇女都可以安全地使用有关的副作用和性传播疾病的预防提供适当的辅导的IUC的。
妇女以下,医疗条件的宫内避孕器的一个可能是最佳的方法(8):糖尿病,血栓,月经过多,痛经,母乳喂养;乳腺癌;和肝脏疾病。妇女使用宫内节育器作为计划生育的方法应该明白何时返回的后续评价,并应为子宫内避孕器的字符串检查指示。一般来说,女性应重新评估1-4周后放置宫内节育器。对女性谁使用铜,错过了时间应促使怀孕测试TCu380A组,一个积极的怀孕测试的结果应及时立即访问的提供者,以排除宫外孕。闭经的妇女使用的液化天然气,曼月乐®是常见的。然而,在一个女人谁错过一期和经验,疼痛,异位妊娠,应排除。妇女应指示有关的警告,特别是在第一个月盆腔感染的迹象,该设备后,当盆腔感染的危险增加插入。
禁忌:
目前,以相对较少的宫内避孕绝对禁忌。在考虑任何方法,其避孕和非避孕好处必须权衡风险,以及与其他方法避孕意外怀孕的风险。
- 子宫严重失真-包括双角子宫,宫颈狭窄,扭曲或肌瘤的子宫腔解剖异常是禁忌使用,因为与插入,当一个IUC的是扭曲的,小的或非常大的子宫腔置于被驱逐的风险增加的难度增加。制造商建议宫腔6日至9厘米的最佳性能,但是这不是很好的证据为基础。非扭曲肌瘤不是子宫内避孕禁忌(8)。
- 主动盆腔感染- IUC的插入产后子宫内膜炎,流产后感染,或积极性传播疾病(包括粘液脓性宫颈炎的妇女)上增加了生殖道感染的危险。没有禁忌使用一个有历史的PID遥远的IUC的女子。
- 已知或怀疑怀孕-怀孕期间IUC的插入可能会导致流产,并增加了感染性流产的危险。
- 威尔森氏症或过敏铜-铜的金额公布TCu380A组每天比平均在日常饮食中消耗少。虽然没有不良反应与铜相关的过敏或豆状核变性疾病已经过了铜IUC的,激素释放IUCs是首选的报告在这些病人使用(9)。
- 未确诊的子宫异常出血-不规则出血可能被错误地归因于IUC的。评价和诊断的妇科问题(例如,子宫颈癌和子宫内膜癌)应先IUC的位置。宫颈不典型增生或宫颈外翻是不能IUC的禁忌。
- 当前乳腺癌-这是禁忌使用液化天然气,这些患者学生联合会。
- 相对禁忌- IUC的,应在谨慎的妇女与性传播疾病的风险增加使用(包括拥有不止一个性伙伴或一个以上的合伙人)或近期(三个月内)治疗淋病或衣原体的历史。妇女在非一夫一妻制的关系可以减少使用除了宫内避孕避孕套和其他性传播疾病的风险。其他相关的禁忌症包括痛经或月经过多当前历史(IUC的为铜只);与宫内避孕所出现的问题-包括怀孕,驱逐,穿孔,疼痛或大量出血,不使用禁忌,但是,妇女应被告知其它选项和劝告。液化天然气,学联已与特定激素敏感的其他条件相对禁忌。
(IUCs)和盆腔炎(PID)的风险宫内避孕:
阿之间存在着脱节的PID风险IUCs和实际风险数据的看法。一个12卫生组织IUC的随机临床试验的分析表明,用户的PID为IUC的发病率非常低,最密切相关的插入和背景性病率,而不是IUC的本身(10)。在22908信息股在这项分析评价插入,在发病率为1.6的PID为1000名,年(10)例。在发病率最高的PID结果表明,以20天的插入(9.6每1000名,年例)会出现下降大大超出了这个时间率(一点三八箱子每1000名,年后21天内插入")和剩余的低增长至8年随访。数据表明,在低风险的性传播疾病的IUC的用户没有一个多余的PID率。然而,临床医生需要记住,盆腔感染的常见性传播与生物(如衣原体和淋病),并在对性传播疾病的高危妇女不被IUCs适当的候选人。
性病常规测试前IUC的插入和做什么,如果当前IUC的用户开发的性病是值得讨论的主题。临床医生的决定,对性传播疾病测试之前,IUC的插入应根据彻底的历史和女子的考试。在美国妇产科学院(组委会)快讯IUCs实践表明妇女的性传播疾病在低风险,例行检查是没有必要的(11)。宫内节育器的妇女在未产妇是否应使用是有争议的,这主要是因为担心与随后的PID不孕。历史上,标记为IUCs建议,这种方法是谁的妇女已经有子女造成的障碍,建议使用未产妇的妇女。这项建议被从为ParaGard ®标记;但是,曼月乐®标记仍然包含着一点,那就是谁有至少有一个孩子的妇女的建议的发言。组委会表示,IUCs是许多未产妇和青少年妇女(11)适当的。多个研究报告无折扣,在输卵管性不孕的风险差异这一论点之间未产妇的妇女和parous妇女的PID。在由家庭健康国际和国家围产期学研究所进行评估与铜之间nulligravid IUC的妇女,1铜IUC的用途使用输卵管性不孕协会的研究还没有与输卵管阻塞的风险增加,较对照组不孕妇女和孕妇(12)。其中有nulligravid是一个重大的妇女在与沙眼衣原体抗体对输卵管阻塞的风险增加,而怀孕的控制,暗示性传播疾病,而不是信息股作为不育症的危险因素的使用。
无症状患者的子宫内避孕器和巴氏放线菌试验确定:
放线菌israelli,一革兰氏阳性厌氧细菌通常出现在人体胃肠道,可能是阴道菌群正常的组成部分。这可能是机体在更普遍比非生殖道子宫内避孕器的用户用户。在殖民化的可能性似乎增加与宫内节育器的使用时间。表明殖民可能会低于液化天然气,比铜宫内节育器用户学联用户(2.9%和5-10%)(13)最近的研究。然而,放线菌通过巴氏试验发现并非诊断放线菌感染,也不是预测未来的疾病。盆腔放线菌是一种非常罕见,但病情严重的盆腔脓肿肉芽肿的特点。它的发病率估计将低于0.001%,由于其稀有性,放线菌之间的关系,发现在巴氏试验在无症状子宫内避孕器的用户和本感染的最终发展不明(11)。盆腔放线菌病的研究仅限于个案报告,因此无症状宫内节育器用户的巴氏试验表明放线菌的管理没有明确规定。单个随机对照试验的研究工作无症状宫内节育器与子宫颈抹片检查(14)确定的放线菌的用户管理。妇女随机接受任宫内节育器搬迁和接受口服抗生素或单独接受口服抗生素。治疗后1个月,巴氏试验是重复的。没有巴氏试验显示,在被拆除的宫内节育器妇女放线菌。子宫颈抹片检查的33%仍显示谁的妇女接受单独使用抗生素的放线菌。然而,放线菌的清除殖民化仍然是不成立的重要性。对于无症状宫内节育器与子宫颈抹片检查放线菌的用户管理方案的期待管理,对口服抗生素,宫内节育器搬迁延长的过程中,都抗生素的使用和宫内节育器删除。
宫内节育器使用和异位妊娠:
宫外孕是不可能发生在子宫内避孕器的用户,因为怀孕是如此罕见。使用子宫内避孕器并不会增加女性的子宫外孕的危险,虽然罕见的妊娠与宫内避孕器,在地方出现的更可能是宫外孕比一般人群。大约3至5与宫内节育器的避孕失败%是异位,其征收率略高,在液化天然气(15)曼月乐®使用者。 TCu380A组的用户有90%的可能有比女性宫外孕没有使用避孕方法。 12年累计的TCu380A组异位率为0.4%。如果妊娠合并子宫内避孕器在现场出现,怀孕的网站应立即确定。来自美国食品和药物管理局通过药物制造商递交的,以支持销售的异位妊娠发生率的批准,一个由所有怀孕避孕方法的比例数据的审查是如下(15):
| 避孕方法 | 异位妊娠/所有怀孕 |
|---|---|
| 左炔诺孕酮宫内避孕器 | 1:2 |
| 铜宫内节育器 | 1:16 |
| 孕激素宫内节育器 | 1:4 |
| 输卵管绝育 | 1:3 |
| 炔诺酮只丸 | 13:21:00 |
| 炔诺酮只丸 | 1:20 |
| 联合药片 | 0 |
| 所有妇女 | 1:50 |
荷尔蒙副作用:
激素的副作用(包括多毛,痤疮,体重变化,恶心,头痛,情绪变化,乳房胀痛)是选修液化天然气的最常见原因,在使用前36(16)个月月乐搬迁。液化天然气,学生联合会用户还由于有更多的停产多的铜IUCs用户毛发和皮肤的变化和头痛。这些投诉可能是由于左炔诺孕酮全身效应,尽管等离子左炔诺孕酮水平低(16)。过早液化天然气荷尔蒙投诉学联停止在5年内发生在大约12%的女性。功能性卵巢囊肿的小报告了12%的液化天然气,学生联合会用户;囊肿通常无症状,并解决了几年。
插入和删除:
而不是限制正常月经后放置宫内节育器的头7天,供应商可以随时插入子宫内避孕器,提供合理的保证,这名妇女没有怀孕。阴性怀孕的测试文件,建议与妇女排卵时间不明或与避孕问题的情况。妊娠试验应获得至少2周后,未采取避孕措施的最后一章。在行动开始的避孕装置而异。铜TCu380A组立即生效后,插入,也可以作为紧急避孕的妇女范围内使用5不安全性交单一行为的天。铜TCu380A组也更有效得多的紧急荷尔蒙避孕(24)。液化天然气,学生联合会立即生效,只有当插入在7天的月经开始。如果该设备插入超过月经后7天,备份与避孕套或避孕应该禁欲7天使用。
对信息股可以进行安置在卫生保健提供者的办公室在一次例行访问。一般来说,没有麻醉或镇静是必需的,但子宫颈块可以进行必要。在柜台非甾体抗炎使用消炎(类固醇消炎药)在前进的过程可能是有益的药物,以减轻对安置和随后痉挛。信息股是安全的插入后立即自然或人工流产,而不是用穿孔或感染风险增加相关。有许多的IUC的驱逐更高如果插入孕中期后立即堕胎率。如果一个女人渴望的IUC的人工流产后,也不可能返回插入,人工流产后插入,是一种合理的选择。无论是TCu380A组或液化天然气,可以使用曼月乐。然而,IUC的不应该插入如果有一个活跃的感染的证据。该TCu380A组是目前唯一IUC的产后插入建议。有系统的审查表明,相对于间隔插入,产后插入似乎有较高的驱逐,但没有在穿孔或感染(17)增加。驱逐时是不太可能在10插入是对胎盘的货银两1至2天产后几分钟即可完成。产后立即插入如果不这样做,那么等待4至6周,是可取的。
放置宫内节育器前不太可能的成本与低流行性病人群中的有效抗生素预防。菌血症是临床常见的谁也进行插入和取出宫内节育器的妇女。因此,专家意见的基础上,美国心脏协会建议不分包插入和取出宫内节育器(11)急性细菌性心内膜炎抗生素预防。宫内避孕器可以去除在其寿命结束跨度或更早条件是,如果患者的愿望,停止避孕。对于宫内节育器搬迁-医疗服务提供者申请在宫内节育器子宫颈以外的线程温和牵引延长,在子宫内避孕器的武器褶皱向上和设备滑出子宫腔。这只需几秒钟,并且也在办公室环境的耐受性。常规超声检查后没有表明安置或在其他时间的妇女使用宫内避孕器。然而,阴道超声检查是非常宝贵的病人时,子宫内避孕器的位置需要进行评估。例如,超声波可以验证设备的正确眼底立场,如果线程不可见,如果子宫内避孕器已经改变,阴道窥器检查或驱逐(全部或部分)的怀疑。阿铜IUC的避孕插入应该取消后一年的最后一个更年期妇女月经期,但液化天然气,曼月乐将提供从谁的妇女选择使用雌激素治疗子宫内膜增生的保护。这一保护后,插入日期至少10年。
使用和IUC的功效:
TCu380A组(铜)IUC的被批准继续维持了10年,但至少12年内有效。有了完美的使用(其中用户定期检查字符串检测驱逐出境),在怀孕的头一年的概率为0.6%,与典型的使用,第一年的怀孕率为0.5至0.8%。经过长时间连续使用,累积的怀孕率为1.6%,为7年和2.2%,至8至12岁。总体而言,故障率大大低于每人每年100的妇女,除少了一个25岁以下的妇女谁遇到故障率稍高,很可能是因为他们是老年妇女多生育。该TCu380A组似乎超过其他类型的铜IUCs有效,并且是唯一铜信息股在美国上市。液化天然气,曼月乐,最长的美国5年来批准,但最长7年有效。完美的使用,怀孕的概率第一年为0.1%,典型的使用;第一年怀孕率为0.1至0.2%(2)(1)。随着连续使用7年来,累计怀孕率为1.1%。液化天然气,学生联合会,在TCu380A组,和单杆植入是可逆的避孕可用(2)(1)最有效的形式。相比之下,怀孕的风险,10年累计输卵管结扎后的1.9%。
驱逐信息股:
在使用的第一年,驱逐发生在3至10%的妇女与TCu380A组和6%的液化天然气那些学生联合会(18)。驱逐的危险因素包括:nulliparity,月经过多,严重痛经;事先驱逐(30%的机会再次驱逐出境),年龄不超过20年;后立即插入孕中期流产或产后。对信息股被驱逐的症状包括腹部绞痛,阴道分泌物,闭经或性交后出血或点滴出血,男性或女性性交疼痛,延长或没有字符串,或在子宫颈或阴道明显IUC的。如果怀疑正在进行的驱逐,妇女应得到立即就医。如果没有怀孕或感染,并驱逐完成后,供应商可以插入一个新的IUC的。
子宫穿孔:
子宫穿孔发生在1千IUC的插入,几乎总是在插入(19)时间。风险因素包括:一个没有经验的临床和静止和retroverted子宫。疼痛是主要临床表现的穿孔。提供者可能会注意到的阻力损失,同时插入IUC的或子宫声音预期的深度。如果穿孔敏锐地注意到,在IUC的应予以取消,如有可能,应轻轻拉弦。但是,如果去除阻力,立即应进行腹腔镜检查,消除直视下IUC的,以便不损害可能是由设备引起盆腔器官。穿孔也可以相对无症状,不得在插入时指出。这是重要的,因此,检查安置在几个星期的字符串。超声或没有的情况下,X射线,可用于检测的流离失所IUC的位置。驱逐才能确诊如果X射线是取得和没有显示IUC的。虽然严重的并发症穿孔是罕见的,建议穿孔IUC的,任何被删除,除非手术风险过高。腹腔镜手术是表示,如果IUC的是穿的子宫或腹腔,并可以执行的无症状患者选举地。腹腔镜手术是不成功的,如果由于广泛粘连,手术应改为剖腹手术。如果信息股是在子宫腔嵌入,宫腔镜手术可能需要搬迁。一旦穿孔已确定,妇女应作为治疗的PID抗生素。
月经紊乱和痛经:
无论是TCu380A组和液化天然气,曼月乐都与模式的改变,在出血。预计将在咨询有关出血类型插入之前,可增强坚持这种方法的变化。在出血模式或改变不容忍的病人意外变更,应当进行评估。如果用户与铜IUC的新发或持续间期出血介绍,提供者应排除怀孕(宫内和异位),感染,局部驱逐,以及贫血评估(假如有临床)和子宫颈或子宫妇科疾病。大约15至20%的妇女在12停止,因为异常出血(20)插入个月TCu380A组IUC的。铜信息股应该取消,如果妇女月经过多的投诉和一个相关的临床经验,在血红蛋白显着下降。液化天然气,曼月乐®或其他避孕可以考虑为这些患者。平均每个周期的血铜和液化天然气的损失,学生联合会55日和5毫升,分别为(20)。短期口服避孕药激素操纵是不可能有效,不建议。在40岁以上或子宫内膜癌的风险谁开发模式因素不规则出血的妇女,子宫内膜应进行评估。我们奉劝消除IUC的,方可执行子宫内膜活检。
液化天然气,学生联合会既有减少月经失血,并与不定期出血,可能仅限于点滴出血发作有关。一些不可预知的出血的发病率在最初的6个月的使用最大的,但在整个发作可能发生的液化天然气的使用,学生联合会。在与使用(20)期闭经增加用户的比例。在使用6个月,44%的用户有闭经,月经稀经验25%,25%的经验和计划外研配,其余的都正常或大量出血。在24个月的使用,50%的闭经,25%有月经稀发,11%有点滴出血,其余的报告再次正常或大量出血(16)(5)(20)。闭经的液化天然气,学生联合会的用户是由于子宫内膜蜕膜化和atropy;在一年多数妇女排卵周期。
紧急避孕:
铜插入轴承宫内节育器无保护性交后对怀孕赋予强大的保护,而液化天然气,曼月乐不应该为此目的(24)使用。一个随机对照试验比较了一铜T200(200名妇女与期待的管理)在无保护的性行为(100名妇女)(21)插入。正如所料,怀孕的风险是放置宫内节育器后的警觉,等待该组10%。协商一致的意见是,TCu380A组IUC的范围内可以放置120小时,无保护的性交作为一种紧急避孕方法,并已疗效98.1%的parous妇女和未产妇女性92.4%。
液化天然气,使用曼月乐与三苯氧胺:
他莫昔芬往往是谁订明的妇女有雌激素受体阳性乳腺癌。在子宫内膜,作为一个部分雌激素受体激动剂他莫昔芬的行为,并与子宫内膜息肉和子宫内膜癌的风险增加有关。就业的液化天然气在一个女人谁是服用药物对乳腺癌的曼月乐,似乎她的发展,减少子宫内膜息肉的风险。在最近出版的审判,谁有113名妇女乳腺癌和他莫昔芬正在采取随机要么1)安置的液化天然气,曼月乐加子宫内膜监视(经阴道超声)或2)子宫内膜监察只(22)。经过平均约有25个月的随访,新的息肉产生于8谁没有被分配到有液化天然气,曼月乐®放置的妇女。在三个新的息肉产生随机妇女的液化天然气接收,曼月乐,但主要是这三个都没有到位的液化天然气,曼月乐在息肉被诊断时间:2,因为他们有设备拆除;之一,因为该设备曾从不重视的事实。这一发现可能是妇女健康的重要发展。液化天然气,曼月乐®可能会降低子宫内膜癌的风险,是一个与不典型性增生的治疗选择。这也可能是为1级,第1阶段子宫内膜腺癌的妇女治疗选择谁是穷人手术候选人。虽然没有被FDA批准用于此目的,液化天然气的使用减少了曼月乐在暴露于抗雌激素的妇女子宫内膜增生的风险。
在免疫妇女宫内节育器:
(避孕环)宫内节育器是谁的免疫力需要避孕的妇女月经抑制或可行的治疗选择。对免疫功能低下的妇女宫内节育器使用的文学是稀少,但现有的证据大部分是在人类免疫缺陷病毒(HIV)的感染人口。一些关于艾滋病毒安置宫内节育器的理论问题,包括妇女感染了PID的风险增加,因为它们是免疫功能低下,并在风险理论的女性增加增加病毒脱落或月经失血方式感染艾滋病毒的男性传播。然而,数据表明,没有免疫缺陷病毒感染的妇女有与宫内节育器使用或更高的女性发病率较高的发热可能与男性的HIV - 1的传输速率。一个设计良好的前瞻性研究,在98名妇女研究艾滋病毒流行率- 1基因无明显宫颈脱落在基线病毒脱落率显着性差异(50%)和4个月的后续放置宫内节育器后铜(43%)(比值比0.8; 95%的置信区间[CI]0.5-12) (23)。除了宫内节育器避孕好处,液化天然气,学联已证明,以减少月经失血与相关略有增加血红蛋白在12个月,后续在一个小的前瞻性研究12个艾滋病毒感染,妇女(23)。没有盆腔炎复发报道这项研究。此外,艾滋病毒RNA的检出率在宫颈灌洗保持不变之前和之后的液化天然气插入,曼月乐(10%)。
铜宫内节育器妇女使用系统性红斑狼疮(SLE)红斑狼疮尚未与盆腔感染在增加(9)。尤尔库宁等人调查了85妇女与免疫力系统性红斑狼疮的妇女避孕方法和发现有一个宫内节育器和口服避孕药的妇女使用系统性红斑狼疮的趋势相比,低阻隔和自然的方法。虽然只有12%的妇女使用的铜宫内节育器在这项研究中,没有发生重大传染病或出血的使用(23)相关的并发症。的作者推测,较低的宫内节育器作为SLE患者使用较健康女性可能反映了医生和有关发展,因为它们是免疫缺陷病毒感染的潜在危险的患者的恐惧。液化天然气的月经过多中学在肾移植病人子宫肌瘤另据报道,不与(23)(9)并发症的治疗发热学生联合会使用。最近的研究不支持与免疫功能低下的妇女宫内节育器使用的传染病发病率增加的风险,但其使用应该密切异常临床体征和症状,这些妇女进行监测。根据目前的现有数据,宫内避孕器是一种免疫抑制谁需要避孕的妇女月经镇压和可行的治疗方案,它可能是谁的妇女有雌激素的替代疗法使用的禁忌。
妊娠结局与宫内节育器:
在在场的妊娠子宫内避孕器涉及多个并发症,其中最引人注目的是宫外孕。进一步妊娠并发症的子宫内避孕器的存在,包括早产和流产。怀孕妇女中谁与子宫内避孕器仍然在原地,自然流产的风险是40-50%,这个比例两倍一般产科居民一样高。世界卫生组织建议,一个在子宫内避孕器的存在怀孕的情况下,子宫内避孕器被删除,如果该字符串可见,该设备可以通过子宫颈容易(3)(2)删除。最近,回顾性研究与比较保留的宫内避孕器(98),在怀孕初期(不适用= 194)宫内节育器清除病人,没有一个宫内避孕器(ń = 141191)怀孕的表现(25)妇女妊娠结局。研究得出结论:谁怀孕的妇女,在发生与子宫内避孕器是在产科的不利结果风险增加。风险是较高的保留,比早期的宫内节育器宫内节育器搬迁怀孕。妇女在受孕子宫内避孕器的地方,应当通知有关的不良孕产妇和围产儿结局表明,由于宫内节育器搬迁看到也就减少了不利的产科结果的风险,但不废除。仔细监视高风险孕妇和新生儿期期间是必要的。需要进一步调查,然后才受孕的不良后果在消除影响宫内节育器妊娠年龄及子宫内避孕器的使用时间证明,以便准确建议可用于妇女在怀孕时谁使用宫内节育器。我们的建议是:
- 排除异位妊娠;
- 如果是宫内妊娠,头三个月内,子宫内避孕器和字符串可见镜检查,然后再删除宫内节育器以减少流产和感染的风险;
- 如果是在怀孕的头三个月和不完善的地方,怀孕和IUC的是宫内,但字符串是不可见的,可去除宫内节育器超声引导下使用鳄鱼钳或子宫内避孕器挂钩执行。宫腔镜对宫内节育器取消在怀孕初期的数据非常有限。如果似乎难以去除的宫内避孕器也可以留在原地。
- 如果孕妇终止妊娠的愿望,宫内避孕器可以执行拆除在终止妊娠时间。如果她是有一个自然流产,删除宫内节育器和开抗生素(doxycyline 100毫克,一天两次或氨苄青霉素500毫克7天,每天4次)。
- 如果被诊断妊娠后的头三个月,获得超声波确定胎盘和子宫内避孕器的位置。该名女子应劝阻,随着子宫内避孕器的地方,她是在早产和交付(增加4倍),孕中期胎儿死亡的风险增加和感染,但在出生缺陷的风险增加没有。如果子宫内避孕器被删除或驱逐无并发症,也没有流产的危险增加。然而,拆除可能造成的膜或出血和随后流产破裂。如果字符串是可见的和搬迁后出现的安全宫内节育器超声定位的基础上,该设备可能会被删除的琴弦上拉。如果字符串不可见的宫内节育器可能留在原地。
其他影响:有没有不正常的子宫颈细胞在文献由于宫内避孕率上升。
摘要:
现代宫内避孕(IUC的)是一种高效,安全,成本效益,长效,可逆的,并迅速与副作用少避孕方法。这是一个私人和方便的避孕方法,不干扰性自发性,提供一些非避孕健康效益,并且可以与哺乳使用。虽然多子和一夫一妻制妇女已宫内避孕器在美国,(避孕环)传统的候选人的国际和国家准则支持他们更广泛地使用。临床医生应考虑在适当的候选人宫内避孕,包括未产妇的妇女,青少年,妇女产后或流产后立即,紧急避孕的妇女渴望,并作为永久性绝育选择。宫内节育器使用的障碍,例如要求预先在经期插入只在低风险的妇女或插入测试,应予删除。有三种类型的现代IUCs:铜IUCs,孕激素释放IUCs,和未服药(惰性)宫内避孕器。在TCu380A组信息股和液化天然气,曼月乐也同样有效,超过惰性宫内节育器有效。在TCu380A组IUC的优势包括:它可以在女性谁想要或需要避免使用激素类避孕药,可能留在原位长达10年。 TCu380A组的主要缺点是月经越来越重(约50%的血液亏损增加),有时更痛苦。液化天然气,学生联合会,并大幅降低相关的月经失血,以及减少痛经。中止是最常见的原因是月经紊乱和全身激素副作用的投诉投诉。宫外孕是罕见的IUC的用户不到妇女没有使用避孕频繁。在不IUC的用户增加后,紧接着插入时期风险的PID。妇女的子宫内避孕器的设想是在不利的产科结果的风险增加,而风险与保留宫内节育器比较高妊娠早期子宫内避孕器删除。
推荐读物:
- World Health Organization
Long-term safety and effectiveness of copper-releasing intrauterine devices: a case-study - Centers for Disease Control and Prevention (CDC)
Update on intrauterine devices (IUD) and pelvic infection - National Institutes of Health (NIH)
Contraception
参考文献:
- Trussell J. Contraceptive failure in the United States.Contraception 2004;70(2):89-96
- World contraceptive use 2001. United Nations Population Division, Department of Economic and Social Affairs, New York, 2002
- Making decisions about contraceptive introduction: a guide for conducting assessments to broaden contraceptive choice and improve quality of care. Geneva, World Health Organization, 2002 (WHO/RHR/02.08)
- O'Brien Pam Marfleet C. Frameless versus classical intrauterine device for contraception. Cochrane Database Syst Rev 2001; CD003282
- French R, Van Vliet H, Cowan F et al. Hormonally impregnated intrauterine systems (IUSs) versus other forms of reversible contraceptives as effective methods of preventing pregnancy. Cochrane Database Syst Rev 2004; CD001776
- Stanford JB, Mikolajczyk RT. Mechanism of action of intrauterine devices: update and estimation of post-fertilization effects. Am J Obstet Gynecol 2002;187:1677-1708. (Level III)
- El-Tagy A, Sakr E, Sokal DC et al. Safety and acceptability of post-abortal IUD insertion and the importance of counseling. Contraception 2003;67:229-236
- World Health Organization. Medical eligibility criteria for contraceptive use. 3rd ed. Geneva: WHO; 2004
- Speroff L, Darney P. Intrauterine contraception: the IUD. In: Clinical gynecologic endocrinology and infertility. 7th edition, Lippincott Williams & Wilkins, Philadelphia 2005; p. 975-995
- Farley TM, Rosenberg MJ, Rowe PJ et al. Intrauterine devices and pelvic inflammatory disease: an international perspective. Lancet 1992;339:785-788
- American College of Obstetricians and Gynecologists. ACOG Practice Bulletin. Intrauterine device. Number 59. Obstet Gynecol 2005;105:223-232
- Hubacher D, Lara-Ricalde R, Taylor DJ et al. Use of copper intrauterine devices and the risk of tubal infertility among nulligravid women. N Engl J Med 2001;345:561-567
- Merki-Feld GS, Lebeda E, Hogg B et al. The incidence of actinomyces-like organisms in Papanicolaou-stained smears of copper- and levonorgestrel-releasing intrauterine devices.Contraception 2000;61:365-368. (Level III)
- Bonacho I, Pita S, Gomez-Besterio MI. The importance of the removal of the intrauterine device in genital colonization by actinomyces. Gynecol Obstet Invest 2001;52:119-123. (Level I)
- Furlong LA. Ectopic pregnancy risk when contraception fails: A review. J Reprod Med 2002;47:881-890
- Backman T, Huhtala S, Blom T et al. Length of use and symptoms associated with premature removal of the levonorgestrel intrauterine system: a nation-wide study of 17,360 users. BJOG 2000;107:335-342
- Grimes D, Schulz K, van Vliet H et al. Immediate post-partum insertion of intrauterine devices: a Cochrane review. Hum Reprod 2002;17:549-552
- Hatcher RA, Trussell J, Stewart F et al. Contraceptive Technology. 18th ed, Arden Media Inc., New York 2004
- Steiner MJ, Trussell J, Mehta N et al. Communicating contraceptive effectiveness: a randomized controlled trial to inform a World Health Organization family planning handbook. Am J Obstet Gynecol 2006;195(1): 85-91
- Weir E. Preventing pregnancy: a fresh look at the IUD.CMAJ 2003;169-585-591
- Grimes DA, Lopez LM, Manion C et al. Cochrane systematic reviews of IUD trials: lessons learned. Contraception 2007;75(6 Suppl.):S55-S59
- Gardner FJ, Konje JC, Bell SC et al. Prevention of tamoxifen induced endometrial polyps using a levonorgestrel releasing intrauterine system. Long-term follow-up of a randomized control trial. Gynecol Oncol 2009;114:452-456
- Browne H, Manipalviratn S, Armstrong A. Using an intrauterine device in immunocompromised women. Obstet Gynecol 2008;112:667-669
- Allen RH, Goldberg AB, Grimes DA. Expanding access to intrauterine contraception. Am J Obstet Gynecol 2009;201:456.e1-5
- Ganer H, Levy A, Ohel I et al. Pregnancy outcome in women with an intrauterine contraceptive device. Am J Obstet Gynecol 2009;201:381.e1-5
发布时间: 2 December 2009
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com